Ведения беременных с тяжелым маточно-плодово-плацентарным нарушениям на фоне хронической артериальной гипертензии
Автор: Бабаханова А.М., Даулетова М.Ж., Мухаммедова Ш.С.
Журнал: Re-health journal @re-health
Статья в выпуске: 1 (25), 2025 года.
Бесплатный доступ
В статье обследованы 120 беременных женщин с хронической артериальной гипертензией, осложненной фетоплацентарными нарушениями 3 степени. В результате мониторинга фетальных шунтов удалось пролонгировать беременность до оптимальных сроков родоразрешения у беременных с хронической артериальной гипертензиии осложенной фетоплацентарной недостаточночти 3 степени.
Фетальные шунты, артериальная гипертензия, фетоплацентарная недостаточность, беременность
Короткий адрес: https://sciup.org/14131685
IDR: 14131685 | УДК: 618.3+618.5:616.45-001/.3:616.12-007
Management of pregnant women with severe uteroplacentalfetal disorders against the background of chronic arterial hypertension
The article examined 120 pregnant women with chronic arterial hypertension complicated by grade 3 fetoplacental disorders. As a result of monitoring fetal shunts, it was possible to prolong pregnancy until the optimal timing of delivery in pregnant women with chronic arterial hypertension complicated by fetoplacental insufficiency of the 3rd degree.
Surunkali arterial gipertenziya sababli og‘ir bachadon-yo‘ldoshxomila qon aylanishining buzilishlari kuzatilgan xomilador ayollarni olib borish
Maqolada 120ta 3 darajali fetoplasentar buzilishlar bilan asoratlangan surunkali arterial gipertenziya kuzatilgan xomilador ayollarda tekshiruvga olingan. Fetal shuntlarni kuzatish natijasida 3 darajali fetoplasentar buzilishlar kuzatilgan xomilador ayollarni optimal tug‘ruq vaqtigacha xomiladorlikni o‘zaytirishga erishilgan.
Текст научной статьи Ведения беременных с тяжелым маточно-плодово-плацентарным нарушениям на фоне хронической артериальной гипертензии
Актуальность. Фетоплацентарная недостаточность на фоне артериальной гипертензии (АГ) является самым распространенным заболеванием, осложняющим течение беременности, а также одной из наиболее актуальных проблем медицинской науки и практики [1,2,5,9]. В последние годы осложнения, связанные с беременностью, включая гипертензивные расстройства, возросли во всех экономически развитых странах что в отражено последних в публикациях [2,4,5,8].
Заболевание характеризуется тяжелым течением, снижением качества жизни и повышением случаев перинатальной заболеваемости и смертности. По данным Всемирной организации здравоохранения, проблема репродуктивного здоровья находится в центре внимания ученых всего мира. Фетоплацентарая недостаточность и синдром замедления роста плода (СЗРП) на фоне гипертензивных расстройств осложняется в 20% случаях беременности занимает 2-3 место в структуре перинатальной заболеваемости и смертности [3,4].
Согласно докладу экспертов Всемирной организации здравоохранения частота АГ и соответственно СЗРП среди беременных за последние 20 лет наблюдений увеличилась более чем на 40 % [6,7,10]. Повышенное артериальное давление (АД) во время беременности строго ассоциируется с высокой частотой преждевременных родов, хронической и острой фетоплацентарной недостаточностью, различными перинатальными осложнениями в виде СЗРП и гибелью плода [10]. В связи с этим, важно поднять уровень качества оказываемых медицинских услуг на новый уровень, и разработка новых подходов прогноза и прологирования беременности у женщин с хронической артериальной гипертензии (ХАГ), осложненным тяжелым кровообращения в системе мать-плацента-плод.
Цель исследования: Изучить состояния фетальных шунтов у беременных с хронической артериальной гипертензией.
Материалы и методы исследования. Было исследовано 120 беременные женщины с хронической артериальной гипертензии (ХАГ) с нарушением маточно-плацентарноплодовым кровотоком (НМППК) 3 степени. 120 беременных женщин с ХАГ разделили на 2 группы:
I группу составили n=73 беременных женщин с нулевым кровотоком в артерии пуповине с ХАГ (основная группа) которым беременность пролонгировали;
II группа n=47 беременные женщины с нулевым кровотоком, ХАГ родоразрешенных без пролонгирование беременности (группа сравнения).
Беременные основной группы регулярно посещали врача акушера-гинеколога, которым проводился динамический контроль допплерометрических параметров и в зависимости от их показателей пролонгировали беременность.
Результаты и обсуждения. Во время наблюдения беременных с ХАГ были выявлены следующие особенности. Беременные с ХАГ регулярно посещали врача акушера-гинеколога и врача ультразвуковой диагностики, но пациентки основной группы достоверно чаще - в среднем частота посещений составила 14,2±0,3 явок, чем группа сравнения 5,1±0,4 раз (р<0,001). Это обусловлено тем, что в связи с прогрессированием нарушение кровообращения МППК пациентки чаще ходили на допплерографию плода, а женщины в группе сравнения как только выявили НМППК 3степени (нулевой кровоток) были сразу госпитализированы и досрочно родоразрешены. Все пациентки основной группы были взяты под наблюдение в сроке беременности 25-28 недель и наблюдались в динамике до родоразрешения, соответственно в группу сравнения также были включены беременные в сроке 25-28 недель и более.
Возраст обследованных беременных находился в пределах от 21 до 38 лет и в основной группе составил в среднем 27,4±1,26 лет, который достоверно не отличался от 26±2,54 лет у женщин группы сравнения ( *-здесь и далее по тексту различие не достоверно при р>0,05 ), (таблица 1).
Таблица 1
Характеристика возрастного состава беременных (в абс. числах и %).
|
Группы |
18-25 |
26-35 |
˃36 |
|||
|
абс. |
% |
абс. |
% |
абс. |
% |
|
|
Основная группа (n=73) |
25 |
34,2% |
43 |
59% |
5 |
6,8% |
|
Группа сравнения (n=46) |
18 |
38,3% |
26 |
55,3% |
3 |
6,4% |
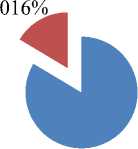
В обеих группах у беременных с ХАГ, выявлено присоединение ПЭ в III триместре беременности. Эти показатели существенно не отличались, в основной группе ПЭ присоединилась в 16,4% случаях и в группе сравнения в 14,9% случаях соответственно (рисунок 1).
Основная группа
Группа сравнения
084%
-
■ ХАГ
-
■ ХАГ+ПЭ
015%

085%
□ ХАГ
□ ХАГ+ПЭ
Рисунок 1. Частота встречаемости ПЭ у беременных с ХАГ в обеих группах.
При анализе пациенток группы наблюдения при дородовой госпитализации выявлена высокая частота НМППК уже на амбулаторном этапе. Нарушения МППК 3 степени регистрировалась у всех обследованных беременных, что явилось показанием к госпитализации.
В проспективном исследовании в обеих группах беременность осложнилась нарушениями МППК (таблица 2). Синдром замедления роста плода (СЗРП) является одним из признаков внутриутробного страдания плода, являющегося основным проявлением НМППК при наличии гипертензивных нарушений.
Таблица 2
Показателей допплерографии по НМППК в II и III триместре беременности
|
Нозология |
Основная группа (n=73) |
Группа сравнения (n=47) |
||
|
Абс |
% |
Абс |
% |
|
|
МППК 3ст |
73 |
100% |
47 |
100% |
|
Среди них частота СЗРП |
||||
|
СЗРП 1ст |
5 |
6,8% |
3 |
6,4% |
|
СЗРП 2ст |
2 |
2,7% |
1 |
2,1% |
|
СЗРП 3ст |
0 |
0% |
0 |
0% |
Примечание: Различия не значимы между: *- основной и сравнительной группы
Допплерометрия артерии пуповины показали результаты нулевого кровотока. В наших наблюдениях был выявлен СЗРП 1ст у 6,4%, СЗРП 2ст 2,1% у женщин группы сравнения и в основной группе соответственно 6,8% и 2,7%. (р<0,001).
Исследование венозного протока составляла некоторые трудности визуализации, которые были показанием к повторному осмотру через определенное время. Типичная волна кровотока ВП состояла из трех фаз: первый пик это градиент давления между венами и правым предсердием в период желудочковой систолы; второй пик связан с открытием клапанов и ранним пассивным заполнением желудочков; снижение скорости потока совпадает с третьей фазой – сокращением предсердий в конце диастолы. При развитии застойной сердечной недостаточности плода и ухудшении сократительной способности миокарда резистентность в правом предсердии возрастала в 33 % случаях. Получили 3 вида кривых венозного кровотока которые описаны в таблице 3.
Таблица 3
Состояние венозного протока в исследуемых группах
|
Состояние венозного протока плода |
Основная группа (n=73) (пролонгирование беременности) |
|
|
1 тип |
54 (74%) |
14±4,1дней |
|
2 тип |
15 (20,5 %) |
5±2,5дней |
|
3 тип |
4 (5,5%) |
1±0,5 дней |
Таким образом, в ходе исследования были описаны 3 вида нарушении ВП у беременных с хронической артериальной гипертензией и преэклампсией:
У 54 (74%) при первичном осмотре выявлен 1 вид кривой ВП, это норма без изменений визуального графика нормативных показателей пульсационного индекса (ПИ) и индекса резистентности (ИР) согласно сроку беременности в пределах 95 процентиля для данного срока ПИ=0,21-1,35, ИР 0,50-0,70., этим женщинам динамическое допплерометрическое исследование МППК и ВП проводилось каждые 7 дней, после перехода на 2 вид кривой ВП, исследование проводилось каждые 3 дня. В нашем исследовании пациентом с 1 видом нарушения кровообращения беременность была продлена от 14±4,1дней.
У 15 женщин (20,5%) выявлен 2 вид кривой ВП. Это с изменением визуального графика спектрограммы с увеличением пульсативности и патологическими показателями (ПИ, ИР) выше 95 процентиля для данного срока беременности, этим женщинам каждые 3 дня проводилось допплерометрическое исследование МППК и оценивали кровоток в ВП. В нашем исследовании с 2 видом нарушения кровообращения беременность была продлена от 5±2,5дней.
При первичном обследовании у 4 женщин (5,5%) выявлен 3 вид кривой ВП, в связи с чем все они были родоразрешены в течении 24 часов.
3 вид кривой это– грубые патологические изменения спектрограммы – реверсный или нулевой диастолический кровоток пульсовой волны и патологического пульсационного индекса выше 95 процентиля для данного срока беременности.
Изменения венозного протока 3 вида было основанием для досрочного родоразрешения в основной группе, в группе сравнения эти показатели не измеряли по различным причинам (плохая визуализация, технические затруднения, отсутствие персонала владеющего методов измерения ВП) в том числе и отказе женщин от предложения пролонгирование беременности. Таким образом, маркером контроля выявленным при помощи допплерометрии мы взяли данные изменения венозного кровотока. Критические показатели кровотока в пуповине которые возникают вследствие остановки поступательного движения крови в фазу диастолы
(нулевые значения) или изменения движения потока крови на противоположное (ретроградный кровоток) были показанием к экстренному родоразрешению в группе сравнения. В свою очередь применение оценки кровотока в ВП позволило пролонгировать беременность до 35 недель у 2,7% женщин основной группы (рисунок 2).
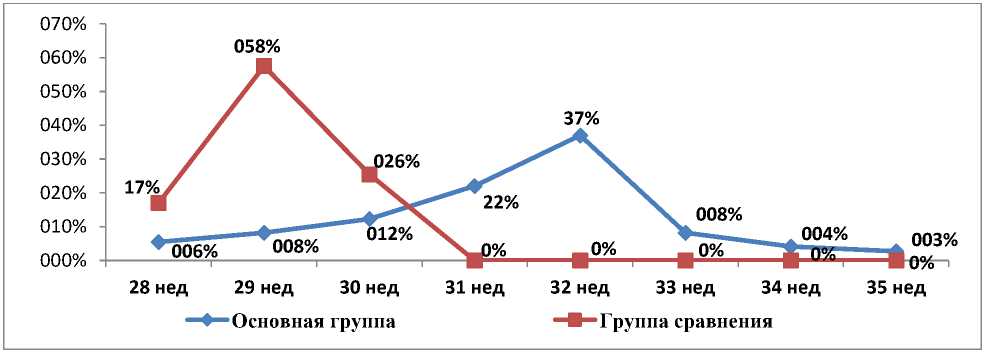
Рисунок 2. Сроки родоразрешения у обследованных женщин с ХАГ и ПЭ с нулевым кровотоком
Из диаграммы видно, что в 28 недель в основной группе были родоразрешены (5,5%), наибольшее число родоразрешений имели место в 31, 32 и 33 недели соответственно в группе сравнения 22%, 37% и 8,2% случаев. В 34 недели родоразрешены 3 женщины (4,1%). По данным допплерометрии плода, удалось пролонгировать беременность до 35 недель только в 2,7% случаев, соответственно это значительно увеличивает шанс выживания новорожденных.
Для выявления функционального состояния плода проведено исследование в обеих группах методом кардиотокографии с определением индекса Фишера и оценки графика кардиотокограммы (таблица 4). Результаты КТГ расценивались строго индивидуально только в комплексе с клиническими данными, а также с результатами других исследований, таких как допплерометрия маточно-плодового комплекса. Вышеизложенные состояния наблюдались в первой группе и во второй группе и это явилось маркером для ежедневного наблюдения и для досрочного родоразрешения в связи с отсутствием улучшения в динамике.
Как видно из таблицы №5, показатели критерия Фишера различными в обеих группах. При выявлении критерия Фишера ниже 5 баллов проводили ежедневно КТГ, ухудшение в динамике выявлялось в среднем у 89% больных в течении 3 суток, что говорит о том, что интервал наблюдение можно продлить до 3дней без дополнительного исследования.
Анализ исходов родов для плода показал, что у беременных основной группы 64,4% детей родились с оценкой по шкале Апгар 6-7 балл, 13,3% с оценкой 8-10 балла и 6,8% с оценкой 4-5 балла, в то время как в группе сравнения оценку по шкале Апгар 8-10 балла имели 14,9% женщин, 6-7 балла 57,4% и 4-5 балла 21,3% женщин. Также в группах у женщин имела место антенатальная гибель плода в основной группе в 6,84 % и группе сравнения в 6,3% случаях что было статистически недостоверно. Результаты КТГ расценивались строго индивидуально только в комплексе с клиническими данными, а также с результатами других исследований, таких как допплерометрия маточно-плодового комплекса.
Таблица 4
Оценка критерия Фишера
|
Критерий Фишера |
Основная группа (n=73) |
Группа сравнения (n=47) |
|
4-5 баллов |
11 (15%) |
10 (21,3%) |
|
6-7 баллов |
47 (64,4%) |
27 (57,4%) |
|
8-10 баллов |
10 (13,7%) |
7 (14,9%) |
|
Антенатальная гибель плода |
5 (6,84%) |
3 (6,3%) |
Показания к досрочному родоразрешению в первой группе выставлены в первые 3 дня у 28 беременных, в течении последующих 2 дней у 14 беременных, показаниями были в основном это было прогрессирование гипертензивный состояний в (28,5%), прогрессирование НМППК в (21,3%) и неубедительное состояние плода в (18,9%) случаях, а также другие акушерские показания которые не зависели от гипертензивных состояний.
Выводы. Таким образом, нарушении венозного протока у беременных с хронической артериальной гипертензией беременность была продлена неболее 1 сутки у женщин 14(5,5%). беременности. Изучение кровотока в венозном протоке плода позволило оценить гемодинамику плода при ХАГ с чувствительностью 85% и специфичностью 56%, что позволяет контролировать резервные возможности плода и своевременно диагностировать угрожающие состояния плода.
Список литературы Ведения беременных с тяжелым маточно-плодово-плацентарным нарушениям на фоне хронической артериальной гипертензии
- ACOG Practice Bulletin No. 106: Intrapartum fetal heart rate monitoring: nomenclature, interpretation, and general management principles. American College of Obstetricians and Gynecologists. Obstet Gynecol. 2009 Jul;114(1):192-202.
- Adam K. Lewkowitz, Methodius G. Tuuli, Alison G. Cahill. Perinatal outcomes after intrauterine growth restriction and intermittently elevated umbilical artery Doppler // American Journal of Obstetrics & Gynecology MFM. — March 2019.
- Alfirevic Z, Devane D, Gyte GM. Continuous cardiotocography (CTG) as a form of electronic fetal monitoring (EFM) for fetal assessment during labour. Cochrane Database Syst Rev. 2013 May 31;5:CD006066.
- Amanda S. Trudell, Alisson G. Cahill, Methodius G. Tuuli. Risk of stillberth after 37 weeks in pregnancies complicated by small-for-gestational-age fetuses // American Journal of Obstetrics & Gynecology. — 2013. — №208. — P. 3763.
- Ayres-de-Campos D1, Bernardes J; FIGO Subcommittee. Twenty-five years after the FIGO guidelines for the use of fetal monitoring: time for a simplified approach? Int J Gynaecol Obstet. 2010 Jul;110(1):1-6.
- Barker D.J. The origins of the developmental origins theory // Journal of International Medicine. — 2007. — №261. — P. 412-417.
- Baschat A.A. Neurodevelopment after fetal growth restriction // Fetal Diagnosis and Therapy. — 2014. — №36. — P. 136-142.
- Basky Thilaganathan. The ASPRE pre-eclampsia trial: implications for basic research and clinical practice // Cardiovascular Research. — 2018. — №114. — P. 60-61.
- Ganzevoort W., Mensing Van Charante N., Thilaganathan B., et al., for the TRUFFLE Group. How to monitor pregnancies complicated by fetal growth restriction and delivery before 32 weeks: post-hoc analysis of TRUFFLE study // Ultrasound in Obstetrics and Gynecology. — 2017. — №49. — P. 769-777.
- World health statistics 2017: monitoring health for the SDGs, Sustainable Development Goals.


