Видеэндоскопическая абляция большой подкожной послеоперационной серомы передней брюшной стенки
Автор: Бусырев Ю.Б., Карпов Н.В., Уварова Е.О., Гадлевский Г.С.
Журнал: Вестник медицинского института "РЕАВИЗ": реабилитация, врач и здоровье @vestnik-reaviz
Рубрика: Клинический случай
Статья в выпуске: 6 т.15, 2025 года.
Бесплатный доступ
В настоящее время в хирургической практике нет однозначного консенсуса по лечению послеоперационных сером, в том числе передней брюшной стенки после абдоминопластики. «Золотым стандартом» остаётся послеоперационное наблюдение пациентов с выполнением ультразвукового исследования области операции и пункционное лечение сером. Однако такая тактика возможна лишь в раннем послеоперационном периоде. При безуспешности пункционного лечения эффективной считается тактика по иссечению мезотелиальной выстилки серомы. Такие операции традиционно проводятся открытым способом. Представленный клинический случай демонстрирует успешное применение эндоскопической техники абляции выстилки большой хронической серомы, явившейся осложнением абдоминопластики. Пункционное и дренажное лечение в раннем послеоперационном периоде не дало результата, в связи с чем было принято решение об оперативном вмешательстве с использованием миниинвазивных технологий. Показан клинический пример успешного применения эндоскопической техники лечения большой (максимальный диаметр 22 см) хронической послеоперационной серомы передней брюшной стенки. Данная методика может быть использована в клинической практике как безопасный способ терапии подобных послеоперационных осложнений.
Послеоперационная серома, хроническая серома, эндоскопическая операция, абдоминопластика, послеоперационные осложнения, аргоноплазменная коагуляция, передняя брюшная стенка, миниинвазивная хирургия, абляция, клинический случай
Короткий адрес: https://sciup.org/143185460
IDR: 143185460 | УДК: 616.34-007.43-089.168-06:616-089.844 | DOI: 10.20340/vmi-rvz.2025.6.CASE.3
Videoendoscopic ablation of a large subcutaneous postoperative anterior abdominal wall seroma
Currently, there is no clear consensus in surgical practice on the treatment of postoperative seromas, including the anterior abdominal wall after abdominoplasty. The gold standard remains the postoperative observation of patients with ultrasound examination of the surgical area and puncture treatment with serom. However, such tactics are possible only in the early postoperative period. If puncture treatment is unsuccessful, the tactics of excision of the mesothelial lining of the seroma more effective. Such operations are performed through a large incision in the skin. The clinical case demonstrates the successful application of the endoscopic technique of ablation of the lining of a large chronic seroma, which was a complication of abdominoplasty. Puncture and drainage treatment in the early postoperative period did not yield results. A decision has been made on endoscopic treatment using minimally invasive technologies. A clinical example of the successful use of endoscopic techniques for the treatment of large (maximum diameter 22 cm) chronic postoperative anterior abdominal wall seroma is shown. This technique can be used in clinical practice as a safe way to treat such postoperative complications.
Текст научной статьи Видеэндоскопическая абляция большой подкожной послеоперационной серомы передней брюшной стенки
Серома (лимфорея) – скопление тканевой жидкости в подкожной клетчатке ушитой раны, образующееся при разрыве мелких кровеносных сосудов, когда происходит просачивание плазмы крови и развивается вызванное повреждёнными клетками воспаление [1]. Наличие жидкостных скоплений, в том числе сером, является фактором риска развития инфекционных осложнений области операции, увеличения длительности пребывания пациента в стационаре и продолжительности времени реабилитации [2, 3]. Для диагностики серомы достаточно применения ультразвукового исследования (УЗИ) области вмешательства во время послеоперационного осмотра пациента [2]. Однако чётких критериев для выбора метода лечения на данный момент не разработано. Некоторые авторы настаивают на пункционном лечении под ультразвуковым контролем [4], другие предлагают вводить в полость серо-мы глюкокортикостероиды [5]. Такие методы показывают неплохие результаты только при лечении ранних сером. Как показывает практика, формирование капсулы с мезотелиальной выстилкой не позволяет избавиться от серомы даже при наличии длительно стоящего активного дренажа, что само по себе несёт риски инфицирования мягких тканей. В таких случаях показана активная хирургическая тактика, включающая широкий оперативный доступ с целью иссечения стенок полости серомы [6, 7].
Серома является наиболее распространённым осложнением абдоминопластики [8, 9]. Ввиду сложности механизмов образования послеоперационных сером, высокой вероятности рецидивирующего течения и важности косметического компонента оперативного доступа нами предложен способ эндоскопического лечения большой серомы.
щий фигуру. Толщина подкожно-жировой клетчатки (ПЖК) – 2,5 см. В области пупочного кольца имеется грыжевое выпячивание в диаметре около 3,0 см, грыжевые ворота – до 1 см, симптом кашлевого толчка положительный. Диастаз прямых мышц живота 2 ст., расхождение прямых мышц живота – до 6 см в мезогастральной области.
Пациентке был выставлен клинический диагноз:
Основное заболевание: Птоз и деформация мягких тканей передней брюшной стеки 3 ст. Гиперли-потрофия подкожно-жировой складки передней брюшной
Сопутствующие заболевания: Морбидное ожирение 1 ст. Вправимая неущемленная пупочная грыжа. Диастаз прямых мышц живота 2 ст.
Показаниями к операции послужили: жалобы эстетического характера, наличие пупочной грыжи, наличие диастаза прямых мышц живота (рис. 1).
КЛИНИЧЕСКИЙ СЛУЧАЙ
В январе 2025 года пациентка К., 42 лет, обратилась в отделение пластической хирургии клиники «Новая мировая хирургия» с жалобами на нарушение конфигурации живота после двух беременностей и двух родов. Основными жалобами пациентки были избытки мягких тканей передней брюшной стенки (ПБС), так называемый «беременный живот», наличие грыжевого выпячивания в области пупочного кольца.
Status Localis: у пациентки имеется морбидное ожирение 1 ст. Пациентка гиперстенического телосложения, развита правильно, рост 168 кг, вес 88 кг, индекс массы тела (ИМТ) 31. Обхват талии составляет 100 см. При внешнем осмотре отмечены массивные жировые отложения в области ПБС, боковых поверхностях туловища. Живот имеет значительное резидуальное округление в мезогастральной области, имеется кожно-жировой фартук, деформирую-
Пациентке проводилась стандартная предоперационная подготовка: общий анализ крови (ОАК), общий анализ мочи (ОАМ), коагулограмма, биохимический анализ (БХ) крови, группа крови и резус фактор, серологическое исследование крови на носимые инфекции, УЗИ брюшной полости, УЗИ вен нижних конечностей, профилактика тромбоэмболических осложнений (Фраксипарин 0,3 п/к предоперационно), профилактика инфекционных осложнений (Амоксиклав 1000+200 в/в за 30 минут до операции), компрессионный трикотаж (эластические чулки компрессия 2 ст.) на нижние конечности.
01.2025 выполнено сочетанное оперативное вмешательство: «Липосакция. Абдоминопластика с ушиванием диастаза прямых мышц живота. Гернио-пластика пупочной грыжи местными тканями».
Предоперационная разметка проводилась в положении стоя и затем в положении лёжа. Проводи-
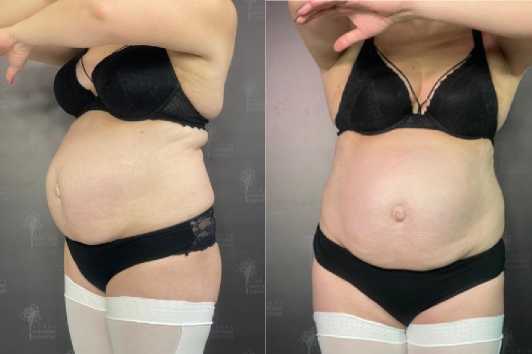
Рисунок 1. Вид ПБС пациентки до абдоминопластики (сбоку и прямо) Figure 1. Anterior abdominal wall before abdominoplasty (sideways and straight)
лась фото и видеодокументирование проблемных зон с согласия пациентки. В положении стоя отмечали срединную линию от мечевидного отростка до лобка. Размечали нижнюю поперечную линию, отступя на 7,0 см от вульвы. Верхняя поперечная линия идёт тотчас над пупком от латерального края правой поперечной мышцы до латерального края левой поперечной мышцы. Длина верхней линии, идущей перпендикулярно срединной линии, примерно равна нижней, надлобковой линии. После нанесения разметки выполняли захватывание кожно-жирового избытка, в положении сидя и лёжа, в подтверждении того, что края раны закроются без избыточного натяжения. В нанесении разметки всегда используется линейка для соблюдения симметрии правой и левой стороны. Далее проводили плавные линии от центральных линий внизу по направлению к подвздошным остям, отступя от паховых складок не менее 3 см. Также вверху проводили фигурные линии, идущие вниз от центральной разметки.
Техника операции
Под эндотрахеальным наркозом в положении лёжа на животе производится трёхкратная обработка операционного поля раствором Бетадин. Производится инфильтрация ПЖК боковых отделов живота Физиологическим раствором 0,9% с Адреналином (1 мг на 1000 мл). Мы не используем Лидокаин при проведении липосакции. Далее проводится аспирация жира вакуумным отсосом. Затем, в положении лёжа на спине после повторной трёхкратной обработки, проводится инфильтрация кожных разрезов физиологическим раствором с адреналином.
Производится разрез округлой формы, окаймляющий пупочное кольцо. Далее пупочное кольцо и стебель выделяются при помощи ножниц Метцен-баума до фасции. Выполняется разрез кожи в надлобковой области послойно до мышечной фасции. Затем проводится разрез от ранее выделенного пупочного кольца до нижней линии вертикально. Мобилизация кожно-жирового лоскута продолжается по направлению к рёберным краям и далее идет только в направлении мечевидного отростка. Далее выполняется ушивание белой линии живота по краям прямых мышц живота двурядным швом нитью PDS 0, второй нитью Nurolon 0. Производится иссечение лоскутов: сначала удаляется правый лоскут, производится взвешивание лоскута, аналогичное действие выполняется слева. Верхние края кожи сводятся с нижними, накладывается адаптационные швы. Отступая не менее 10–11 см от нижнего разреза на коже строго на срединной линии выполняется кожный разрез полулунной формы, соответствующий диаметру пупка. Между кожно-жировым ные швы нитью Vicryl 2/0. Через отдельные проколы кожи устанавливаются два активных дренажа по Редону в область операции. Края верхнего и нижнего лоскута сближаются, рана послойно ушивается. Непрерывный кожный шов нитью Monocryl 3/0. Пупок также фиксируется непрерывным косметическим швом нитью Monocryl 4/0.
Послеоперационные раны укрываются марлевыми повязками с Бетадином (при условии отсутствия аллергии на йод), надевается постоперационное компрессионное белье.
При динамическом наблюдении данных за значимые жидкостные скопления в области операции не получено, дренажи из ПЖК удалены на 3-и сутки. Пациентка выписана в удовлетворительном состоянии на 3-и сутки, контрольный осмотр через 7 суток и 2 недели после операции (рис. 2).
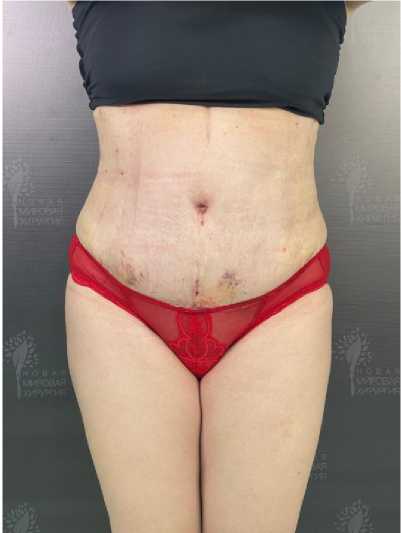
Рисунок 2. Вид ПБС пациентки через 2 недели после операции (прямо)
Figure 2. Anterior abdominal wall after 2 weeks (straight)
Через 17 дней после операции пациентка обратилась в амбулаторном порядке в связи с жалобами на распирание в области шва. При УЗИ выявлено значимое жидкостное скопление (толщина гиподен-сного слоя – до 4 см, длина – до 35 см) под кожным лоскутом. В асептических условиях выполнена пункция 500 мл серозной жидкости под контролем УЗИ. В динамике подобные пункции выполнялись каждые 3–4 дня на протяжении месяца без значимого эффекта. Введение 2 мл препарата Дипроспан двукратно с интервалом 7 суток без эффекта. Через месяц после абдоминопластики под местной анесте- лоскутом и апоневрозом накладываются тракцион-
зией установлен дренаж в полость серомы. Ежедневный дебит составлял первую неделю 70 мл, вторую – до 25 мл в сутки. Дренаж удалён через 2 недели после прекращения отхождения жидкости. При контрольном осмотре через 7 суток после удаления дренажа на УЗИ вновь выявлена жидкость, удалена пункционно. Было принято решение об оперативном лечении, с учётом пожеланий пациентки предпринята попытка вмешательства с использованием эндоскопического оборудования.
В марте 2025 года пациентке был выставлен клинический диагноз:
Основное заболевание (МКБ-10: Т88): Хроническая рецидивирующая серома подкожной клетчатки передней брюшной стенки.
Сопутствующие заболевания (Е66.0): Морбидное ожирение 1 ст.
19.03.2025 выполнено оперативное вмешательство: Видеоэндоскопическая санация, аргоноплазменная абляция полости серомы. Дренирование полости серомы.
Особенности операции: два доступа для 5 мм троакаров в проекции послеоперационного рубца
(рис. 3) надлобковой области, абляция полости се-ромы аргоноплазменной коагуляцией (рис. 4), грубая обработка стенок кисты крючком с монополяр-ной коагуляцией, дренирование полости серомы двумя силиконовыми дренажами по Редону через троакарные раны (рис. 5), введение в полость серо-мы метилурациловой мази (рис. 6).
Пациентка выписана на следующие сутки в удовлетворительном состоянии. Послеоперационный период протекал без особенностей, однократный подъём температуры тела до 37,8 °С был купирован приёмом стандартной дозы парацетамола. Средний дебит по дренажам первые три дня составил 30–40 мл, с четвёртого дня – 5-10 мл. Дренажи удалены амбулаторно на 10 сутки. В дальнейшем при контрольных осмотрах сохранялась полоска жидкости в полости серомы 1–2 мм, отмечена резорбция на 14 день после операции.
От пациентки получено письменное добровольное информированное согласия на публикацию описаний клинического случая, результатов обследования и лечения (06.04.2025).
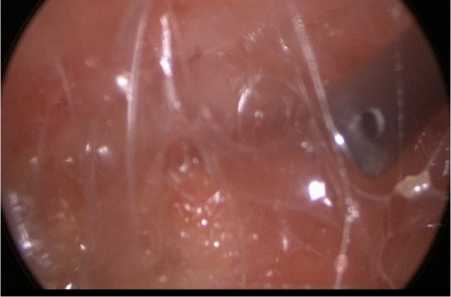
Рисунок 3. Вид полости серомы с установленным дополнительным 5 мм троакаром
Figure 3. View of the seroma cavity with an additional 5 mm trocar installed
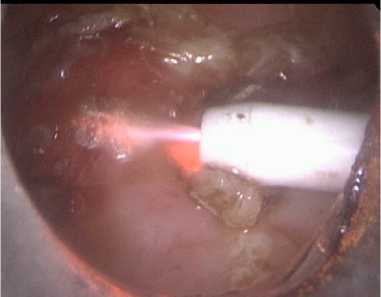
Рисунок 4. Процесс абляции стенок серомы аргоноплазменным коагулятором
Figure 4. The process of ablation of seroma walls with argon plasma coagulator
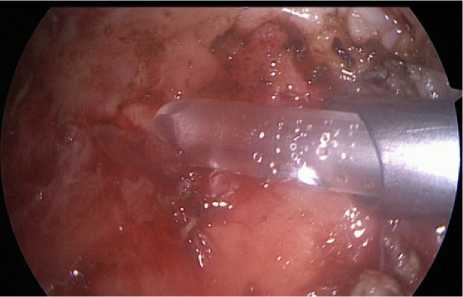
Рисунок 5. Установка дренажа через 5 мм троакар
Figure 5. Installation of drainage through a 5 mm trocar
Рисунок 6. Аппликация метилурациловой мази в полость серомы
Figure 6. Application of methyluracil ointment into the seroma cavity

Рисунок 7. УЗИ мягких тканей передней брюшной стенки через 1 месяц после операции. Жидкостные скопления не определяются Figure 7. Ultrasound of the soft tissues of the anterior abdominal wall 1 month after surgery. Fluid accumulations are not detected
ОБСУЖДЕНИЕ
Результат лечения можно интерпретировать как успешное применение миниинвазивных технологий для лечения хронических подкожных сером. В сравнении с существующими способами хирургических пособий, которые включают широкое иссечение капсулы или выстилки серомы через большие разрезы, эндоскопическое вмешательство значительно уменьшает операционную травму, болевой синдром, и, как следствие, дозировку и длительность применения нестероидных противовоспалительных препаратов (НПВС) в послеоперационном периоде. К сожалению, данных о подобных подходах в литературе встречается крайне мало, в связи с чем эн- доскопический способ лечения сером может послужить основой для дальнейших исследований в этой области.
ЗАКЛЮЧЕНИЕ
Проблема лечения послеоперационных сером является актуальной для каждого практикующего хирурга. В большинстве случаев достаточно пункционного лечения для эвакуации содержимого и облитерации полости серомы. Однако хронические серомы с сформировавшимися стенками являются показанием для хирургической коррекции области первичной операции. В случае вмешательств, выполненных по эстетическим показаниям, проблемой является выбор способа оперативного доступа для коррекции серомы. Нами успешно опробован эндоскопический способ лечения послеоперационной серомы с абляцией полости аргоноплазменной коагуляцией. При таком подходе минимизируется операционная травма (нет больших разрезов), ускоряется срок восстановления (пребывание в палате 1 сутки), сохраняется эстетика ПБС (установка троакаров через рубец после первичной операции), снижена дозировка и длительность приёма НПВС в послеоперационном периоде. Таким образом, эндоскопическое лечение хронических сером может стать новым словом в решении этой частой проблемы и требует дальнейшей практики для полноценной оценки эффективного предложенного метода.


