Видеоторакоскопия и видеолапароскопия в протоколах тактики при сочетанной травме
Автор: Познанский С.В., Гагуа А.К.
Журнал: Московский хирургический журнал @mossj
Статья в выпуске: 2 (60), 2018 года.
Бесплатный доступ
Работа проведена с целью определения перспектив применения видеоторакоскопии (ВТС) и видеолапароскопии (ВЛС) в диагности- ке и лечении пострадавших с сочетанной травмой. Представлены результаты оказания помощи 456 пострадавшим с закрытой сочетанной травмой груди и живота, проходившим лечение в Ивановской областной клинической больнице. В контрольных группах отражена тактика с традиционным подходом, заклю-чающимся в использовании неинвазивной диагностики и открытых вмешательств без учета морфологии и степени тяжести повреждений. Проведен анализ применения видеоторако- и видеолапароскопии в целях диагностики и одновременной хирургической коррекции выявленной патологии, в том числе с их последовательным применением. После сравнительной оценки предложены показания к проведению видеоторако- и видеолапа-роскопии в зависимости от наличия и тяжести шока, а также показания к одновременному минимально инвазивному вмешательству в зависимости от данных видеоревизии. Минимально инвазивные технологии у 2/3 пострадавших являлись окончательным видом вмешательства. При этом малотравматичность и быстрота видеоэндоскопических операций незаменимы в случаях травматического шока. Представлен тактический алгоритм, осно-ванный на активном применении эндовидеохирургических техноло- гий у пациентов с со-четанной травмой.
Сочетанная травма, видеоторакоскопия, видеолапароскопия, эндовидеохиругия
Короткий адрес: https://sciup.org/142215959
IDR: 142215959 | УДК: 616-001.5: | DOI: 10.17238/issn2072-3180.2018.2.30-36
Videotoracoscopy and videolaparoscopy in large trauma tactic protocols
The work was carried out to determine the prospects for the use of videotoracoscopy (VTS) and videolaparoscopy (VLS) in the diagnosis and treatment of victims with large trauma. The article presents the results of management of 456 cases with a closed combined trauma of the chest and abdo- men, who were treated in the Ivanovo regional clinical hospital. The cases in the control groups demonstrate a tactic with the traditional approach, based on the use of non-invasive diagnostics and open surgery without taking into account the morphology and severity of injuries. The general samples show the ex- perience of videotoracoscopy and videolaparoscopy application for diagnosis and simultaneous surgical correction of identified pathology, including their consistent sequenced use. After a comparative observation, the indications for videotoracoscopy and videolaparoscopy, depending on the presence and severity of shock, as well as indications for a one-time minimally invasive intervention, depending on the video audit data, are proposed. Minimally invasive technologies in 2/3 of the victims were the comprehensive type of intervention. At the same time, low traumaticity and shortened time of videoendoscopic operations are indispensable in cases of traumatic shock. An approximate tac-tical algorithm based on the active use of endovideosurgical technologies in patients with combined trauma is presented.
Текст научной статьи Видеоторакоскопия и видеолапароскопия в протоколах тактики при сочетанной травме
Драматизм условий борьбы с последствиями тяжелой травмы охарактеризован несколько ироничным, но точным термином «военно-городская хирургия» [1,2]. При этом возрастает значение сочетанных повреждений, летальность при которых достигает 23,3–85,0% [3,4]. Политравма, полученная в результате ДТП, является самой частой причиной смерти людей в возрасте до 40 лет [5,6]. При одновременном повреждении органов груди и живота феномен взаимного
-
a E-mail: sergey.poznanski@gmail.com
-
b E-mail: sanatatex@gmail.com
отягощения значительно ухудшает состояние пострадавшего [7,8]. Поэтому главной причиной летального исхода при политравме остаётся шок, который в 68,51% является следствием продолжающегося полостного кровотечения [9,10,11]. Нередко тяжелые сочетанные повреждения органов груди и живота своевременно не распознаются в связи с нарушением сознания, состоянием опьянения или доминирующей травмой других областей [12,13]. В то же время в 45–62% случаев при политравме выполняются неоправданные открытые операции, которые зачастую выступают как фатальное звено травматического шока [14,15,16,17]. Наиболее негативно отражается одновременное проведение торако- и лапаротомии или торакофренолапаротомии, что приводит также к нарушению основных групп дыхательной мускулатуры и усугублению гипоксии. Современные минимально инвазивные технологии, объединившие диагностику и лечение в единый цикл, закономерно улучшили результаты лечения травмы груди и живота [18,19,20,21]. Тем не менее при закрытой торакоабдоминальной травме применение ВТС и ВЛС не получило достаточного распространения, а их роль и место в алгоритмах оказания помощи этой тяжёлой группе больных остаются неопределенными.
Цели и задачи
Данная работа проведена с целью определения перспектив применения видеоторакоскопии (ВТС) и видеолапароскопии (ВЛС) в диагностике и лечении пострадавших с сочетанной травмой.
Материалы и методы
Проведен анализ результатов лечения 456 пациентов с закрытой сочетанной травмой груди и живота с применением и без применения эндовидеохирургических технологий (ЭВХТ). Среди них были 251 (55,0%) мужчина и 205 (44,9%) женщин в возрасте от 17 и до 82 лет (средний возраст – 34,8±16,4 года). Пациенты получали помощь в Региональном травматологическом центре I уровня на базе Ивановской областной клинической больницы по поводу травм с высокоэнергетическим механизмом (рис. 1). Во всех случаях имелись сочетанные повреждения головы, позвоночника, таза, почек, конечностей в различных комбинациях (рис. 2).
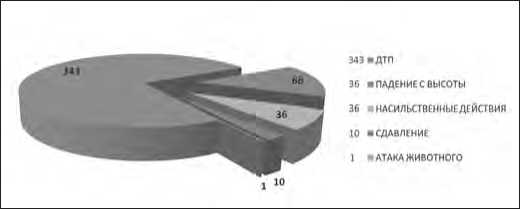
Рис.1. Обстоятельства травмы
Обследование начиналось с оценки общего состояния, уровня функций жизненно важных органов и систем, определения доминирующего повреждения. Параллельно проводились лабораторные и биохимические исследования. Для объективизации диагностики тяжести состояния применялась шкала SAPS II (Simplified Acute Physiology Score – Упрощенная шкала физиологических параметров). При этом основное число пациентов находились в тяжелом состоянии с риском летального исхода свыше 50%. Всем пострадавшим с сочетанной травмой в обязательном порядке выполнялись рентгеновские снимки костей черепа, грудной клетки, брюш- ной полости и костей таза. По показаниям проводились УЗИ (FAST-УЗИ) плевральной и брюшной полости, МСКТ и МРТ. ВТС и ВЛС проводились в операционной, оснащенной для конверсии. Для оценки описания морфологических особенностей и степени тяжести выявленных при операционной ревизии повреждений использовали бальную шкалу OIS (Organ Injury Scale – шкала повреждений органов), предложенную E. Moore. Статистическая обработка результатов производилась с помощью пакета прикладных программ «Statistica» различных версий.

Рис. 2. Соотношения повреждений
Пострадавшие разделены на три главные группы. В первую группу включены 194 пациента с сочетанной травмой груди. Вторую группу составили 206 человек с сочетанной травмой живота. Третья группа представлена 56 пациентами с сочетанной торакоабдоминальной травмой. Для сравнительной оценки в каждой группе выделены больные, в диагностике и лечении которых использовались ЭВХТ, а также пациенты, у которых ЭВХТ не применялись.
Результаты
В первую очередь проанализированы случаи 194 больных с закрытой сочетанной травмой груди. Контрольную группу составили 126 человек, помощь которым оказывалась без применения ВТС. У них первоначально диагностированы переломы ребер, осложненные гемо-, пневмотораксом различной степени, проводилось дренирование плевральной полости. Открытое вмешательство выполнено в 49 (38,9%) наблюдениях с целью ушивания разрывов легкого, диафрагмы, перикарда, межреберных сосудов, резекции легкого, ликвидации свернувшегося гемоторакса, плеврэктомии при посттравматической эмпиеме плевры, а так же открытой фиксации флотирующих переломов ребер и др. Следует отметить, что основные источники внутриплеврального кровотечения и/или продолжительного поступления воздуха были точно установлены только после торакотомии. У 6 (4,8%) пациентов не верифицированы ставшие причиной гемопневмоторакса тяжёлые повреждения (разрывы аорты, сосудов и бронхов корня легкого, тампонада перикарда), и они погибли в течение первых 3 часов после поступления. Несомненно, что видеоревизия позволила бы заподозрить признаки подобных повреждений и выполнить попытку конверсии для их устранения. При ретроспективном сличении протоколов открытых и малоинвазивных операций у 41 (83,7%) пациента морфология повреждений позволяла выполнить вмешательство в полном объеме при ВТС (рис. 3).

Рис. 3. Необоснованные открытые вмешательства в контрольной группе (указано доминирующее повреждение)
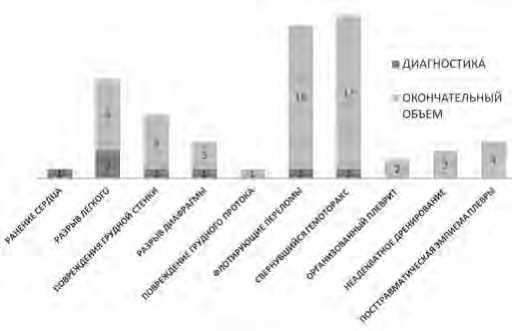
Рис. 4. Видеоторакоскопические вмешательства
Видеоторакоскопические технологии применялись у 68 пациентов с сочетанной травмой груди (рис. 4). В экстренном порядке в связи с средним и большим гемотораксом, продолжающимся поступлением крови по дренажу до 300 мл/ч, неустранимым пневмотораксом, хилотораксом у 19 больных выполнялись закрытые вмешательства: электрокоа-гуляционный гемостаз; интракорпоральный шов легкого и диафрагмы; резекция лёгкого эндостеплером; пликация фибринколлагеновой субстанции; медиастинотомия (при напряженном пневмомедиастинуме); клиппирование грудного протока. В 22 случаях эндовидеохирургическая операция проводилась по поводу поздних внутриплевральных осложнений: свернувшийся гемоторакс, бронхиальный свищ, фиброторакс. У 4 пациентов с посттравматической деструктивной пневмонией, эмпиемой плевры выполнялась ВТС с секвестрэктомией, частичной плеврэктомией в сочетании с фибробронхоскопической окклюзией свищей. У 16 пациентов под контролем ВТС осуществлена минимально инвазивная фиксация флотирующих переломов ребер спицами.
Установлено, что нарушения каркасности грудной клетки во всех случаях сопровождались внутриплевральными осложнениями, которые одновременно устранялись эндоскопически. Конверсия потребовалась в 8 (11,8%) случаях с целью лобэктомии (2), ушивания внутригрудной артерии (1), ликвидации тотального свернувшегося гемоторакса (1), аллопластики разрыва диафрагмы Moore-III (1), открытого остеосинтеза реберного каркаса (1). У одного оперированного с массивным размозжением нижней доли легкого в качестве первой ступени damage control surgery произведено наложение грубых гемостатических швов en masse. Еще в одном случае при переломах ребер справа и среднем гемотораксе видеоревизия выявила ранение отломком ребра перикарда и правого предсердия: после конверсии выполнено ушивание раны предсердия и перикарда (рис. 5).
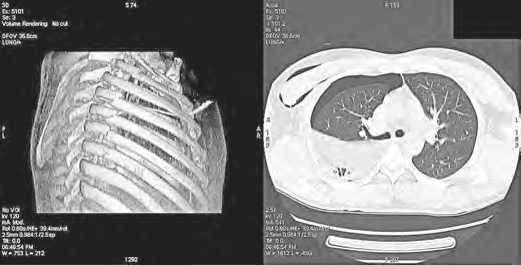
Рис. 5. МСКТ при множественных переломах ребер и среднем гидропневмото-раксе справа
(при ВТС установлено ранение предсердия)
Также проведены исследования результатов лечения 206 больных с сочетанной травмой живота. Из 119 пациентов контрольной группы у 106 после неинвазивного обследования в связи с предположением о повреждении органов живота выполнена лапаротомия. Показаниями к спленэктомии в 28 случаях была травма органа III-V степени по E. Moore. У 8 больных с травмой селезенки Moore-I-II выполнены органосохраняющие операции. У 8 человек с разрывами печени I степени по Moore выполнялась электрокоагуляция с привлечением гемостатического материала, в 10 случаях повреждений II-III степени – ушивание разрывов, в 1 случае размозжения IV степени – краевая резекция печени. Двое пострадавших с обширными размозжениями печени Moore-V погибли во время операции. В 11 случаях реконструктивные вмешательства потребовались при разрывах кишечника и мочевого пузыря, а в 9 – при повреждениях нескольких органов брюшной полости. У 3 больных проведено ушивание поврежденной брыжейки тонкой кишки. Отдельную подгруппу составили 7 больных с поверхностными повреждениями диафрагмы, поджелудочной железы, желудка.
В 14 случаях во время лапаротомии выявлен незначительный (до 250 мл) гемоперитонеум. У 5 человек с тяжёлой политравмой во время лапаротомии травматической патологии не выявлено. У 13 больных при поступлении после обследования травма органов брюшной полости была исключена, операция не проводилась. У 4 из них повреждения органов выявлены при аутопсии. Остальные 9 пациентов оперированы в сроки от 2 до 10 суток в связи с поздним выявлением продолжающегося внутрибрюшного кровотечения (3) и «двухфазных» разрывов селезенки (6).
В контрольной группе ошибки диагностики наблюдались в 25 (21,0%) наблюдениях. Подобные результаты обусловлены не только тяжестью сочетанной травмы, но и недостатками хирургической тактики. При анализе характеристик изменений в брюшной полости лапаротомия могла быть заменена минимально инвазивным вмешательством у 53 (46,5%) оперированных (табл. 1).
Таблица 1
Необоснованные открытые вмешательства в контрольной группе
|
Вид повреждения |
Число пациентов, абс. |
|
Повреждения селезенки Moore-I-II |
8 |
|
Повреждения печени Moore-I-II |
11 |
|
Разрывы брыжейки |
3 |
|
Повреждения диафрагмы Moore-II-III |
4 |
|
Неполный разрыв стенки желудка Moore-I |
1 |
|
Повреждения селезенки Moore-I, печени Moore-II, разрыв сальника |
1 |
|
Повреждения печени Moore-I, разрывы брыжейки |
3 |
|
Гемоперитонеум менее 250 мл |
14 |
|
Поверхностные повреждения, не потребовавшие устранения |
3 |
|
Отсутствие патологии |
5 |
|
Всего |
53 |
Примечание: ■ – диагностическая лапаротомия.
В основной группе из 87 пациентов при поступлении предварительный диагноз повреждения внутреннего органа брюшной полости установлен у 77. Им в экстренном порядке выполнена ВЛС и у 13 пациентов установлены повреждения селезенки. В 3 случаях при повреждениях I-II степени по Moore производилась электрокоагуляция разрывов, пли-кация Тахокомб, а в двух случаях коррекция не потребовалась. У 8 больных была своевременно выполнена открытая спленэктомия. У 4 пострадавших с повреждениями печени Moore-I-II вмешательство завершено лапароскопической электрокоагуляцией. У 5 больных при травмах печени II–IV степени произведена конверсия. Разрыв диафрагмы, установленный в 2 случаях, потребовал открытой аллопластики у одного больного, а у второго ушит эндоскопически. При ВЛС у 2 больных диагностированы разрывы париетальной брюшины, не потребовавшие коррекции. У 7 пациентов выявлены признаки разрывов полых органов (ДПК, толстый и тонкий кишечник, мочевой пузырь), выполнена конверсия. У 5 больных диагностирован массивный гемоперитонеум с картиной «томатного супа», а при лапаротомии определены повреждения печени и селезенки Moore-IV-V. Дальнейшая тактика соответствовала damage control surgery, при этом выжили трое пациентов.
Во время ВЛС у 16 пострадавших выявлен гемоперитоне-ум объёмом менее 250 мл. У 11 из них обнаружены пред- и забрюшинные гематомы II и III зон. При эндоскопической ревизии повреждения органов и структур брюшной полости не выявлены, а после устранения гемоперитонеума поступления свежей крови не отмечено. У 23 больных при поступлении имелись признаки повреждения живота, однако при ВЛС патологии не выявлено. Необходимо отметить, что у 2 из них с неустановленной травмой поджелудочной железы в дальнейшем развился панкреатит. У 10 пациентов признаки травмы органа живота выявлены в сроки от 2 и до 8 суток: при ВЛС установлены двухмоментные разрывы селезенки (3), разрывы полых органов (3), разрыв печени (1), асцит (1), малый гемоперитонеум (1), отсутствие патологии (1).
Лапаротомия произведена у 33 (37,9%) пациентов. В 9 (10,3%) случаях с помощью ЭВХТ выполнена оперативная коррекция. При этом степень тяжести повреждения, а, следовательно, и объем доступа определены только после инвазивной диагностики (рис. 6).

Рис. 6. Видеолапароскопические вмешательства
В заключении проведен анализ результатов лечения 56 больных с тяжёлой закрытой торакоабдоминальной травмой. При этом морфология выявленных повреждений, а так же показания и техника проведенных хирургических вмешательств существенно не отличались от вышеописанных. В контрольной группе, состоящей из 34 человек, тактика заключалась в сочетанном выполнении торакотомии и лапаротомии. Последовательность и сроки проведения открытых вмешательств определялись доминирующими проявлениями повреждения. После открытого доступа производилось устранение имеющихся комбинаций повреждений (разрывы легкого, печени, селезенки, диафрагмы, свернувшийся гемоторакс, гемоперитонеум и др.), при этом ошибки предоперационной диагностики констатированы в 9 случаях. Применив ЭВХТ, у 28 пациентов можно было избежать торакотомии, у 12 – лапаротомии, а у 6 – и того, и другого вмешательства.
Предшествующий опыт отдельного применения ВТС и ВЛС лег в основу подхода к тактике у 22 пострадавших с использованием сочетания данных эндовидеохирургических методик. Очерёдность и сроки выполнения манипуляций зависели от результатов неинвазивной диагностики и соответствовали классификации тяжести повреждений Коллегии травматологов Американского общества хирургов. В результате видеоревизии конверсия к выполнению торакотомии и лапаротомии проведена у 4 (18,2%) пациентов. У 11 (50,0%) человек удалось избежать сочетания открытых вмешательств. При этом только торакотомия выполнялась у 3 (13,6%) пострадавших, только лапаротомия – у 8 (36,4%). У остальных 7 (31,8%) больных открытые вмешательства не проводились, а устранение патологии заключалось в типичных торако- и лапароскопических операциях в различных комбинациях. Отмечаем, что ВТС и ВЛС стали единственными методами, позволившими объективно подтвердить или опровергнуть наличие разрыва диафрагмы. Наблюдения показали, что при одновременном возникновении показаний к эндоскопическому обследованию плевральной и брюшной полости, ВТС должна предшествовать ВЛС при большом и среднем гемотораксе.
Обсуждение
С позиций доказательной медицины ВТС и ВЛС являются наиболее эффективными методами обследования при сочетанной травме груди и живота. Сравнительная оценка в контрольных и основных группах демонстрирует несомненные преимущества ЭВХТ по соотношению «риск-польза» (табл. 2).
Таблица 2
Сводная таблица результатов лечения
|
Показатели |
Контрольные группы (n = 279) |
Основные группы (n = 177) |
Снижение показателя |
ρ |
|
Неустановленный диагноз, абс. (%) |
40 (14,3%) |
3 (1,7%) |
8,4 раза |
< 0,05 |
|
Частота открытого вмешательства, абс. (%) |
197 (70,6%) |
60 (33,9%) |
2,1 раза |
< 0,05 |
|
Количество открытых вмешательств (в т. ч. повторных), абс. (%) |
261 (93,5%) |
70 (39,5%) |
2,4 раза |
< 0,05 |
|
Необоснованное открытое вмешательство, абс. (%) |
134 (48,0%) |
– |
– |
– |
|
Продолжительность операции, мин |
123,4 ± 8,2 |
57,7 ± 5,6 |
2,1 раза |
< 0,05 |
|
Частота послеоперационных осложнений, абс. (%) |
94 (33,7%) |
30 (16,9%) |
1,9 раза |
< 0,05 |
|
Длительность стационарного лечения, сут |
39,6 ± 5,5 |
28,6 ± 6,8 |
1,4 раза |
> 0,05 |
|
Летальность, абс. (%) |
83 (29,7%) |
33 (18,6%) |
1,6 раза |
< 0,05 |
На сновании результатов исследования разработан тактический алгоритм оказания помощи пострадавшим с сочетанной закрытой травмой груди и живота, базирующийся на активном применении видеоэндоскопических технологий (рис. 7). Данная схема включает показания к ВТС и ВЛС в зависимости от данных неинвазивной диагностики. Особен- ности эндоскопических данных, вид и степень тяжести повреждений органов груди и живота определяют показания к конверсии или к одновременному минимально инвазивному вмешательству.
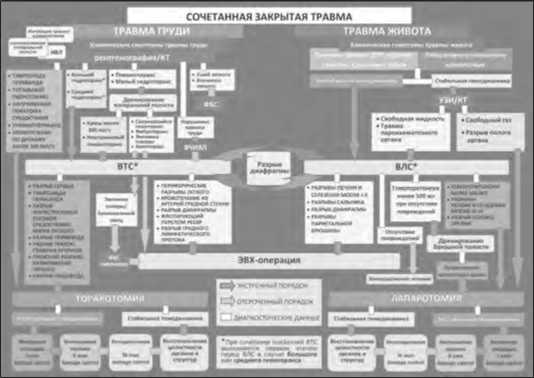
Рис. 7. Схема тактики при сочетанной травме с применением ВТС и ВЛС
Заключение
Окончательный анализ показал, что при видеоторако-и видеолапароскопии удалось установить точный диагноз в 174 (98,3%) случаях, а одновременные эндо-видеохирургические операции были достаточными у 117 (66,1%) пострадавших. Таким образом, видеоэндоскопические методы исключают диагностические открытые вмешательства и в то же время объективно определяют показания к конверсии в необходимых ситуациях. Подобный подход дает возможность избежать напрасных торакотомий и лапаротомий, достигающих неудовлетворительного количества при использовании традиционной тактики (48,0%), что неприемлемо в ситуации сочетанной шокогенной травмы. ВТС обладает максимальными лечебными возможностями (83,3%) в отличие от ВЛС (58,7%), позволяя выполнить минимально инвазивное вмешательство в полном объеме при большинстве видов травматической патологии за исключением повреждений сердца, магистральных сосудов средостения, трахеи и бронхов. Выбор сроков проведения видеоэндоскопических методик должен определятся с учетом наличия и тяжести шока. Показаниями для неотложной видеоторакоскопии у всех пострадавших являются: средний или большой гемоторакс, продолжение поступления крови по плевральному дренажу до 300 мл/ч, неустранимый тотальный пневмоторакс. У пациентов со стабильными или стабилизированными показателями гемодинамики в отсроченном порядке ВТС необходимо выполнять при свернувшемся гемотораксе, флотирующих переломах ребер, подозрении на травму диафрагмы, хилотораксе, стойком или организующемся плеврите, бронхиальном свище, эмпиеме плевры. Показаниями для видеолапароскопии у пострадавших с нестабильной гемодинамикой являются: высокоэнергетический механизм травмы (ДТП, падение с высоты, сдавление); нарушение сознания; любые клинические абдоминальные проявления; симптомы острой кровопотери; резкое падение показателей эритроцитов, гемоглобина, гематокрита. У остальных пациентов с сочетанной травмой ВЛС показана при наличии свободной жидкости в брюшной полости, травматических дефектов органов по результатам УЗИ и МСКТ. При этом степень тяжести повреждения, а, следовательно, и вид вмешательства, могут быть установлены только при инвазивной диагностике. Повреждения паренхиматозных органов живота I-II степени по OIS, брюшины, сальника, внесосудистой зоны брыжейки, диафрагмы доступны для минимально инвазивного устранения. При наличии показаний к сочетанному применению ЭВХТ видеоторакоскопию следует выполнять первым этапом в случае большого или среднего гемоторакса. Минимально инвазивные технологии у 2/3 пострадавших становятся окончательным видом вмешательства. При этом малотравматичность и быстрота видеоэндоскопических операций незаменимы в случаях травматического шока. Эндовидеохирургические методики необходимо широко использовать при сочетанной торакоабдоминальной травме в учреждениях, оказывающих помощь этой тяжелой группе больных.
Список литературы Видеоторакоскопия и видеолапароскопия в протоколах тактики при сочетанной травме
- Ермолов А.С., Хубутия М.Ш., Абакумов М.М. Абдоминальная травма: рук-во для врачей. ВИДАР, 2010. 496 с
- Pape H.C. Classification of patients with multiple injuries in the poly-trauma patient defined adequately in 2012. Injury. 2012; 43 (2): S. 127-128
- Синдром «свободной жидкости в брюшной полости» при закрытой абдоминальной травме: диагностическая и леченая тактика/А.А. Щеголев //XII съезд хирургов России: тез. докл. М., 2015. С. 109-110
- Hettrich C.M., Browner B. High-energy trauma. Best Pract. Res. Clin. Rheumatol. 2012; 26 (2): S. 281-288. Соколов В.А. Множественные и сочетанные травмы. М.: ГЭО-ТАР-Медиа, 2006. С. 688
- Harris T., Davenport R. Improving outcome in severe trauma: trauma systems and initial management -intubation, ventilation and resuscitation. Postgrad. Med. J. 2012; 88 (1044): S. 588-594
- Диагностическая и лечебная торакоскопия при травме грудной клетки/Г.М. Рутенбург //Эндоскопическая хирургия. 2012. № 3. С. 57-63
- Уханов А.П., Гаджиев Ш.А. Использование эндовидеохирургического метода в диагностике и лечении повреждений диафрагмы///Эндоскопическая хирургия. 2011. № 5. С. 9-13
- Объективная оценка тяжести травмы у пострадавших с пов-еждениями селезёнки/В.С. Алексеев, В.А. Иванов, С.В. Алексеев, В.П. Ванюков//Вестн. хирургии. 2013. № 1 (172). С. 50-54
- Carlino, W. Damage control resuscitation from major haemorrhage in polytrauma. Eur. J. Orthop. Surg. Traumatol. 2013; 59 (13): S. 1172-1127
- Хмара А.Д., Норкин И.А., Хмара Т.Г. Тактика лечения при сочетанной травме груди и сегментов конечностей//Саратовский научно-медицинский журн. 2012. № 4. С. 982-988
- Абакумов М.М., Зубарева О.В., Радченко Ю.А. Лечение пациентов с ранениями шеи, груди и живота при суицидальных и ауто-агрессивных действиях//Хирургия. Журн. им. Н.И. Пирогова. 2013. № 4. С. 4-8
- Carlino W. Damage control resuscitation from major haemorrhage in polytrauma. Eur. J. Orthop. Surg. Traumatol. 2013; 59 (13): S. 1172-1127
- Сравнительная оценка эффективности тактики «damage control» при сочетанных механических травмах/А.Ю. Анисимов //Международный форум «Хирурги против терроризма. Хирургия повреждений. Ошибки, опасности, осложнения»: тез. докл. М., 2016. С. 31-32
- Тихилов Р.М., Воронцова Т.Н., Лучанинов С.С. Динамика основных показателей смертности населения Ленинграда -Санкт-Петербурга от травм и воздействий внешних причин (итоги мониторинга, проведенного с 1976 по 2008 гг.)//Травматология и ортопедия России. 2010. № 1 (55). С. 106-114
- Kispert P.H. Nonoperative management of major liver trauma-when failure may be a success: comment on «successful nonoperative management of the most severe blunt liver injuries». Arch. Surg. 2012; 147 (5): S. 428-429
- O’Malley E., Boyle E. Role of laparoscopy in penetrating abdominal trauma: a systematic re-view. World J. Surg. 2013; 37 (1): S. 113-122
- Торакоскопическая хирургия/Е.И. Сигал . М., 2012. С. 312
- Сорока А.К. Оперативная диагностика ранений и травм живота в ограниченных условиях оказания медицинской помощи//Эндоскопическая хирургия. 2013. № 1. С. 16-19
- Beltrà P. R., Guindos R. S. Very severe hepatic trauma in childhood. The report of two cases with minimally invasive treatment. Cir. Pediatr. 2011; 24 (1): S. 23-26
- Moriwaki Y., Toyoda H. Gauze packing as damage control for un-controllable haemorrhage in severe thoracic trauma. Ann. R. Coll. Surg. Engl. 2013; 95 (1): S. 20-25


