Визуально-ассистированная респираторная реабилитация пациента с последствием внутрижелудочкового кровоизлияния: клинический случай
Автор: Холодков Н.И., Склюев С.В., Пеннер С.А., Никифорова Т.А., Лайвин Д.А., Ставицкая Н.В.
Журнал: Клиническая практика @clinpractice
Рубрика: Клинические случаи
Статья в выпуске: 4 т.16, 2025 года.
Бесплатный доступ
Обоснование. Реабилитация пациентов, перенёсших внутрижелудочковое кровоизлияние, часто осложняется респираторной дисфункцией ввиду длительной иммобилизации, синдрома последствий интенсивной терапии, а также нарушения физиологических анатомических и топографических взаимоотношений. К обсуждению предлагается метод визуального контроля с помощью электроимпедансной томографии лёгких при ведении пациента с синдромом последствий интенсивной терапии с респираторными осложнениями, а также пациентов профильного пульмонологического стационара. Описание клинического случая. Больной, мужчина, возраст 20 лет, перенёс криптогенное нетравматическое внутричерепное кровоизлияние. Находился на стационарном лечении с функциональными нарушениями в виде центрального тетрапареза, бульбарного синдрома. В период пребывания в профильном отделении перенёс внутрибольничную нижнедолевую пневмонию, нижнедолевой фиброателектаз. При поступлении в реабилитационный центр диагностированы выраженные нарушения респираторной функции. Визуализация методом электроимпедансной томографии лёгких позволила предположить наличие зон гиповентиляции дорсальных отделов правого лёгкого, неравномерную ацикличную вентиляцию, неравномерность вентиляции во всех регионах лёгких в процессе спонтанного дыхания, гиперперфузию дорсального отдела левого лёгкого, тахипноэ; по данным инструментальной и лабораторной диагностики выявлены серозно-гнойная мокрота и гиперкапния. Программа лёгочной реабилитации включала физические тренировки, вертикализацию, позиционирование, экстра- и интрапульмональную перкуссию, ингаляционную терапию, аппаратную физиотерапию, респираторную поддержку с положительным давлением в конце выдоха. К концу курса зафиксированы равномерная двусторонняя вентиляция и нормализация клинических показателей. Пациент реабилитирован с положительной динамикой. Заключение. Обследование определило наличие выраженных функциональных респираторных нарушений, прямо влияющих на план и возможность проведения реабилитационных мероприятий. Визуализация методом электроимпедансной томографии лёгких наглядно продемонстрировала состояние нарушенной функции и её динамику в процессе терапии, что было подтверждено лабораторными, инструментальными и клиническими данными. Данный метод может быть полезен при реабилитации пациентов с респираторными осложнениями различного генеза.
Реабилитация, клинический случай, респираторная дисфункция, электроимпедансная томография, последствия внутрижелудочкового кровоизлияния
Короткий адрес: https://sciup.org/143185370
IDR: 143185370 | DOI: 10.17816/clinpract688491
Visually assisted respiratory rehabilitation of a patient with sequelae of intraventricular hemorrhage: a clinical case
BACKGROUND: Rehabilitation of patients who have suffered from intraventricular hemorrhage is often complicated by respiratory dysfunction due to prolonged immobilization, intensive care consequences syndrome, and disturbances in physiological, anatomical, and topographic relationships. CLINICAL CASE DESCRIPTION: The patient, a 20-year-old man, suffered from cryptogenic non-traumatic intracranial hemorrhage. He was hospitalized with functional disorders in the form of central tetraparesis and bulbar syndrome. He suffered from nosocomial lower lobe pneumonia during his stay in the specialized department. According to visualization data, lower lobe pneumonia is in the resolution stage, lower lobe fibro atelectasis. Upon admission to the rehabilitation center, severe respiratory dysfunction was diagnosed. Visualization by the electrical impedance tomography of the lungs suggested the presence of hypoventilation zones in the dorsal parts of the right lung, uneven, acyclic ventilation, uneven ventilation in all regions of the lungs during spontaneous breathing, hyper perfusion of the dorsal part of the left lung, tachypnea; instrumental and laboratory diagnostic data revealed serous-purulent sputum and hypercapnia. Rehabilitated with positive dynamics. By the end of the course, uniform bilateral ventilation and normalization of clinical indicators were recorded. Pulmonary rehabilitation program: physical training, verticalization, positioning, extrapulmonary and intrapulmonary percussion, inhalation therapy, hardware physiotherapy, respiratory support with positive pressure at the end of exhalation. CONCLUSION: The examination revealed the presence of pronounced functional respiratory disorders that directly affect the plan and possibility of rehabilitation measures. Visualization allowed to clearly demonstrate the state of the impaired function and its dynamics during therapy. The result of successful restoration of the impaired function was obtained not only by visual representation using the electrical impedance tomography method, but also according to laboratory, instrumental diagnostics, and clinical examination. A multidisciplinary approach to managing a patient with pronounced impaired functions due to concomitant pathology is important. It is proposed for discussion to visualize using the electrical impedance tomography method in managing a patient with intensive care consequences syndrome with respiratory complications, as well as patients of a specialized pulmonology hospital.
Текст научной статьи Визуально-ассистированная респираторная реабилитация пациента с последствием внутрижелудочкового кровоизлияния: клинический случай
The article can be used under the CC BY-NC-ND 4 license
Submitted 30.07.2025 Accepted 07.11.2025 Published online 06.01.2026
ренной мультидисциплинарной реабилитационной команды [1–3]. Цереброваскулярная патология, особенно у лиц молодого возраста, ведёт к длительному периоду нетрудоспособности и инвалидизации, а наличие сопутствующих осложнений ухудшает трудовой прогноз. В структуре острых нарушений мозгового кровообращения на долю геморрагического типа приходится около 20%, а уровень инвалидизации занимает первое место среди всех причин инвалидности (3,2:10 000) [4, 5].
Восстановление функциональной активности является целью мультидисциплинарного подхода к реабилитации таких пациентов, но для проведения реабилитационных мероприятий в наиболее благоприятный ранний период пациент должен быть компенсирован в соматическом статусе [6–8]. С проблематикой первичной кардиореспираторной дисфункции как сопутствующей патологии, в частности нестабильной гемодинамикой, госпитальной пневмонией, рутинно сталкиваются врачи первич- ного звена многопрофильного стационара — анестезиологи-реаниматологи, нейрохирурги, пульмонологи [9]. При тяжёлом респираторном дистрессе летальность в отделениях реанимации и интенсивной терапии составляет 20–50% ввиду воспалительной эндотоксемии, рефрактерной гипоксии, кризиса микроциркуляции. Респираторные осложнения, протекающие в более поздний восстановительный период, включают развитие гипостатической пневмонии, нарушение мукоцилиарного клиренса, развитие гнойно-септических очагов, ателектазов, канюле-ассоциированный эндобронхит, слабость дыхательной мускулатуры и развитие дыхательной недостаточности с частотой встречаемости 18–40% при инфарктах мозга и около 60% в послеоперационном периоде нетравматического внутримозгового кровоизлияния [10]. По данным разных авторов, такие осложнения являются важным фактором, приводящим к увеличению летальности и повышению степени инвалидизации, обусловливают летальный исход у 5% больных, переживших острый период, а в 14% случаев являются основной причиной смерти [11–15]. Кроме того, такие ассоциированные состояния крайне ограничивают физическую активность, общий статус здоровья и комплекс реабилитационных мероприятий по основной патологии [16].
Мероприятия, проводимые с целью улучшения качества жизни, снижения дыхательной недостаточности, нарастания бронходилятационного эффекта, сокращения продолжительности вынужденной иммобилизации и общего срока госпитализации, а также увеличения выживаемости, являются методиками респираторной реабилитации. Исследования по реабилитации нейрохирургических пациентов с респираторными осложнениями описывают лишь конкретные методики ингаляционной или физической терапии, но не затрагивают всех факторов риска, к которым относятся ограничение вентиляции, связанной с увеличением объёма мёртвого пространства; нарушения физиологического газообмена, увеличение вентиляционных потребностей и дисфункция периферической мускулатуры ввиду неврологической патологии [17, 18]. Сложность состоит и в том, что некоторые инвазивные методы респираторной поддержки в ранний реабилитационный период сами по себе могут являться фактором риска развития дополнительных осложнений, таких как баротравма, волюмотравма, вентилятор-ассоциированная пневмония или ателектазирова-ние лёгкого, даже при условии выполнения манипуляции в соответствии со строгими рекомендациями ввиду недостаточного визуального контроля над респираторной функцией.
Значимость физической реабилитации для пациентов из приведённой когорты высока и подчёркивается в публикациях зарубежных авторов, при этом данные о проблеме визуального контроля реабилитационных мероприятий прямо у постели больного скудны и нуждаются в дополнительных исследованиях [19, 20].
Нами описывается клинический случай респираторной реабилитации пациента с последствиями внутримозгового кровоизлияния с помощью визуализации методом электроимпедансной томографии.
ОПИСАНИЕ СЛУЧАЯ
О пациенте
Пациент, мужчина, 20 лет, перенёс криптогенное нетравматическое внутричерепное кровоизлияние; доставлен в нейрохирургический стационар для лаважа и эндоскопического удаления внутрижелудочкового кровоизлияния с дренированием по Арендту в точке Кохера с двух сторон. Оценка степени выраженности внутрижелудочковых кровоизлияний по шкале D.A. Graeb 10 баллов. В отделении реанимации и интенсивной терапии в послеоперационном периоде проведена нижняя трахеостомия.
Находился на стационарном лечении с функциональными нарушениями в виде центрального тетрапареза, бульбарного синдрома, нарушения функции тазовых органов по центральному типу, по поводу чего произведена троакарная эпицистостомия. В период пребывания в профильном отделении перенёс внутрибольничную нижнедолевую пневмонию. По данным компьютерной томографии, нижнедолевая пневмония в стадии разрешения, нижнедолевой фиброателектаз. Выписан спустя 3 месяца после перенесённой мозговой катастрофы в удовлетворительном состоянии.
Направлен на реабилитацию в реабилитационный центр при ООО «Санаторий Парус-Резорт». Осмотрен мультидисциплинарной командой в составе врача физической и реабилитационной медицины, врача — анестезиолога-реаниматолога, врача по лечебной физкультуре, врача-физиотерапевта, врача-невролога, врача-пульмонолога, медицинского логопеда-афазиолога, медицинского психолога. Поступил в палату интенсивной терапии отделения медицинской реабилитации для больных неврологического профиля. Активных жалоб ввиду грубого неврологического дефицита не предъяв-



лял. Факторов риска, вредных привычек, хронических заболеваний до момента настоящего заболевания, со слов родственников и сопроводительной медицинской документации, не выявлено.
Результаты физикального, лабораторного и инструментального исследования
При поступлении на осмотр реагирует, выпол- няет простые команды, к продуктивному контакту не способен ввиду неврологического дефицита. Положение в постели пассивное, пониженное питание, на языке густой желтоватый налёт, нормо-термия. Экскурсия грудной клетки неравномерная. Дыхание самостоятельное, поверхностное, через трахеостому; при санации слизисто-гнойное отделяемое в большом количестве. Аускультативно дыхание равномерно ослабленное с двух сторон, хуже проводится в нижние отделы лёгких. Сатурация (SpO2) 96%. Частота дыхания 18 циклов в минуту. Центральный тетрапарез.
Пациенту проведён диагностический комплекс по оценке кардиореспираторной системы, включающий рентгенологическое исследование органов грудной клетки, лабораторную диагностику кислотно-щелочного состояния артериальной крови, показателей гемограммы и основных биохимических электролитов, санационную фибробронхоскопию. Все указанные манипуляции, а также терапевтические и реабилитационные мероприятия проходили под визуальным мониторингом методом электро-импедансной томографии лёгких (контроль пространственного распределения электрического импеданса внутри объекта по результатам неинвазивных электрических измерений).
Результаты инструментального обследования:
-
• шкала реабилитационной маршрутизации: 5 баллов, грубое нарушение процессов жизнедеятельности: пациент прикован к постели и нуждается в постоянном уходе;
-
• индекс Бартел (базовая функциональная активность): 0 баллов, полная зависимость;
-
• индекс мобильности Ривермид: 0 баллов, непроизвольные движения в течение дня;
-
• шкала прогнозов исхода внутримозгового кровоизлияния (Intracerebral Hemorrhage score, ICH score): 2 балла;
-
• шкала оценки тяжести внебольничной пневмонии и выявления пациентов, нуждающихся в интенсивной респираторной поддержке (Systolic Blood Pressure, Multilobar Infiltrates, Albumin, Respiratory Rate, Tachycardia, Confusion, Oxygen,
and pH, SMART-COP / модифицированный вариант шкалы SMTR-CO): 4 балла, средний риск;
-
• шкала тяжести внебольничной пневмонии (Pneumonia Outcomes Research Team, PORT / Pneumonia Severity Index, PSI): 60 баллов, группа II.
Диагноз
Z98.8: Состояние после лаважа и эндоскопиче- ского удаления внутрижелудочкового кровоизлияния от 24.12.24. Дренирование по Арендту в точке Кохера справа и слева. Внутрижелудочковое кровоизлияние неуточнённой этиологии. Graeb 10. Центральный тетрапарез (в правой руке — проксимально 4,5 б, дистально 3–4 б, в левой руке — минимальные движения, в ногах — 1–2 б), бульбарный синдром, нарушение функции тазовых органов по центральному типу.
Осложнения основного заболевания . Нозокомиальная левосторонняя полисегментарная пневмония, реконвалесцент. Пролежни крестца. Нижняя трахеостомия от 05.01.25. Троакарная эпицистомия 26.02.25. N31.2: Нейрогенная слабость мочевого пузыря, троакарная эпицистомия 26.02.25. J18.9: Реконвалесцент по левостронней полисегметар-ной внутрибольничной пневмонии (февраль 2025). Пневмофиброз. L08.0: Пиодермия.
Лечение
Ввиду наличия длительной вынужденной иммобилизации, невозможности изменения своего тела самостоятельно, реконвалесценции перенесённой пневмонии, явлений фиброателектазов, изменения мукоцилиарного клиренса, носительства трахеостомической канюли с отделяемым серо-жёлтого цвета с гематическими включениями, зондового питания, индекса массы тела менее 16, нервномышечной дисфункции по центральному типу, неврологического дефицита с целью улучшения функционального исхода и качества жизни в план индивидуальных мероприятий лёгочной реабилитации пациенту показаны следующие:
-
1) пассивные физические тренировки с помощью инструктора с обеспечением активности скелетных и дыхательных мышц: ежедневно, дважды в день по 20 минут;
-
2) позиционирование в супра- и пронпозиции, верти-кализация в кровати-вертикализаторе: ежедневно, трижды в день по переносимости нагрузок;
-
3) экстрапульмональный вибрационный перкуссионный массаж грудной клетки: ежедневно, дважды в день по 10 минут, с частотой 30 кГц, № 10;
-
4) интрапульмональная инсуффляция-аспирация с высокопоточной перкуссией через трахеостомическую трубку: дважды в день по 5 минут, с частотой 600 циклов в минуту, № 10;
-
5) ингаляционная терапия щелочными растворами, респираторная терапия гелий-кислородной смесью: ежедневно по 10 минут, температурой 65°С, после санации трахеостомической трубки, № 10;
-
6) респираторная поддержка с положительным давлением в конце выдоха (positive end-expiratory pressure, PEEP): ежедневно по 30 минут, дважды в день, PEEP 6, № 10;
-
7) уход и санация трахеостомической трубки: ежедневно, трижды в день, по мере скопления трахеобронхиального содержимого;
-
8) аппаратная физиотерапия скелетной и дыхательной мускулатуры: электротерапия мышц конечностей с силой 20 мАм по 15 минут ежедневно; магнитотерапия диафрагмы и нижних отделов лёгких с индукцией 0,8 Тс по 10 минут на одно поле ежедневно.
Для выбора стартовой точки зафиксированы основные показатели пациента (табл. 1). Для получения первичной оценки функции кардиореспи-раторной системы пациент был подключён к мониторам витальных функций, а также к монитору электроимпедансной томографии лёгких. Жизненные функции стабильны.
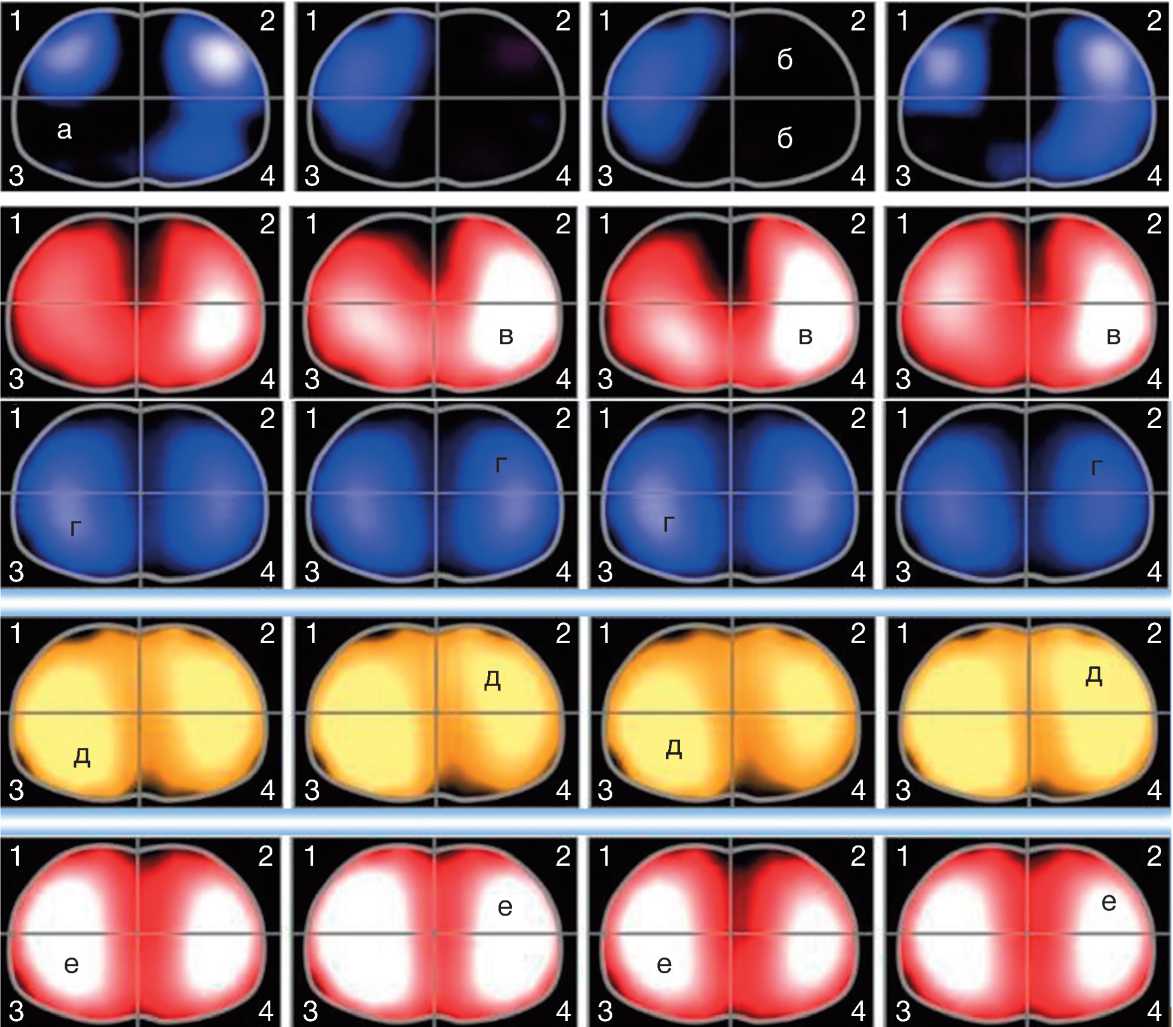
Визуализация показала наличие зон гиповентиляции дорсальных отделов правого лёгкого, неравномерную, ацикличную вентиляцию обоих лёгких. Отмечались неравномерность вентиляции во всех регионах лёгких в процессе спонтанного дыхания, а также относительно физиологическая перфузия с тенденцией к гиперперфузии дорсального отдела левого лёгкого. Имело место снижение коэффициента центра вентиляции (center of ventilation, CoV) в 38,66–45,66%, что соответствует развитию дорсального ателектаза (рис. 1).
На 3-й день пациенту проведена санационная фибробронхоскопия через трахеостомическую трубку. Под канюлей на слизистой трахеи и частично в просветах главных бронхов обнаружено вязкое гнойное содержимое, слизистая гипереми-рована, сосудистый рисунок смазан, поверхность рыхлая, изменения соответствуют двустороннему диффузному атрофическому эндобронхиту II степени (рис. 2). При последующей визуализации лёгочной ткани вентиляция становится более равномерной, выявлена ключевая зона гиповентиляции в дорсальных отделах правого лёгкого, отмечается коррекция центра вентиляции (рис. 3).
Таблица 1
Жизненные функции пациента в начале и конце реабилитационных мероприятий
|
Показатели |
1-й день |
20-й день |
|
ЧД в мин |
18 |
12 |
|
T, оС |
37,0 |
36,5 |
|
pH крови |
7,3193 |
7,4212 |
|
paCO2, torr |
50 |
41 |
|
SaO2, % |
95 |
99 |
|
paO2, torr |
80 |
96 |
|
Hb, г/л |
101 |
121 |
|
К+, ммоль/л |
3,4 |
4,2 |
|
Na+, ммоль/л |
137 |
140 |
|
WBC, 109/л |
11,37 |
7,31 |
|
RBC, 1012/л |
4,12 |
4,46 |
|
PLT, 109/л |
534 |
349 |
Примечание . В 1-й день реабилитационных мероприятий у пациента отмечаются умеренное тахипноэ, субфебрильная температура, субкомпенсированный ацидоз, умеренная гиперкапния, умеренная гипоксия, невыраженная анемия, невыраженная гипокалиемия, умеренный лейкоцитоз, умеренный тромбоцитоз; спустя 20 дней реабилитации — нормопноэ, нормотермия, нормальный кислотно-щелочной баланс, нормальные показатели гемограммы и биохимии крови. ЧД — частота дыхания; Т — температура тела; pH — водородный показатель артериальной крови; раСО2/раO2 — парциальное давление углекислого газа/кислорода в артериальной крови; SaO2 — артериальная сатурация кислорода; Hb — гемоглобин в гемограмме; К+ — калий в сыворотке крови; Na+ — натрий в сыворотке крови; WBC — лейкоциты в гемограмме; RBC — эритроциты в гемограмме; PLT — тромбоциты в гемограмме.
В целях решения проблемы патологического бронхиального секрета реабилитационные мероприятия выполняли в следующем порядке: (1) экст-рапульмональная перкуссия для отхождения содержимого с альвеол и бронхов мелкого калибра, (2) интрапульмональная перкуссия, которая деформирует вязкую мокроту и подменяет эффект физиологического откашливания, (3) удаление скопившегося секрета санационным аспиратором. На этом фоне пациент получал ингаляционную терапию щелочными растворами, муколитические препараты. Через 2 часа после процедур пациент получал физические и аппаратные методы реабилитации согласно разработанному плану в течение 10 дней.
Промежуточная оценка фиксировалась на 10-й день реабилитации. Мукоцилиарный клиренс пациента был нормализован, патологическое отделяемое — в следовых количествах, гемодинамика и жизненные функции стабильны. Пациент успешно вертикализирован, может сидеть в кресле.

B


D
Ref-A
I
|
Показатели, % |
Ref-A |
B |
C |
D |
|
LPB Global |
100 |
100 |
100 |
100 |
|
LPB ROI 1 |
30,34 |
63,83 |
58,61 |
25,77 |
|
LPB ROI 2 |
41,41 |
1,95 |
8,91 |
35,88 |
|
LPB ROI 3 |
6,06 |
80,79 |
31,8 |
8,03 |
|
LPB ROI 4 |
22,19 |
3,43 |
0,68 |
30,32 |
|
HPB Global |
100 |
100 |
100 |
100 |
|
HPB ROI 1 |
18,79 |
12,47 |
10,05 |
20,25 |
|
HPB ROI 2 |
23,86 |
27,49 |
27,85 |
24,64 |
|
HPB ROI 3 |
21,29 |
22,5 |
22,41 |
20,27 |
|
HPB ROI 4 |
36,06 |
37,54 |
39,69 |
34,84 |
|
CoV |
38,66 |
41,88 |
43,47 |
45,66 |
II иническая оактика
Том 16 № 4
Рис. 1. Запись электроимпедансной томографии лёгких на спонтанном дыхании.
Здесь и на рис. 3–6: I — четыре ряда томографических срезов, соответствующих моменту через каждые 10 дыхательных циклов; каждый срез отмечается порядковой буквой латинского алфавита (A, B, C, D), референсное изображение — Ref-A, ряд D соответствует последней серии дыхательных циклов спонтанного дыхания.
1–2-й ряды — запись пациента; 3–5-й ряды — референсная запись здорового добровольца: 1-й и 3-й ряды — распределение вентиляции по регионам интереса, 2-й и 5-й ряды — распределение перфузии по регионам интереса, 4-й ряд — сравнительное лёгочное сопротивление. Показатели лёгочного сопротивления у больного не представлены на рисунке ввиду артефактов, связанных с патологией, и отсутствия искусственной вентиляции на момент записи.
1–4 — регионы интереса (regions of interest, ROI): ROI 1 — вентральная область правого лёгкого; ROI 2 — вентральная область левого лёгкого; ROI 3 — дорсальная область правого лёгкого; ROI 4 — дорсальная область левого лёгкого; а–е — клинические особенности.
Здесь и на рис. 3–6: II — таблица числовых процентных значений спонтанного дыхания.
LPB ROI 1–4 — процентное значение вентиляции по регионам интереса соответственно; LPB Global — общее процентное значение вентиляции (сумма процентных значений ROI 1–4);
HPB ROI 1–4 — процентное значение перфузии по регионам интереса соответственно; HPB Global — общее процентное значение перфузии (сумма процентных значений); CoV — коэффициент центра вентиляции.
В норме ввиду анатомии лёгких и проекции сердца процентные значения вентиляции приближены к формуле: ROI 1=25%, ROI 2=25%, ROI 3=25%, ROI 4=25%; процентные значения перфузии приближены к формуле: ROI 1=25%, ROI 2=15%, ROI 3=35%, ROI 4=25%; процентные значения CoV приближены к 50% (его уменьшение соответствует развитию ателектаза участка лёгких, а превышение — состоянию перераздувания участка лёгких). а — немая зона чёрного цвета соответствует дорсальной гиповентиляции (6,06%, см. рис. 1) правого лёгкого; б — немая зона чёрного цвета соответствует периодической вентральной (1,95–8,91%) и дорсальной (3,43–0,68%) гиповентиляции левого лёгкого; в — интенсивность белого соответствует локальному участку гиперперфузии (34,84–39,69%) левого лёгкого; г — распределение нормальной вентиляции здорового человека; д — распределение нормального сопротивления лёгких между дыхательными циклами при глубоком индуцированном дыхании; е — распределение нормальной перфузии.
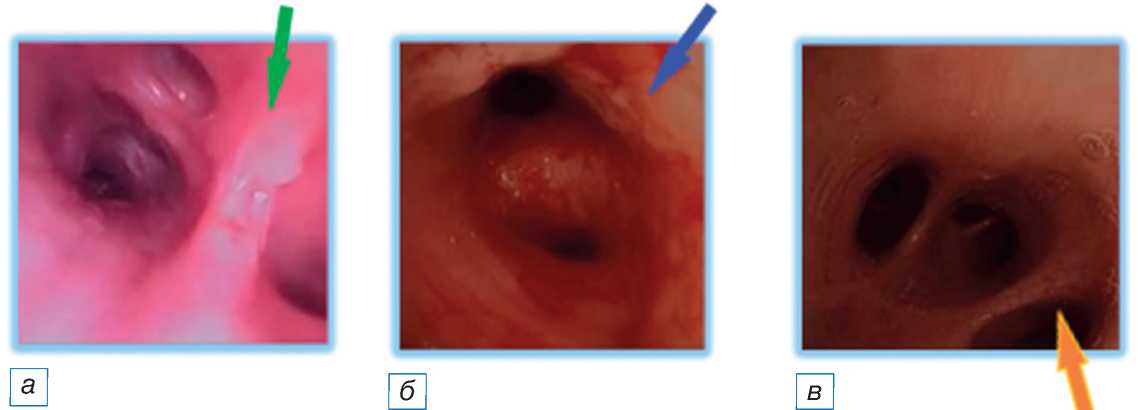
Рис. 2. Состояние бронхиального дерева после санации. Этапы визуализации (стрелками указаны патологически изменённые участки): отёк межбронхиальной перегородки ( а ); гиперемия стенок бронхов 2–3-го порядка ( б ); удалённая мокрота просветов бронхов 4-го порядка ( в ).
Схема оптимизирована добавлением терапии медицинскими газами (гелий-оксиевая смесь). По монитору визуализации отмечается гораздо более равномерная вентиляция с достаточной перфузией по обоим лёгким, с некоторой гипервентиляцией в вентральных отделах правого лёгкого и сниженным процентным соотношением вентиляции в нижних отделах лёгких (рис. 4).
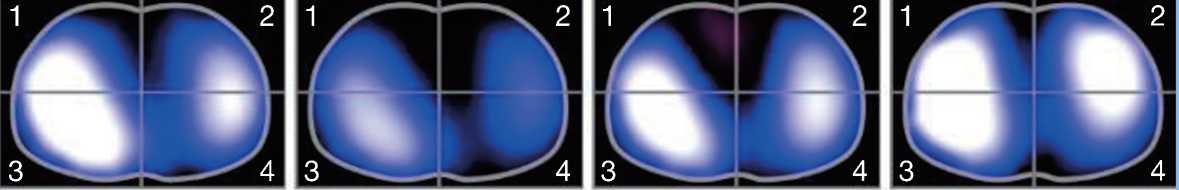
Схема оптимизирована ещё раз путём добавления респираторной терапии PEEP с титрацией уровня и выбором давления 6 см H2O. Визуализация ука-
зывала на достаточный газообмен по всем лёгочным полям с участком незначительной гиповентиляции в дорсальном отделе левого лёгкого (рис. 5).
Исход и результаты последующего наблюдения
В процессе наблюдения дыхательные циклы в состоянии покоя в сравнении с первоначальной оценкой значимо качественнее, отмечается равномерная двусторонняя вентиляция, при этом математическая выкладка указывает на положительную динамику проведённой лёгочной реабили-
|
Ref-A |
B |
C |
D |

I
|
Показатели, % |
Ref-A |
B |
C |
D |
|
LPB Global |
100 |
100 |
100 |
100 |
|
LPB ROI 1 |
33,16 |
27 |
35,42 |
26,48 |
|
LPB ROI 2 |
29,2 |
34,08 |
29,45 |
34,83 |
|
LPB ROI 3 |
4,94 |
5,23 |
4,46 |
6,29 |
|
LPB ROI 4 |
32,7 |
33,69 |
30,67 |
32,4 |
|
CoV |
44,61 |
45,6 |
42,13 |
46,28 |
II

Рис. 4. Запись электроимпедансной томографии лёгких на спонтанном дыхании. Схема реабилитации оптимизирована добавлением терапии медицинскими газами (гелий-оксиевая смесь, 10-й день реабилитационных мероприятий): отмечается положительная динамика (двусторонняя вентиляция с относительной гиповентиляцией дорсальных областей в ROI 3–4).
тации. Финальные показатели пациента зафиксированы на 20-й день реабилитационных мероприятий (см. табл. 1; рис. 6).
ОБСУЖДЕНИЕ
Клинический случай представляет собой пример успешной лёгочной реабилитации пациента после перенесённого внутримозгового кровоизлияния с осложнением в виде кардиореспираторной дисфункции под визуальной ассистенцией методом электроимпедансной томографии лёгких.
Электроимпедансная томография лёгких — функциональный метод визуализации, позволяющий в режиме реального времени наблюдать за
распределением дыхательных объёмов в лёгких, эффективностью их механической вентиляции. Метод основан на измерении распределения электрического импеданса (полного сопротивления току) биологических тканей в поперечном сечении грудной клетки и реконструкции томографических изображений на основе этих данных. В отличие от структурных методов (рентген, компьютерная томография), электроимпедансная томография отражает преимущественно динамические изменения вентиляции и перфузии в режиме реального времени [21, 22]. Лёгочная ткань имеет высокое удельное сопротивление (низкую проводимость) в фазу выдоха (воздух — изолятор) и значительно снижает его
Рис. 3. Запись электроимпедансной томографии лёгких на спонтанном дыхании после санационной фиброброн-хоскопии (3-й день реабилитационных мероприятий). На серии томографических срезов показано восстановление вентиляции в ROI 1, 2, 4 и гиповентиляция ROI 3 с процентным соотношением от 4,46% до 6,39%. Наблюдается рост коэффициента центра вентиляции до 42,13–46,28%.
|
Ref-A |
B |
C |
D |
|
Ref-A |
B |
C |
D |

Рис. 5. Запись электроимпедансной томографии лёгких на спонтанном дыхании после добавления респираторной терапии (10-й день реабилитационных мероприятий). Визуализация подбора уровня положительного давления в конце выдоха. Верхний ряд указывает на неравномерную, избыточную вентиляцию с завышенным уровнем подачи положительного давления в конце выдоха, о чём свидетельствуют неравномерный градиент и контуры визуализации; нижний ряд соответствует недостаточному уровню положительного давления в конце выдоха, о чём свидетельствуют зоны гиповентиляции чёрного цвета.
Ref-A
B
C
D
I
|
Показатели, % |
Ref-A |
B |
C |
D |
|
LPB Global |
100 |
100 |
100 |
100 |
|
LPB ROI 1 |
23,51 |
20,53 |
17,86 |
26,56 |
|
LPB ROI 2 |
16,6 |
15,7 |
18,42 |
26,08 |
|
LPB ROI 3 |
39,63 |
44,39 |
38,9 |
30,8 |
|
LPB ROI 4 |
20,26 |
19,38 |
24,82 |
16,56 |
|
HPB Global |
100 |
100 |
100 |
100 |
|
HPB ROI 1 |
12,57 |
17,05 |
23,47 |
21,27 |
|
HPB ROI 2 |
16,11 |
16,02 |
20,38 |
21,75 |
|
HPB ROI 3 |
42,26 |
43,18 |
36,25 |
35,48 |
|
HPB ROI 4 |
29,06 |
23,75 |
19,9 |
21,5 |
|
CoV |
57,19 |
58,87 |
58,13 |
49,5 |
II
Рис. 6. Запись электроимпедансной томографии лёгких на спонтанном дыхании (20-й день реабилитационных мероприятий). Цветовая дифференциация от синего цвета (наименьшая) до белого цвета (максимальная) соответствует распределению газа по лёгочной ткани. Показан нормальный центр вентиляции с периодическим превышением значения от 49,5% до 58,87%, что соответствует варианту от абсолютной нормы до субкомпен-сированного перераздувания участков лёгких. Отмечается приближённое к нормальным значениям процентное распределение вентиляции (ROI 1=26%, ROI 2=26%, ROI 3=30%, ROI 4=17%) и перфузии (ROI 1=22%, ROI 2=22%, ROI 3=35%, ROI 4=21%).

(повышает проводимость) во время вдоха за счёт увеличения объёма электролита (крови, интерстициальной жидкости) и уменьшения доли воздуха в альвеолах. На поверхность грудной клетки пациента по окружности накладывают пояс с 16 электродами. Через пару соседних электродов пропускают малый переменный ток безопасной величины (обычно 1–5 мА, частота 50–100 кГц). Этот ток создаёт градиентное электрическое поле внутри грудной клетки. Остальные электроды измеряют разно- сти электрических потенциалов, возникающих на поверхности тела в результате прохождения тока через ткани с разным импедансом. Процесс повторяется циклически, при этом активная пара токовых электродов последовательно переключается по всему периметру пояса. Для одного полного цикла измерений при 16 электродах требуется 104 независимых измерения напряжения [23, 24]. Применение электроимпедансной томографии лёгких может проводиться круглосуточно без каких-либо последствий для здоровья пациента [25].
Пациент в представленном нами случае соответствует средним статистическим данным по динамике и прогнозу осложнений после перенесённой нейрохирургической операции. Несмотря на то, что формально пациент был компенсирован по респираторной системе, а данные по клиническим шкалам не требовали стационарных мероприятий, проведённое обследование позволило предположить наличие выраженных функциональных респираторных нарушений, прямо влияющих на исход и длительность госпитализации пациента. Положительная динамика заключается в стабилизации соматического состояния пациента; возвращении физиологической частоты дыхания; восстановлении нормотермии, коррекции водно-электролитного баланса, кислотно-щелочного состояния крови; снижении количества и изменении качества отделяемой мокроты и бронхиального секрета; отсутствии зависимости от методов аппаратной вентиляции и кислородной поддержки; регрессе проявлений дыхательной недостаточности. Практическое значение выражено также уменьшением числа требуемых санационных мероприятий, снижением доли медикаментозной нагрузки и уходовых процедур. Немалую роль сыграла безопасность проводимых процедур: визуальный контроль методом электро-импедансной томографии позволял точно оценивать вентиляцию лёгких, не допуская перераздувания или ателектазирования, титровать параметры респираторной поддержки, количество ингаляций ме- дицинских газов и не допускать обструкции бронхов мокротой, о чём высказываются также некоторые авторы, использующие метод электроимпедансной томографии в интенсивной терапии [26]. С учётом стабилизации состояния, отсутствия потребности в вентиляции лёгких и кислородной поддержки пациент выписан с положительной динамикой на амбулаторное лечение по месту жительства в удовлетворительном состоянии.
Представленный нами вариант прикроватной визуализации позволяет наглядно демонстрировать состояние нарушенной респираторной функции и её динамику в процессе терапии. Во время курса реабилитации команда разбирала биомеханику нарушенных функций, обсуждала прогнозы и возникающие сложности. Мы получили результат успешного восстановления нарушенной функции за счёт визуального контроля методом электро-импедансной томографии, что было подтверждено данными лабораторной, инструментальной диагностики, а также клинического осмотра.
ЗАКЛЮЧЕНИЕ
Клинический случай демонстрирует важность прикроватной визуализации методом электроимпедан-сной томографии в рамках мультидисциплинарного подхода, направленного на реабилитацию неврологического профиля у пациента, имеющего выраженные нарушения респираторной функции. Данный метод может быть полезен при ведении не только пациентов с синдромом последствий интенсивной терапии с респираторными осложнениями, но и пациентов профильного пульмонологического стационара.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Вклад авторов. Н.И. Холодков — научное обоснование, методология, обсуждение результатов исследования, написание текста статьи, поисково-аналитическая работа, обследование пациента, лечение пациента; С.В. Склюев — обследование пациента, диагностика пациента, обсуждение и обработка результатов исследования; С.А. Пеннер — обследование пациента, диагностика пациента, обсуждение и обработка результатов исследования; Д.А. Лайвин — обследование пациента, обсуждение результатов исследования; Т.А. Никифорова — обследование пациента, руководство лечением пациента; Н.В. Ставицкая — анализ материала и литературных источников. Все авторы одобрили рукопись (версию для публикации), а также согласились нести ответственность за все аспекты работы, гарантируя надлежащее рассмотрение и решение вопросов, связанных с точностью и добросовестностью любой её части.
эактика
Согласие на публикацию. Авторы получили письменное информированное добровольное согласие законного представителя пациента (мать) на публикацию персональных данных, в том числе фотографий (с закрытием лица), в научном журнале, включая его электронную версию (дата подписания 27.04.2025). Объём публикуемых данных с законным представителем пациента согласован.
Источники финансирования. Исследование и публикация статьи осуществлены на личные средства авторского коллектива.
Раскрытие интересов. Авторы подтвердили отсутствие конфликта интересов, связанных с публикацией настоящей статьи.
Оригинальность. При проведении исследования и создании настоящей работы авторы не использовали ранее опубликованные сведения (текст, иллюстрации, данные).
Доступ к данным. Редакционная политика в отношении совместного использования данных к настоящей работе неприменима, данные могут быть опубликованы в открытом доступе.
Генеративный искусственный интеллект. При создании настоящей статьи технологии генеративного искусственного интеллекта не использовали.
ADDITIONAL INFORMATION
Author contributions: N.I. Kholodkov , scientific rationale, methodology, discussion of the study results, writing the article text, search and analytical work, examination of the patient, treatment of the patient; S.V. Sklyuev , examination of the patient, diagnosis of the patient, discussion and processing of the study results; S.A. Penner , examination of the patient, diagnosis of the patient, discussion and processing of the study results; D.A. Laivin , examination of the patient, discussion of the study results; T.A. Nikiforova , examination of the patient, management of the patient’s treatment; N.V. Stavitskaya , analysis of the material, work with the literature review. Thereby, all authors provided approval of the version to be published and agree to be accountable for all aspects of the work in ensuring that questions related to the accuracy or integrity of any part of the work are appropriately investigated and resolved.
Acknowledgments: The authors express their gratitude to the Deputy Director for Scientific Work of FSBI NNIIT for the month Ministry of Health of the Russian Federation to Dr. Dr. Schwartz Yakov Shmulevich for reviewing and initial proofreading of the manuscript; to the scientific secretary, PhD. Biol. sciences, leading researcher Natalia Tursunova, Federal State Budgetary Research Institute of the Ministry of Health of the Russian Federation, for editing, invaluable assistance in the design and final proofreading of the manuscript.
Consent for publication: The authors received the written informed voluntary consent of the patient’s legal representative (mother) to publish personal datapublished, including photographs (with the face covered), in a scientific journal, including its electronic version (date of signing 27.04.2025). The volume of published data has been agreed with the patient’s legal representative.
Funding source: The study had no sponsorship.
Disclosure of interests: The authors declare that they have no competing interests.
Statement of originality: The authors did not use previously published information (text, illustrations, data) while conducting this work.
Data availability statement: The editorial policy regarding data sharing does not apply to this work, data can be published as open access.
Generative AI: Generative AI technologies were not used for this article creation.


