Влияние антидепрессантов на эффективность лечения острой боли в спине
Автор: Ширшова Елена Вениаминовна
Журнал: Клиническая практика @clinpractice
Рубрика: Оригинальные исследования
Статья в выпуске: 4 (16), 2013 года.
Бесплатный доступ
Представлены результаты клинического исследования эффективности антидепрессантов при острой и хронической боли в спине. Показано, что у лиц с наличием тревожно-депрессивных симптомов, а также наличия психо-эмоционального фактора как «пускового» момента, провоцирующего обострение заболевания, включение в комплекс терапии острой боли в спине антидепрессантов в значительной степени повышает эффективность и сокращает сроки лечения.
Биопсихосоциальная модель боли, антидепрессанты, острая боль в спине, хроническая боль в спине
Короткий адрес: https://sciup.org/14338467
IDR: 14338467
Antidepressants` effects on treatment results of acute back pain
We presented the results of clinical trial of the effectiveness of antidepressants in acute and chronic back pain. It is shown that in patients with anxiety, depressive symptoms and emotional factors as triggers of disease exacerbation, inclusion of antidepressants in the complex treatment of acute back pain greatly increases the efficiency and reduces the time of treatment
Текст научной статьи Влияние антидепрессантов на эффективность лечения острой боли в спине
Боль в спине является распространенной клинической и значимой социально-экономической проблемой здравоохранения практически любой страны мира. Ее распространенность в популяции в среднем составляет от 12% до 35%, из которых около 10 % приходится на хронические формамы. По мнению экспертов ВОЗ, синдром боли в спине можно рассматривать как неинфекционную эпидемию, что в большинстве случаев связано с возрастающими нагрузками на человека.
При этом, около 75% больных составляют пациенты от 30 до 59 лет, то есть в период максимальной трудоспособности. Синдром боли в спине является третьим наиболее дорогостоящим заболеванием после болезней сердца и рака [1, 2].
Провоцирующими факторами возникновения боли в спине могут быть неловкие «неподго- товленные» движения, чрезмерные физические и статические нагрузки (позное перенапряжение), переохлаждение, эмоциональный стресс, избыточный вес.
Непосредственными причинами боли в спине являются вертеброгенные изменения: пролапс или протрузия диска, спондилез, анкило-зируюший спондилит, спинальный стеноз, нестабильность позвонково-двигательного сегмента, переломы позвонков, остеопороз, опухоли позвонков.
Причиной болевого синдрома в спине могут быть и невертеброгенные факторы: психогенные, миофасциальные, отраженные боли, опухоли интра-экстраспинальные, метастазы, эпидуральный абсцесс, сирингомиелия [3].
Ежедневный клинический опыт и данные многочисленных исследований указывают на то, что выявленные физические изменения не всегда коррелируют с интенсивностью боли или степенью нетрудоспособности. Более того, выраженность боли не дает адекватного объяснения психологическому стрессу или реальной степени потери трудоспособности. В связи с этими фактами в настоящее время подходы к лечению боли основываются на биопсихосоци-альной модели, которая учитывает биологический, психологический и социокультурный аспекты возникновения боли [4].
Психологические и социальные факторы могут оказывать косвенное влияние на боль и нетрудоспособность, снижая физическую активность, и, следовательно, снижая эластичность мышц, их тонус, силу и физическую выносливость. Страх повторного повреждения, возврата нетрудоспособности и неудовлетворенность работой также могут влиять на желание вернуться к обычной деятельности. Несколько проведенных исследований позволяют предположить, что психологические факторы оказывают также непосредственное воздействие на физиологические параметры, напрямую связанные со стимуляцией или усилением ноцицепции. Когнитивные интерпретации и аффективная активация способны оказывать непосредственное влияние на патофизиологию боли путем повышения возбудимости вегетативной нервной системы, выработки эндогенных опиоидов (эндорфинов) и усиления мышечного напряжения [5].
Несмотря на очевидную важную роль стресса, тревожности, депрессии в возникновении острого болевого синдрома, антидепрессант-ная, противотревожная терапия рекомендуется, как правило, только при хронизации болевого синдрома [6, 7]. При этом не учитывается преморбидный фон пациента, его психо-эмоциональное состояние. Имеются единичные работы, авторы которых считают, что идеальным является мультидисциплинарный подход к оценке болевого синдрома, с обязательным исследованием не только физических компонентов боли, но и психологических/психиат-рических, социальных, духовных/религиозных и культурологических аспектов боли, которые усиливают, а иногда облегчают страдания пациента [8].
Целью работы явилось изучение влияния антидепрессантов на течение заболевания у пациентов с острой болью в спине, имеющих пси-хо-эмоциональнальные расстройства.
Материал и методы
В исследование были включены две группы пациентов: в первую группу вошли 15 пациентов с острой болью в спине, в группу сравнения (2-я группа) – 17 пациентов с хронической болью в спине, контрольную группу составили 10 пациентов с аналогичными синдромами. Всего в исследовании участвовало 42 пациента. Средний возраст больных составил 42,5±7,8 лет. В основных (1-й и 2-й) группах было 14 женщин и 18 мужчин, в контрольной – 5 мужчин и 5 женщин. Основным критерием включения в исследование служило наличие острых и хронических поясничных болей, ассоциированных с вертеброгенными пояснично-крестцовыми радикулопатиями, не требующими оперативного вмешательства. Из исследования были исключены пациенты, у которых болевой синдром был обусловлен соматической патологией или специфическими (опухолевыми, воспалительными, травматическими и др.) поражениями позвоночника.
Больным было проведено следующее обследование:
-
- клинико-неврологическое,
-
- клинико-лабораторное (общий анализ крови, мочи, биохимический анализ крови),
-
- МРТ пояснично-крестцового отдела,
-
- оценка интенсивности боли по визуальной аналоговой шкале (0 баллов - нет боли, 10 баллов - нестерпимая интенсивная боль),
-
- оценка тяжести состояния по госпитальной шкале тревоги и депрессии (HADS).
При интерпретации результатов учитывался суммарный показатель по каждой шкале, при этом выделялись 3 уровня его значений:
-
0 -7 баллов – «норма», отсутствие достоверных признаков тревоги/депрессии;
-
8 -10 баллов – субклинически выраженная тревога/ депрессия;
-
1 1 баллов и выше – клинически выраженная тревога/депрессия.
В нашем исследовании боль в спине считалась острой с давностью заболевания не более 2-х недель от начала обострения (1-я группа), во второй группе боль имела хронический характер (от 3 месяцев до года), что соответствует международным рекомендациям. Все пациенты получали базисную медикаментозную терапию соответственно имеющимся в настоящее время рекомендациям по лечению боли в спине [6-8]. При этом учитывался смешанный тип боли при данной патологии – сочетание ноцицептивного и нейропатического компонента, а также стадия заболевания. Были назначены НПВС коротким курсом, кортикостероиды, как парентерально, так и при паравертебральных блокадах [9]. С целью воздействия на нейропатический компонент боли использовался современный препарат прегабалин [10, 11]. Для улучшения микроциркуляции применялись вазоактивные средства, с целью воздействия на мышечный спазм использовались миорелаксанты, а для усиления противоболевого воздействия – витамины группы В [12, 13].
В комплекс терапии пациентов 1-й и 2-й групп были включены антидепрессанты – амитриптилин в начальной дозе 25 мг в сутки с последующим ее увеличением индивидуально, противотревожные препараты (афобазол, фе-нибут), средства, улучшающие сон [14, 15].
Кроме того, назначались немедикаментозные методы: массаж, ЛФК, физиотерапия, мануальная терапия, скелетное вытяжение. Пациенты контрольной группы получали такой же комплекс лечения, что и пациенты 1-й и 2й групп, кроме антидепрессантов и противот-ревожных препаратов.
Сравнивались показатели до и после курса терапии. Достоверность различий между группами определялась с использованием критерия Манна-Уитни. Различия считались статистически значимыми при р<0,05. Для статистической обработки результатов использовался пакет прикладных программ "Statistica for Windows StatSoft Inc". Версия 6.0.
Результаты исследования
До лечения 11 пациентов (73,4%) первой группы оценили интенсивность болевого синдрома на 7-8 баллов, 4 пациента (26,6%) – на 9-10 баллов.
Во второй группе 8 (47.05 %) пациентов оценили боль на 4-6 баллов, 8 (47,05%) пациентов – на 7-8 баллов, 1 (5,9%) пациент – на 9 баллов.
В результате лечения отмечалось уменьшение интенсивности болевого синдрома как в 1-й, 2-й, так и в контрольной группах (табл. 1).
Интенсивность болевого синдрома по группам до и после лечения
Таблица 1
|
Исходно |
После лечения |
||
|
Пациенты |
Пациенты |
Пациенты |
Баллы ВАШ |
|
1группа |
7,45 + 1,3 |
1группа |
1,4 + 1,55* |
|
2группа |
6,4 + 2,1 |
2группа |
1,9 + 1,55*# |
|
Контрольная группа |
7,8 + 2,08 |
Контрольная группа |
4,1 + 2,3* |
* – достоверность отличий до и после лечения (р<0,05)
# – достоверность отличий основных групп от группы контроля (р<0,05)
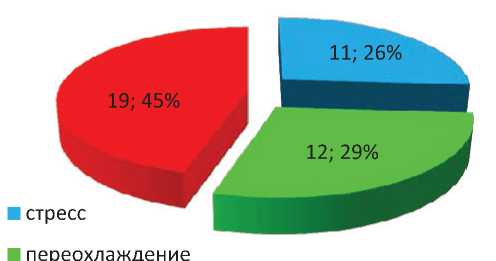
При лечении пациентов учитывались провоцирующие факторы возникновения болевого синдрома как впервые возникшего (в 1-й группе пациентов), его хронизации (во 2-й группе пациентов). Из 42 пациентов, включенных в исследование, у 11 (26,1%) пациентов боль в спине возникла после стрессовой ситуации, 19 (45,2%) пациентов связывали свое заболевание с переохлаждением, 12 (28,5%) пациентов – с физическими нагрузками (рис. 1). Как правило, это наиболее частые триггеры возникновения острой боли в спине. Но, даже у тех пациентов, у которых заболевание было
■ физическая нагрузка
Рис.1. Триггеры возникновения (обострения) боли в спине
связано с факторами переохлаждения или физическими нагрузками, выявлялись признаки тревоги, нарушение сна.
Наиболее распространенными психо-эмоциональными расстройствами у пациентов были тревожность, депрессия и расстройство сна (диссомния).
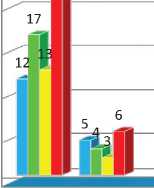
Болевой синдром в спине у 12 (40,4%) пациентов развился на фоне депрессии, у 17 (45,2%) пациентов отмечалась повышенная тревожность, у 13 (30,9%) имелось нарушение сна, а 25 (59,5%) пациентов имели сочетание тревожности, депрессии и диссомнии. По окончании лечения отмечались уменьшение проявления депрессии у 5 пациентов, тревога сохранялась у 4-х пациентов, нарушение сна только у 3-х (рис. 2).
-
■ депрессия
-
■ тревожность
диссомния
-
■ сочетание симпт.
исходно после лечения
Рис. 2. Частота психо-эмоциональных расстройств у пациентов, участвующих в исследовании.
Выраженность тревожно-депрессивного синдрома при тестировании по госпитальной шкале тревоги и депрессии (HADS) до лечения у пациентов 1 группы была следующей: субклинически выраженные проявления тревоги и депрессии была выявлены у 10 (66,7%) пациентов, у 3 пациентов (20%) выявлены клинически выраженные проявления тревоги и депрессии. У 2 (13,3%) пациентов результаты находились в переделах нормы.
Во второй группе тестирование выявило норму у 2 (11,8%) пациентов, субклинически выраженные проявления тревоги и депрессии были у 12 (70,6%) пациентов, у 3 (17,6%) больных имели место клинически выраженные проявления тревоги и депрессии.
В контрольной группе субклинически выраженные проявления тревоги и депрессии отмечены у 7 (70%) больных, клинически выраженные тревога и депрессия – у 3 (30%) (рис. 3).
После проведенного лечения уменьшение психо-эмоциональных нарушений наблюда-
□ 1 группа
□ 2 группа
□ контрольная группа
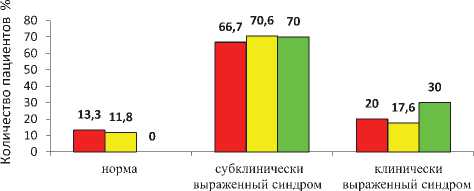
Рис.3. Выраженность тревожно-депрессивного синдрома при тестировании по госпитальной шкале тревоги и депрессии (исходно).
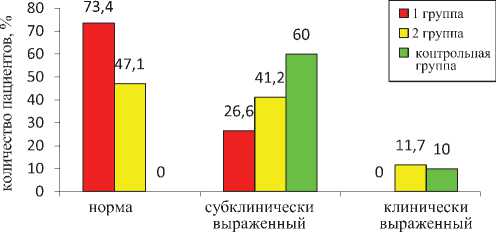
лось во всех группах пациентов. В 1-й группе клинически выраженные проявления тревоги и депрессии не были выявлены по результатам тестирования, субклинически выраженные проявления тревоги и депрессии отмечены у 4-х пациентов (26,6 %), у остальных 11 пациентов (73,4 %) тестирование показало норму.
Во второй группе больных с длительным, хроническим болевым синдромом клинически выраженные проявления тревоги и депрессии сохранялись у 2-х пациентов (11,7%), субклинически выраженные проявления тревоги и депрессии отмечены у 7 (41,2%) пациентов, показатели в пределах нормы отмечены у 8 (47,1%) пациентов.
В контрольной группе клинически выраженные проявления тревоги и депрессии сохранялись у одного пациента (10%), субклинически выраженные – у 6-ти больных (60%). Повторное тестирование не выявило клинически выраженных проявлений тревоги и депрессии у 3-х (30%) пациентов контрольной группы (рис. 4).
синдром синдром
Рис. 4. Выраженность тревожно-депрессивного синдрома при тестировании по госпитальной шкале тревоги и депрессии после лечения.
У 12 (80%) больных группы 1 положительный эффект отмечался уже на 2-3-й день лечения, у 2-х (13,3 %) – на 4-5-й день, у одного пациента – на 6-7-й день. Во второй группе положительная динамика отмечена на 4-5-й день у 10 (58,8%) пациентов, на 6-7-й день – у 4-х (23,5%) и на 2-й неделе – у 3-х (17,6%) пациентов, тогда как в контрольной группе значимое улучшение состояния отмечалось в среднем только на 6-8-й день лечения (рис. 5).
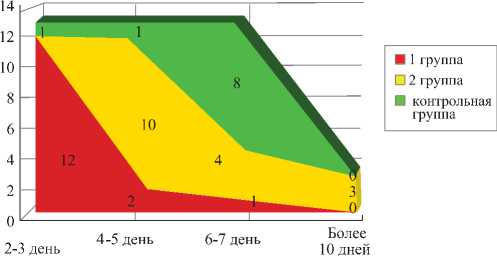
Рис. 5. Динамика наступления лечебного эффекта у пациентов исследуемых групп
Таким образом, полученные нами результаты демонстрируют, что у пациентов с болевым синдромом в спине не только в хронической, но и в острой стадии заболевания в результате включения в схему лечения антидепрессантов наблюдается достоверное уменьшение болевого синдрома, тревоги, улучшение настроения. При этом клинически значимый эффект наступает раньше, уже на 2-3-й день лечения у пациентов с острой болью и на 4-5-й день у пациентов с хроническим болевым синдромом.
Обсуждение
Одна из проблем лечения болевых синдромов заключается в том, что боль – это субъективно воспринимаемое событие, которое зависит не только от степени повреждения ткани или нарушения функции органа. На интенсивность боли и ее восприятие влияет множество факторов, таких как мнение о ситуации, предмет концентрации внимания, настроение, предшествующий опыт, культурный фон, влияние окружающей среды и так далее. Именно поэтому П.К. Анохин, И.В. Орлов, Л.Г. Ерохина (1976 г.) рассматривали боль как психофизиологическое состояние человека, отражающее важнейшую интегративную функцию организ- ма, которая мобилизует самые разные функциональные системы его защиты от воздействия повреждающего фактора и включает такие компоненты, как сознание, ощущение, память, мотивации, вегетативные, соматические и поведенческие реакции, эмоции [16-19] .
Лечение болевых синдромов должно быть сосредоточено на методах, помогающих достичь контроля влияния боли на жизнь пациента путем изменения эмоциональных, поведенческих, когнитивных и сенсорных аспектов переживаний. Долгосрочные и стабильные изменения в поведении пациента могут произойти только тогда, когда он научится связывать успех терапии со своими собственными усилиями. В результате такого лечения происходит изменение представлений о боли, о способе психофизиологической адаптации и сообщаемой выраженности боли, а также непосредственное изменение поведения. Лечение, которое приводит к повышению воспринимаемого контроля над болью, сопровождается снижением оценки выраженности боли, повышает функциональную активность и улучшает качество жизни пациента. Принципиально важно в первые дни после начала терапии оценить ее влияние на поведение и функциональную активность пациента.
Проведенное нами исследование подтверждает значение психических предикторов в развитии как хронического, так и острого болевого синдрома, его выраженности и продолжительности, страданий и нетрудоспособности.
Данная работа показывает, что лечение болевых синдромов, основанное на биопсихосоци-альной концепции, должно воздействовать не только на биологическую основу симптомов, но и на весь диапазон социальных и психологических факторов, которые, как было показано, влияют на боль, стресс и нетрудоспособность. Следовательно, лечение должно быть направлено не только на изменение физических составляющих, но также и на коррекцию поведения пациента, независимо от специфической патофизиологии его болевого синдрома.
Этот факт имеет значение не только при хронической, но и при острой боли, особенно при наличии коморбидных расстройств, таких как тревога, депрессия, диссомния. Включение в комплекс терапии антидепрессантов в данных случаях позволяет быстрее добиться клинического эффекта, сократить сроки заболевания.
Список литературы Влияние антидепрессантов на эффективность лечения острой боли в спине
- Данилов А.Б. Нейропатическая боль. М.: Боргес, 2007. С.14-16.
- Павленко С.С. Эпидемиология боли. Неврологический журнал. 1999; 4 (1): 41-6.
- Парфенов В.А., Батышева Т.Т, Боли в спине: болезненный мышечный спазм и его лечение миорелаксантами//Лечащий врач. 2003; 4: 5-8.
- Bandura A., O'Leary A., Taylor С.В., Gauthier J., Gossard D. Perceived self-efficacy and pain control: Opioid and nonopioid mechanisms//J Pers Soc Psychol. 1987; 53:563-71.
- Bandura A., Taylor С.В., Williams S.L., Mefford I., Barchas J.D. Catecholamine secretion as a function of perceived coping selfefficacy//J Consult Clin Psychol. 1985; 53 (3):406-14.
- Томас Цегла, Андре Готтшальк. Лечение боли. Справочник. Под ред. Баринова А.Н. Пер. с нем. М.: МЕДпресс-инфо. 2011. С. 291-92.
- Европейские рекомендации по лечению неспецифической боли в пояснично-крестцовой области в условиях первичной медицинской помощи. Реферат под ред. акад. Яхно Н.Н. Москва. 2010 г. С. 3-8.
- Дж. Х. Ван Роен, Дж. А. Пэйс, М.И. Преодер Диагностика и лечение боли. Пер. с англ., под ред. проф. Кукушкина М.Л. М.:Бином. 2012. C. 33.
- Cassidy J.D., Carroll L.J., Cote P. The Saskatchewan health and back pain survey. The prevalence of low back pain and related disability in Saskatchewan adults.//Spine 1998; 23 (17):1860-66.
- Von Korff M., Saunders K. The course of back pain in primary care.//Spine 1996; 21(24): 2833-7.
- European guidelines for the management of acute nonspecific low back pain in primary care. Eur Spine J 2006;15 Suppl. 2:S169-91.
- Насонов Е.Л. Нестероидные противовоспалительные препараты: проблемы безопасности лечения. Consilium Medicum 1999 г., Том 1,№ 5, С. 7-10.
- Хабиров Ф.А., Есин Р.Г., Кочергина О.С, Хайбуллин Т.И., Ахметова Г.И., Васильева М.А., Еникеева Г.И., Исмагилова А.А., Каменев В.М., Хабирова Ю.Ф., Хузяшева Э.И. Прегабалин при лечении вертеброгенной корешковой боли. Неврология 2008; 1: 5-8.
- Данилов А.Б. Прегабалин (Лирика) в лечении нейропатической боли. Лечение нервных болезней 2007; 1: 55.
- Шмырев В.И., Боброва Т.А. Актовегин и ксефокам в комбинированной терапии вертеброгенных болевых синдромов у пожилых. Лечение нервных болезней 2002;1(6):37-9.
- Воробьева О.В. Миофасциальный синдром. Consilium Medicum 2009; 12: 6-11.
- Дюкова Г.М. Новые перспективы лечения хронической боли и депрессии. Consilium Medicum 2007; 8: 9-14.
- Вейн А.М., Вознесенская Т.Г., Голубев В.Л., Дюкова Г.М. Депрессия в неврологической практике. М.:МИА, 2007. С. 7-12.
- Анохин П.К., Орлов И.В., Ерохина Л.Г. Боль. Большая медицинская энциклопедия. 3-е изд. М., 1976; 3: 869-71.


