Влияние баланса разгибательно-сгибательного промежутка при первичном тотальном эндопротезировании колена на функцию сустава
Автор: Лычагин Алексей Владимирович, Рукин Ярослав Алексеевич, Грицюк Андрей Анатольевич, Пан Чжэнюй
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 2 т.29, 2023 года.
Бесплатный доступ
Введение. Плохо сбалансированный, нестабильный или тугоподвижный сустав является основной причиной остаточной боли, неудовлетворенности и ревизии после тотального эндопротезирования коленного сустава (ТЭКС), но определение «хорошо сбалансированный сустав» остается дискутабельным. Цель. Изучение влияния точности восстановления уровня щели коленного сустава и разгибательно-сгибательного промежутка при первичном эндопротезировании на его функцию и качество жизни пациента. Материалы и методы. Проведено проспективное одноцентровое рандомизированное контролируемое исследование 41 пациента с остеоартрозом коленного сустава 3-4 ст. (K-L): первой группе (n = 21) выполняли первичное ТЭКС по предложенному нами методу прецизионного выравнивания разгибательно-сгибательного промежутка, второй (n = 20) - эндопротезирование по стандартной методике. Всем пациентам до и после операции выполняли КТ, все пациенты проходили тестирование по шкале боли ВАШ, шкалам коленного сустава: OKS, FJS-12, KSS (боль и функция), SF-36 (параметрам: PF, RP, BP, GH, VI, SF, RE, MH), через 3, 6 и 12 месяцев. Результаты. Сравнение высоты стояния суставной щели до и после операции дало высокую статистическую достоверность: в фронтальной плоскости около 20,7 % (I группа - 2,06 ± 2,368; II группа - 2,629 ± 2,455; р function show_abstract() { $('#abstract1').hide(); $('#abstract2').show(); $('#abstract_expand').hide(); }
Разгибательно-сгибательный промежуток, первичное эндопротезирование коленного сустава
Короткий адрес: https://sciup.org/142238204
IDR: 142238204 | УДК: 616.728.3-007.248-089.843-77 | DOI: 10.18019/1028-4427-2023-29-2-159-166
The influence of extension-flexion gap imbalance on the joint function in primary total knee arthroplasty
Introduction A poorly balanced, unstable, or stiff joint is a major cause of residual pain, dissatisfaction, and revision after total knee replacement (TKA), but the definition of a well-balanced joint remains debatable. The aim of the study was to explore the influence of the knee space and the extension-flexion gap being accurately restored in primary TKA on the knee function and the quality of life of the patient. Material and methods A prospective, single-center, randomized, controlled study was performed for 41 patients with grade 3-4 knee osteoarthritis. (K-L): the first group (n = 21) underwent primary TKA with the method proposed for precise realignment of the extension-flexion gap, the second group (n = 20) underwent standard arthroplasty. The patients had CT scans of the knee performed preoperatively and postoperatively, and VAS scale pain, knee joint scales: OKS, FJS-12, KSS (pain and function), SF-36 (parameters: PF, RP, BP, GH, VI, SF, RE, MH) were used at 3, 6 and 12 months. Results Comparison of the standing height of the joint space preoperatively and postoperatively showed a high statistical significance measuring about 20.7 % in frontal plane (group 1: 2.06 ± 2.368, group 2: 2.629 ± 2.455, р function show_eabstract() { $('#eabstract1').hide(); $('#eabstract2').show(); $('#eabstract_expand').hide(); }
Текст научной статьи Влияние баланса разгибательно-сгибательного промежутка при первичном тотальном эндопротезировании колена на функцию сустава
Плохо сбалансированный, нестабильный или тугоподвижный сустав является основной причиной остаточной боли [1], неудовлетворенности [2] и ревизии после тотального эндопротезирования коленного сустава (ТЭКС) [3-7]. Однако количественное определение хорошо сбалансированного сустава остается предметом споров [8].
Многие авторы считаются с этой клинической проблемой и выступают за создание баланса между сгибательным и разгибательным промежутками коленного сустава во время операции [9, 10]. Стандартным решением при сгибательной контрактуре коленного сустава является увеличение (+2 мм) дистальной резекции бедренной кости, что увеличивает разгибательный промежуток и дает полное разгибание коленного сустава, однако при этом не всегда остается баланс со сгибательным промежутком, который бывает тоже необходимо регулировать. Увеличение дистальной резекции бедренной кости поднимает линию сустава, что может сказаться на пателло-феморальном сочленении и явиться причиной передней боли в коленном суставе после эндопротезирования [11].
Уровень щели коленного сустава является величиной постоянной, но баланс сгибательно-разгибательного промежутка зависит от положения коленного сустава. Многие исследователи [12] показали, что, если размер сгибательного промежутка превышает размер разгибательного, то это, с одной стороны, дает хороший объем движений в послеоперационном периоде. Однако, с другой стороны, дисбаланс суставной щели при сгибательном положении конечности в промежутке между 0° и 90° сгибания приводит к образованию зазора между бедренным компонентом и вкладышем после операции [13], что ускоряет износ полиэтилена в 2–3 раза [14].
С другой стороны, исследования показали, что увеличение свободы сгибания при имплантации протеза коленного сустава приведет к нестабильности и дисбалансу связок в состоянии среднего сгибания после имплантации [15].
Таким образом, основной концепцией при первичном эндопротезировании коленного сустава является сохранение уровня суставной щели и выравнивание сгибательно-разгибательного промежутка. Выполнение эндопротезирования с заведомо увеличенной дистальной резекцией или преобладание одного из промежутков приводит с неудовлетворенности пациентов.
Целью исследования явилось изучение влияния точности восстановления уровня щели коленного сустава и разгибательно-сгибательного промежутка при первичном эндопротезировании на его функцию и качество жизни пациента.
МАТЕРИАЛЫ И МЕТОДЫ
Исследование проведено в клинике травматологии, ортопедии и патологии суставов ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет) с января 2019 по июль 2021 г. Критерии включения: первичный идиопатический остеоартроз коленного сустава 3-4 ст. по классификации Kellgren-Lawrence, ИМТ < 35 кг/м2. Критерии невключения: наличие специфического остеоартроза, а также грубые вальгус-варусные деформации (более 10 градусов), дефекты костей коленного сустава, переломы бедренной или большеберцовой костей и их последствия, нестабильность связок и разгибательного аппарата коленного сустава.
В исследование включено 50 пациентов, в ходе исследования по различным причинам (отказ, нет связи и т.п.) было исключено 9 пациентов (рис. 1), остальных рандомизировали на две группы (по методике случайных цифр). Первой группе выполняли первичное ТЭКС с применением предложенного нами метода прецизионного выравнивания разгибательно-сгиба-тельно промежутка, второй (группа контроля) – эндопротезирование по стандартной методике.
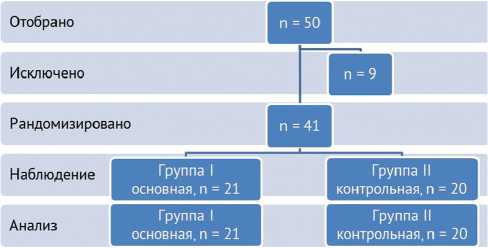
Рис. 1. Схема динамики распределения участников на всех стадиях рандомизированного контролируемого исследования
Окончательный анализ проведен по общей когорте, включающей 41 пациента: 18 мужчин и 23 женщины, средний возраст 66,5 ± 7,2 года (мужчины – 67,2 ± 7,5, женщины – 65,9 ± 7,1, мин. 43 года, макс. 75 лет, р = 0,587), ИМТ в среднем 32,0 ± 2,6 кг/м2 (мужчины 31,9 ± 2,7 кг/м2, женщины 32,1 ± 2,6 кг/м2, р = 0,857), гендерные показатели пациентов по группам исследования представлены в таблице 1.
Таблица 1
Гендерные показатели пациентов по группам исследования
|
Показатели |
Общие (n = 41) |
I группа (n = 21) |
II группа (n = 20) |
р* |
|
Возраст (лет) |
66,463 ± 7,211 |
63,762 ± 8,173 |
69,3 ± 4,758 |
0,012 |
|
Пол (муж./жен.) |
18/23 |
8/13 |
10/10 |
0,689 |
|
Правая/левая |
20/21 |
9/12 |
11/9 |
0,726 |
|
Рост (см) |
167,707 ± 9,696 |
167,238 ± 9,322 |
168,2 ± 10,294 |
0,755 |
|
Вес (кг) |
90,244 ± 12,304 |
89,143 ± 10,603 |
91,4 ± 14,058 |
0,564 |
|
ИМТ (кг/м2) |
32,01 ± 2,603 |
31,826 ± 2,246 |
32,203 ± 2,979 |
0,649 |
* – р < 0,05
Всем пациентам до и после операции выполняли стандартную компьютерную томографию (мультиспи-ральный компьютерный объемный томограф Toshiba Aquilion One 640-срезов). Данные изображений были получены из системы (PACS), измерения выполнялись рентгенологами, не участвующими в исследовании, в программе RadiAnt DICOM Viewer 2020.2.
Предлагаемая методика начинается с предоперационного планирования: первый шаг – определение уровня щели коленного сустава, который измеряли по КТ во фронтальной проекции от линии мыщелков бедренной кости до линии суставной щели (рис. 2, а), выбирая по томограмме скан, где расстояние между мыщелками наибольшее. В послеоперационном периоде измеряли уровень суставной щели от мыщелков бедренной кости (ориентируясь на размер между мыщелками бедренной кости) и линией феморального компонента. Далее измеряли толщину бедренного компонента эндопротеза (рис. 2, в), уровень резекции наибольшего из мыщелков (как правило, медиального) определяли, вычитая толщину бедренного компонента от линии сустава. На другом скане во фронтальной плоскости, где максимально проецировалась вершина головки малоберцовой кости, проводили линию коленного сустава по наиболее выступающим точкам мыщелков бедренной кости и от этой линии сустава измеряли расстояние до головки малоберцовой кости (рис. 2, б). Из данного расстояния вычитали толщину тибиального компонента и планируемого вкладыша и получали линию проксимальной резекции большеберцовой кости, величина разгибательной щели соответствует толщине бедренного и большеберцового компонентов плюс толщина полиэтиленового вкладыша (рис. 4, г). Ориентиры межмыщелковой линии бедра и головки малоберцовой кости использовали для послеоперационного измерения параметров разгибательной суставной щели.
Второй шаг – планирование сгибательной щели в аксиальной проекции. Проводили линию через наиболее выступающие части задних отделов мыщелков бедренной кости, к которой опускали перпендикуляры от наружного и внутреннего надмыщелков бедренной кости (рис. 3, а). От наибольшего перпендикуляра вычитается толщина задних отделов бедренного компонента эндопротеза (чаще всего 9 мм), эта разница и будет отображать необходимый уровень задней резекции по отношению к надмыщелкам бедренной кости (рис. 3, б). Третий шаг – измеряли уровень суставной щели в сагиттальной проекции по ориентиру вершины головки малоберцовой кости (рис. 3, в) и откладывали необходимый уровень задней резекции мыщелка бедренной кости в сагиттальной проекции от механической оси бедренной кости (рис. 3, г).
Хирургическая техника (клинический пример) предлагаемого нами способа направлена на точное восстановление уровня щели коленного сустава и равномерного разгибательно-сгибательного промежутка при первичном эндопротезировании коленного сустава.
Пациентка Н.Г.И., 66 лет. Клинический диагноз: правосторонний гонартроз III стадии. Имеются показания к тотальному эндопротезированию правого коленного сустава.
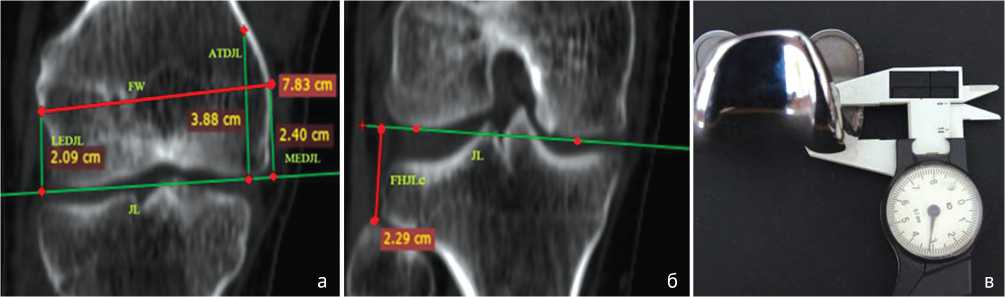
Рис. 2. КТ коленного сустава, фронтальная проекция, этап планирования: а – определение уровня щели коленного сустава по анатомическим ориентирам бедренной кости; б – по вершине головки малоберцовой кости, в – измерение толщины бедренного компонента протеза
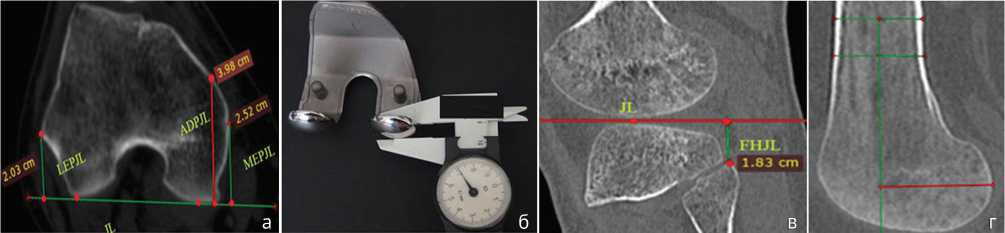
Рис. 3. КТ коленного сустава, этап планирования: а – аксиальная проекция, измерение расстояния от мыщелков бедренной кости до сгибательной линии; б – измерение толщины заднего фланца эндопротеза; в – сагиттальная проекция, измерение уровня щели коленного сустава относительно малоберцовой кости; г – измерение уровня задней резекции бедренной кости
Перед операцией выполнена компьютерная томография правого коленного сустава, измерено расстояние от надмыщелков правой бедренной кости до линии, проведенной через наиболее выступающие точки задних отделов мыщелков бедренной кости. Расстояние от латерального надмыщелка – 24 мм, от медиального надмыщелка – 23 мм. При планировании определен размер бедренного компонента – Zimmer Nex Gen LPS Right – F – толщина в дистальной части 9 мм. Известно, что толщина задних отделов этого бедренного компонента равна 9 мм. Таким образом, расстояние от надмыщелковой линии до уровня задней резекции мыщелков бедренной кости – 24 - 9 = 15 мм.
Операция: срединный кожный разрез по передней поверхности области правого коленного сустава длиной 15 см, выполнена медиальная артротомия, надколенник отведен кнаружи. По стандартной методике, используя интрамедуллярный направитель, выполнена дистальная резекция мыщелков бедренной кости согласно предоперационному плану (см. первый шаг).
По стандартной методике при помощи экстрамедуллярного направителя, согласно предоперационному плану, с учетом толщины компонентов выполнена проксимальная резекция большеберцовой кости, после чего измерен разгибательный промежуток расширяющимися плашками в положении разгибания 180°, определено соответствие разгибательного промежутка предоперационному плану. При необходимости возможно изменение размера вкладыша от планируемого.
В положении сгибания коленного сустава под углом 90 гр. на дистальный опил бедренной кости укладывали резекционную плашку «4 в 1», устанавливая заднюю линию резекции и ориентируясь на медиальный и латеральный надмыщелки, заднюю прорезь позиционировали согласно предоперационному планированию и фиксировали (рис. 4, а). Для проведения измерений линия резекции откладывается (на 15 мм, согласно ранее проведенным расчетам) от задней кортикальной пластинки медиального мыщелка бедренной кости, при этом гиалиновый хрящ в месте измерения отслаивается скальпелем. Резекция задних отделов мыщелков бедренной кости выполняется строго параллельно линии мыщелков (рис. 4, а). Далее выполняются оставшиеся резекции бедренной кости (рис. 4, б).
Устанавливаются соответствующие примерочные компоненты эндопротеза, проверяется баланс связок в положении разгибания и сгибания (рис. 4, в). На рисунке схематично представлено измерение размеров разгибательно-сгибательного промежутка (рис. 4, г). После примерочного вправления и оценки функции коленного сустава, при необходимости выполняют мягкотканные релизы до необходимого объема движений, после чего на костном цементе устанавливаются компоненты эндопротеза коленного сустава (рис. 4, д).
Интраоперационно достигнуто полное разгибание коленного сустава, пассивное сгибание до 135 градусов. Рана послойно ушита наглухо с оставлением дренажа. После проведенной реабилитации спустя 7 дней после операции достигнуты аналогичные углы при активных движениях. Болевого синдрома нет, пациентка выписана под амбулаторное наблюдение.
После операции при КТ в аксиальной проекции из-за помех изображения невозможно точно измерить уровень задней резекции мыщелков бедренной кости, поэтому мы выполняли КТ-исследование коленного сустава во фронтальной и сагиттальной плоскостях, измеряли высоту стояния щели сустава, характеризующую разгибательный промежуток, ориентируясь на вершину головки малоберцовой кости (рис. 5, а), а на сагиттальной проекции измеряли расстояние от оси бедренной кости до края имплантата, которое соответствовало уровню сгибательной щели (рис. 5, б).
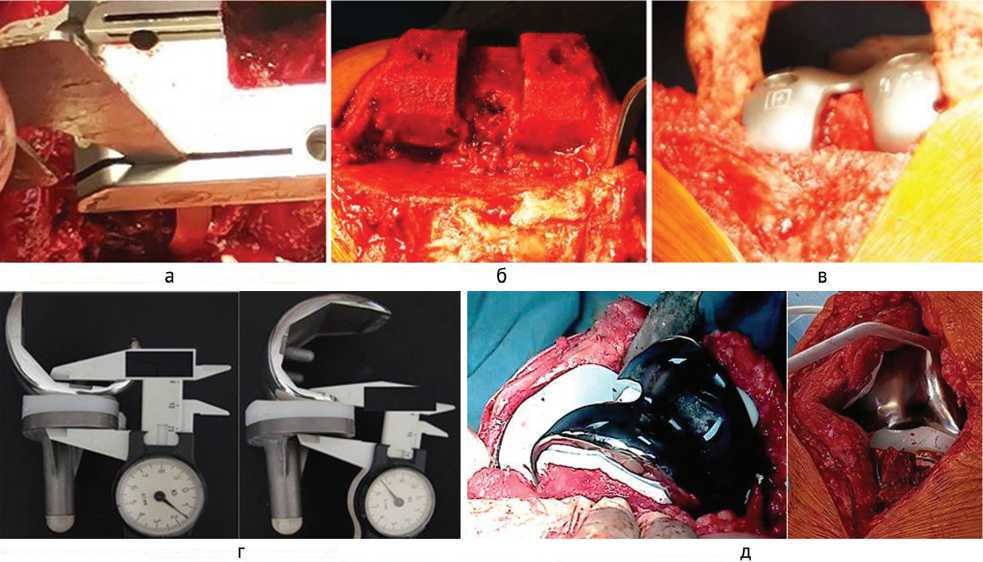
Рис. 4. Интраоперационно: а – позиционирование и фиксация инструмента; б – после выполнения резекции мыщелков бедренной кости; в – примерочный протез и баланс связок; г – измерение равномерности разгибательно-сгибательного промежутка, д - цементная фиксация протеза
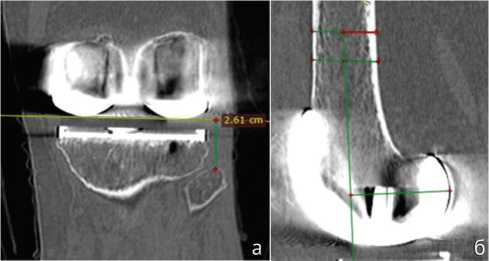
Рис. 5. КТ коленного сустава после операции: а – фронтальная проекция; б – сагиттальная проекция
В пред- и послеоперационном периоде все пациенты проходили тестирование по шкале боли ВАШ, шкалам коленного сустава: OKS, FJS-12, KSS (боль и функция), SF-36 (параметрам: PF, RP, BP, GH, VI, SF, RE, MH).
Данные измерений вносили в электронную базу, созданную в программе Еxcel, в ходе исследования изменения в которой не производили. Статистическую обработку проводили при помощи программы «IBM SPSS Statistics 22». Вычисляли средние величины и стандартную ошибку, сравнивали значения переменных в группе до операции и в процессе наблюдения до 1 года и между группами, используя коэффициенты Стьюдента и χ 2. Значение p < 0,05 считалось статистически значимым в этом исследовании.
РЕЗУЛЬТАТЫ
В послеоперационном периоде всем пациентам проводили одинаковую реабилитационную программу, купировали острый болевой синдром, выполняли раннюю активную реабилитацию, компьютерную томографию коленного сустава с измерением сгибательно-разгибательных промежутков (табл. 2).
Сравнение ошибки высоты стояния суставной щели после операции в обеих плоскостях дало высокую статистическую достоверность: во фронтальной плоскости около 20,7 % (I группа – 2,06 ± 2,368; II группа – 2,629 ± 2,455; р < 0,001), в сагиттальной проекции – 28,2 % (I группа – 2,657 ± 2,143; II группа – 3,7 ± 1,717; р < 0,001). То есть, на основании результатов КТ-исследования можно заключить, что предложенный метод позволяет более точно позиционировать разгибательный промежуток на 20,7 % и на 28,2 % – сгибательный промежуток коленного сустава.
При тестировании болевого синдрома до и после операции в обеих группах отмечена значительная статистически значимая положительная динамика по сравнению с базовыми показателями до операции (I группа до операции – 6,8 ± 1,7; I группа 12 мес. после операции – 0,8 ± 0,6; р < 0,001; II группа до операции – 6,7 ± 1,7; II груп-па 12 мес. после операции – 1,1 ± 0,5; р < 0,001), однако статистически значимой разницы между группами выявлено не было (рис. 6).
Шкала коленного сустава OKS является специальной для определения функции коленного сустава до и после операции, динамика показателей показывает значительное улучшение функции конечности после операции в сравнении с предоперационной при высокой статистической значимости, но между группами, несмотря на незначительно лучшую динамику в основной группе, статистической значимости выявлено не было (рис. 7).
Таблица 2
Результаты КТ-исследований
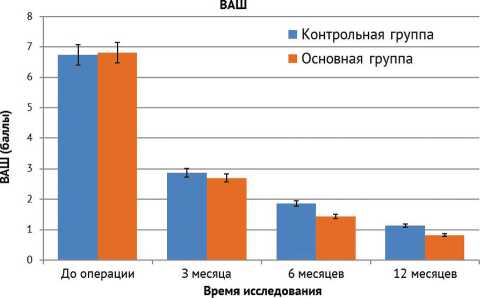
Рис. 6. Динамика изменения болевого синдрома
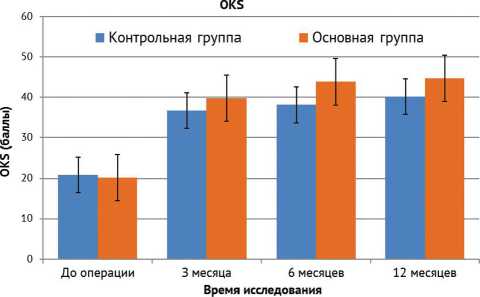
Рис. 7. Динамика изменения функции сустава по шкале OKS
Шкала KSS включает два показателя – боль и функционирование коленного сустава. При анализе выявлена значительная статистически значимая динамика при сравнении показателей до и после операции в обеих группах, разницы между группами по показателю боли выявлено не было, но по функциональному результату KSS (функция) – I группа 12 мес. после операции – 90,6 ± 3,5 и II группа 12 мес. после операции – 85,6 ± 4,2 (р < 0,001) – между группами отмечен статистически значимый результат (рис. 8).
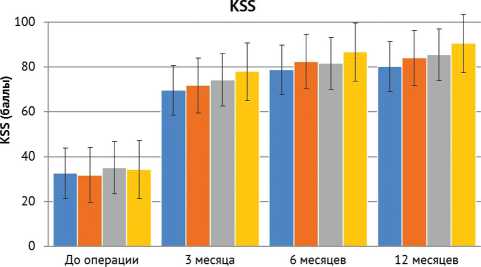
■ KSS (боль) Контрольная группа ■ KSS (боль) Основная группа KSS (функция) Контрольная группа KSS (функция) Основная группа
Рис. 8. Динамика изменения показателей (боли и функции) по шкале KSS
Специализированная статья по комплексной субъективной оценке функционирования эндопротезов FJS-12 демонстрирует ту же динамику, что и предыдущие шкалы, через 12 месяцев после операции до 90 % пациентов «забывают» об эндопротезировании коленного сустава, однако статистически достоверной разницы между группами не выявлено (рис. 9).
Динамика качества жизни пациента является наиболее информативным показателем эффективности хирургического лечения. Данные по шкале SF-36 в обеих группах до и после операции представлены на рисунке 10. Переменные, показывающие физические и психические параметры качества жизни после операции, свидетельствуют о значительном улучшении в обеих группах, но статистической разницы мы не выявили.
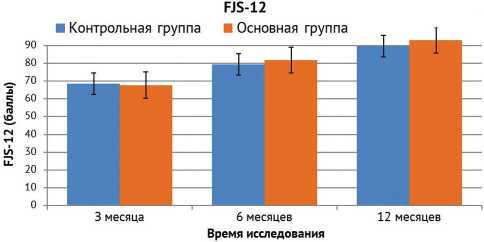
Рис. 9. Динамика изменения показателя по шкале FJS-12
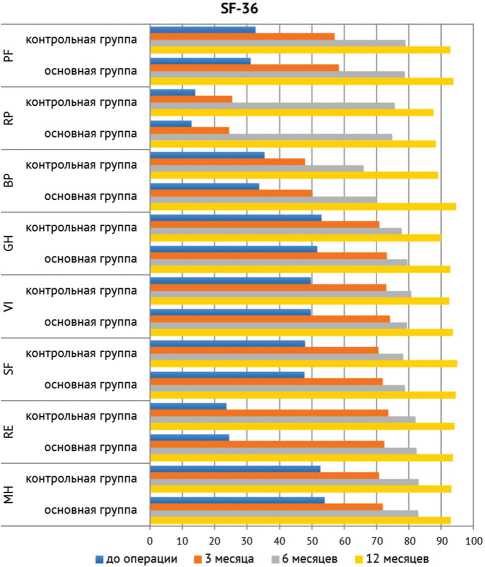
Рис. 10. Динамика изменения показателей по шкале SF-36
Полные результаты тестирования пациентов обеих групп по шкалам до и после операции представлены в таблице 3.
Результаты тестирования пациентов по шкалам оценки коленного сустава
Таблица 3
|
Показатели |
Пациенты |
||||||
|
I группа (n = 21) |
р* |
II группа (n = 20) |
р** |
||||
|
до операции |
после операции 12 месяцев |
до операции |
после операции 12 месяцев |
||||
|
ВАШ |
6,8 ± 1,7 |
0,8 ± 0,6 |
< 0,001 |
6,7 ± 1,7 |
1,1 ± 0,5 |
< 0,001 |
|
|
OKS |
20,2 ± 6,9 |
44,7 ± 1,0 |
< 0,001 |
20,9 ± 6,1 |
40,2 ± 0,8 |
< 0,001 |
|
|
FJS-12 |
– |
93 ± 2,2 |
< 0,001 |
– |
89,6 ± 2,3 |
< 0,001 |
|
|
KSS |
(боль) |
32,0 ± 5,4 |
84,2 ± 3,9 |
< 0,001 |
32,7 ± 6,2 |
80,4 ± 4,2 |
< 0,001 |
|
(функция) |
34,5 ± 5,9 |
90,6 ± 3,5 |
< 0,001 |
35,2 ± 5,7 |
85,6 ± 4,2 |
< 0,001 |
|
|
SF-36 |
PF |
30,9 ± 11,3 |
93,4 ± 4,2 |
< 0,001 |
32,2 ± 12,5 |
92,7 ± 4,5 |
< 0,001 |
|
RP |
12,3 ± 22,3 |
88,3 ± 8,8 |
< 0,001 |
13,3 ± 21,8 |
86,6 ± 9,3 |
< 0,001 |
|
|
BP |
33,1 ± 17,6 |
94,1 ± 3,0 |
< 0,001 |
34,6 ± 18,6 |
89,1 ± 4,5 |
< 0,001 |
|
|
GH |
51,4 ± 15,9 |
92,4 ± 3,5 |
< 0,001 |
52,6 ± 16,8 |
89,9 ± 3,7 |
< 0,001 |
|
|
VI |
49,6 ± 16,6 |
93,1 ± 3,4 |
< 0,001 |
49,7 ± 15,6 |
92,1 ± 4,4 |
< 0,001 |
|
|
SF |
47,9 ± 24,7 |
93,8 ± 3,3 |
< 0,001 |
48,2 ± 25,5 |
94,2 ± 4,2 |
< 0,001 |
|
|
RE |
23,7 ± 34,9 |
93,2 ± 3,1 |
< 0,001 |
22,9 ± 33,3 |
93,5 ± 3,2 |
< 0,001 |
|
|
MH |
53,3 ± 20,1 |
92,6 ± 4,4 |
< 0,001 |
52,2 ± 21,6 |
92,7 ± 5,1 |
< 0,001 |
|
p* – в основной (первой) группе до и после операции; р** – в контрольной (второй) группе до и после операции.
ОБСУЖДЕНИЕ
Сохранение уровня щели и баланс сгибательно-разгибательного промежутка нативного коленного сустава важно при первичном ТЭКС. Надежного способа до сих пор не найдено. По какому ориентиру правильно определять линию коленного сустава на рентгенограммах, КТ или МРТ и как правильно позиционировать ее во время операции – это те вопросы, которые задают себе исследователи [16], что явилось целю и нашей работы.
Интраоперационно при первичной операции хирург регулирует положение щели сустава, опираясь на толщину дистальной остеотомии бедренной кости, которая равна толщине бедренного компонента эндопротеза, при этом сохраняется баланс связок и полный объем движений. При сгибательной контрактуре и неэффективности заднего релиза мягких тканей, для достижения полного разгибания хирурги вынужденно увеличивают уровень дистальной резекции. Но как правильно сохранить баланс сгибательного и разгибательного промежутков, если суставы значительно деформированы? Какой из них наиболее важный, когда нормальная анатомия коленного сустава изменена, щель сустава деформирована, как определить расположение медиального и латерального мыщелков бедренной кости, какой анатомический ориентир необходимо и возможно использовать – все эти вопросы являются актуальными [17].
Использование анатомических ориентиров для определения положения щели сустава и определение линии резекции широко применяется в клинической практике для воссоздания сгибательно-разгибательного промежутка. Возможно использовать ориентиры в виде мягких тканей, такие как мениск и др., но они не всегда информативны во время операции [18], тогда как костные ориентиры более надежны. Наиболее часто используемые костные ориентиры – это приводящий бугорок, медиальный и латеральный надмыщелки, бугорок большеберцовой кости, головка малоберцовой кости и нижний полюс надколенника [19, 20, 21].
Хирурги могут оценить эти ориентиры на рентгенограммах, томограммах КТ- или МРТ-исследований до операции или пальпацией во время операции. Это хорошо работает, если контралатеральное колено не изменено, но использование этого метода ограничено. Однако, учитывая значимость позиционирования уровня щели коленного сустава, зная, что небольшие изменения или ошибки в балансе между сгибательным и разгибательным промежутком могут привести к болевому синдрому или ограничению движений, значительно ухудшить результаты тотального эндопротезирования, важно и необходимо выделять ориентиры для широкого использования [22, 23, 24].
Мы предложили метод для определения уровня линии сустава, измерения разгибательного и сгибательного промежутков, определения линии резекции задней поверхности мыщелков бедренной кости, которые позволяют выполнять прецизионное восстановление вышеуказанных параметров коленного сустава при первичной тотальной артропластике. Ориентироваться можно как на предоперационное планирование, так и на прямое измерение разгибательного промежутка во время операции, и на основании этого регулировать уровень резекции задних отделов мыщелка бедренной кости.
Конечно, авторы понимают, что работа имеет ряд недостатков: методика требует больше времени на измерения, выборка пациентов небольшая, необходимо выполнение дорогостоящего КТ-исследования коленного сустава до и после операции. Отсутствие статистически значимых различий при тестировании по шкалам коленного сустава через 12 месяцев после операции требует более длительных сроков наблюдения. Авторы понимают проблему и продолжают работу, направленную на понимание и улучшение результатов тотального эндопротезирования коленного сустава. В разработке авторов находится специальный инструмент – направитель-измеритель несложной конструкции, который поможет правильно и быстро ориентироваться в операционной ране на уровень внутреннего и наружного мыщелка, может использоваться совместно с традиционными инструментами и позволит достигать показанных авторами результатов.
ЗАКЛЮЧЕНИЕ
Проведенное исследование показало простоту и эффективность предложенной методики позиционирования сгибательного и разгибательного промежутков коленного сустава при первичном тотальном эндопро- тезировании, которая дает возможность более точно позиционировать имплантат, что и позволяет улучшить функцию коленного сустава (тест KSS через 12 месяцев после операции).
Список литературы Влияние баланса разгибательно-сгибательного промежутка при первичном тотальном эндопротезировании колена на функцию сустава
- Siddiqi A, Smith T, McPhilemy JJ, Ranawat AS, Sculco PK, Chen AF. Soft-Tissue Balancing Technology for Total Knee Arthroplasty. JBJS Rev. 2020;8(1):e0050. doi: 10.2106/JBJS.RVW.19.00050
- Golladay GJ, Bradbury TL, Gordon AC, Fernandez-Madrid IJ, Krebs VE, Patel PD, Suarez JC, Higuera Rueda CA, Barsoum WK. Are Patients More Satisfied With a Balanced Total Knee Arthroplasty? J Arthroplasty. 2019;34(7S):S195-S200. doi: 10.1016/j.arth.2019.03.036
- Australian Orthopaedic Association National Joint Replacement Registry (AOANJRR). Hip, Knee & Shoulder Arthroplasty: 2019 Annual Report. AOANJRR ed. Adelaide: AOA; 2019: 1-436.
- National Joint Registry (UK). 15th Annual Report 2018. 137. URL: www.njrcentre.org.uk.
- Swedish Knee Arthroplasty Register. Annual report 2018. Lund, Sweden: Lund University; 2018. 1-104. Available at: http://myknee.se/en,/ publications/annual-reports.
- Hughes RE, Hallstrom BR, Zheng H, Kabara J, Cowen M, Igrisan R, Richmond A. Michigan Arthroplasty Registry Collaborative Quality Initiative (MARCQI) Report: 2012-2016. Ann Arbor, University of Michigan. 2017. 178 p.
- Le DH, Goodman SB, Maloney WJ, Huddleston JI. Current modes of failure in TKA: infection, instability, and stiffness predominate. Clin Orthop Relat Res. 2014;472(7):2197-200. doi: 10.1007/s11999-014-3540-y
- Hirschmann MT, Becker R, Tandogan R, Vendittoli PA, Howell S. Alignment in TKA: what has been clear is not anymore! Knee Surg Sports Traumatol Arthrosc. 2019;27(7):2037-2039. doi: 10.1007/s00167-019-05558-4
- Fehring TK, Odum SM, Griffin WL, McCoy TH, Masonis JL. Surgical treatment of flexion contractures after total knee arthroplasty. J Arthroplasty. 2007;22(6 Suppl 2):62-6. doi: 10.1016/j.arth.2007.03.037
- Scuderi GR, Kochhar T. Management of flexion contracture in total knee arthroplasty. J Arthroplasty. 2007;22(4 Suppl 1):20-4. doi: 10.1016/j. arth.2006.12.110
- Schiavone Panni A, Cerciello S, Vasso M, Tartarone M. Stiffness in total knee arthroplasty. J Orthop Traumatol. 2009;10(3):111-8. doi: 10.1007/ s10195-009-0054-6
- Higuchi H, Hatayama K, Shimizu M, Kobayashi A, Kobayashi T, Takagishi K. Relationship between joint gap difference and range of motion in total knee arthroplasty: a prospective randomised study between different platforms. Int Orthop. 2009;33(4):997-1000. doi: 10.1007/s00264-009-0772-7
- Dennis DA, Komistek RD, Kim RH, Sharma A. Gap balancing versus measured resection technique for total knee arthroplasty. Clin Orthop Relat Res. 2010;468(1):102-7. doi: 10.1007/s11999-009-1112-3
- Jennings LM, Bell CI, Ingham E, Komistek RD, Stone MH, Fisher J. The influence of femoral condylar lift-off on the wear of artificial knee joints. Proc Inst Mech Eng H. 2007;221(3):305-14. doi: 10.1243/09544119JEIM215
- Minoda Y, Nakagawa S, Sugama R, Ikawa T, Noguchi T, Hirakawa M. Midflexion Laxity After Implantation Was Influenced by the Joint Gap Balance Before Implantation in TKA. J Arthroplasty. 2015;30(5):762-5. doi: 10.1016/j.arth.2014.11.011
- Pereira GC, von Kaeppler E, Alaia MJ, Montini K, Lopez MJ, Di Cesare PE, Amanatullah DF. Calculating the Position of the Joint Line of the Knee Using Anatomical Landmarks. Orthopedics. 2016;39(6):381-386. doi: 10.3928/01477447-20160729-01
- Romero J, Seifert B, Reinhardt O, Ziegler O, Kessler O. A useful radiologic method for preoperative joint-line determination in revision total knee arthroplasty. Clin Orthop Relat Res. 2010;468(5):1279-83. doi: 10.1007/s11999-009-1114-1
- Khan WS, Bhamra J, Williams R, Morgan-Jones R. "Meniscal" scar as a landmark for the joint line in revision total knee replacement. World J Orthop. 2017;8(1):57-61. doi: 10.5312/wjo.v8.i1.57
- Servien E, Viskontas D, Giuffre BM, Coolican MR, Parker DA. Reliability of bony landmarks for restoration of the joint line in revision knee arthroplasty. Knee Surg Sports Traumatol Arthrosc. 2008;16(3):263-9. doi: 10.1007/s00167-007-0449-y
- Iacono F, Lo Presti M, Bruni D, Raspugli GF, Bignozzi S, Sharma B, Marcacci M. The adductor tubercle: a reliable landmark for analysing the level of the femorotibial joint line. Knee Surg Sports Traumatol Arthrosc. 2013;21(12):2725-9. doi: 10.1007/s00167-012-2113-4
- Havet E, Gabrion A, Leiber-Wackenheim F, Vernois J, Olory B, Mertl P. Radiological study of the knee joint line position measured from the fibular head and proximal tibial landmarks. Surg Radiol Anat. 2007;29(4):285-9. doi: 10.1007/s00276-007-0207-3
- Singerman R, Heiple KG, Davy DT, Goldberg VM. Effect of tibial component position on patellar strain following total knee arthroplasty. J. Arthroplasty. 1995:10(5):651-656. doi: 10.1016/s0883-5403(05)80210-4
- Mason M, Belisle A, Bonutti P, Kolisek FR, Malkani A, Masini M. An accurate and reproducible method for locating the joint line during a revision total knee arthroplasty. J Arthroplasty. 2006;21(8):1147-53. doi: 10.1016/j.arth.2005.08.028
- Laskin RS. Joint line position restoration during revision total knee replacement. Clin Orthop Relat Res. 2002;(404):169-71. doi: 10.1097/00003086200211000-00029


