Влияние бремени атопического дерматита и коморбидных состояний на жизнь взрослого пациента (обзор)
Автор: Гребенникова И.П., Ардалина О.О., Епифанова А.Ю., Моррисон А.В., Еремина М.Г.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Общественное здоровье, организация и социология здравоохранения
Статья в выпуске: 1 т.21, 2025 года.
Бесплатный доступ
Цель: определить структурные паттерны бремени болезни атопического дерматита (АД) и коморбидных состояний у пациентов взрослого периода. Методика написания обзора. Поиск литературы проводили с использованием баз данных Medline, PubMed и eLibrary. Поисковые запросы включали следующие словосочетания: «атопический дерматит», «бремя болезни», «коморбидные состояния». Количество рассматриваемых источников - 53. Для итогового отобрано 32 источника с 2006 по 2023 г., отражающих влияние структурных паттернов на качество жизни взрослых пациентов с АД.
Атопический дерматит, бремя болезни, коморбидные состояния
Короткий адрес: https://sciup.org/149148678
IDR: 149148678 | УДК: 616.5-002.2-02:612.017.3 | DOI: 10.15275/ssmj2101074
The impact of the burden of atopic dermatitis and comorbid conditions on the life of an adult patient (review)
Objective: determine structural patterns of disease burden of atopic dermatitis (AD) and comorbid conditions in adult patients. Methodology for writing a review. A literature search was conducted using Medline, PubMed, and eLibrary databases. Search terms included: “atopic dermatitis”, “burden of disease”, “comorbid conditions”. The number of sources considered is 53. For the final analysis on the issue under consideration, 32 sources from 2006 to 2023 were included, reflecting the influence of structural patterns on the quality of life of adult patients with AD.
Текст обзорной статьи Влияние бремени атопического дерматита и коморбидных состояний на жизнь взрослого пациента (обзор)
EDN: NZLJQR
детский (от 2 до 12 лет), подростковой и взрослый (начиная с 12 лет и старше) [3]. Хроническое течение сохраняется на протяжении всей жизни, а клиническая и лабораторная разнородность, наблюдаемая в разных возрастных периодах, демонстрирует многофакторный характер заболевания.
Цель — определить структурные паттерны бремени болезни АД и коморбидных состояний у пациентов взрослого периода.
Методика написания обзора. Поиск литературы проводили с использованием баз данных Medline, PubMed и eLibrary с 2006 по 2023 г. Поисковые запросы включали следующие словосочетания: «атопический дерматит», «бремя болезни», «коморбидные состояния».
Первоначально по указанным ключевым словам отобрано 53 публикаций. Для итогового анализа по рассматриваемому вопросу включено
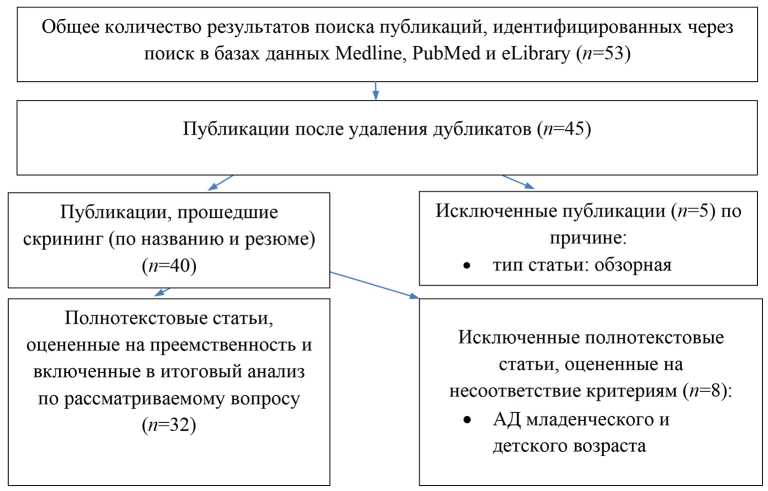
Методология отбора литературных источников
32 источника, отражающих многоаспектное влияние АД на жизнь взрослого пациента (рисунок).
Результаты обзора. Заболеваемость АД за последние годы неуклонно растет. Согласно информации, предоставленной Департаментом мониторинга, анализа и стратегического развития здравоохранения Министерства здравоохранения Российской Федерации распространенность и заболеваемость населения России АД в 2021 г. составили 390,4 и 155,4 на 100 тыс. населения; в 2022 г. — 384,7 и 157,1 случая на 100 тыс. соответственно. По отношению к 2020 г. зарегистрирован прирост распространенности и заболеваемости на 3% [4, 5]. Примерно у 60% пациентов высыпания проявляются в 1-й год жизни и у 90% — к 5 годам, при этом самая высокая заболеваемость приходится на возрастной период от 3 до 6 мес. Клинические проявления дерматоза постепенно регрессируют к зрелому возрасту, тем не менее приблизительно у 10-30% пациентов симптомы заболевания остаются неизменны в течение всей жизни [6]. В 2014 г. проведенное когортное исследование пациентов с легкой и средней степенями АД показало, что симптомы заболевания могут сохраняться на протяжении 5 лет от начала заболевания и могут прогрессировать во всех возрастных периодах, в том числе у лиц старше 26 лет [7]. Метаанализ 2016 г. продемонстрировал, что только в 20% случаев АД у детей симптомы заболевания сохраняются в течение 8 лет после манифестации заболевания, а средняя продолжительность заболевания составляет 3 года [8].
Широкое распространение заболеваемости среди пациентов младенческого, детского и подросткового возрастов по сравнению со взрослым периодом жизни предполагает наличие скрытого бремени болезни, при этом социальные и образовательные возможности, упущенные в детстве, влияют на взрослую жизнь, между тем вопрос бремени болезни АД в современном контексте остается до конца не изученным, несмотря на имеющиеся многочисленные публикации [9]. Общее КЖ, социальная, академическая и профессиональная сферы наиболее подвержены влиянию АД и являются областями бремени болезни. Проведенное сравнительное исследование 2012 г. показало, что даже вне фазы обострения АД оказывает особое негативное влияние на социальную активность и самовосприятие. В ходе исследования также обнаружено, что пациенты, страдающие АД, больше внимания уделяли побочным явлениям своего заболевания, чем пациенты, страдающие псориазом, который становится главным конкурентом по симптомокомплексу [10]. Бремя болезни не ограничивается только самим пациентом, поскольку АД — хронический рецидивирующий дерматоз, и оно часто ложится на семью больного. Пилотное исследование 2022 г., проведенное для «оценки социального и экономического бремени болезни в соответствии с концепцией кумулятивного ухудшения КЖ больных АД», подтверждает неблагоприятное воздействие дерматоза на КЖ пациентов и членов их семей [11].
Семейное бремя болезни включает не только прямые и косвенные расходы, непосредственно связанные с АД, но также и скрытую стоимость. Последняя связана непосредственно с психосоциальным влиянием болезни и изменением КЖ. Важнейшим компонентом индивидуального бремени является именно психосоциальное влияние болезни на пациента. Прямые расходы непосредственно связаны с затратами на лечение: расходы на лекарственные препараты, консультации специалистов, посещения лечебных учреждений, а также госпитализации. Косвенные расходы, обусловленные заболеваемостью АД, включают падение работоспособности, уменьшение физической активности и продуктивности, а также снижение КЖ [12]. Существующая литература по экономическому бремени немногочисленна, но исследование D. Bickers и соавт. в 2006 г. показало, что общее бремя болезни АД было всего на 13% выше, чем псориаза, и составило 4,228 и 3,658 млрд дол. соответственно [13]. В более позднем исследовании 2011 г. было подсчитано, что средний процент ежемесячных финансовых затрат на лечение АД, составляет 34,8%, что еще раз подтверждает высокое бремя болезни, с которым сталкиваются пациенты с АД [14]. По данным исследования 2010 г., проведенного в США, примерно 12% пациентов от 1 до 2
дней не были на рабочем месте по причине обострения кожного процесса и приблизительно 2% пропустили 3 рабочих дня или более [15]. Об истинном экономическом влиянии АД в Российской Федерации можно судить, опираясь на проведенное исследование в 2019 г., где был выполнен расчет социальноэкономического бремени АД, в котором результаты анализа «стоимости болезни» показали высокий индекс воздействия бремени АД на экономику России [16].
Предрасполагающими факторами в отношении риска развития дерматоза считаются мутации в гене, кодирующем филаггрин (FLG), находящиеся в эпидермальном дифференцировочном комплексе, и наличие АД в семейном анамнезе. Риск развития АД у ребенка увеличивается при наличии дерматоза у одного родителя в 2–3 раза и в 3–5 раз — если заболевание диагностировано у обоих родителей. Кроме того, наличие атопии у матери является прогностически более важным фактором предрасположенности к АД у ребенка. Исследования степени конкордантности для АД выше среди монозиготных близнецов по сравнению с дизиготными близнецами (примерно 80 и 20% соответственно) [17]. Таким образом, существует генетическая предрасположенность к развитию АД. Факторы риска, связанные с увеличением распространенности, включают повышенный социально-экономический статус, более высокий уровень образования в семье, небольшой размер семьи и проживание в городской среде [18].
Патофизиология АД сложна и многофакторна, по происхождению — гетерогенной природы и представляет собой сложную систему, в которой генетический фон, дисфункция кожного барьера, врожденные и адаптивные иммунные реакции, а также зуд способствуют развитию заболевания, его прогрессированию и хроническому течению [19]. Хотя механизмы патогенеза достоверно до конца не изучены, но успешные исследования в области АД за последнее десятилетие помогают расширить наши знания об этом заболевании, поддерживая концепцию воспалительного заболевания кожи с системным компонентом. AД возникает в результате взаимодействия между собой факторов окружающей среды, нарушения кожного барьера, микробиома кожи и иммунной регуляции у людей с генетической предрасположенностью к данному заболеванию [20]. Считается, что АД относится к высоконаследуемым болезням, и важную роль при этом играют гены, специфичные для фенотипа, а также «общие» атопические гены. По результатам исследования, проведенного с использованием ассоциаций целых геномов, были обнаружены локусы, которые имеют отношение к регуляции аутоиммунных процессов, включая те гены, которые связаны с врожденной защитой организма и функцией Т-клеток. Выявлена также связь между АД и другими аутоиммунными и воспалительными заболеваниями. Более прицельное изучение связи, в свою очередь, открыло локусы, содержащие кластеры генов, связанных с дисфункцией кожного барьера, а именно ген FLG , который наиболее часто ассоциируется с АД [21].
АД связан со снижением выработки антимикробных пептидов в коже и особым микробиомом кожи. Дисфункция кожного барьера является определенно важным компонентом в патогенезе АД. Когда в коже присутствует здоровый эпидермальный барьер, она представляет собой матрицу структурных липидов и белков с противомикробными свойствами, которые функционируют для поддержания гидратации кожи и предотвращения попадания аллергенов, а нарушение любого из этих компонентов может привести к развитию АД. С помощью поддержания иммунного гомеостаза и уменьшения проникновения в кожу патогенных микроорганизмов микробиом кожи играет ключевую роль в формировании иммунного ответа кожи [22]. Хотя многие разновидности микроорганизмов важны для нормального функционирования микробиома кожи, проведенное в 2023 г. исследование изменения бактериального состава микробиома на пораженных и видимо неизмененных участках кожи при АД показало, что во время обострений АД наблюдается выраженный дисбаланс микробиома кожи, который выражается в существенном уменьшении микробного разнообразия и чрезмерной колонизации Staphylococcus aureus [23].
Последние исследования АД получили доказательства, подтверждающие вклад иммунных механизмов в патогенез АД. В частности, идентифицирован ряд иммунных биомаркеров медиаторов воспаления, включая Т-хелперы (Th) 2, Th22, интерлейкин (ИЛ)-4, ИЛ-13, ИЛ-31, Th1 и Th17. Обострение АД характеризуется преимущественно активацией Th2- и Th22-путей, которые впоследствии усиливаются при хроническом течении заболевании наряду с активацией Th1-пути [24].
Провоцирующие факторы занимают ключевую роль в обострении АД, и для контроля обострения заболевания необходимо исключить или минимизировать их влияние [25]. Воздействие аллергенов окружающей среды, таких как пылевые клещи, пыльца, плесень, табачный дым и шерсть животных, может усилить симптомы АД. Пищевые аллергены играют роль в примерно 40% случаев АД у младенцев, но не являются его причиной [26].
Клиническая картина заболевания, типичная морфология и локализация поражения кожи варьирует в зависимости от возраста больного. Характерный признак и основной симптом AД, сохраняющийся в любом возрастном периоде, — зуд кожных покровов различной интенсивности. Неконтролируемый зуд и, как следствие, наличие множественных экскориаций является отличительной особенностью АД. Чрезмерное расчесывание может привести к образованию эрозий, корок и возможному присоединению вторичной инфекции. Зуд может быть вызван различными факторами, в том числе жарой и потом (96%), шерстью животных (91 %), эмоциональным перенапряжением и стрессом (81 %), определенными продуктами питания (44%), инфекциями верхних дыхательных путей (36%) и пылевыми клещами (>35%) [27].
Последние исследования связывают АД с сопутствующими состояниями, такими как синдром дефицита внимания/гиперактивности и речевые расстройства. Тревога и депрессия также связаны с АД, но чаще встречаются у взрослых с данным заболеванием [28]. Сравнительное исследование психологической реактивности больных АД и псориазом показало, что при АД преобладает Th2-реакция, обусловленная дифференцировкой Th в сторону Th2, которые на эмоциональном уровне ассоциированы с тревогой, а при псориазе — Th1-реакции, которые ассоциированы с депрессией [29].
АД неизменно ассоциируется с ожирением у детей и взрослых, а также с другими коморбидными состояниями, такими как гипертония, гиперхолестеринемия и диабет. В последнее время все больший интерес появляется к взаимосвязи АД и повышенным риском сердечно-сосудистых заболеваний [30, 31]. Дискуссии относительно высокого риска сердечно-сосудистых
Влияние атопического дерматита и коморбидных состояний у пациентов взрослого периода на структурные паттерны качества жизни
В таблице представлены 10 основополагающих работ, в которых авторы описывают бремя болезни и коморбидные состояния АД у взрослых пациентов на структурные составляющие КЖ.
Заключение. Бремя болезни АД у взрослой когорты пациентов отражено в структурных составляющих КЖ. Самовосприятие, психосоциальная, академическая и профессиональная сферы наиболее подвержены влиянию АД и являются структурными паттернами истинного бремени болезни. Уменьшение физической активности и упущенные в детстве образовательные возможности, влияющие на взрослую жизнь, отражают скрытое бремя болезни. Клинические особенности дерматоза: наследственный, хронический, рецидивирующий характер заболевания, дисфункция кожного барьера, повышенный риск ко-морбидных состояний — отражают индивидуальное бремя болезни. Степень влияния АД на КЖ не только пациентов, но и членов их семей демонстрирует кумулятивное бремя болезни. Экономическая составляющая стоимости заболевания, а также косвенные расходы, связанные со снижением работоспособности и продуктивности пациентов, отражают высокий индекс негативного воздействия АД. Таким образом, понимание степени влияния АД на структурные паттерны КЖ взрослого пациента необходимо для улучшения результатов лечения и повышения КЖ. Кроме того, крайне важно быть в курсе последних исследований в области ассоциированных коморбидных состояний АД с целью улучшения диагностики, раннего выявления факторов риска заболевания и разработки персонифицированной траектории терапии.


