Влияние факторов производственной среды машиностроительного предприятия на эффективность терапии миомы матки
Автор: Пугачева Татьяна Александровна, Нечаева Марина Вениаминовна
Рубрика: Экология и здоровье матери и ребенка
Статья в выпуске: 1-7 т.13, 2011 года.
Бесплатный доступ
В статье приведены результаты сравнительного исследования эффективности терапии миомы матки (ММ) у работниц машиностроительных предприятий и служащих современных офисов. Установлено, что комплекс факторов производственной среды приводит к достоверному снижению эффективности консервативной терапии и к росту объемов оперативного вмешательства у работниц машиностроения.
Миома матки, эффективность терапии, факторы производственной среды
Короткий адрес: https://sciup.org/148100693
IDR: 148100693 | УДК: 618.14-006.36-085:613.64/.65
Influence of the industrial environment factors at the machine-building enterprise on efficiency of uterus myoma therapy
In article results of comparative research the efficiency of uterus myoma therapy at working women of the machine-building enterprises and serving at modern offices are resulted. It is established that the complex of factors of the industrial environment leads to authentic decrease in efficiency of conservative therapy and to growth the volumes of operative intervention at working women of mechanical engineering.
Текст научной статьи Влияние факторов производственной среды машиностроительного предприятия на эффективность терапии миомы матки
Нечаева Марина Вениаминовна, аспирантка заводе. Они работали в цехах смазчицами, штамповщицами. Условия труда пациенток основной являлись допустимыми (2 класс) по терминологии P 2.2.2006–05 «Руководство по гигиенической оценке факторов рабочей среды и трудового процесса. Критерии и классификация условий труда». Производственная среда пациенток основной группы характеризовалась следующими негативными факторами:
-
- физические факторы: сезонные колебания микроклимата в помещениях цехов; производственный шум, вибрация (локальная, общая). Предельно допустимый уровень звука для трудовой деятельности женщин на рассматриваемом нами предприятии составляет 80 дБ согласно Санитарным нормам СН 2.2.4/2.1.8.562-96 «Шум на рабочих местах, в помещениях жилых, общественных зданий и на территории жилой застройки» (утв. постановлением Госкомсанэпиднадзора РФ от 31 октября 1996 г. N 36). Предельно допустимый уровень (ПДУ) вибрации при ежедневной (кроме выходных дней) работе, но не более 40 часов в неделю в течение всего рабочего стажа, не должен вызывать заболеваний или отклонений в состоянии здоровья, обнаруживаемых современными методами исследований в процессе работы или в отдаленные сроки жизни настоящего и последующих поколений. Соблюдение ПДУ вибрации не исключает нарушение здоровья у сверхчувствительных лиц. На рассматриваемом нами предприятии уровень вибрации не превышал ПДУ и регламентировался санитарными нормами РФ (СН 2.2.4/2.1.8.566-96)
-
- факторы трудового процесса: тяжесть труда (наличие физической динамической нагрузки, значительная масса поднимаемого и перемещаемого груза, большое количество стереотипных рабочих движений, наличие статической нагрузки, вынужденная рабочая поза, ограничение перемещений в пространстве); напряженность труда
(значительные сенсорные, эмоциональные нагрузки, монотонность нагрузок, сменный режим работы).
В группу сравнения вошли 90 женщин, больных ММ и работающих не менее 1 года в так называемых оптимальных условиях (1 класс, нет негативных факторов среды). Такие условия характерны для женщин, работающих в современных офисах на неруководящих должностях. Профессии женщин, вошедших в группу сравнения: бухгалтер, экономист, юрист. Терапия ММ в обеих группах проводилась на основании одних и тех же подходов, что позволило провести сравнительное исследование результатов лечения.
Консервативная терапия. Целью консервативного лечения ММ являлось торможение роста опухоли, восстановление нарушенных функций половых органов, коррекция сопутствующих расстройств нейроэндокринной, метаболической и других систем организма. Показанием к консервативной терапии служило отсутствие показаний к неотложному оперативному вмешательству при интерстициальном и субсерозном (на широком основании) расположении узла миомы. Также консервативная терапия проводилась в порядке предоперационной подготовки. Противопоказаниями для консервативного лечения служили:
-
1. Показания к хирургическому вмешательству;
-
2. Субмукозное расположение узла и цен-трипетальный рост интерстициального узла;
-
3. Тромбоэмболия и тромбофлебит в анамнезе, варикозное расширение вен, гипертензия, операции по поводу злокачественных опухолей в анамнезе и иные противопоказания к применению гормональных препаратов, составляющих основу консервативной терапии.
Лечение было комплексным и предусматривало коррекцию нейроэндокринных нарушений, терапию патологий, способствующих росту опухоли, устранение клинических проявлений ММ.
Консервативная терапия включала в себя следующие направления:
-
1. Медикаментозная терапия: гормональные препараты (монофазные синтетические прогестины, прогестерондоминантные препараты и производные норстероидов) и иные препараты (витамины, препараты железа, ноотропные средства, агонисты ГнРГ и др.).
-
2. Немедикаментозное лечение: гигиенический режим, исключающий инсоляцию и перегревание, физиотерапия, рациональная диета, психологическая коррекция.
Выбор патогенетических медикаментозных воздействий основывался на индивидуальных особенностях пациенток и осуществлялся совместно с терапевтом и, при необходимости, с иными специалистами. Цель консервативной терапии считалась достигнутой, если прекращался рост опухоли и не было иных показаний к оперативному лечению. В иных случаях констатировалась неэффективность консервативного лечения и проводилась оперативная терапия. После достижения цели консервативной терапии пациенткам для закрепления лечебного эффекта назначались (при отсутствии противопоказаний) КОК [7].
Оперативная терапия миомы матки.
Показаниями к оперативному лечению служили:
-
1. Опухоль более 12 недель беременности.
-
2. Прогрессивно растущая опухоль (более 910 недель беременности).
-
3. Быстрый рост опухоли – свыше 3-4 недель беременности в год.
-
4. Субсерозный узел на ножке.
-
5. Подслизистая миома.
-
6. Дегенеративные изменения миомы.
-
7. Миома, сочетанная с гиперпластическими процессами эндометрия при отсутствии эффекта от консервативной терапии.
-
8. Миома в сочетании с гиперпластическими и дистрофическими изменениями шейки матки при отсутствии эффекта от консервативной терапии.
-
9. Миома, сочетанная с опухолями яичников.
-
10. Миома, сочетанная с хроническими ад-некситами и тубоовариальными образованиями.
-
11. Выраженные клинические проявления миомы (боли, кровотечения, анемии) при неэффективности консервативной терапии.
-
12. Нарушение функции соседних органов.
-
13. Бесплодие, вызванное расположением миоматозных узлов.
При определении объема оперативного вмешательства сначала рассматривалась возможность консервативной миомэктомии, и только при ее невозможности проводилось радикальное лечение. Объем и продолжительность предоперационной подготовки определялись индивидуальными особенностями течения ММ у конкретной пациентки, тяжестью сопутствующих патологий, наличием волемических и метаболических расстройств. Элементы предоперационной подготовки практически соответствовали таковым в консервативной терапии ММ и были направлены на устранение или ослабление сопутствующих миоме состояний и патологий, осложняющих ее течение и увеличивающих вероятность послеоперационных осложнений и рецидивов ММ (в случаях проведения консервативной миомэктомии).
Интенсивная терапия в послеоперационном периоде строилась на общепринятых принципах: адекватное обезболивание, психофизическая коррекция; возмещение кровопотери (по показаниям), внутривенное введение растворов с целью обеспечения потребностей организма в воде, электролитах и т.д.; профилактика тромбоэмболических осложнений; посиндромная терапия; антибактериальная терапия антибиотиками широкого спектра действия; назначалась лечебная физкультура (при отсутствии противопоказаний).
Сравнительная оценка эффективности лечения. Мы ранжировали использованные методы терапии по степени тяжести и необратимости последствий для пациенток следующим образом: наилучшим для пациентов методом считалась консервативная терапия, затем идут органосохраняющие операции и, наконец, радикальное вмешательство, применяемое только в случае невозможности использования первых двух методов. В свою очередь, радикальные операции ранжировались по возрастанию объема (степени радикальности), с точки зрения последствий для нейрогуморальной регуляции пациента, следующим образом: 1) гистерэктомия без овариэк-томии; 2) гистерэктомия с субтотальной овари-эктомией; 3) гистерэктомия с тотальной овариэк-томией. Таким образом, для сравнения действенности одной и той же терапии ММ у работниц машиностроения и служащих офисов мы использовали следующие показатели:
-
- доля пациенток, для которых была эффективна консервативная терапия ММ (с учетом контроля рецидивных явлений через 6 мес. после окончания курса лечения);
-
- количество и тяжесть показаний к оперативному вмешательству;
-
- доля пациенток, подвергнутых консервативной миомэктомии;
-
- распределение остальных пациенток по объему радикальных операций.
Эффективность проведенной консервативной терапии оценивалась через 6 месяцев по степени стабилизации роста ММ, отсутствию клинических проявлений миомы и излечению сопутствующих патологий.
В ходе настоящего исследования консервативная терапия достигла поставленных целей у 42 (46,7±5,26%) пациенток основной группы и 59 (65,6±5,01%) пациенток группы сравнения (р<0,05), то есть среди офисных служащих доля женщин с предположительно сохраненными органами, детородной функцией и гормональным статусом была достоверно выше. При контрольном обследовании пациенток через 6 месяцев после окончания консервативной терапии рецидивные проявления были обнаружены почти у половины женщин основной группы, лечившихся от ММ консервативно, среди женщин группы сравнения рецидив отмечался в 1,9 раза реже (таблица 1).
Таблица 1. Рецидивные проявления ММ у обследуемых (% от численности женщин, прошедших консервативное лечение, в группе)
|
Симптом |
Показатели групп, n(p±m) |
P o-c |
|
|
основная группа (n o =42) |
группа сравнения (n c =59) |
||
|
гиперменорея |
9 (21,4±6,33) |
6 (10,2±3,93) |
<0,05 |
|
альгоменорея |
8 (19,0±6,06) |
5 (8,5±3,63) |
<0,05 |
|
анемия |
5 (11,9±5,00) |
2 (3,4±2,36) |
<0,05 |
|
болевой синдром |
11 (26,2±6,78) |
5 (8,5±3,63) |
<0,01 |
|
рост опухоли |
12 (28,6±6,97) |
7 (11,9±4,21) |
<0,01 |
|
рецидив сопутствующей патологии |
13 (31,0±7,13) |
6 (10,2±3,93) |
<0,01 |
|
Всего пациенток с рецидивными проявлениями |
19 (45,2±7,68) |
14 (23,7±5,54) |
<0,05 |
|
Всего проявлений (на 1 пациентку с рецидивом) |
58 (3,1±0,3) |
31 (2,2±0,2) |
<0,05 |
Примечание: з десь и далее P o-c - достоверность различий результатов по основной группе и группе сравнения по таблице Фишера – Стьюдента
Детальный анализ рецидивных проявлений показал, что в основной группе на 1 пациентку с рецидивом ММ приходилось 3,1 ее проявления, в группе сравнения аналогичный показатель был на 40% меньше (р<0,05). Наиболее резкие негативные отличия основной группы от группы сравнения имелись в частоте таких проявлений, как болевой синдром (в основной группе рецидивировал в 3,1 раза чаще), возобновление роста опухоли (в 2,4 раза чаще) и рецидив сопутствующей патологии (в 3,0 раза чаще). Следует отметить, что рецидивировала в основном гиперплазия эндометрия и ВЗОМТ. Пациенткам с рецидивом проявлений ММ были проведено оперативное лечение по показанию «неэффективность консервативного лечения».
В ходе настоящего исследования оперативное вмешательство было проведено 48 (53,3±5,26%) пациенткам основной группы (без учета вышеупомянутых больных с рецидивом ММ после консервативной терапии); в группе сравнения доля прооперированных женщин была в 1,5 раза меньше (таблица 2). Детальный анализ структуры оперативных вмешательств показывает, что в группе сравнения доля консервативной миомэктомии в общем числе операций была в 2,7 раза больше, чем в основной группе (рис. 1). То есть пациенткам группы сравнения в ходе оперативной терапии относительно чаще удавалось сохранить детородную функцию. Из радикальных операций в сравниваемых группах наиболее часто проводилась надвлагалищная ампутация матки с удалением придатков и без такового, причем в основной группе данный метод применялся в 35 (38,9±5,14% от численности группы) случаях, а в группе сравнения – всего в 13 (14,4±3,71%) случаях, р<0,01. Экстирпация матки проводилась при показаниях к гистерэктомии и дистрофических изменениях шейки матки, делающих ее сохранение нецелесообразным. В основной группе экстирпация матки была проведена 4 женщинам (4,4±2,17% от численности группы), в группе сравнения – 2 женщинам (2,2±1,55%), р<0,05. Таким образом, параллельно с удалением ММ тотальная овариэктомия была проведена 10 (11,1±3,31%) пациенткам основной группы и 3 (3,3±1,89%) пациенткам группы сравнения.
Таблица 2. Оперативные вмешательства, проведенные обследуемым (% от численности женщин в группе)
|
Объем вмешательства |
Показатели групп, n(p±m) |
P o-c |
|
|
основная группа (n o =90) |
группа сравнения (n c =90) |
||
|
надвлагалищная ампутация матки без придатков |
16 (17,8±4,03) |
6 (6,7±2,63) |
<0,05 |
|
надвлагалищная ампутация с односторонним удалением придатков |
10 (11,1±3,31) |
4 (4,4±2,17) |
<0,05 |
|
надвлагалищная ампутация матки с придатками |
9 (10,0±3,16) |
3 (3,3±1,89) |
<0,05 |
|
экстирпация матки без придатков |
2 (2,2±1,55) |
1 (1,1±1,10) |
>0,05 |
|
экстирпация матки с односторонним удалением придатков |
1 (1,1±1,10) |
1 (1,1±1,10) |
>0,05 |
|
экстирпация матки с придатками |
1 (1,1±1,10) |
- |
|
|
Всего гистерэктомия |
39 (43,3±5,22) |
15 (16,7±3,93) |
<0,05 |
|
Консервативная миомэктомия |
9 (10,0±3,16) |
16 (17,8±4,03) |
<0,05 |
|
Всего операций |
48 (53,3±5,26) |
31 (34,4±5,01) |
<0,05 |
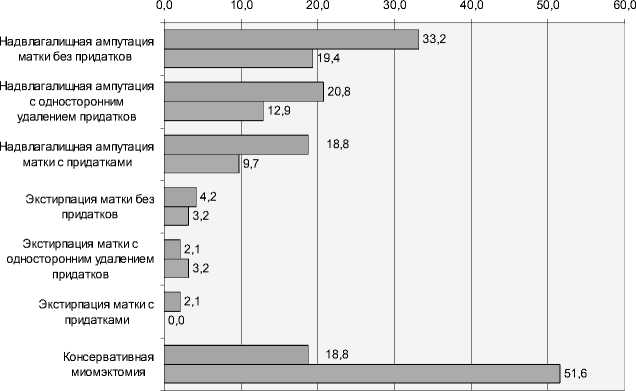
□ основная группа □ группа сравнения
Рис. 1. Структура оперативных вмешательств в сравниваемых группах (% от числа оперативных вмешательств в группе)
У подавляющего большинства пациенток показания к оперативной терапии были сочетанными, однако в группе сравнения приходится 2,4 показания на каждую операцию, а в основной группе достоверно больше – 3,1 показания. Наиболее частым показанием стал быстрый рост опухоли – выявлен у 31 (34,4±5,01%) пациенток основной группы и у 18 (20,0±4,22%) – контрольной (рис. 2). Данное показание обычно сочеталось с размером опухоли более 10 недель (у 25,6±4,60% и 13,3±3,58% пациенток соответственно) и (или) с опухолями яичников (21,1±4,30% и 11,1±3,31%) либо с неэффективностью консервативной терапии при выраженной симптоматике ММ (18,9±4,13% и 5,6±2,41%). В сравниваемых группах с одинаковой частотой встречалось только одно показание – бесплодие, вызванное расположением узлов в углах матки (у
-
2,2±1,55% пациенток основной группы и у 1,1±1,10% - группы сравнения). Группа сравнения опережала основную группу по частоте такого показания, как подслизистая миома. В послеоперационном периоде осложнения возникли
у 5 женщин основной группы – подкожная гематома в 2 случаях и расхождение послеоперационного шва – в 3 случаях; в группе сравнения имелось два случая расхождения послеоперационного шва.
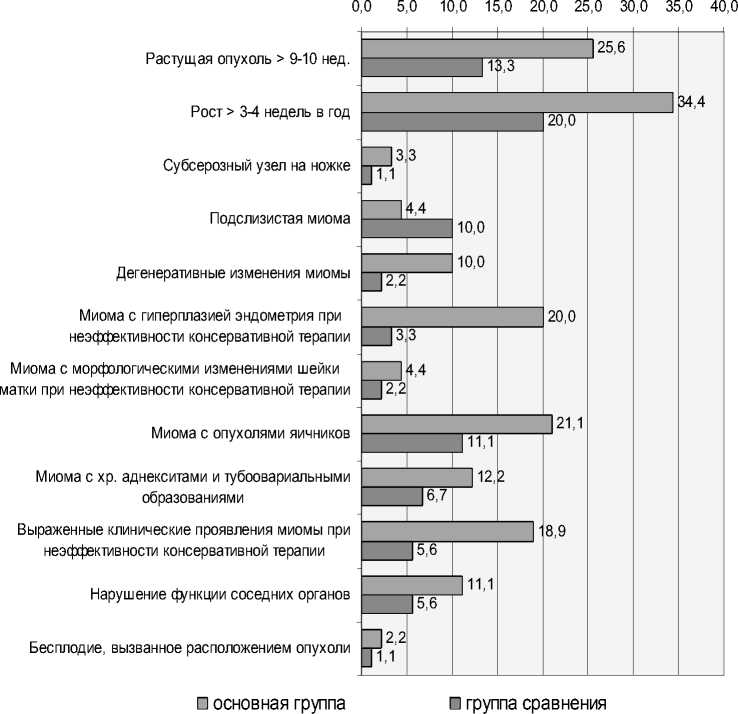
Рис. 2. Структура показаний к оперативным вмешательствам в сравниваемых группах (% от численности женщин в группе)
Особенностью пациенток основной группы в послеоперационном периоде стало более длительное нахождение в стационаре (таблица 3). Так, доля пациенток, выписанных из стационара в течение 10 дней после операции, в основной группе была в 5,8 раза меньше аналогичного показателя группы сравнения. При этом работниц машиностроения, проведших в стационаре 16-20
дней, было в 2,0 раза больше, чем офисных служащих, и такая продолжительность послеоперационного стационарного лечения стала самой распространенной в основной группе. В течение месяца после операции в стационаре находилась только 1 (3,2±3,17%) пациентка группы сравнения, тогда как в основной группе таких больных было 5 (10,4±4,41%), р<0,05.
Таблица 3. Продолжительность стационарного лечения в послеоперационном периоде (% от численности прооперированных женщин в группе)
|
Длительность нахождения в стационаре после операции, дн. |
Показатели групп, n(p±m) |
P o-c |
|
|
основная группа (n o =48) |
группа сравнения (n c =31) |
||
|
8-10 |
4 (8,3±3,99) |
15 (48,4±8,98) |
<0,05 |
|
11-15 |
10 (20,8±5,86) |
6 (19,4±7,10) |
>0,05 |
|
16-20 |
22 (45,8±7,19) |
7 (22,6±7,51) |
<0,05 |
|
21-25 |
7 (14,6±5,09) |
2 (6,5±4,41) |
>0,05 |
|
26-30 |
5 (10,4±4,41) |
1 (3,2±3,17) |
<0,05 |
Обсуждение полученных результатов. Анализ проведенного консервативного и оперативного лечения свидетельствует о том, что оно было менее действенным для работниц предприятий машиностроения, чем для служащих офисов, в частности:
-
1) у пациенток основной группы, проходивших консервативное лечение, достоверно чаще случались рецидивы ММ;
-
2) пациенткам основной группы достоверно чаще требовалось оперативное вмешательство, при этом у них реже имелась возможность проведения органосохраняющих операций;
-
3) радикальные операции в основной группе имели больший объем, чаще гистерэктомии сопутствовала тотальная и субтотальная овариэк-томия;
-
4) продолжительность послеоперационного периода в основной группе была достоверно больше.
Перечисленные особенности реакции больных основной группы на проводимое лечение следует отнести на счет более тяжелого течения ММ у работниц машиностроения. Учитывая единство подходов к терапии обследуемых, следует признать, что вышеуказанные обстоятельства связаны с профессиональными особенностями пациенток основной группы.
Выводы: установлено, что, развитие ММ на фоне неблагоприятного воздействия комплекса производственных факторов на машиностроительном предприятии увеличивает вероятность неблагоприятного прогноза по консервативному лечению и, следовательно, оперативного вмешательства в целом и сочетания гистерэктомии с овариэктомией в частности.
Рекомендации: при диагностировании ММ у работницы машиностроительного предприятия (или иного предприятия со сходным набором факторов рабочей среды) является смена характера работы.
Список литературы Влияние факторов производственной среды машиностроительного предприятия на эффективность терапии миомы матки
- Российский ежегодный статистический сборник. М.: Росстат, 2010. URL: http://www.gks.ru/bgd/regl/b10_13/Main.htm
- Леваков, С.А. Варианты развития миомы матки (простая и пролиферирующая): Автореф. дис.. д-ра мед. наук. М., 2001. 32 с.
- Кантемирова, З.Р. Стероидные гормоны, миома матки и нарушения функции печени: патогенез и перспективы лечения / З.Р. Кантемирова и др. // Лечащий врач. 19.12.2003. URL: htpp: // www.lvrach.ru/2003/10/4530788
- Дощанова, А.М. Состояние репродуктивной системы женщин, проживающих в хромовой биогеохимической провинции: Автореф. дис. … докт. мед. наук. СПб., 1996. 32 с.
- Сивочалова, О.В. Экологические аспекты патологии репродукции работающих женщин/О.В. Сивочалова, А.А. Кожин. М.: Союзмединформ, 1991. 71 с.
- Кошелева, Н.Г. Состояние фетоплацентарного комплекса и функция печени у работниц химической и электронной промышленности/Н.Г. Кошелева и др.//Объединенная науч.-практ. конференция детских врачей и акушеров-гинекологов Латвийской ССР: тез. докл. Рига, 1986. С. 135-137.
- Тихомиров, А.Л. Возможности использования комбинированных оральных контрацептивов в пролонгированном режиме/А.Л. Тихомиров, Ч.Г. Олейник//Гинекология. 2007. Т. 9. № 3. URL: http://www.consilium-medicum.com/gynaecology/article/6593/


