Влияние хрупкости на исходы малоинвазивной лапароскопической хирургии у пожилых пациентов: обзор предметного поля
Автор: Черных А.И., Вторенко В.И., Родников С.Е., Комиссаров Д.Ю., Мударисов Р.Р.
Журнал: Московский хирургический журнал @mossj
Рубрика: Литературные обзоры
Статья в выпуске: 4 (94), 2025 года.
Бесплатный доступ
Введение. Старение населения сопровождается ростом числа пациентов, нуждающихся в хирургическом лечении, что требует пересмотра традиционных подходов к стратификации предоперационного риска. В последние годы концепция „хрупкости“ (англ. frailty) привлекла значительное внимание как ключевой фактор, влияющий на результаты хирургического лечения. Хрупкость характеризуется снижением физиологических резервов организма, что увеличивает риск послеоперационных осложнений, продлевает госпитализацию и ухудшает функциональное восстановление. Настоящий обзор направлен на систематический анализ современных работ, оценивающих влияние хрупкости на результаты малоинвазивных хирургических вмешательств у пожилых пациентов. Методы. Для настоящего обзора проведен систематический поиск и анализ литературы в соответствии с протоколом PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-Analyses), который включает четкую пошаговую процедуру идентификации, скрининга, включения и оценки полноты данных. Были проанализированы публикации, размещенные в базах данных PubMed и eLibrary за период с 2012 по 2025 год. В итоговый анализ включено 51 исследование, из которых 21 удовлетворяло критериям: исследования, оценивающие влияние хрупкости на частоту послеоперационных осложнений, длительность госпитализации, уровень смертности и необходимость реабилитационных мероприятий у пациентов, перенесших малоинвазивные хирургические вмешательства. Отбор публикаций проводился двумя независимыми рецензентами, несогласия разрешались путем обсуждения с привлечением третьего эксперта. Данные из включенных исследований были систематизированы по ключевым исходам и методикам оценки хрупкости. Результаты. Анализ подтверждает, что пациенты с высокой степенью хрупкости имеют существенно повышенный риск неблагоприятных результатов операций, даже при малоинвазивных хирургических вмешательствах. Однако современные методики оценки хрупкости позволяют прогнозировать риски и адаптировать хирургическую тактику. Минимально инвазивные методы демонстрируют лучшие результаты по сравнению с открытыми операциями, однако требуют персонализированного подхода и усиленного периоперационного мониторинга. Заключение. Выводы данного обзора подчеркивают необходимость внедрения рутинного скрининга хрупкости в клиническую практику для повышения безопасности хирургического лечения пожилых пациентов и оптимизации лечебных стратегий.
Хрупкость, исходы хирургических операций, малоинвазивная хирургия, лапароскопия, послеоперационные осложнения
Короткий адрес: https://sciup.org/142246460
IDR: 142246460 | УДК: 616-089.844:616-005.4-053.9 | DOI: 10.17238/2072-3180-2025-4-179-194
The impact of frailty on outcomes of minimally invasive laparoscopic surgery in elderly patients: a scoping review
Introduction. Aging is accompanied by a growing number of patients requiring surgical treatment, necessitating a reassessment of traditional approaches to preoperative risk stratification. In recent years, the concept of frailty has gained significant attention as a key factor influencing surgical outcomes. Frailty is characterized by a decline in physiological reserves, leading to an increased risk of postoperative complications, prolonged hospitalization, and impaired functional recovery. Methods. For this review, a systematic literature search and analysis were conducted in accordance with the PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-Analyses) protocol, which includes a clear step-by-step procedure for identification, screening, eligibility assessment, and inclusion of relevant data. Publications indexed in the PubMed and eLibrary databases from 2012 to 2025 were analyzed. A total of 51 studies were included in the final analysis, of which 21 met the inclusion criteria: studies assessing the impact of frailty on the incidence of postoperative complications, length of hospital stay, mortality rates, and the need for rehabilitation in patients undergoing minimally invasive surgical procedures. The selection of publications was performed independently by two reviewers, and any disagreements were resolved through discussion with a third expert. Data from the included studies were systematized according to key outcomes and methods used to assess frailty. Results. A scoping review of the literature was conducted, summarizing data on surgical outcomes in frail patients undergoing minimally invasive procedures. The analysis confirms that patients with a high degree of frailty have a significantly increased risk of adverse outcomes, even in minimally invasive surgeries. However, modern frailty assessment tools allow for better risk prediction and adaptation of surgical strategies. While minimally invasive techniques demonstrate superior outcomes compared to open surgeries, they still require a personalized approach and enhanced perioperative monitoring. Conclusion. This review highlights the need for routine frailty screening in clinical practice to improve the safety of surgical treatment in elderly patients and optimize perioperative management strategies.
Текст научной статьи Влияние хрупкости на исходы малоинвазивной лапароскопической хирургии у пожилых пациентов: обзор предметного поля
Старение населения является одной из ключевых демографических тенденций XXI века, оказывающей значительное влияние на систему здравоохранения и социально-экономическое развитие [1]. Согласно прогнозам Всемирной организации здравоохранения (ВОЗ) к 2050 году численность лиц пожилого возраста в мире достигнет приблизительно 1,5 млрд человек [1, 2]. Увеличение продолжительности жизни сопровождается ростом распространенности воз-раст-ассоциированных заболеваний, что, в свою очередь, приводит к повышенной потребности в медицинских услугах среди пациентов гериатрического профиля. Этот процесс требует моделирования медицинской системы относительно специфических потребностей пожилого населения, включая развитие специализированной гериатрической помощи и персонализированных подходов к лечению.
Рост продолжительности жизни сопровождается увеличением потребности в медицинской помощи, включая хирургическую, что, закономерно, приводит к росту числа гериатрических пациентов, нуждающихся в оперативном лечении [3, 4]. В связи с этим хирургическая служба системы здравоохранения сталкивается с новыми вызовами, что требует адаптации клинических подходов [3–7].
Пожилые пациенты представляют собой особую клиническую группу, подверженную высокому риску присоединения послеоперационных осложнений [3, 5, 7]. Объяснение этой закономерности заключается в распространенности полиморбидных состояний, имеющихся гериатрических синдромах, что приводит к истощению физиологических резервов, ограничивает адаптационные возможности орга- низма и повышает риск неблагоприятных исходов [1, 8–11].
Современное развитие хирургии и реабилитации послеоперационного периода расширили возможности оперативного лечения пожилых и ослабленных пациентов. В последние годы отмечается увеличение числа хирургических вмешательств у пациентов старшего возраста, включая лиц восьмидесятилетнего возраста, которым ранее такие процедуры выполнялись реже [6]. Однако успешность хирургического лечения в данной возрастной группе во многом зависит от тщательности стратификации послеоперационных рисков и междисциплинарности подхода [12]. Оказание хирургической помощи пожилым пациентам основывается на традиционных методах оценки операционного риска. В современных клинических условиях стандартная модель хирургической допустимости, основанная на таких параметрах, как возраст, сопутствующие заболевания и шкала анестезиологического риска Американского общества анестезиологов (ASA), постепенно уступает место многомерному фенотипу хрупкости [12, 13]. Этот подход позволяет более точно прогнозировать хирургические исходы и разрабатывать персонализированные стратегии лечения, направленные на минимизацию послеоперационных осложнений [6, 12, 14, 15].
Хрупкость – это клинически идентифицируемое состояние, характеризующееся снижением физиологических резервов и повышенной уязвимостью к широкому спектру неблагоприятных воздействий на здоровье [1]. Хрупкость становится все более распространенной по мере старения населения. В мета-анализе, охватывающем 62 страны мира, распространенность хрупкости среди людей, живущих в обществе, варьировала от 11 % в возрасте 50–59 лет до 51 % в возрасте 90 лет и старше [16]. Хрупкость ассоциируется с неблагоприятными исходами оперативных вмешательств. В российской медицинской практике традиционно используется термин «синдром старческой астении» [4], однако в мировой литературе для обозначения данного состояния широко применяется термин «хрупкость» (frailty). В последние годы термин «хрупкость» получает все большее распространение и в отечественных научных публикациях [2], что способствует унификации подходов и позволяет использовать данные международных исследований для определения исходов, ассоциированных с хрупкостью. Для удобства восприятия в данном обзоре мы будем использовать термин синдрома хрупкости без углубления в его молекулярные механизмы и патофизиологические аспекты, сосредоточив внимание на других ключевых вопросах, ассоциированных с хирургической практикой.
Снижение физиологических резервов и ослабленная способность к восстановлению после заболеваний делают «хрупких» пациентов особенно уязвимыми к стрессу послеоперационного периода [17]. В мировой клинической практике хрупкость все чаще рассматривается как важный прогностический фактор хирургических исходов, поскольку она ассоциируется с повышенным риском послеоперационных осложнений, летальности, ухудшением функционального статуса и утратой самостоятельности при выписке [17, 18]. За последнее десятилетие количество исследований, посвященных оценке хрупкости, значительно увеличилось. Так за последнее десятилетие число публикаций в базе данных PubMed, посвященных хрупкости и хирургическим исходам, увеличилось с 235 статей в 2015 году до более чем 7300 публикаций в 2025 году. Однако, несмотря на растущий интерес к данной проблеме, внедрение новых концепций в клиническую практику в России остается фрагментарным. В медицинской литературе представлено множество инструментов для предоперационной оценки хрупкости [1, 4, 19], однако в настоящее время актуальным является развитие единого стандарта их использования в российской хирургии [4].
Настоящий обзор направлен на систематический анализ существующей литературы по проблеме хрупкости и ее влияния на хирургические исходы при лапароскопических операциях. Учитывая растущую актуальность данной темы в связи с увеличением числа пожилых пациентов, нуждающихся в оперативном лечении, наш обзор призван еще раз подчеркнуть значимость хрупкости как ключевого фактора, влияющего на прогноз хирургического вмешательства, а также способствовать формированию оптимальных клинических стратегий для данной категории пациентов.
Результаты данного обзора помогут в будущем в разработке более точных стратификационных моделей предоперационного риска, внедрении персонализированных подходов к лечению пожилых пациентов и оптимизации хирургической помощи. Кроме того, полученные данные могут послужить основой для дальнейших клинических исследований, направленных на улучшение исходов хирургического лечения у гериатрических пациентов, особенно в условиях минимально инвазивных вмешательств
Методы и анализ
Для выполнения обзора мы следовали методологическим рамкам, представленным Arksey и O'Malley в 2005 году [20], и проводили в соответствии с методологией Института Джоанны Бриггс (Joanna Briggs Institute, JBI) [21]. Мы следовали контрольному перечню Preferred Reporting Items for Systematic Reviews and Meta-analyses extension for scoping reviews (PRISMA-ScR) [22].
Стратегия поиска
Поиск литературы проводился в базах данных PubMed и eLibrary с использованием следующих поисковых терминов: «frail» OR «frailty» AND «laparoscop*» AND «surg*» в комбинации с «outcome» OR «morbidity» OR «complication». Символ «*» использовался для учета различных окончаний слов и вариантов написания терминов. Поиск охватывал период с декабря 2024 года по март 2025 года. Были применены фильтры для ограничения выборки публикациями на английском и русском языках, исследованиями, проведенными на людях, а также статьями, опубликованными с 2012 года и до настоящего времени.
Критерии приемлемости
Для уточнения объема обзора и разработки критериев отбора использовалась система JBI’s Population, Concept, Context (PCC). В связи с широким характером данного обзора критерии включения были разработаны таким образом, чтобы охватить весь спектр научных публикаций, изучающих ассоциации между хрупкостью и хирургическими исходами при лапароскопических операциях у пожилых женщин и мужчин в возрасте 65 лет и старше, при различных дизайнах исследований. В обзор включались оригинальные исследования, посвященные анализу связи между хрупкостью и хирургическими исходами при лапароскопических операциях. Исключены из анализа описания отдельных клинических случаев, книги и документы, исследования, основанные на сравнении результатов лечения отдельных пациентов.
Методология отбора и анализ данных по протоколу PRISMA
Процедура систематического отбора и анализа данных проводилась в соответствии с протоколом PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-Analyses).
-
1. Идентификация источников: поиск статей в базах данных PubMed и eLibrary. Первоначальный поиск с использованием поисковых терминов выявил 51 уникальную статью, которые были отобраны для включения в данный обзор. Ключевые слова, содержащиеся в названиях и аннотациях соответствующих статей, были тщательно отобраны для определения стратегии поиска, чтобы охватить всю соответствующую литературу, относящуюся к ассоциации
-
2. Скрининг: исключение дублирующихся публикаций и исследований, не соответствующих критериям включения.
-
3. Анализ релевантных публикаций на предмет соответствия критериям включения и исключения.
-
4. Формирование и анализ итогового списка публикаций для анализа.
между хрупкостью и хирургическими исходами при лапароскопических операциях.
Процесс поиска и включения статей представлен в диаграмме PRISMA, отражающей количество найденных, исключенных и проанализированных исследований (рис. 1).
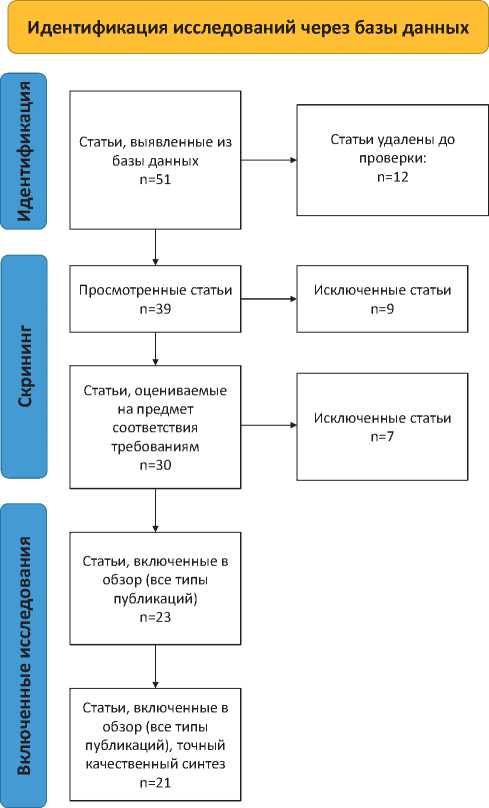
Рис. 1. Критерии включения и исключения
Fig. 1. Inclusion and exclusion criteria
Критерии включения и исключения
Критерии включения:
-
1. Проведение лапароскопических операций общехирургического профиля пожилым и пациентам старческого возраста
-
2. Определение хрупкости различными методами
-
3. Исследование хирургических исходов: длительность пребывания в стационаре, послеоперационные осложнения, 30-дневная повторная госпитализация, послеоперационная летальность.
Критерии исключения:
-
1. Исключение лапароскопических операций гинекологического и урологического профиля, а также малоинвазивных ортопедических, нейрохирургических, кардиохирургических операций, операций по профилю торакальная, челюстнолицевая, пластическая и сосудистая хирургия
-
2. Не проводилось определение хрупкости одним из признанных методов
-
3. Исходы, не связанные с прямым хирургическим воздействием
Результаты
В исследованиях, посвящённых влиянию хрупкости на клинические исходы, применяются различные методологические подходы. Один из них, предложенный Линдой Фрид (L. Fried) и соавторами, основан на выявлении не менее трёх из пяти диагностических критериев: снижение мышечной силы, хроническая усталость, низкая физическая активность, потеря массы тела и замедленность движений [1]. Альтернативный подход, разработанный Кеннетом Роквудом (K. Rockwood), рассматривает хрупкость как совокупное накопление функциональных нарушений. Этот концепт послужил основой для создания индексов хрупкости, позволяющих классифицировать пациентов в зависимости от количества выявленных отклонений [19]. Кроме собственно хрупких пациентов, выделяют категорию «предхрупких» (prefrail ) – лиц, удовлетворяющих 1–2 из пяти критериев Fried. Эти пациенты характеризуются сниженным физиологическим резервом и повышенным риском перехода в полноценную хрупкость, что требует их ранней идентификации и целевых профилактических вмешательств. Тем не менее это состояние «предхрупкости» более благоприятно для возвращения к нормальному функциональному статусу по сравнению с истинной хрупкостью.
Связь между хрупкостью и хирургическими исходами была предметом многочисленных обсервационных исследований, охватывающих широкий спектр хирургических вмешательств [3, 5, 15, 23–26]. Проанализированные нами исследования свидетельствуют о том, что пациенты с выраженным синдромом хрупкости имеют существенно более высокий риск послеоперационных осложнений, повышенный риск летальности, продолжительное пребывание в стационаре и повышенную вероятность повторной госпитализации [12, 14, 18, 27]. Подробные данные представлены в таблице 1. Кроме того, у данной категории пациентов чаще регистрируются обращения в отделения неотложной помощи, снижение эффективности реанимационных мероприятий, а также значительное увеличение финансовых затрат на лечение [12, 13, 17, 28].
Таблица 1
Анализ основных исследований по влиянию хрупкости на исходы малоинвазивных хирургических вмешательств
Analysis of the main studies on the effect of frailty on the outcomes of minimally invasive surgical interventions
Table 1
Продолжение Таблицы 1
|
№ |
Количество пациентов и краткая информация о них/Number of patients and brief information about them |
Определение хрупкости/ Definition of frailty |
Заболевание/ Disease |
Вид оперативного вмешательства/ Type of surgical intervention |
Основные исходы / Main outcomes |
Основные выводы / Main conclusions |
Ссылка на литературу / Reference to literature |
|
5 |
1,038 пациентов с дистальной панкреатэк-томией/1,038 patients with distal pancreatic ectomy |
Модифицированный индекс хруп-кости/Modified frailty index |
Заболевания поджелудочной железы/ Diseases of the pancreas |
Лапароскопическая, робот-ас-систированная, открытая пан-креатэктомия/ Laparoscopic, robot-assisted, open pancreatectomy |
4,6 % осложнения IV ст по Clavien, смертность 1,1 %/4,6 % complications of IV CT according to Clavien, mortality 1,1 % |
У хрупких пациентов меньше осложнений при лапароскопии/ Frail patients have fewer laparoscopy complications. |
[9] |
|
6 |
67 пациентов/ 67 patients |
FRAILESEL (Frailty and Emergency Surgery in the Elderly) (Хрупкость и неотложная хирургия у пожилых людей) |
Прободение язвы/Ulcer perforation |
Лапароскопическое и открытое ушивание/ Laparoscopic and open suturing |
Осложнения и летальность схожи между методами/ Complications and mortality are similar between the methods |
Лапароскопия более безопасна для пожилых хрупких пациентов/ Laparoscopy is safer for elderly frail patients |
[36] |
|
7 |
832 пациен-та/832 patients колэктомии/30-day mortality rate 2,28 %, |
Клиническая шкала хрупкости/ Clinical scale of frailty |
Острый кальку-лёзный холецистит/ Acute calculous cholecystitis |
Лапароскопическая холецистэктомия/ Laparoscopic cholecystectomy |
Пациенты старше 80 лет имели повышенный риск осложнений/ Patients over 80 years of age had an increased risk of complications. |
Лапароскопия безопасна у пожилых, но сопровождается более длительным стационарным лечением/ Laparoscopy is safe in the elderly, but it is accompanied by longer inpatient treatment |
[27] |
|
8 |
297 пациентов, медианный возраст 79 лет/297 patients, median age 79 years |
Total Psoas Index (TPI) – Общий индекс мускулатуры для саркопении |
Экстренная абдоминальная хирургия/ Emergency abdominal surgery |
Различные методы/ Various methods |
Саркопения ассоциирована с высокой смертностью (32 %)/ Sarcopenia is associated with high mortality (32 %) |
Саркопения –про-гностический фактор смертности/ Sarcopenia is a prognostic factor of mortality |
[34] |
|
9 |
204 пациента/ 204 patients |
Модифицированный индекс хруп-кости/Modified frailty index |
Заболевания поджелудочной железы/ Pancreatic diseases |
Миниинвазивная и открытая дистальная пан-креатэктомия/ Minimally invasive and open distal pancreatectomy |
Осложнения коррелируют с уровнем хрупкости/ Complications correlate with the level of frailty |
Хрупкие пациенты чаще имеют осложнения, но лапароскопия предпочтительнее/ Frail patients are more likely to have complications, but laparoscopy is preferable |
[24] |
|
10 |
37,977 пациентов >50 лет/37,977 patients >50 years old |
Модифицированный индекс хруп-кости/Modified frailty index |
Колэктомия/ Colectomy |
Открытая, лапароскопическая, робот-ассисти-рованная/ Open, laparoscopic, robot-assisted |
Робот-ассистирован-ная и лапароскопическая операции снижали риск осложнений/ Robot-assisted and laparoscopic surgeries reduced the risk of complications |
Минимально инвазивные методы предпочтительны, но у хрупких пациентов выше риск осложнений/ Minimally invasive methods are preferred, but frail patients have a higher risk of complications |
[31] |
Продолжение Таблицы 1
|
№ |
Количество пациентов и краткая информация о них/Number of patients and brief information about them |
Определение хрупкости/ Definition of frailty |
Заболевание/ Disease |
Вид оперативного вмешательства/ Type of surgical intervention |
Основные исходы / Main outcomes |
Основные выводы / Main conclusions |
Ссылка на литературу / Reference to literature |
|
11 |
7,550 пациентов, средний возраст 84,8 лет/7,550 patients, average age 84,8 years |
Госпитальный показатель риска хрупкости/Hospital frailty risk index |
Колоректальный рак/ Colorectal cancer |
Робот-ассисти-рованная vs лапароскопическая правосторонняя гемиколэктомия/ Robot-assisted vs laparoscopic right-sided hemicolectomy |
Робот-ассистирован-ная операция сокращала госпитализацию, но стоила дороже/ Robot-assisted surgery reduced hospitalization, but cost more. |
Оба метода безопасны для пожилых пациентов, включая хрупких/ Both methods are safe for elderly patients, including the frail. |
[32] |
|
12 |
6,604 пациента/ 6,604 patients |
Диагнозы, определяющие степень хрупкости по классификации Джона Хопкинса/ Diagnoses that determine the degree of frailty according to the Johns Hopkins classification |
Экстренная операция по поводу грыжи пищеводного отверстия диафрагмы/ Emergency surgery for hernia of the esophageal orifice of the diaphragm |
Разные методы/ Different methods |
Хрупкость повышала смертность (ОР 2.49)/ Frailty increased mortality (HR 2.49) |
Минимально инвазивные методы предпочтительны/ Minimally invasive methods are preferred |
[33] |
|
13 |
2,245 пациентов, медианный возраст 65 лет/2,245 patients, median age 65 years |
Клиническая шкала хрупкости/ Clinical scale of frailty |
Экстренная лапаротомия/ Emergency Laparotomy |
Разные методы/ Different methods |
Хрупкость ассоциирована с повышенной смертностью/Frailty is associated with increased mortality |
Предоперационный период у пациентов с высокой хрупкостью длится дольше/ The preoperative period in patients with high frailty lasts longer |
[37] |
|
14 |
32 828 пациентов, медианный возраст 61 год/32,828 patients, median age 61 years |
Индекс анализа риска (RAI), балл операционного стресса/Risk Analysis Index (RAI), Operational Stress score |
Различные некардиальные хирургические процедуры/ Various Noncardiac surgical procedures |
Хирургия низкого и среднего уровня стресса (например, лапароскопическая холецистэктомия)/ Low- and medium-stress surgery (e.g. laparoscopic cholecystectomy) |
30-дневная смертность у хрупких пациентов 5,13 % (средний уровень стресса) и 1,55 % (низкий). У очень хрупких – 18,74 % и 10,34 % соответственно / The 30-day mortality rate in frail patients is 5,13 % (medium stress level) and 1,55 % (low). The very fragile ones have 18,74 % and 10,34 %, respectively |
К 180 дням смертность у очень хрупких достигала 43 %/ By 180 days, the mortality rate in the very frail reached 43 |
[25] |
Продолжение Таблицы 1
|
№ |
Количество пациентов и краткая информация о них/Number of patients and brief information about them |
Определение хрупкости/ Definition of frailty |
Заболевание/ Disease |
Вид оперативного вмешательства/ Type of surgical intervention |
Основные исходы / Main outcomes |
Основные выводы / Main conclusions |
Ссылка на литературу / Reference to literature |
|
15 |
6898, возраст хрупких пациентов 72 (66–78)/ 6898, age of frail patients 72 (66–78) |
Модифицированный индекс хруп-кости/Modified frailty index (mFI) |
Острый холеци-стит/Acute cholecystitis |
Лапароскопическая холецистэктомия/ Laparoscopic cholecystectomy |
Хрупкие пациенты имели значительно более высокий риск серьёзных осложнений (Clavien IV) с ОР 1,81–4,59 и смертности (ОР 4,69–12,2)/ Frail patients had a significantly higher risk of serious complications (Clavien IV) with HR 1.81–4.59 and mortality (HR 4.69–12.2). |
Точность mFI для предсказания смертности (AUC = 0,83)/ mFI accuracy for predicting mortality (AUC = 0,83) |
[15] |
|
16 |
354 пациента, средний возраст 76,2/ 354 patients, average age 76,2 |
Модифицированный индекс хрупкости /Modified frailty index (mFI) |
Паховая грыжа/ Inguinal Hernia |
Лапароскопическая пластика (TAPP)/ Laparoscopic Plastic Surgery (TAPP) |
Повышенный риск послеоперационной серомы (ОР: 6,38, p < 0,001) у хрупких пациентов/ Increased risk of postoperative seroma (HR: 6,38, p < 0,001) in frail patients |
Необходимость тщательной предоперационной оценки/ The need for a thorough preoperative assessment |
[26] |
|
17 |
119 пациентов, возраст ≥ 80 лет/119 patients, age ≥ 80 years |
Предоперационный модифицированный индекс хрупко-сти/Preoperative modified frailty index |
Рак желуд-ка/Gastric cancer |
Радикальная лапароскопическая гастрэктомия/ Radical laparoscopic gastrectomy |
3-летняя общая выживаемость: 37.2% у хрупких пациентов vs. 53.9% у менее хрупких (р = 0.038)/ 3-year overall survival: 37.2% in frail patients vs. 53.9% in less frail patients (p = 0.038) |
Рецидив-безопасная выживаемость 23,3 % vs. 40,5 % (p = 0,012)/ Recurrencesafe survival rate 23,3 % vs. 40,5 % (p = 0,12) |
[28] |
|
18 |
144 пациентов, возраст 76 (70–91)/ 144 patients, age 76 (70–91) |
Комплексная гериатрическая оценка/ Comprehensive Geriatric Assessment (CGA) |
Желчнокаменная болезнь / Cholelithiasis |
Лапароскопическая холецистэктомия/ Laparoscopic cholecystectomy |
1-летняя смертность 6,3 %, большинство смертей у хрупких пациентов/1-year mortality rate is 6,3 %, most deaths occur in frail patients |
SAS (Surgical Apgar Score) < 7 был независимым предиктором 30-дневных осложнений (OР = 5,1)/ SAS (Surgical Apgar Score) < 7 was an independent predictor of 30-day complications (HR = 5,1) |
[11] |
Продолжение Таблицы 1
|
№ |
Количество пациентов и краткая информация о них/Number of patients and brief information about them |
Определение хрупкости/ Definition of frailty |
Заболевание/ Disease |
Вид оперативного вмешательства/ Type of surgical intervention |
Основные исходы / Main outcomes |
Основные выводы / Main conclusions |
Ссылка на литературу / Reference to literature |
|
19 |
162 пациента, возраст 74,4 ± 7,2/162 patients, age 74,4 ± 7,2 |
Модифицированный индекс хруп-кости/Modified frailty index |
Гигантская параэзо-фагеаль-ная грыжа / Giant Paraesophageal Hernia |
Лапароскопическая пластика/ Laparoscopic surgery |
Не было разницы в общей частоте осложнений (40,5 % против 29,6 %, p = 0,22) и частоте серьезных осложнений (8,1 % против 4,8 %, p = 0,20). Средняя продолжительность пребывания в стационаре составила 2,4 дня, причем у пациентов с хрупкостью она была больше (2,5 ± 0,2 против 2,3 ± 1,8, p = 0,03). / There was no difference in the overall complication rate (40,5 % vs. 29,6 %, p = 0,22) and the rate of serious complications (8,1 % vs. 4,8 %, p = 0 20). The average length of hospital stay was 2,4 days, and it was longer in patients with frailty (2.5 ± 0.2 vs. 2,3 ± 1,8, p = 0,0,) |
Повышенная хрупкость коррелирует с продолжительностью пребывания в стационаре и местом выписки после лапароскопической операции по устранению гигантской грыжи у пациентов старше 65 лет/ Increased frailty correlates with the length of hospital stay and the place of discharge after laparoscopic surgery to remove a giant hernia in patients over 65 years of age |
[38] |
|
20 |
106 пациентов, возраст > 65 лет/106 patients, age > 65 years |
Модифицированный индекс хрупкости, краткая гериатрическая оценка/ Modified frailty index, brief geriatric assessment |
Острый аппендицит/ Acute appendicitis |
Лапароскопическая аппендэктомия/ Laparoscopic appendectomy |
Каждый класс ASA (OR=2,406; 95 % CI 1,089–5,316; p=0,030) и послеоперационные осложнения (OR=5,692; 95 % CI 1,077–30,073; p=0,041) являются факторами риска длительной госпитализации/ Each ASA class (OR=2,406; 95 % CI 1,089–5,316; p=0,030) and postoperative complications (OR=5,692; 95 % CI 1,077–30,073; p=0,041) are risk factors for prolonged hospitalization |
Хрупкость не была предиктором увеличенной длительности госпитализации или осложнений/ Frailty was not a predictor of increased length of hospitalization or complications |
[8] |
Окончание Таблицы 1
|
№ |
Количество пациентов и краткая информация о них/Number of patients and brief information about them |
Определение хрупкости/ Definition of frailty |
Заболевание/ Disease |
Вид оперативного вмешательства/ Type of surgical intervention |
Основные исходы / Main outcomes |
Основные выводы / Main conclusions |
Ссылка на литературу / Reference to literature |
|
21 |
96 пациентов, возраст ≥ 80 лет/96 patients, age ≥ 80 years |
Клиническая шкала хрупкости (CFS)/ Clinical Frailty Scale (CFS) |
Различные заболевания/ Various diseases |
Различные хирургические вмешательства/ Various surgical interventions |
Операционные осложнения, особенно системные, были положительно связаны с увеличением количества баллов по шкале CFS (p = 0,026)/ Surgical complications, especially systemic ones, were positively associated with an increase in the number of CFS scores (p = 0,026) |
5-летняя выживаемость у хрупких пациентов (CFS 5–7): 35,1 % против 70,9 % у менее хрупких (p = 0,006). Высокий риск осложнений при большой кровопотере (p = 0,004)/ 5-year survival in frail patients (CFS 5–7): 35,1 % vs. 70,9 % in less frail patients (p = 0,006). High risk of complications with high blood loss (p = 0,004) |
[18] |
Таким образом, хрупкость является значимым фактором, предопределяющим неблагоприятные клинические исходы у пожилых пациентов, перенесших хирургические вмешательства. В крупном когортном исследовании [29] с участием 14 530 пациентов, подвергшихся плановым операциям, было установлено, что высокая степень хрупкости достоверно ассоциирована с ухудшением послеоперационных результатов по сравнению с менее уязвимыми группами. У пациентов с выраженной хрупкостью отмечено значительное увеличение частоты тяжелых осложнений, повторных госпитализаций и летальности [29].
Кроме того, степень хрупкости коррелировала с увеличением продолжительности госпитализации: средний срок пребывания в стационаре варьировал от 1,6 дня у пациентов с низким уровнем хрупкости до 4,1 дня у пациентов с выраженной хрупкостью (p < 0,0001). У данной группы пациентов также наблюдалось повышение частоты перевода в реабилитационные отделения. В амбулаторной группе высокая хрупкость была ассоциирована с увеличением числа обращений в отделения неотложной помощи (p < 0,05). Помимо этого, хрупкость существенно повышала стоимость лечения, особенно в условиях стационарного ведения пациентов [29].
В недавнем систематическом обзоре была убедительно продемонстрирована связь между низкой мышечной массой, характерной для хрупких пациентов, и неблагоприятными хирургическими исходами. Хрупкость ассоциировалась с повышенной смертностью при экстренных операциях, снижением долгосрочной выживаемости после открытых плановых вмешательств и увеличением продолжительности госпитализации при эндоскопических операциях [30].
Анализ отобранных исследований демонстрирует, что для пожилых пациентов, включая лиц с выраженной хрупкостью, предпочтительным методом хирургического вмешательства является лапароскопия. В частности, показано, что при резекции толстой кишки у пациентов с хрупкостью открытые операции сопровождаются более высокой летальностью в сравнении с лапароскопическими вмешательствами [14]. Данные других исследований также подтверждают, что плановая лапароскопическая операция у пожилых пациентов ассоциируется с лучшими исходами в сравнении с открытой хирургией [23].
Минимально инвазивные методы продемонстрировали безопасность для пациентов с хрупкостью, несмотря на повышенный риск осложнений в этой группе [9, 23]. Однако ряд работ указывает, что даже при малоинвазивных вмешательствах у «хрупких» пациентов вероятность послеоперационных осложнений остается выше, чем у сопоставимых по возрасту пациентов с менее выраженным синдромом хрупкости [31]. Тем не менее, робот-ассистированные и лапароскопические операции позволяют снизить риск осложнений по сравнению с традиционной хирургией [32]. При опухолях печени хрупкость ассоциируется с увеличением риска осложнений, летальности и удлинением срока госпитализации. Кроме того, при патологиях печени отмечена четкая корреляция между уровнем хрупкости и частотой послеоперационных осложнений [24].
В экстренной хирургии минимально инвазивные методы, такие как лечебно-диагностическая лапароскопия, лапа- роскопическая герниоаллопластика, лапароскопическая аппендектомия, холецистэктомия или лапароскопическая ушивание прободной язвы, считаются предпочтительными, поскольку они обеспечивают меньшую интраоперационную травматизацию тканей, снижают риск послеоперационных осложнений и способствуют более быстрому восстановлению пациента [33]. При этом лапароскопия признаётся безопасной и для пожилых пациентов, однако некоторые данные указывают на то, что в сравнении с открытыми методами (традиционная лапаротомия) она может сопровождаться увеличением продолжительности госпитализации, что связывают с более длительным послеоперационным мониторингом и необходимостью тщательного контроля осложнений у возрастных пациентов [27]. Тем не менее общее число осложнений и летальность при минимально инвазивных вмешательствах обычно ниже, чем при открытых операциях, что делает их оправданным выбором даже у больных старших возрастных групп [27].
Отдельное внимание уделяется саркопении, которая является важным прогностическим фактором в экстренной хирургии. Согласно результатам исследований, она ассоциирована с высокой послеоперационной смертностью, достигающей 32 % [34]. В качестве примера осложнений можно рассмотреть послеоперационную серому, которая представляет собой одно из наиболее частых, хотя и относительно незначительных осложнений лапароскопической пластики паховой грыжи. В исследовании, включавшем 354 пожилых пациента, перенесших лапароскопическую трансабдоминальную преперитонеальную пластику (TAPP), частота послеоперационных сером составила 11,3 % [26]. Выявлены четыре независимых фактора риска ее развития: ожирение, длительность заболевания ≥4,5 лет, сниженное отношение альбумин-фибриноген (<9,25) и повышенный модифицированный индекс хрупкости (mFI) ≥0,225 (ОР: 6,38; 95 % ДИ: 2,69–15,10). Логично предположить, что эти параметры могут использоваться для предоперационной стратификации риска и разработки индивидуализированных стратегий ведения пациентов, направленных на снижение вероятности развития данного осложнения [26].
Однако, представляет интерес тот факт, что даже малоинвазивные хирургические вмешательства могут сопровождаться значительными рисками. В крупном когортном исследовании, включавшем 432 828 уникальных пациентов, было установлено, что хрупкость ассоциирована с повышенной 30-, 90- и 180-дневной смертностью независимо от уровня операционного стресса [25]. Особенно примечательно, что летальность среди пациентов с синдромом хрупкости, перенесших вмешательства с низкой и умеренной хирургической нагрузкой, существенно превышала показатели смертности, характерные для операций высокого риска [25]. Полученные данные подчеркивают, что даже относительно несложные хирургические процедуры могут представлять серьезную угрозу для пациентов с синдромом хрупкости. Это обстоятельство требует тщательной оценки соотношения пользы и риска оперативного вмешательства, что должно учитываться как хирургами, так и врачами, направляющими пациента на операцию [25].
Таким образом, в перспективе становится обоснованным внедрение персонализированных подходов к выбору хирургического вмешательства на основе индексов хрупкости и мультидисциплинарной оценки риска.
Обсуждение
Данный обзор имеет значительные клинические и исследовательские выводы. Оценка хрупкости может рассматриваться как неотъемлемый элемент объективной оценки состояния пациентов в экстренной хирургии, поскольку она позволяет обоснованно принимать клинические решения и оптимизировать периоперационное ведение. Выявление хрупкости позволяет прогнозировать неблагоприятные исходы при экстренных хирургических вмешательствах, что, в свою очередь, может способствовать более информированному выбору стратегии лечения со стороны пациентов и их семей на дооперационном этапе.
Пациенты с установленным синдромом хрупкости требуют усиленного мониторинга, а для минимизации заболеваемости и летальности целесообразно внедрение индивидуализированных программ предоперационной подготовки. Хотя наличие хрупкости не должно рассматриваться в качестве абсолютного противопоказания к хирургическому вмешательству (из-за высокого риска нежелательных исходов), оно диктует необходимость разработки специализированных алгоритмов для экстренной хирургии, включающих расширенный пе-риоперационный уход при участии мультидисциплинарной команды специалистов.
Дальнейшие исследования должны быть направлены на оценку отдаленных последствий экстренной абдоминальной хирургии у хрупких пациентов, включая анализ получения медицинской помощи за пределами стандартного 30-дневного послеоперационного периода. Результаты настоящего обзора подтверждают необходимость интеграции специализированных периоперационных стратегий, ориентированных на улучшение исходов у пациентов данной группы высокого риска [4, 12, 18, 26].
Таким образом, в хирургической практике статус хрупкости может являться более надежным предиктором неблагоприятных исходов, чем хронологический возраст. Однако требуется дальнейшая валидация инструментов оценки хрупкости для оптимальной стратификации риска и индивидуализации лечебной тактики [4, 24, 25]. После расчёта индекса хрупкости у пациента хирургическая бригада получает объективные данные о повышенном риске периоперационных осложнений и летальности. Это позволяет взвешенно принять решение – либо отложить плановую операцию, либо выбрать менее травматичный хирургический доступ, если ожидаемая польза вмешательства не оправдывает риски. Более того, для пациентов с так называемой обратимой хрупкостью (часто соответствующих категории «предхрупких») может быть инициирована предоперационная программа «преабилита-ции» с целенаправленным укреплением функциональных резервов и повышением физической выносливости до уровня, необходимого для безопасного проведения операции [6].
Систематический скрининг на хрупкость с последующей детальной оценкой затронутых областей позволяет разработать комплексную стратегию преабилитации и реабилитации, дополнительно учитывающую индивидуальные особенности пациента. В зависимости от его потребностей могут быть рекомендованы меры, включающие коррекцию питания, веса, физическую активность, когнитивную стимуляцию и создание благоприятного социального окружения. Нарастающее число доказательств указывает на положительное влияние подобных интервенций на снижение частоты послеоперационных осложнений и улучшение исходов у ослабленных «хрупких» пациентов, проходящих плановые крупные абдоминальные операции [12, 15, 23, 26].
Заключение
С учетом растущего числа пожилых пациентов, проходящих оперативное лечение, оценка периоперацион-ного риска становится все более сложной задачей. Одним из перспективных подходов для ее решения является оценка хрупкости – концепция, описывающая уязвимость пациентов с уменьшенным физиологическим резервом, что приводит к повышенной вероятности неблагоприятных клинических исходов, включая пери- и послеоперационные осложнения, увеличение продолжительности госпитализации, а также повышенную 30-дневную и смертность в отдаленном послеоперационном периоде после хирургических вмешательств.
Однако точная идентификация хрупких пациентов осложнена отсутствием единого определения, согласованных критериев и стандартизированных инструментов оценки [4, 13]. В отличие от традиционных шкал, например, ASA (шкала анестезиологического риска Американского общества анестезиологов), которая оценивает общее физическое состояние пациента преимущественно с позиции сопутствующих заболеваний и тяжести их течения, индекс хрупкости позволяет дополнительно учитывать функциональные, когнитивные и социальные аспекты состояния пожилого пациента. Это делает его более чувствительным инструментом для выявления скрытой уязвимости, которая может оставаться незамеченной при использовании только стандартных шкал. Таким образом, применение критериев хрупкости в дополнение к ASA способно повысить точность стратификации риска послеоперационных осложнений, улучшить прогнозирование исходов и способствовать принятию более взвешенных клинических решений в малоинвазивной и общей хирургии.
Внедрение рутинной предоперационной оценки хрупкости может способствовать более персонифицированному и эффективному хирургическому уходу за данной группой, позволяя своевременно корректировать тактику лечения, снижать риск осложнений и усиливать взаимодействие между терапевтами, анестезиологами и хирургами. Помимо конкретных результатов исследований, представленных в данном обзоре, его выводы могут иметь более широкое значение для совершенствования оценки хирургических рисков и практики. Наши данные дополняют растущий объем литературы, подтверждающей полезность индекса хрупкости как предиктора послеоперационных осложнений и смертности в различных популяциях и временных периодах. Хотя текущие оценки индекса хрупкости зачастую проводятся ретроспективно на основе регистровых данных, этот индекс может быть рассчитан и посредством опросников и скрининговых методов непосредственно в точке оказания медицинской помощи. Легкость получения данных с использованием индекса хрупкости открывает перспективы для дальнейшей интеграции его показателей в комплексные модели оценки риска и для разработки более детализированных алгоритмов стратификации. Будущие исследования должны быть направлены на разработку комплексных подходов к ведению хрупких пациентов, включая оптимизацию хирургических техник, индивидуализированные стратегии периоперационного ухода и долгосрочные реабилитационные программы.
Уже сегодня в хирургических отделениях можно внедрять краткие скрининговые опросники для быстрой оценки синдрома хрупкости на предоперационном этапе, организовывать междисциплинарные команды с участием гериатров, анестезиологов и физиотерапевтов для составления индивидуализированных планов лечения и ранней реабилитации, а также развивать образовательные программы для медицинского персонала, направленные на повышение осведомленности о значении хрупкости и эффективных подходах к ведению этой уязвимой группы пациентов. Такие практические шаги могут уже сейчас способствовать снижению частоты осложнений, сокращению длительности госпитализации и улучшению качества жизни пожилых пациентов, проходящих хирургическое лечение.


