Влияние макродизайна дентального имплантата на успех протезирования
Автор: Николаенко А.Н., Постников М.А., Попов Н.В., Борисов А.П., Кийко А.А.
Журнал: Клиническая практика @clinpractice
Рубрика: Научные обзоры
Статья в выпуске: 4 т.15, 2024 года.
Бесплатный доступ
В настоящее время дентальная имплантация широко применяется при дефектах зубных рядов с целью ортопедической реабилитации пациентов. Клинический успех имплантационного протезирования зависит от многих факторов, в том числе от макродизайна имплантата (особенностей его строения: формы, характеристики, количества витков резьбы). Однако не так много сравнительных клинических исследований, посвящённых влиянию основных характеристик имплантата на успех протезирования. Для практического врача-стоматолога проблема выбора системы имплантатов остаётся актуальной, поэтому в предлагаемом обзоре рассматривается влияние макродизайна дентального имплантата на успех имплантации. Поиск публикаций проводился в поисковых системах PubMed и eLibrary по поисковым запросам «дентальный имплантат», «макродизайн дентального имплантата», «количество витков имплантата», «характеристики резьбы имплантата» с фокусом на работы о влиянии основных характеристик имплантата на первичную стабильность и остеоинтеграцию. Проанализированы различные геометрические параметры имплантата, такие как форма, длина, диаметр, характеристики резьбы, с оценкой их значимости для оптимального распределения напряжения, а также реакций ремоделирования кости в процессе остеоинтеграции. Успех имплантации достигается за счёт синергичного сочетания многочисленных факторов. Большинство исследователей придерживаются мнения, что имплантаты следует подбирать индивидуально для каждого случая с учётом местных и общих факторов. Однако характеристика резьбы имплантата и количество его витков улучшают первичную стабильность и являются залогом успешной остеоинтеграции. Выбор конструкции резьбы имплантата играет важную роль в результате лечения. Показано, что макродизайн имплантата, а именно его форма в виде конуса, длина и диаметр, большая ширина и глубина резьбы, меньший шаг резьбы, большее количество витков, оказывает влияние на первичную стабильность. Именно эти характеристики, по нашему мнению, обеспечивают успех дентальной имплантации.
Дентальный имплантат, макродизайн дентального имплантата, количество витков имплантата, характеристики резьбы имплантата
Короткий адрес: https://sciup.org/143183767
IDR: 143183767 | DOI: 10.17816/clinpract636998
The effects of dental implant macrodesign on the success of prosthetic replacement
Currently dental implantation is widely used in the areas of denture defects during the orthopedic rehabilitation of the patients. The clinical success of the implantation-related prosthetic replacement depends on multiple factors, including the macrodesign of the implant (the specific features of its structure: the shape, the characteristics and the number of thread turns). However, there are not so many comparative clinical trials exploring the effects of the main characteristics of the implant on the success of prosthetic procedures. For the practical dentist, the problem of selecting the implant system remains topical, which is why the proposed review is focused on the effects of the dental implant macrodesign on the success of implantation. The search of publications was arranged in the PubMed and eLibrary search engines using the “dental implant”, “dental implant macro-design”, “number of dental implant turns” and “implant thread characteristics” search enquiries with focusing on the research works evaluating the effects of the main characteristics of the implant in terms of primary stability and osteointegration. Various geometric parameters of the implant were analyzed, such as the shape, the length, the diameter and the thread characteristics, with further evaluating their significance for optimal tension distribution, as well as the effects on bone remodeling during the process of osteointegration. The successful implantation is being achieved by synergetic combination of numerous factors. The majority of investigators adhere to the opinion that implants shall be selected individually for each specific case with taking into consideration the local and general factors. However, the characteristics of the implant thread and the number of its thread turns improve the primary stability and represent a prerequisite for successful osteointegration. The choice of implant thread construction plays an important role for a treatment result. It was shown that the macrodesign of the implant, specifically its shape (cone), its length and diameter, higher thread width and depth, lesser thread pitch and higher numbers of thread turns influence the primary stability. Specifically these characteristics, according to our opinion, assure the success of dental implantation.
Текст обзорной статьи Влияние макродизайна дентального имплантата на успех протезирования
Николаенко А.Н., Постников М.А., Попов Н.В., Борисов А.П., Кийко А.А. Влияние макродизайна дентального имплантата на успех протезирования. Клиническая прак тика. 2024;15(4):89–96. doi:
Дентальная имплантация с успехом применяется в стоматологии для ортопедической реабилитации пациентов с дефектами зубных рядов. Актуальность применения имплантатов обусловлена высокой степенью распространённости частичного или полного отсутствия зубов и потребности пациентов в эффективном восстановлении целостности зубных рядов [1, 2]. Согласно данным Всемирной организации здравоохранения, полное отсутствие зубов характерно для 15% взрослых пациентов, а распространённость больных с частичным их отсутствием составляет около 75% [3].
При полном отсутствии зубов проблема рационального протезирования стоит особенно остро, потому что большинство пациентов (до 56%) не используют изготовленные протезы в связи с их неудовлетворительной стабилизацией [4]. Преимущество дентальных имплантатов в стоматологической практике заключается в высокой надёжности, длительном сроке службы, многофункциональности, а также, что важно, психологическом комфорте пациента [5, 6].
В настоящее время обзор и сравнение характеристик дентального имплантата представляет собой, по нашему мнению, определённую слож-
Лицензия CC BY-NC-ND 4 /
The article can be used under the CC BY-NC-ND 4 license
THE EFFECTS OF DENTAL IMPLANT MACRODESIGNON THE SUCCES OF PROSTHETIC REPLACEMENT
A.N. Nikolaenko, M.A. Postnikov, N.V. Popov, A.P. Borisov, A.A. Kiiko
Samara State Medical University, Samara, Russia
Currently dental implantation is widely used in the areas of denture defects during the orthopedic rehabilitation of the patients. The clinical success of the implantation-related prosthetic replacement depends on multiple factors, including the macrodesign of the implant (the specific features of its structure: the shape, the characteristics and the number of thread turns). However, there are not so many comparative clinical trials exploring the effects of the main characteristics of the implant on the success of prosthetic procedures. For the practical dentist, the problem of selecting the implant system remains topical, which is why the proposed review is focused on the effects of the dental implant macrodesign on the success of implantation. The search of publications was arranged in the PubMed and eLibrary search engines using the “dental implant”, “dental implant macro-design”, “number of dental implant turns” and “implant thread characteristics” search enquiries with focusing on the research works evaluating the effects of the main characteristics of the implant in terms of primary stability and osteointegration. Various geometric parameters of the implant were analyzed, such as the shape, the length, the diameter and the thread characteristics, with further evaluating their significance for optimal tension distribution, as well as the effects on bone remodeling during the process of osteointegration. The successful implantation is being achieved by synergetic combination of numerous factors. The majority of investigators adhere to the opinion that implants shall be selected individually for each specific case with taking into consideration the local and general factors. However, the characteristics of the implant thread and the number of its thread turns improve the primary stability and represent a prerequisite for successful osteointegration. The choice of implant thread construction plays an important role for a treatment result. It was shown that the macrodesign of the implant, specifically its shape (cone), its length and diameter, higher thread width and depth, lesser thread pitch and higher numbers of thread turns influence the primary stability. Specifically these characteristics, according to our opinion, assure the success of dental implantation.
Nikolaenko AN, Postnikov MA, Popov NV, Borisov AP, Kiiko AA. The effects of dental implant macrodesign on the success of prosthetic replacement. Journal of Clinical Practice . 2024;15(4):89–96.
doi:
Submitted 14.10.2024 Revised 16.12.2024 Published online 20.12.2024
ность по причине маркетинга и рекламных кампаний производителей, поскольку практически все системы обещают остеоинтеграцию на высоком уровне [7, 8]. В реальной практике врача-стоматолога выбор системы имплантатов зависит от многих факторов, включающих стоимость, доступность обучения, известность бренда. Однако вопросы наилучших показателей макродизайна (количество витков и характеристика резьбы) с учётом индивидуальных характеристик пациентов остаются на сегодняшний день открытыми в современной литературе.
МАКРОДИЗАЙН ДЕНТАЛЬНОГОИМПЛАНТАТА: КЛИНИЧЕСКИЙ УСПЕХ ИМПЛАНТАЦИОННОГО ПРОТЕЗИРОВАНИЯ
Нами выполнен обзор современной литературы, в котором рассматривается влияние макродизайна дентального имплантата на успех протезирования с последующим обоснованием выбора имплантата.
Методология поиска источников
Обзор литературы проведён на основе поиска научной литературы в системе PubMed, eLibrary по теме исследования. Поиск публикаций проводил- ся по следующим поисковым запросам: «дентальный имплантат» («dental implant»), «макродизайн дентального имплантата» («dental implant macro-design»), «количество витков имплантата» («number of dental implant turns»), «характеристики резьбы имплантата» («implant thread characteristics»).
После анализа полученных данных выявлены закономерности и тенденции в результатах, на основе которых сделаны выводы о влиянии макродизайна дентального имплантата, в том числе его формы, количества витков и характеристик резьбы, на успешный исход протезирования.
Выживаемость имплантатов
Дентальные имплантаты — это конструкции, которые устанавливаются в костную ткань челюстей для закрепления протезов с целью ортопедической реабилитации стоматологических пациентов [9]. Под макродизайном дентального имплантата подразумевают геометрию имплантата (форма, длина, диаметр) и геометрию резьбы (шаг, форма, глубина) [8, 10].
По мнению многих исследователей, наиболее важными критериями успеха функционирования имплантатов является выживаемость [7–10]. Так, в исследованиях американских учёных под руководством S. Jain [10], проводимых в Штате Индиана в 2021–2022 годах, показана 91,4% ранняя выживаемость (у 128 пациентов, перенёсших одну процедуру имплантации, после вмешательства сохранились 117 имплантатов). Успеху имплантации способствовали возраст пациентов до 60 лет (отношение шансов, ОШ, 2,54), немедленная имплантация (ОШ 3,74) и длина имплантата менее 10 мм (ОШ 3,97). С 2006 по 2017 год раннюю выживаемость имплантатов изучали также китайские исследователи: показатель выживаемости составил 96,15% (включено 1078 случаев с 2053 имплантатами) [11]. Долгосрочную выживаемость дентальных имплантатов на протяжении 20 лет изучали J.R. Kupka и соавт. [12]: авторы представили пять ретроспективных исследований с уровнем выживаемости 88% (95% ДИ 78–94) и подчеркнули необходимость долгосрочного последующего ухода после имплантации. В Сеульском национальном университете проведено исследование, оценивающее долгосрочную выживаемость имплантатов в период от 10 до 15 лет [13]: в исследование включено 86 пациентов и 247 имплантатов, совокупный показатель составил 92,5%, 17 имплантатов были эксплантиро-ваны вследствие перелома имплантата (4,0%), пери-имплантита (2,4%) и перелома винта (0,4%).
B.R. Chrcanovic и соавт. [14] структурировали основные факторы, которые влияют на выживаемость имплантатов:
-
• факторы, связанные с отбором пациентов (никотиновая зависимость, бруксизм, диабет, алкоголизм);
-
• факторы, связанные с установкой имплантата (первичная стабильность, плотность кости, положение имплантата в альвеолярном отростке);
-
• факторы, связанные с системой имплантатов (тип поверхности, длина, диаметр, конструкция);
-
• факторы, связанные с протезированием;
-
• биологические факторы (оценка тканей пародонта, уровень гигиены и др.).
ОСТЕОИНТЕГРАЦИЯ И ПЕРВИЧНАЯ СТАБИЛЬНОСТЬ ЗУБНЫХ ИМПЛАНТАТОВ
Одним из важных критериев выживаемости имплантата является процесс остеоинтеграции. Остеоинтеграция — это прямое прикрепление костной ткани к поверхности имплантата без внедрения прослойки соединительной ткани [15]. Для успешного прикрепления компонентов крови, образования фибриновых «мостиков» с целью пролиферации остеогенных клеток и возникновения контактного остеогенеза необходимо наличие развитой топографии внутрикостной части имплантата [16]. На долгосрочную успешную интеграцию влияет первичная стабильность зубных имплантатов, которая обусловливается размером, типом непосредственного первого контакта между имплантатом и подготовленным костным ложем [17]. Измерение стабильности путём анализа резонансной частоты (resonance frequency analysis, RFA) проводят с помощью измерительных устройств (например, Osstell), при этом результат даётся в диапазоне от 1 до 100 единиц ISQ (коэффициент стабильности имплантата) [18].
На первичную стабильность оказывают воздействие в основном такие параметры, как плотность кости, толщина кортикальной кости и высота альвеолярного отростка [19]. В связи с этим разработан различный макродизайн имплантатов. Так, по мнению S. Kreve и соавт. [20], резьба дентального имплантата напрямую влияет на первичную стабильность и остеоинтеграцию, для чего необходимо рассматривать изолированные характеристики, такие как дизайн, включающий форму, длину, диаметр имплантата, а также шаг резьбы, ширину резьбы, угол торца. F. Javed и соавт. [21], оценивая первичную (механическую) стабильность имплантата путём анализа базы данных за период
1983–2013 годов, подчеркнули важность достижения первичной стабильности для успешной интеграции имплантата, подчеркнув, что на начальную стабильность имплантата существенно влияют качество и количество кости, геометрия имплантата и хирургическая техника.
Форма корпуса имплантата
Форма корпуса имплантата (цилиндрическая, коническая, смешанная) также оказывает влияние на первичную стабильность и остеоинтеграцию (рис. 1) [22, 23].
В настоящее время всё более популярными становятся конические имплантаты, с учётом простоты их клинического применения, сокращённой последовательности препарирования костной ткани, меньших сроков заживления. N. Lozano-Carrascal и соавт. [24], в частности, определили, что дентальные имплантаты конической конструкции достигают более высокой первичной стабильности (измеряемой с помощью ISQ) и значений момента введения. Дело в том, что конические имплантаты оказывают боковое сжимающее воздействие на кортикальную кость, что может быть существенной причиной их повышенной первичной стабильности. D. Heimes и соавт. [25] сообщают, что среди гибридных форм демонстрируют повышенную первичную стабильность апикально-конические имплантаты.
Различная форма интегрируемого имплантата обоснована также плотностью костной ткани: например, цилиндрическую форму устанавливают в плотную кость типа D1–D2, конусовидную — в кость типа D3–D4, корневидную — в кость типа D2–D4 [26].

Рис. 1. Дизайн дентальных имплантатов. Иллюстрация принадлежит Conexao Sistemas e Protese Company, Brazil, распространяется по лицензии Creative Commons Attribution-NonCommercial-ShareAlike-3.0 [23].
Длина имплантата
Выбор такого параметра, как длина имплантата, зачастую определяется объёмом потери костной ткани и областью применения (рис. 2) [27]. Например, длинные дентальные имплантаты часто используются при больших плотности и высоте костной ткани [28], короткие — рекомендованы к применению в тех областях, где необходимо снизить вероятность повреждения соседних структур, например, верхнечелюстной пазухи.
В одних исследованиях описано, что первичная стабильность значительно увеличивается с увеличением длины имплантата [29], в других — что различная длина не определяет разницу параметров первичной стабильности [25]. Проведённый метаанализ показал, что короткие (≤6 мм) и более длинные (≥8,5 мм) имплантаты не имеют существенных различий в показателях выживаемости, что оставляет вопрос открытым для дальнейшего исследования [30]. D. Heimes и соавт. [25], наоборот, отмечают, что большая длина имплантата обеспечивает лучшую первичную стабильность, однако линейная зависимость заканчивается на 12 мм [25].
Диаметр имплантата
Имеет значение и диаметр имплантата. Различают имплантаты малого и большого диаметра. Исследования показывают, что больший диаметр имплантата обеспечивает лучшую первичную стабильность, поэтому диаметр считается наиболее важным параметром для распределения напряжения и нагрузки на конструкцию [31]. Так, показатели выживаемости имплантатов с уменьшенным диаметром в сравнении с обычным диаметром (дентальные имплантаты Straumann с поверхностью SLActive) в сравнительном исследовании

Рис. 2. Длина имплантата (l): а — стандартные (13 мм) и короткие (7 мм) цилиндрические и конические имплантаты (диаметр 4 мм); б — имплантаты с абатмен-тами. Иллюстрация распространяется по лицензии Creative Commons Attribution 4.0 (CC-BY 4.0) [27].

J. Herrmann и соавт. [32] составили 97,4% и 98,5% соответственно. Анализ RFA показал статистически значимые более низкие значения для имплантатов с уменьшенным диаметром, при этом удовлетворённость пациентов не имела существенной разницы. Таким образом, дентальные имплантаты Straumann с уменьшенным диаметром, демонстрируя немного меньшие показатели, чем у имплантатов обычного диаметра, имеют отличные показатели выживаемости и резонансной частоты.
Исследование G.E. Romanos и соавт. [33] показало, что имплантаты узкого диаметра (narrow diameter implant, NDI; диаметр ≤3,5 мм) могут быть установлены даже в местах с ограниченным пространством и костью. NDI представляют собой альтернативу имплантатам стандартного диаметра (standard diameter implant, SDI), которую можно использовать для расширения диапазона показаний к протезированию. Пятилетние показатели выживаемости и успешности NDI (97,3%) были немного выше, чем у SDI (94,9%) [33]. Исследование, проведённое среди 186 пациентов Саудовской Аравии [34], представило иные результаты: имплантаты диаметром 5 мм имели самый высокий показатель ранней выживаемости (98,72%), в то время как имплантаты диаметром 3,5 мм — 94,57%.
Резьба имплантата
Конструкция резьбы имплантата достоверно является решающим фактором начальной первичной и последующей вторичной стабильности [35].
Выделяют следующие характеристики макроконструкции имплантата: шаг резьбы; ширина и глубина резьбы; угол наклона резьбы; угол апикальной поверхности (рис. 3) [25].
Шаг резьбы имплантата является параметром, который определяется от центра одной резьбы до следующей резьбы по продольной оси имплантата [31]. Зубной имплантат с меньшим шагом характеризуется большим числом резьбы, что увеличивает поверхность имплантата и способствует рациональному распределению нагрузки. Однако данный вопрос является спорным, так как в исследовании L.C. Carmo Filho и соавт. [36] не обнаружено статистически значимой разницы между шагом резьбы 0,6 мм, 1,0 мм и 1,5 мм в отношении стабильности имплантата. Идеальным авторы считают шаг 0,8 мм для V-образной резьбы.
Ширина резьбы имплантата представляет собой расстояние между наиболее коронковой и наиболее апикальной частью резьбы. Ширина во многом
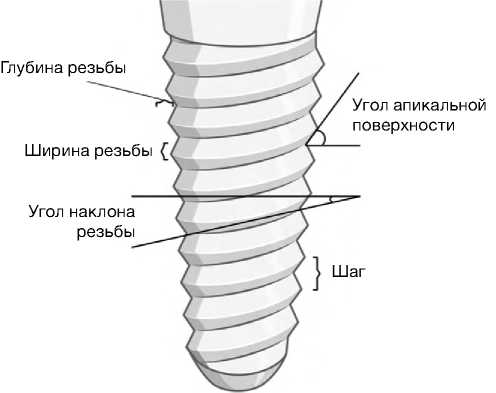
Шаг
Глубина резьбы
Угол наклона резьбы
Ширина резьбы
Угол апикальной поверхности
Рис. 3. Основные характеристики резьбы имплантата (угол апикальной поверхности — угол между поверхностью резьбы и горизонталью к продольной оси имплантата; шаг — расстояние от центра резьбы до следующего витка резьбы по продольной оси имплантата, или длина имплантата, делённая на количество витков резьбы; угол наклона резьбы — угол между спиралью резьбы и горизонталью к продольной оси имплантата; ширина резьбы — расстояние между самой коронковой и самой апикальной частью той же резьбы; глубина резьбы — расстояние между внешним контуром резьбы и телом основания имплантата) [25]. Иллюстрация распространяется по лицензии Creative Commons Attribution 4.0 International License.
определяет направление движения имплантата при его установке. Согласно результатам исследований, оптимальной шириной резьбы по биомеханическим характеристикам можно считать 0,19–0,23 мм [25].
Ширина резьбы тесно связана с таким параметром, как глубина резьбы, т.е. расстоянием между внешним контуром резьбы и корпусом основания имплантата. Глубина резьбы определяется расстоянием, на которое витки выступают из основания имплантата [37]. Большая глубина резьбы является выгодной из-за увеличения функциональной поверхности имплантата, что повышает первичную стабильность, однако может снизить точность установки. Итак, имплантаты с большей глубиной резьбы могут повысить первичную стабильность без снижения механической прочности [24]. Согласно исследованию M. Menini и соавт. [38], наиболее оптимальная глубина резьбы составляет 0,34–0,5 мм. Однако, несмотря на приведённые данные, необходимы дополнительные исследования in vivo и клинические испытания, чтобы подтвердить наблюдения.
Угол наклона резьбы определяет движение имплантата при его установке: чем он больше, тем меньше оборотов требуется имплантату для установки на всю его длину. Однако большой угол наклона винтовой линии резьбы может привести к продольному вращению имплантата под осевой нагрузкой. Угол наклона напрямую зависит от формы резьбы: так, V-образная резьба характеризуется оптимальным торцевым углом 30о, обратная контрфорсная резьба — углом 15о. К. Sadr и соавт. [39] определили, что наиболее благоприятны для успешной остеоинтеграции имплантаты с обратной резьбой с углами 20о и 30о, а также с трапециевидной резьбой с углом 35о.
Однако выбор характеристик резьбы часто определяется индивидуальными особенностями пациента, преимущественно в зависимости от типа костной ткани. Например, в костную ткань типа D1–D2 рекомендованы имплантаты с цилиндрическим профилем резьбы, а также с V-образной резьбой с маленьким шагом и глубиной резьбы. В костную ткань типа D3–D4 рекомендуют установку имплантатов с V-образной резьбой с увеличенным шагом и глубиной. Поэтому нельзя определённо сказать о преимуществе тех или иных характеристик резьбы [40].
Помимо свойств резьбы, важной, хотя и недостаточно освещённой в современной литературе характеристикой является количество витков дентального имплантата, так как их малое число не способно создать необходимую площадь поверхности, что при нагрузке может отрицательно сказаться на функционировании конструкции. В частности, в исследовании D. Kaplun и соавт. [41] определено, что 10 витков дентального имплантата MegaGen Implant по сравнению с 5 витками устройства Vitaplant VPKS обеспечивает большую площадь поверхности, которая повышает успех первичной стабильности и дальнейшей остеоинтеграции. В исследовании A. Falco и соавт. [42] имплантаты с крупной и самонареза-ющей резьбой показали значительно более низкие значения микроподвижности ( p <0,05) по сравнению с имплантатами с мелкой резьбой. Авторы сообщают, что геометрия имплантата и плотность кости являются основными факторами, влияющими на степень первичной стабильности протеза, а также что конструкции с крупной резьбой предпочтительны при низкой плотности кости.
В целом имплантаты следует подбирать индивидуально для каждого случая с учётом местных и общих факторов. Важно оценить биологическое состояние пациента и рассмотреть различные механические особенности в целом для конкретной клинической ситуации. Исследования многих авторов доказывают, что характеристики макроконструкции имплантата улучшают первичную стабильность и являются залогом успешной остеоинтеграции. Анализируя полученные данные, можно сделать выводы, что показатели резьбы зубного имплантата (шаг резьбы, ширина и глубина резьбы, угол наклона) и количество его витков напрямую влияют на площадь контакта имплантата и костной ткани, следовательно, на первичную стабильность, а в дальнейшем и на успешную остеоинтеграцию имплантатов, которая определяет эффективность ортопедического лечения.
ЗАКЛЮЧЕНИЕ
На основании представленных результатов анализа литературных данных можно заключить, что макродизайн дентального имплантата влияет на успех протезирования. Правильный выбор имплантата определяется конической формой, большим диаметром и длиной (до 12 мм), а также большей шириной и глубиной резьбы, меньшим шагом резьбы, большим количеством витков, что обеспечивает первичную стабильность конструкции (вследствие большей площади контакта дентального имплантата с окружающей костью). Именно эти характеристики, по нашему мнению, обеспечивают успех дентальной имплантации.
При низкой плотности кости имплантаты с меньшим шагом резьбы полезны за счёт увеличения площади контакта кости с имплантатом. Конфигурация микрорезьбы на шейке имплантата может улучшить формирование кости и распределение напряжений для имплантатов, вставленных в губчатую кость при немедленной нагрузке.
Необходимы дальнейшие исследования для изучения взаимодействия тканей организма с дентальными имплантатами, а также анализ влияния различных параметров на стимуляцию формирования костной ткани.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Источник финансирования. Авторы заявляют об отсутствии внешнего финансирования при подготовке рукописи.
Список литературы Влияние макродизайна дентального имплантата на успех протезирования
- Zhong S, Chen M, Gao R, Shu C. Dental implant restoration for dentition defects improves clinical efficacy, masticatory function and patient comfort. Am J Transl Res. 2022;14(9):6399–6406.
- Peng K, Zhou Y, Dai Y, et al. The effect of denture restoration and dental implant restoration in the treatment of dentition defect: a systematic review and meta-analysis. Ann Palliat Med. 2021;10(3):3267–3276. doi: 10.21037/apm-21-421
- Meade MJ, Dreyer CW. Tooth agenesis: An overview of diagnosis, aetiology and management. Jpn Dent Sci Rev. 2023;59:209–218. doi: 10.1016/j.jdsr.2023.07.001
- Sailer I, Karasan D, Todorovic A, et al. Prosthetic failures in dental implant therapy. Periodontol 2000. 2022;88(1):130–144. doi: 10.1111/prd.12416
- Никитина Л.И., Громова А.С. Стоматологическая реабилитация больных с полной (вторичной) адентией с использованием дентальных имплантатов // Acta Medica Eurasica. 2022. № 3. С. 29–35. [Nikitina LI, Gromova AS. Dental rehabilitation of patients with complete (secondary) adentia using dental implants. Acta Medica Eurasica. 2022;(3):29–35]. EDN: AOVHYG doi: 10.47026/2413-4864-2022-3-29-35
- Duong HY, Roccuzzo A, Stähli А, et al. Oral health‐related quality of life of patients rehabilitated with fixed and removable implant‐supported dental prostheses. Periodontol 2000. 2022;88(1):201–237. doi: 10.1111/prd.12419
- Inchingolo AM, Malcangi G, Ferrante L, et al. Surface coatings of dental implants: A review. J Funct Biomater. 2023;14(5):287. doi: 10.3390/jfb14050287
- Hao CP, Cao NJ, Zhu YH, Wang W. The osseointegration and stability of dental implants with different surface treatments in animal models: A network meta-analysis. Sci Rep. 2021;11(1):13849. doi: 10.1038/s41598-021-93307-4
- Chatzopoulos GS, Wolff LF. Survival rates and factors affecting the outcome following immediate and delayed implant placement: A retrospective study. J Clin Med. 2022;11(15):4598. doi: 10.3390/jcm11154598
- Jain S, Hemavardhini A, Ranjan M, et al. Evaluation of survival rates of dental implants and the risk factors: A retrospective follow-up study. Cureus. 2024;16(3):e55360. doi: 10.7759/cureus.55360
- Yang Y, Hu H, Zeng M, et al. The survival rates and risk factors of implants in the early stage: A retrospective study. BMC Oral Health. 2021;21(1):293. doi: 10.1186/s12903-021-01651-8
- Kupka JR, König J, Al-Nawas B, et al. How far can we go? A 20-year meta-analysis of dental implant survival rates. Clin Oral Invest. 2024;28(10):541. doi: 10.1007/s00784-024-05929-3
- Ryoo KS, Kim PJ, Kim S, et al. A retrospective study of the longterm survival of RESTORE dental implants with resorbable blast media surface. J Periodontal Implant Sci. 2023;53(6):444–452. doi: 10.5051/jpis.2203340167
- Chrcanovic BR, Albrektsson T, Wennerberg A. Reasons for failures of oral implants. J Oral Rehabil. 2014;41(6):443–476. doi: 10.1111/joor.12157
- Walter N, Stich T, Docheva D, et al. Evolution of implants and advancements for osseointegration: A narrative review. Injury. 2022;53(3):S69–S73. doi: 10.1016/j.injury.2022.05.057
- Хаитов А.К., Стрельников Е.В., Королев А.А. Механизмы и факторы, влияющие на остеоинтеграцию дентальных имплантатов (обзор литературы) // Тверской медицинский журнал. 2022. № 5. С. 53–55. [Khaitov AK, Strelnikov EV, Korolev AA. Mechanisms and factors, affecting the osseointegration of dental implants (literature review). Tverskoi meditsinskii zhurnal. 2022;(5):53–55]. EDN: EHDCVM
- Olmedo-Gaya MV, Romero-Olid MN, Ocaña-Peinado FM. Influence of different surgical techniques on primary implant stability in the posterior maxilla: A randomized controlled clinical trial. Clin Oral Investig. 2023;27(7):3499–3508. doi: 10.1007/s00784-023-04962-y
- Султанов А.А., Первов Ю.Ю., Яценко А.К. Физико-химические свойства имплантатов и их взаимодействие с окружающими тканями и средами полости рта (обзор литературы) // Вятский медицинский вестник. 2019. № 2. С. 80–86. [Sultanov AA, Pervov Yu, Yatsenko AK. Physical and chemical properties of implants, their interaction with surrounding tissues and environments of the oral cavity (literature review). Medical newsletter of Vyatka. 2019;(2):80–86]. EDN: WRSCOO
- Ivanova V, Chenchev I, Zlatev S, Mijiritsky E. Correlation between primary, secondary stability, bone density, percentage of vital bone formation and implant size. Int J Environ Res Public Health. 2021;18(13):6994. doi: 10.3390/ijerph18136994
- Kreve S, Ferreira I, da Costa Valente ML, dos Reis AC. Relationship between dental implant macro-design and osseointegration: A systematic review. Oral Maxillofac Surg. 2024;28(1):1–14. doi: 10.1007/s10006-022-01116-4
- Javed F, Ahmed HB, Crespi R, Romanos GE. Role of primary stability for successful osseointegration of dental implants: Factors of influence and evaluation. Interv Med Appl Sci. 2013;5(4):162–167. doi: 10.1556/IMAS.5.2013.4.3
- Saha S, Roy S. Metallic dental implants wear mechanisms, materials, and manufacturing processes: A literature review. Materials (Basel). 2023;16(1):161. doi: 10.3390/ma16010161
- Elias CN. Factors affecting the success of dental implants. In book: Implant dentistry: A rapidly evolving practice. ResearchGate; 2011. doi: 10.5772/18746
- Lozano-Carrascal N, Salomó-Coll O, Gilabert-Cerdà M. Effect of implant macro-design on primary stability: A prospective clinical study. Med Oral Patol Oral Cir Bucal. 2016;21(2):e214–e221. doi: 10.4317/medoral.21024
- Heimes D, Becker P, Pabst A, et al. How does dental implant macrogeometry affect primary implant stability? A narrative review. Int J Implant Dent. 2023;9(1):20. doi: 10.1186/s40729-023-00485-z
- Студеникин Р.В., Сущенко А.В., Мамедо А.А. Влияние геометрических параметров дентальных имплантатов на вторичную стабильность и процесс остеоинтеграции в зависимости от типа кости // Эндодонтия Today. 2023. Т. 21, № 2. С. 148–153. [Studenikin RV, Sushchenko AV, Mamedo AA. Influence of geometrical parameters of dental implants on secondary stability and osseointegration process depending on the type of bone. Endodontics Today. 2023;21(2):148–153]. EDN: KJICRI doi: 10.36377/1683-2981-2023-21-2-148-153
- Gehrke SA, Frugis VL, Shibli JA, et al. Influence of implant design (cylindrical and conical) in the load transfer surrounding long (13 mm) and short (7 mm) length implants: A photoelastic analysis. Оpen Dent J. 2016:10:522–530. doi: 10.2174/1874210601610010522
- Huang YuC, Huang YeC, Ding SJ. Primary stability of implant placement and loading related to dental implant materials and designs: A literature review. J Dent Sci. 2023;18(4):1467–1476. doi: 10.1016/j.jds.2023.06.010
- Aragoneses JM, Aragoneses J, Brugal VA, et al. Relationship between implant length and implant stability of single-implant restorations: A 12-month follow-up clinical study. Medicina (Kaunas). 2020; 56(6):263. doi: 10.3390/medicina56060263
- Vazouras K, de Souza AB, Gholami H, et al. Effect of time in function on the predictability of short dental implants (≤6 mm): A meta-analysis. J Oral Rehabil. 2020;47(3):403–415. doi: 10.1111/joor.12925
- Cahyaningtyas NA, Miranda A, Metta P, Bawono CA. Dental implant macrodesign features in the past 10 years: A systematic review. J Indian Soc Periodontol. 2023;27(2):131–139. doi: 10.4103/jisp.jisp_676_21
- Herrmann J, Hentschel A, Glauche I, et al. Implant survival and patient satisfaction of reduced diameter implants made from a titanium-zirconium alloy: A retrospective cohort study with 550 implants in 311 patients. J Craniomaxillofac Surg. 2016;44(12):1940–1944. doi: 10.1016/j.jcms.2016. 09.007
- Romanos GE, Schesni A, Nentwig GH, et al. Impact of implant diameter on success and survival of dental implants: An observational cohort study. Prosthesis. 2023;5(3):888–897. doi: 10.3390/prosthesis5030062
- Mously EA. Impact of implant diameter on the early survival rate of dental implants in the Saudi population: A one-year retrospective study. Cureus. 2023;15(4):e37765. doi: 10.7759/cureus.37765
- Valente F, Scarano A, Murmura G, et al. Collagen fibres orientation in the bone matrix around dental implants: Does the implant’s thread design play a role? Int J Mol Sci. 2021;22(15):7860. doi: 10.3390/ijms22157860
- Carmo Filho LC, Faot F, Madruga MM, et al. Effect of implant macrogeometry on peri-implant healing outcomes: A randomized clinical trial. Clin Oral Investig. 2019;23(2):567–575. doi: 10.1007/s00784-018-2463-5
- Moulyashree M, Mahantesha S. Configurations of implant threads: A review. Sch J Dent Sci. 2023;10(5):86–90. doi: 10.36347/sjds.2023.v10i05.002
- Menini M, Bagnasco F, Calimodio I, et al. Influence of implant thread morphology on primary stability: A prospective clinical study. Biomed Res Int. 2020;2020:6974050. doi: 10.1155/2020/6974050
- Sadr K, Pakdel SM. A 3-D finite element analysis of the effect of dental implant thread angle on stress distribution in the surrounding bone. J Dent Res Dent Clin Dent Prospects. 2022;16(1):53–61. doi: 10.34172/joddd.2022.009
- Наумович С.А., Головко А.И. Анализ факторов, влияющих на процесс остеоинтеграции дентальных имплантатов при планировании ортопедического лечения // Современная стоматология. 2019. № 3. С. 44–50. [Naumovich SA, Golovko AI. Analysis of factors affecting the process of osseointegration of dental implants when planning orthopedic treatment. Sovremennaia stomatologiia. 2019;(3):44–50]. EDN: RKKNTY
- Kaplun D, Avetikov D, Lokes К, Ivanytska O. Comparative characteristics of the properties of dental implants depending on the design, shape and surface in the experiment. Stomatolo gija.2023;25(1):21–25.
- Falco A, Berardini M, Trisi P. Correlation between implant geometry, implant surface, insertion torque, and primary stability: In vitro biomechanical analysis. Int J Oral Maxillofac Implants. 2018;33(4):824–830. doi: 10.11607/jomi.6285


