Влияние непароксизмальной фибрилляции предсердий на клинические и эхокардиографические показатели респондеров кардиоресинхронизирующей терапии в отдаленном послеоперационном периоде (одноцентровое ретроспективное обсервационное исследование)
Автор: Глумсков А.Б., Дурманов С.С., Ушаков Р.Ю., Базылев В.В.
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: Клинические исследования
Статья в выпуске: 1 т.41, 2026 года.
Бесплатный доступ
Обоснование. Фибрилляция предсердий (ФП) – распространенная и сложная проблема для пациентов с сердечной недостаточностью (СН). При этом ФП и СН образуют синергическое взаимодействие. Эффективным методом лечения определенных групп больных с СН является сердечная ресинхронизирующая терапия (СРТ). Учитывая данный факт, отрицательная динамика эхокардиографических показателей у пациентов с эффективной СРТ и непароксизмальной ФП представляет интерес для изучения. Цель: оценка влияния непароксизмальной ФП на клинические и эхокардиографические показатели у респондеров СРТ в отдаленном послеоперационном периоде. Материал и методы. Выполнено одноцентровое ретроспективное обсервационное исследование 608 пациентов, которым за период с 2009 по 2022 гг. выполнялась первичная имплантация устройства СРТ (-Р / -Д). Ответ на СРТ оценивался в сроке наилучшей динамики показателей. Отобрано 139 пациентов. Всем больным с непароксизмальной ФП выполнялась радиочастотная аблация (РЧА) атриовентрикулярного (АВ) соединения. По результатам ответа на СРТ сформировано две группы пациентов. В качестве первичной конечной точки принят факт летального исхода от любых причин в отдаленном периоде наблюдения. Результаты. Пациенты сформированных групп с непароксизмальной ФП и с синусовым ритмом были сопоставимы по демографическим и исходным клиническим характеристикам, за исключением более высокой частоты транзиторной ишемической атаки (ТИА) / острого нарушения мозгового кровообращения (ОНМК) и более низкого функционального статуса в группе с ФП. Результаты эхокардиографических данных в преди послеоперационном периодах статистически значимо отличались по большинству линейных и объемных показателей. Исключение составили конечно-диастолический объем (КДО) и фракция выброса (ФВ) левого желудочка (ЛЖ). В группе с синусовым ритмом зарегистрировано статистически значимое снижение частоты встречаемости выраженной клапанной недостаточности, а также отмечено уменьшение средних значений объема предсердий и размеров правых отделов сердца. Послеоперационный анализ выявил положительную динамику большинства параметров в обеих группах, однако отсутствовала значимая динамика размеров правого желудочка (ПЖ) и градиента трикуспидальной регургитации (ТР). В отдаленном периоде межгрупповые различия по ФВ (ФСс) и КДО, оцениваемым по методу Симпсона (КДОс), а также по степени митральной регургитации (МР) не достигли статистической значимости, однако пациенты после РЧА АВ-соединения имели большие средние размеры правых камер сердца. Однофакторный регрессионный анализ выявил статистически значимое влияние на общую летальность наличия предоперационной ТР и МР: ТР 2-й ст. (ОШ = 6,0; 95% ДИ ОШ 1,1–32,5), ТР 3-й ст. (ОШ = 8,7; 95% ДИ ОШ 1,3–57,0) и МР 3-й ст. (ОШ = 9,6; 95% ДИ ОШ 2,9–31,7). В построенной многофакторной модели логистической регрессии наличие тяжелой МР в предоперационном периоде повышало шанс летальности (ОШ = 7,2; 95% ДИ ОШ 1,7–30,1). Общая летальность составила 19,4% (n = 27), статистически значимые межгрупповые различия в показателях отдаленной выживаемости не выявлены (p = 0,202). Выводы. Линейные и объёмные показатели правых камер сердца у респондеров СРТ с непароксизмальной ФП превышали таковые у пациентов с синусовым ритмом. В данной группе чаще диагностировалась значительная степень регургитации обоих АВ клапанов, сохраняющаяся в отдалённом периоде. Связь ФП с показателем отдалённой летальности от любых причин не достигла статистической значимости.
Непароксизмальная фибрилляция предсердий, сердечная ресинхронизирующая терапия, радиочастотная аблация, респондер
Короткий адрес: https://sciup.org/149150637
IDR: 149150637 | УДК: 616.12-089.168.1-085:616.12-008.313-073.43-092.4 | DOI: 10.29001/2073-8552-2025-41-1-64-73
Impact of non-paroxysmal atrial fibrillation on clinical and echocardiographic outcomes in cardiac resynchronization therapy responders in the late postoperative period (single-center retrospective observational study)
Introduction. Atrial fibrillation (AF) is a common and complex problem in patients with heart failure (HF). At the same time, AF and HF form a synergistic interaction. Cardiac resynchronization therapy (CRT) is an effective method of treating certain groups of patients with HF. In view of this fact, the negative dynamics of echocardiographic parameters in patients with effective CRT and nonparoxysmal AF is of interest for study. Aim: To assess impact of non-paroxysmal AF on clinical and echocardiographic parameters in CRT responders at the late postoperative period. Material and Methods. A single-center retrospective observational study was performed on 608 patients who underwent primary implantation of the CRT (-R / -D) between 2009 and 2022. The response to CRT was assessed at the time of the best dynamics of the parameters. 139 patients were selected. All patients with non-paroxysmal AF underwent radiofrequency ablation (RFA) of the atrioventricular node. Two groups of patients were formed based on this criterion. The primary endpoint was all-cause mortality in the long-term follow-up period. Results. Descriptive statistics did not reveal a significant intergroup difference in demographic and basic clinical characteristics (p > 0.05), with the exception of a higher incidence of TIA/He also has a lower functional status in the group with AF. The results of echocardiographic data in the preand postoperative periods differed in most linear and volumetric parameters, with the exception of finite diastolic volume (CDV) and LVEF. In the sinus rhythm group, there was a statistically significant decrease in the incidence of severe valvular insufficiency, as well as significantly lower atrial volume and size of the right heart (p < 0.05). Postoperative analysis revealed positive dynamics of most parameters in both groups, however, there was no significant dynamics in the size of the pancreas and the TP gradient. In the long-term period, intergroup differences in LVEF, CDOs, and MR degree did not reach statistical significance, however, patients after RF AB connection had large right heart chambers. A single-factor analysis revealed statistically significant associations of overall mortality with art. (OR = 6.0; 95% CI 1.1–32.5), TR 3 art. (OR = 8.7; 95% CI 1.3–57.0) and MR 3 art. (OR = 9.6; 95% CI 2.9–31.7). According to the results of multifactorial regression analysis, the presence of severe MR in the preoperative period was associated with an increased chance of mortality (OR = 7.2; 95% CI 1.7 – 30.1). The overall mortality rate was 19.4% (n = 27), and there was no intergroup difference in long-term survival (p = 0.202). Conclusion. Linear and volumetric parameters of the right heart chambers in CRT responders with nonparoxysmal AF were higher than those in patients with sinus rhythm. This group was more likely to have significant regurgitation of both AV valves, which persisted into the long-term follow-up. The association between AF and long-term all-cause mortality did not reach statistical significance.
Текст научной статьи Влияние непароксизмальной фибрилляции предсердий на клинические и эхокардиографические показатели респондеров кардиоресинхронизирующей терапии в отдаленном послеоперационном периоде (одноцентровое ретроспективное обсервационное исследование)
Сердечная недостаточность (СН) является основной причиной заболеваемости и смертности во всем мире, ее распространенность в развитых странах составляет 1–2% от общей численности взрослого населения [1]. Фибрилляция предсердий (ФП), часто встречающаяся у пациентов с СН, в среднем диагностируется у 25% пациентов [2]. При этом ФП и СН образуют сложное синергическое взаимодействие. Хронически повышенное давление в левом предсердии, вызванное дисфункцией левого желудочка (ЛЖ), вызывает структурное и электрическое ремоделирование предсердий, создавая основу для ФП. Распространенность ФП увеличивается с ростом тяжести СН: от 10% при II функциональном классе (ФК) Нью-Йоркской кардиологической ассоциации (NYHA) до 50% при IV ФК по NYHA [3]. В свою очередь ФП может снижать сердечный выброс из-за потери систолы предсердий и быстрого нерегулярного времени наполнения ЛЖ и может быть связана с худшими исходами у пациентов с существующей СН. Взаимосвязь еще больше осложняется сопутствующими провоспалительными заболеваниями, такими как диабет, ожирение и гипертония, а также сложными нейрогормональными взаимодействиями [2].
В зависимости от длительности ФП значительная функциональная митральная регургитация (МР) встречается у 4–8% пациентов с пароксизмальной формой и в 28% случаев с постоянной ФП. Значительная трикуспидальная регургитация (ТР) выявляется в среднем у 25% пациентов с постоянной ФП длительностью более 10 лет [4]. Важно отметить, что возникновению функциональной регургитации атриовентрикулярных (АВ) клапанов у пациентов с непароксизмальной формой ФП и дилатацией предсердий, но с нормальными размерами и функцией желудочков, не уделяется должного внимания, а ее специфические механизмы возникновения все еще остаются до конца неясными [5].
Известно, что сердечная ресинхронизирующая терапия (СРТ) является доказанным и эффективным методом лечения больных с СН со сниженной фракцией выброса (ФВ) ЛЖ и блокадой левой ножки пучка Гиса. Учитывая данный факт, появление клапанной недостаточности в группе пациентов с эффективной СРТ (обратное ремоделирование сердца, рост ФВ ЛЖ, уменьшение ФК хронической сердечной недостаточности (ХСН) по NYHA) и непароксизмальной ФП представляет дополнительный интерес для изучения.
Как правило, наличие ФП являлось основным критерием исключения из крупных рандомизированных контролируемых исследований. Однако, согласно статистике, около 40% реципиентов СРТ уже имели данное нарушение ритма во время имплантации, а у 20–24% пациентов после имплантации регистрировалась впервые возникшая ФП [6]. При этом существует мнение, что данная группа пациентов после имплантации СРТ имеют более высокую отдаленную летальность [7, 8].
Цель исследования: оценка влияния непароксизмальной ФП на клинические и эхокардиографические показатели у респондеров СРТ в отдаленном послеоперационном периоде.
Материал и методы
Выполнено одноцентровое ретроспективное обсервационное исследование. Протокол исследования был одобрен локальным комитетом по этике (№ 110 от 02.05.2024 г.). Демографические, клинические, электрокардиографические и эхокардиографические данные были проанализированы в электронных историях болезни 608 пациентов, кому за период с 2009 по 2022 гг. выполнялась первичная имплантация устройства СРТ (-Р / -Д). Критериями для имплантации являлись: ХСН II–IV ФК по NYHA, ФВ ЛЖ ≤ 35%, ширина комплекса QRS 130 мс и более, наличие блокады левой ножки пучка Гиса. Все пациенты получали оптимальную медикаментозную терапию как до, так и после имплантации в соответствии с актуальными клиническими рекомендациями1. Оценка толерантности к физической нагрузке и ФК ХСН исследуемых осуществлялась на основании сбора анамнеза, клинических данных и результатов теста 6-минутной ходьбы (ТШХ)2.
Ретроспективно оценивался срок наилучшей динамики показателей в течение всего периода наблюдения (медиана срока наблюдения – 82,5 [53; 100] мес.) по следующим критериям: ФК ХСН по NYHA, ФВ ЛЖ, КДО ЛЖ. В зависимости от выраженности ответа по данным критериям пациенты были разделены на 2 группы: нере-спондеры при недостаточной или отрицательной динамике клинико-диагностических показателей (рост ФВ ЛЖ < 10%, уменьшение КДО ЛЖ < 15%, увеличение ФК ХСН по
NYHA), респондеры – при явно положительной динамике, т. е. уменьшении ФК ХСН по NYHA, росте ФВ ЛЖ на 10% и более, снижении КДО ЛЖ ≥ 15% [9]. Всем пациентам с непароксизмальной ФП вторым этапом хирургического лечения после СРТ выполнялась радиочастотная аблация (РЧА) АВ-соединения.
Критерии включения:
-
• возраст старше 18 лет;
-
• наличие у пациентов положительного ответа на СРТ (респондеры);
-
• наличие результатов эхокардиографии в пред- и послеоперационном периодах наблюдения;
-
• срок послеоперационного наблюдения ≥ 12 мес.
Критерии исключения:
-
• врожденные и приобретенные пороки, аневризма ЛЖ, хирургическая коррекция которых планировалась в течение срока наблюдения;
-
• операция экстракции эндокардиального электрода в анамнезе.
Согласно вышеуказанным условиям, отобрано 139 пациентов, которые были разделены на две группы по критерию проведения РЧА АВ-соединения и наличия непароксизмальной ФП соответственно. Клинико-демографическая и эхокардиографическая характеристика групп пациентов представлена в таблице 1.
Таблица 1 . Клинико-демографическая и эхокардиографическая характеристика групп пациентов
Table 1 . Clinical-demographic and echocardiographic characteristics of patient groups
|
Показатель |
Группа СРТ с синусовым ритмом, n = 82 |
Группа СРТ с непароксизмальной ФП, n = 57 |
p |
|
Мужской пол, n (%) |
62 (75,6) |
44 (77,2) |
0,829 |
|
Возраст, лет |
62,8 ± 8,0 |
63,6 ± 6,9 |
0,521 |
|
Индекс массы тела, кг/м2 |
29,7 ± 6,0 |
30,0 ± 5,0 |
0,809 |
|
Гипертоническая болезнь, n (%) |
69 (84,1) |
49 (85,9) |
0,768 |
|
Сахарный диабет, n (%) |
19 (23,2) |
10 (17,5) |
0,422 |
|
Ишемическая болезнь сердца, n (%) |
20 (24,4) |
9 (15,8) |
0,220 |
|
Транзиторная ишемическая атака / острое нарушение мозгового кровообращения, n (%) |
2 (2,4) |
9 (15,8) |
0,004 |
|
Хроническая обструктивная болезнь легких, n (%) |
12 (14,6) |
9 (15,8) |
0,852 |
|
Длительность наблюдения, мес. |
75 [57; 112] |
72 [51; 100] |
0,465 |
|
Медиана кумулятивного процента бивентрикулярной стимуляции, % |
100 [99; 100] |
100 [99; 100] |
0,877 |
|
СРТ-Д, n (%) |
13 (15,9) |
11 (19,3) |
0,377 |
|
ФК ХСН по NYHA до СРТ, n (%) |
2–29 (35,4) 3–46 (56,1) 4–7 (8,5) |
2–14 (24,6) 3–30 (52,6) 4–13 (22,8) |
0,047 |
|
ФК ХСН по NYHA в отдаленном периоде после СРТ, n (%) |
0–3 (3,7) 1–38 (46,3) 2 – 36 (43,9) 3 – 5 (6,0) |
0–0 1–21 (36,8) 2 – 27 (51,9) 3 – 9 (15,8) |
0,110 |
|
Ширина QRS комплекса до СРТ, мс |
168,8 ± 17,8 |
156 ± 13,1 |
0,087 |
|
Ширина QRS комплекса в отдаленном периоде после СРТ, мс |
140,1 ± 15,1 |
135,5 ± 18,3 |
0,240 |
|
Смертность от любых причин, n (%) |
13 (15,9) |
14 (24,6) |
0,202 |
Эхокардиографические показатели
|
ФВс, % |
25,4 ± 5,4 |
25,9 ± 7,1 |
0,588 |
|
КДОс, мл |
278,6 ± 68,5 |
266,8 ± 86,3 |
0,369 |
|
Степень МР |
0–1 (1,2) 1–43 (52,4) 2–21 (25,6) 3–17 (20,7) |
0–0 1–15 (26,3) 2–20 (35,1) 3–22 (38,6) |
0,011 |
|
Степень ТР |
0–21 (25,6) 1–54 (65,9) 2–3 (3,7) 3–4 (4,9) |
0–2 (3,5) 1–29 (50,9) 2–19 (33,3) 3–7 (12,3) |
0,001 |
|
Объем левого предсердия, мл |
94,5 ± 28,8 |
145,5 ± 56,9 |
0,001 |
|
ФК ТК, мм |
33,9 ± 3,8 |
40,2 ± 5,9 |
0,001 |
|
Размер правого желудочка, мм |
31,7 ± 6,4 |
37,0 ± 7,4 |
0,001 |
|
Объем правого предсердия, мл |
63,1 ± 19,9 |
102,2 ± 36,5 |
0,001 |
|
Градиент ТР, мм рт. ст. |
23,0 ± 10,5 |
28,7 ± 9,9 |
0,023 |
|
TAPSE |
17,7 ± 2,8 |
15,9 ± 2,9 |
0,001 |
Имплантация устройств осуществлялась согласно современным рекомендациям1 по стандартной трансвенозной эндокардиальной методике с установкой трех электродов: предсердного электрода в область ушка правого предсердия, правожелудочкового электрода в область межжелудочковой перегородки и левожелудочкового электрода в боковую или заднебоковую ветвь коронарного синуса с расположением кончика электрода в базальных / средних отделах боковой стенки ЛЖ. Использовались электронные устройства для СРТ следующих производителей: «Medtronic» (InSync III, Syncra, Consalta, Maximo II, Concerto II, Protecta); «BIOTRONIK SE & Co. KG» (Stratos LV-T, Lumax 540 HF-T, Evia HF, Iforia HF, Intica Neo 7); «St. Jude Medical» (Anthem); «Boston Scientific CorporatIon» (Contak Renewal TR2, CONTAK RENEWAL 4).
Комбинированные системы с функцией кардиоверсии дефибрилляции имплантировались преимущественно с целью вторичной профилактики внезапной сердечной смерти. Всего было имплантировано 24 СРТ-Д (17,3%), из них 10 устройств пациентам с ишемической болезнью сердца.
Консервативное ведение как стационарного, так и амбулаторного звена было направлено на получение пациентами оптимальной многокомпонентной медикаментозной терапии по основному и по сопутствующим заболеваниям. Всем больным в раннем послеоперационном периоде проводили подбор межжелудочковой задержки для достижения минимальной ширины комплекса QRS. В послеоперационном периоде выполняли плановую рутинную оценку работы СРТ-Р (-Д), динамическую эхокар-диогрфию.
Эхокардиографические исследования проводили на основании действующих рекомендаций1 с использованием ультразвуковых диагностических систем (General Electric) Vivid 9, Vivid 7 Pro с датчиками с изменяемой частотой от 1,5/3, до 2,3/4,6 МгГц – для торакальных исследований.
В качестве первичной конечной точки был принят факт наступления летального исхода от любых причин в отдаленном периоде наблюдения.
Статистический анализ осуществляли с использованием программы IBM SPSS STATISTICS v.26. Нормально распределенные количественные показатели представлены средним значением и стандартным отклонением ( М ± SD ) или медианой и межквартильным промежутком, Me [ Q1 ; Q3 ] – при отсутствии нормального распределения. Проверку нормальности распределения признаков проводили с помощью критерия Колмогорова – Смирнова. Номинальные данные описывали с указанием абсолютных и относительных частот, n (%). Для сравнения нормально распределенных количественных показателей в двух независимых группах использовали критерий Стьюдента, при распределении, отличном от нормального, – критерий Манна – Уитни. Для сравнения количественных показателей до и после операции применяли парный критерий Стьюдента. Сравнение номинальных показателей в двух независимых группах проводили при помощи χ 2 -критерия Пирсона. Частоты вcтречаемости до и после операции сравнивали по критерию Мак-Немара.
Для определения предикторов летальности в отдаленном послеоперационном периоде были построены однофакторные и многофакторная модели логистической регрессии. Оценку функции выживаемости пациентов проводили по методу Каплана – Мейера.
Критический уровень значимости при проверке статистических гипотез составлял 0,05.
Результаты
Пациенты групп с непароксизмальной ФП и с синусовым ритмом были сопоставимы по демографическим и исходным клиническим характеристикам (см. табл. 1), за исключением более высокой частоты транзиторной ишемической атаки (ТИА) / острого нарушения мозгового кровообращения (ОНМК) и более низкого исходного функционального статуса в группе с непароксизмальной ФП. Не обнаружено статистически значимой разницы в частоте имплантации комбинированных систем с функцией кардиоверсии дефибрилляции между группами выживших и умерших пациентов (18,5 против 16,9% соответственно, p = 0,115). Результаты предоперационной эхокардиографии продемонстрировали статистически значимую разницу по большинству линейных и объемных показателей между группами, за исключением конечно-диастолического объема (КДОс) и ФВс, оцениваемых по методу Симпсона. В группе с синусовым ритмом зарегистрировано статистически значимое снижение частоты встречаемости выраженной клапанной недостаточности, а также отмечены существенно меньшие показатели объёма предсердий и размеров правых отделов сердца.
Сравнительный анализ послеоперационных эхокардиографических показателей продемонстрировал наличие положительной динамики большинства параметров в обеих исследуемых группах. В группе пациентов с синусовым ритмом не наблюдалось регресса размеров правого желудочка (ПЖ), отсутствовала динамика степени и градиента ТР. Аналогичная картина отмечалась в группе пациентов с ФП, где не зафиксировано статистически значимых изменений линейных размеров ПЖ, объема правого предсердия и градиента ТР (табл. 2).
В отдаленном периоде не было обнаружено статистически значимой разницы между группами по следующим ультразвуковым параметрам: ФВс, КДОс и степень МР. Однако линейные и объемные показатели правых камер сердца в группе пациентов, перенесших РЧА АВ-сое-динения, демонстрировали более высокие значения по сравнению с группой сравнения (табл. 3).
Для удобства сравнения тяжести МР и ТР в отдаленном периоде наблюдения эхокардиографические данные были разделены на четыре категории: 1-я – отсутствие или легкая степень регургитации без прогрессирования, 2-я – отсутствие или легкая недостаточность клапана с прогрессированием до значительной (умеренной – тяжелой) степени, 3-я – значительная регургитация с улучшением до отсутствия или легкой степени и 4-я – значительная степень без улучшения (рис. 1). В группе с синусовым ритмом преобладали пациенты с минимальными проявлениями клапанной недостаточности (51,2% – для МР и 91,5% для ТР) без прогрессирования таковой в отдаленном периоде, а также больные с уменьшением МР до минимальных показателей (43,9%). При этом в группе с хронической ФП отмечался явный регресс показателей МР и ТР после СРТ (61,4% для МР и 35,1% – для ТР). Чуть меньшую группу составляли пациенты с минимальными проявлениями клапанной недостаточности без прогрессирования в послеоперационном периоде (24,6% – для МР и 49,1% – для ТР). Категория со значительной МР и ТР без улучшения была представлена преимущественно
Таблица 2 . Динамика показателей эхокардиографии в предоперационном и отдаленном периодах наблюдения в группах
Table 2 . Dynamics of echocardiography parameters in preoperative and late follow-up periods in groups
|
Показатель |
Группа СРТ с непароксизмальной ФП, n = 57 |
Группа СРТ с синусовым ритмом, n = 82 |
||||
|
Предоперационный период |
Послеоперационный период |
p |
Предоперационный период |
Послеоперационный период |
p |
|
|
ФВс, % |
25,9 ± 7,1 |
47,9 ± 12,3 |
0,001 |
25,4 ± 5,4 |
46,3 ± 9,7 |
0,001 |
|
КДОс, мл |
266,8 ± 86,3 |
161,3±57,1 |
0,001 |
278,6 ± 68,5 |
166,8 ± 48,8 |
0,001 |
|
МР, степень |
0–0 1–15 (26,3%) 2–20 (35,1%) 3–22 (38,6%) |
0–2 (3,5%) 1–47 (82,5%) 2–7 (12,3%) 3–1 (1,8%) |
0,001 |
0–1 (1,2%) 1–43 (52,4%) 2–21 (25,6%) 3–17 (20,7%) |
0–5 (6,1%) 1–73 (89,0%) 2–3 (3,7%) 3–1 (1,2%) |
0,001 |
|
Объем левого предсердия, мл |
145,5 ± 56,9 |
133,1 ± 45,5 |
0,030 |
94,5 ± 28,8 |
77,7 ± 28,3 |
0,001 |
|
Степень ТР |
0–2 (3,5%) 1–29 (50,9%) 2–19 (33,3%) 3–7 (12,3%) |
0–2 (3,5%) 1–46 (80,7%) 2–6 (10,5%) 3–3 (5,3%) |
0,003 |
0–21 (25,6%) 1–54 (65,9%) 2–3 (3,7%) 3–4 (4,9%) |
0–9 (11,0%) 1–71 (86,6%) 2–2 (2,4%) 3–0 |
0,384 |
|
ФК ТК, мм |
40,2 ± 5,9 |
37,5 ± 5,3 |
0,002 |
33,9 ± 3,8 |
32,5 ± 3,9 |
0,014 |
|
Размер правого желудочка, мм |
37,0 ± 7,4 |
35,2 ± 6,9 |
0,079 |
31,7 ± 6,4 |
30,8 ± 4,6 |
0,212 |
|
Объем правого предсердия, мл |
102,2 ± 36,5 |
100,9 ± 36,1 |
0,817 |
63,1 ± 19,9 |
55,7 ± 13,9 |
0,005 |
|
Градиент ТР, мм рт. ст. |
28,7 ± 9,9 |
26,1 ± 8,4 |
0,146 |
23,0 ± 10,5 |
23,0 ± 8,9 |
0,997 |
|
TAPSE |
15,9 ± 2,9 |
18,5 ± 2,5 |
0,001 |
17,7 ± 2,8 |
19,4 ± 2,1 |
0,001 |
Таблица 3 . Межгрупповое сравнение эхокардиографических показателей в отдаленном послеоперационном периоде
Table 3 . Intergroup comparison of echocardiographic parameters in the late postoperative period
При построении однофакторных моделей логистической регрессии выявлены следующие статистически значимые категориальные предикторы летальности: ТР 2-й степени (ОШ = 6,0; 95% ДИ 1,1–32,5), ТР 3-й степени ОШ = 8,7 (95% ДИ 1,3–57,0) и МР 3-й степени (ОШ = 9,6; 95% ДИ 2,9–31,7) (табл. 4). Пациенты с регургитацией 0–1 степени составили референтную группу. Результаты многофакторного регрессионного анализа показали, что наличие тяжелой степени МР в предоперационном периоде влияло на повышение шансов летальности (ОШ = 7,2; 95% ДИ ОШ 1,7–30,1). Построенная многофакторная модель логистической регрессии статистически значима ( χ 2 = 19,824; р = 0,001). Коэффициенты детерминации: Найджелкерка – 0,212, Кокса – Снелла – 0,133.
Общая летальность составила 19,4% (n = 27 случаев). Статистически значимой разницы в показателях отдаленной выживаемости между исследуемыми группами пациентов не выявлено ( p = 0,202). Результаты анализа выживаемости в группах представлены на рисунке 2.
Обсуждение
Имеются ограниченные данные рандомизированных исследований по использованию СРТ у пациентов с ФП. В исследовании RAFT (Resynchronization / Defibrillation for Ambulatory Heart Failure Trial) 229 пациентов с постоянной формой ФП, которые являлись потенциальными реципиентами СРТ, были рандомизированы либо в группу имплантируемого кардиовертера-дефибриллятора, либо в группу СРТ-Д [10]. Различий в показателе отдаленной летальности между группами обнаружено не было, хотя наблюдалась тенденция к снижению числа госпитализаций из-за СН в группе СРТ-Д. Стоит отметить, что только одному пациенту была выполнена РЧА АВ-соединения, а оптимальная бивентрикулярная стимуляция (≥ 95%) в течение 6-месячного периода наблюдения была достигнута только у 34% пациентов. Влияние пароксизмальной ФП (включая впервые выявленную) на результаты ресинхронизирующей терапии было изучено в нескольких субанализах ключевых рандомизированных исследований. Согласно результатам RAFT [11] и COMPANION [12], у пациентов с предшествующим анамнезом ФП (или трепетания предсердий) СРТ не влияла на первичную комби-
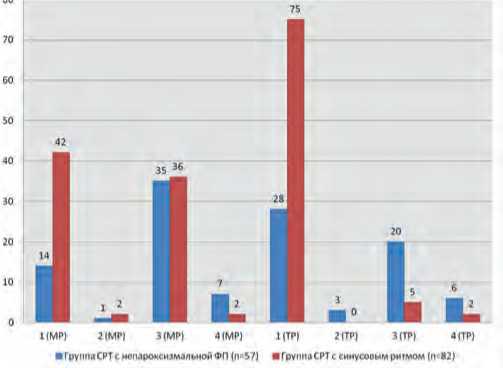
Рис. 1. Межгрупповое сравнение тяжести митральной и трикуспидальной регургитации в отдаленном периоде наблюдения
Примечание: ТР – трикуспидальная регургитация; МР – митральная регургитация; 1 – отсутствие или легкая регургитация без прогрессирования; 2 – отсутствие или легкая регургитация с прогрессированием до значительной (умеренной – тяжелой); 3 – значительная регургитация с улучшением до отсутствия или легкой степени; 4 – значительная регургитация без улучшения.
Fig. 1. Intergroup comparison of mitral and tricuspid regurgitation severity during the long-term follow-up
Note: ТР - tricuspid regurgitation; МР - mitral regurgitation; 1 - absent or mild regurgitation without progression; 2 - absent or mild regurgitation with progression to significant (moderate to severe); 3 - significant regurgitation with improvement to absent or mild; 4 - significant regurgitation without improvement.
Таблица 4 . Результаты регрессионного анализа (однофакторная и многофакторная модели логистической регрессии)
Table 4 . Regression analysis results (single-factor and multifactorial logistic regression models)
Показатели p ОШ (95% ДИ ОШ)
Однофакторный регрессионный анализ
|
Группа (непароксизмальная ФП / синусовый ритм) |
0,205 |
0,579 (0,248–1,348) |
|
Пол |
0,425 |
0,682 (0,267–1,744) |
|
Возраст |
0,520 |
0,983 (0,934–1,035) |
|
Индекс массы тела |
0,727 |
0,986 (0,913–1,065) |
|
Ишемическая болезнь сердца |
0,847 |
1,106 (0,400–3,055) |
|
Гипертоническая болезнь |
0,583 |
0,739 (0,243–2,218) |
|
Сахарный диабет |
0,472 |
1,432 (0,582–3,811) |
|
Хроническая обструктивная болезнь легких |
0,255 |
1,848 (0,642–9,321) |
|
СРТ (-Р / -Д) |
0,848 |
0,899 (0,302–2,672) |
|
TAPSE |
0,696 |
1,038 (0,862–1,249) |
|
Хроническая сердечная недостаточность 3-4-го ФК по NYHA |
0,610 |
0,668 (0,140–3,172) |
|
Размер правого желудочка |
0,645 |
0,983 (0,914–1,057) |
|
Степень ТР в предоперационном периоде: |
– |
– |
|
ТР 2-й ст. |
0,038 |
6,000 (1,106–32,537) |
|
ТР 3-й ст. |
0,023 |
8,750 (1,343–57,005) |
|
Степень МР в предоперационном периоде: |
– |
– |
|
МР 2-й ст. |
0,117 |
2,831 (0,771–10,395) |
|
МР 3-й ст. |
0,001 |
9,565 (2,884–31,722) |
нированную конечную точку исследований – смерть или госпитализацию по поводу СН. При этом ряд расхождений в результатах между данными анализами может быть связан с различным бременем ФП и его влиянием на би-вентрикулярную стимуляцию.
По данным метаанализа U. Mustafa и соавт. [8], включавшему 83 571 пациента, было обнаружено, что у пациентов с ФП был более высокий риск отсутствия клинического ответа и смертности от любых причин после имплантации СРТ по сравнению с пациентами с синусовым ритмом. Кроме того, у пациентов с СН и ФП не было обнаружено значительного снижения показателей смертности или госпитализации по поводу СН после СРТ по сравнению с имплантируемым кардиовертером-дефибриллятором или медикаментозной терапией. Важно отметить, что в подгруппе пациентов с ФП, которым была выполнена РЧА АВ-узла, смертность была значительно ниже, она была эквивалентна таковой у пациентов с синусовым ритмом. При этом влияние постоянной, персистирующей или пароксизмальной ФП на ответ СРТ не изучался.
В крупном исследовании A. Cheng и соавт. было показано, что быстрая и нерегулярная активация желудочков при ФП может снизить эффективность бивентрикулярной стимуляции менее оптимального значения, что, в свою очередь, связано с более высоким риском смертности [13].
В данной работе РЧА АВ-соединения была принята в качестве основной стратегии контроля частоты сердечных сокращений в группе с ФП. Это позволило достичь
Многофакторный регрессионный анализ
Что касается вопроса контроля ритма у пациентов с СРТ, то физиологически ФП устраняет вклад систолы предсердий в сердечный выброс, который оценивается в 20%–30%. В исследовании A. Arnold и соавт. было обнаружено, что большая часть гемодинамических преимуществ достигается за счет сокращения атриовентри-
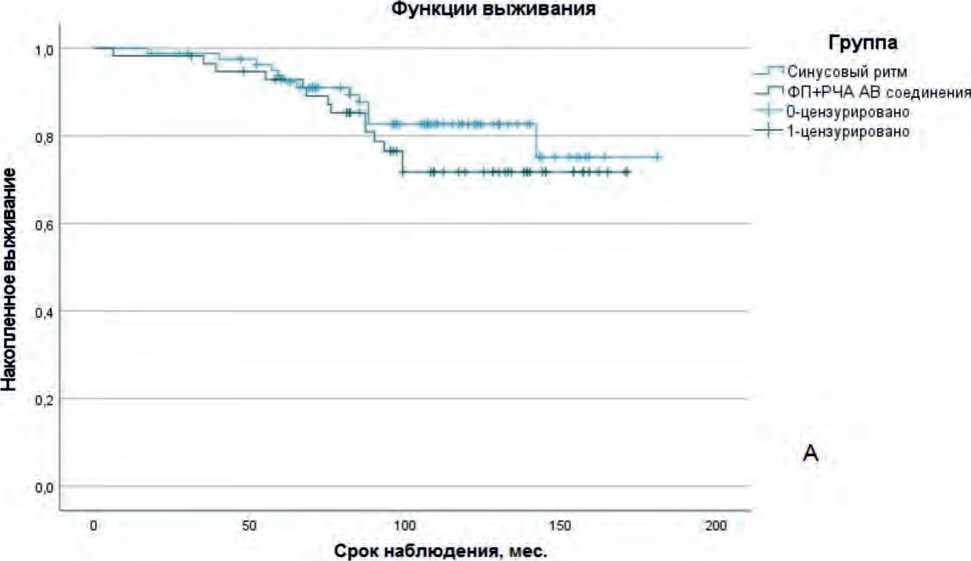
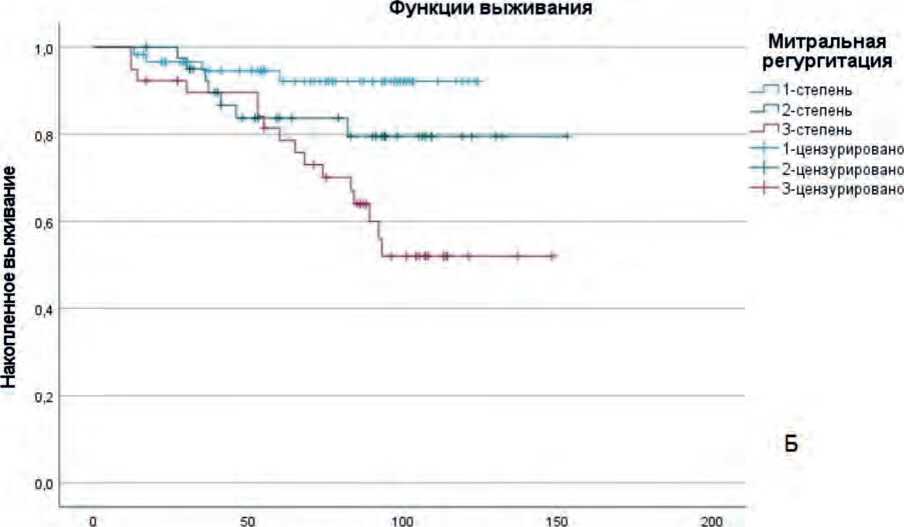
Срок наблюдения, мес.
Рис. 2. Кривые Каплана – Мейера кумулятивной выживаемости пациентов в зависимости от: а – наличия / отсутствия хронической фибрилляции предсердий, уровень значимости различий р = 0,308 (лог-ранговый тест); б – дооперационной степени митральной регургитации, уровень значимости различий р = 0,020 (лог-ранговый тест)
Fig. 2. Kaplan-Meier curves of cumulative patient survival depending on: a – presence/absence of chronic atrial fibrillation, significance level of differences p = 0,308 (log-rank test); b – preoperative grade of mitral regurgitation, significance level of differences p = 0.020 (log-rank test)
кулярной задержки [15], потеря которой во время ФП, вероятно, снижает гемодинамическую пользу СРТ.
Вместе с тем известно, что от степени вовлеченности правых отделов сердца в процессы ремоделирования ЛЖ во многом зависят темпы развития СН и прогноз успешности лечения [16]. В экспериментальных исследованиях показано, что около 20-40% систолического давления в ПЖ и объема выброса из ПЖ являются следствием сокращения ЛЖ. Данная взаимосвязь двух отделов сердца позволяет объяснить возникновение дисфункции ПЖ в ответ на перегрузку объемом и давлением при снижении сократимости ЛЖ, а также предсказать положительную динамику контрактильной функции ПЖ при улучшении систолической функции ЛЖ. Приведенные выше данные указывают на то, что в группе респондеров на фоне улучшения сократительной функции миокарда ЛЖ происходит значимое улучшение функционального состояния ПЖ [17]. Согласно полученным результатам нашего исследования, было отмечено сохраняющееся на фоне эффективной СРТ превышение объемных и линейных показателей правых отделов сердца в группе с ФП относительно пациентов с синусовым ритмом, несмотря на сопоставимые показатели КДО и ФВ ЛЖ. В теории, в группе респондеров СРТ с ФП действуют те же патофизиологические механизмы, что и при формировании «предсердной функциональной регургитации», описанной в исследовании D. Muraru и соавт. [5]. У пациентов с нормальными размерами и функцией желудочков из-за ФП устанавливается патологическая связь между нарушением сократительной способности предсердий, их дилатацией и ремоделированием фиброзных колец. В свете приводимых патофизиологических механизмов большую частоту встречаемости «предсердной функциональной регургитации» и, как следствие, перегрузку правых камер сердца у пациентов с длительной ФП следует воспринимать как потенциальное осложнение нарушения ритма, что может потребовать иных стратегий лечения в будущем. Кроме того, немаловажную роль в эффективности самой СРТ играют изменения структурной и электрической активности предсердий [18].
Немаловажной проблемой остается значимая клапанная недостаточность у реципиентов СРТ, сохраняющаяся в отдаленном периоде. Умеренная / выраженная вторичная МР является частой находкой, и, как было показано, влияет на долгосрочную выживаемость и эффективность ресинхронизирующей терапии. В среднем у 60% пациентов значимая МР не устраняется, и при длительном наблюдении прогрессирование основного заболевания приводит к дальнейшему ухудшению функции митрального клапана и неблагоприятному прогнозу [19]. Не меньшее негативное влияние на выживаемость реципиентов СРТ оказывает сохраняющаяся значимой или прогрессирующая в отдаленном периоде ТР вне зависимости от ремоделирования ПЖ [20].
В данном исследовании тяжелая МР в предоперационном периоде присутствовала у 28%, а тяжелая ТР – у 8% реципиентов СРТ. При этом, согласно результатам многофакторного логистического регрессионного анализа, именно наличие тяжелой МР в предоперационном периоде, вне зависимости от эффекта ресинхронизирующей терапии, определяло повышение шансов летальности. Подобный результат вызывает вопрос: может ли дополнительная терапевтическая и / или хирургическая стратегия принести пользу данным пациентам?
Ограничения исследования
Учитывая ретроспективный характер исследования, медикаментозное лечение пациентов не было стандартизировано. Тяжесть ТР может зависеть от условий нагрузки ПЖ, которые часто меняются со временем. Интервалы между эхокардиографией носили вариабельный характер. Общая смертность определена как первичная конечная точка исследования ввиду невозможности достоверного разграничения сердечной и несердечной летальности. Магнитно-резонансная томография сердца и 3D-эхокардиография, способные количественно определить размер и функцию ПЖ более точно, чем 2D-эхокардиография, не проводились. Диагностика электрод-зависимой ТР остается непростой задачей при 2D-эхокардиографии, поэтому мы не пытались провести различие между первичной (связанной с устройством) и вторичной ТР.
Выводы
Линейные и объёмные показатели правых камер сердца у респондеров СРТ с непароксизмальной ФП превышали таковые у пациентов с синусовым ритмом. В данной группе чаще диагностировалась значительная степень регургитации обоих АВ клапанов, сохраняющаяся в отдалённом периоде. Связь ФП с показателем отдалённой летальности от любых причин не достигла статистической значимости.


