Влияние синдрома обструктивного апноэ сна на ремоделирование левого желудочка при остром инфаркте миокарда с подъемом сегмента ST после чрескожного коронарного вмешательства
Автор: Ополонская П.Е., Максимов Н.И., Сметанин М.Ю.
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: Клинические исследования
Статья в выпуске: 3 т.35, 2020 года.
Бесплатный доступ
Пациенты с синдромом обструктивного апноэ сна (СОАС) могут иметь особенности течения острого инфаркта миокарда с подъемом сегмента ST (ОИМпST). Мы предположили, что предшествующий СОАС за счет острой и хронической гипоксии оказывает «защитное» влияние на повреждение миокарда при ОИМпST. Для оценки повреждения миокарда нами был выбран индекс нарушения локальной сократимости (иНЛС), для оценки степени тяжести СОАС - индекс десатураций (ИД).Цель: изучить взаимосвязь повреждения миокарда и тяжести СОАС при ОИМпST после чрескожного коронарного вмешательства (ЧКВ).Материал и методы. Обследованы 130 пациентов с впервые возникшим ОИМпST после ЧКВ на инфаркт-связанной венечной артерии. Обследование и лечение пациентов осуществлялось на основании действующих порядков и стандартов оказания медицинской помощи, клинических рекомендаций. Всем пациентам в течение 1 нед. после госпитализации в стационар провели мониторинговую пульсоксиметрию во время ночного сна с определением ИД, по которому пациентов разделили на две группы: группа А (n = 59, ИД 0-5/ч, ОИМпST без СОАС) и группа Б (n = 71, ИД > 5/ч, ОИМпST с СОАС).Результаты. Регрессионный анализ показал, что элементы структурного ремоделирования миокарда и степень тяжести СОАС связаны с иНЛС. Наибольший вклад в показатель «иНЛС» принадлежал показателю «фракция выброса левого желудочка» («ФВЛЖ»), оцениваемому по методу J.S. Simpson, при этом показатель «ИД» обратно связан с иНЛС только в группе ОИМпST с СОАС. Таким образом, СОАС способствовал менее выраженному повреждению миокарда ЛЖ при ОИМпST.
Синдром обструктивного апноэ сна, оимпst, индекс десатурации, мониторинговая пульсоксиметрия, индекс нарушения локальной сократимости
Короткий адрес: https://sciup.org/149125356
IDR: 149125356 | УДК: 616.127-005.8-089:616.24-008.444-06:616.124.2 | DOI: 10.29001/2073-8552-2020-35-3-100-106
Effect of obstructive sleep apnea syndrome on left ventricular remodeling in acute ST-elevation myocardial infarction after percutaneous coronary intervention
Introduction. Patients with obstructive sleep apnea syndrome (OSA) may have features of acute ST-segment elevation myocardial infarction (STEMI). We assumed that the previous OSA due to acute and chronic hypoxia has a “protective” effect on myocardial damage in STEMI. To assess the damage to the myocardium, we selected the index of local contractility disorders (ILCD), and used the oxygen desaturation index (ODI) to assess OSA’s severity.Aim. To study the relationship between myocardial damage and the severity of OSA in STEMI after percutaneous coronary intervention (PCI).Material and Methods. We examined 130 patients with first-time STEMI after PCI on the infarct-associated coronary artery. Examination and treatment of patients were performed based on current procedures and standards of medical care and clinical recommendations. All patients were monitored for pulse oximetry during nighttime sleep within one week after hospitalization. The patients were divided into two groups: group A (n=59, ODI 0-5/hour, STEMI without OSA) and group B (n=71, ODI >5/ hour, STEMI with OSA).Results. Regression analysis showed that the elements of myocardium’s structural remodeling, the severity of OSA, and some biochemical indicators are included in the same indicator system and are associated with ILCD. The “left ventricular ejection fraction” (“LVEF”) indicator, estimated using the J.S. Simpson method, had the largest contribution to the ILCD in both groups of patients, while the “ID” indicator backfired on ILCD only in the group of STEMI with OAS. Thus, OSA contributed to less damage to the left ventricular myocardium in STEMI.
Текст научной статьи Влияние синдрома обструктивного апноэ сна на ремоделирование левого желудочка при остром инфаркте миокарда с подъемом сегмента ST после чрескожного коронарного вмешательства
УДК 616.127-005.8-089:616.24-008.444-06:616.124.2
Каждый человек около трети жизни проводит во сне. Наличие синдрома обструктивного апноэ сна (СОАС) за счет острой и хронической гипоксии ночью оказывает длительное влияние на организм человека. Сочетание острого инфаркта миокарда с подъемом сегмента ST (ОИМпST) с СОАС в зависимости от степени тяжести последнего способствует особенностям течения ОИМпST, влияет на предынфарктный и постинфарктный периоды, а также на дальнейший прогноз [1, 2].
Воздействие гипоксии на миокард в зависимости от продолжительности и силы может быть положительным (адаптация) и отрицательным (дезадаптация). Регулярное и непродолжительное влияние гипоксии способству- ет благоприятным изменениям миокарда [3], на этом основана методика интервальной (прерывистой) гипоксической тренировки. При СОАС, во-первых, присутствует воздействие гипоксии только во время сна из-за эпизодов апноэ и гипопноэ (сон – «тренировка», бодрствование – «отдых»), во-вторых, эпизоды апноэ и гипопноэ из-за периодического спадения верхних дыхательных путей во сне («тренировка») чередуются с периодами нормального дыхания («отдых»). Поэтому острая и хроническая гипоксии, сопровождающие СОАС, должны влиять на течение ОИМпST [4, 5].
Цель: изучить взаимосвязь повреждения миокарда и тяжести СОАС при ОИМпST после чрескожного коронарного вмешательства (ЧКВ).
Материал и методы
Обследованы 130 пациентов с впервые возникшим ОИМпST после ЧКВ на инфаркт-связанной венечной артерии. Обследование и лечение пациентов осуществляли на основании действующих порядков и стандартов оказания медицинской помощи, клинических рекомендаций. С помощью ультразвуковой системы Siemens Acuson CV70 (Siemens, Германия) оценивали толщину межжелудочковой перегородки (ТМЖП, мм), толщину задней стенки ЛЖ (ТЗСЛЖ, мм), фракцию выброса ЛЖ (ФВЛЖ, %) по методу J.S. Simpson и индекс нарушения локальной сократимости (иНЛС, баллы). В основе иНЛС лежит 16-сег-ментная модель ЛЖ, в которой оценивались утолщение и характер движения стенок ЛЖ: 1 балл – нормальная или избыточная подвижность, 2 балла – снижение подвижности, 3 балла – отсутствие подвижности (утолщение миокарда менее 10%), 4 балла – движение сегмента в систолу в противоположную сторону, 5 баллов – аневризма. Индекс рассчитывался как сумма баллов, деленная на количество сегментов [6]: в норме равен 1; усиление повреждения миокарда приводит к прогрессирующему увеличению индекса более 1, в частности, потеря одного балла в одном сегменте добавляет к нормальному значению иНЛС при ОИМпST 0,06 балла. Креатинин (креатинин, мкмоль/л) и МВ-фракцию креатинфосфокиназы (КФК-МВ, Ед/л) определяли с помощью биохимического анализатора Dirui CS800 (Dirui Industrial Co., LTD, Китай). Всем пациентам в течение 1 нед. после госпитализации в стационар провели мониторинговую пульсоксиметрию во время ночного сна с определением индекса десатураций (ИД), по которому пациентов распределили на две группы: группа А ( n = 59, ИД 05/ч, ОИМпST без СОАС) и группа Б ( n = 71, ИД > 5/ч, ОИМпST с СОАС).
Статистическую обработку результатов проводили с помощью программы IBM SPSS STATISTICS 22 (IBM, США). Тип распределения данных проверяли с помощью показателя асимметрии (в диапазоне асимметрии от –2 до +2 распределение считали нормальным) [7–9]. Для оценки взаимосвязей показателей использовали регрессионный анализ, в частности, многомерную линейную регрессию методом наименьших квадратов.
Результаты
Диапазон изменения показателей, вошедших в регрессионное уравнение, представлен в таблице 1.
Таблица 1. Показатели, вошедшие в регрессионное уравнение Table 1. The indicators included in the regression equation
|
Клинические характеристики Clinical characteristics |
Группа А, ИД 0–5/ч Group A , ODI 0–5/h n = 59 |
Группа Б, ИД > 5/ч Group B ODI >5/h n = 71 |
p |
|
иНЛС, баллы ILCD, points |
1,29 [1,3; 1,44] |
1,18 [1,18; 1,24] |
0,000 |
|
ФВЛЖ, % LVEF, % |
46,0 [44,3; 48,0] |
46,0 [44,3; 47,7] |
0,957 |
|
ТМЖП, мм LVS, mm |
9,0 [9,0; 9,6] |
10,0 [9,6; 10,2] |
0,010 |
|
ТЗСЛЖ, мм LVPW, mm |
9,0 [9,0; 9,7] |
10,0 [9,6; 10,2] |
0,012 |
|
ИД, десатураций/ч ODI, desaturation/h |
1,7 [1,6; 2,4] |
14,4 [14,7;20,8] |
0,000 |
|
КФК-МВ, Ед/л CK-MB, U/L |
112,0 [121,7; 201,1] |
126,0 [132,1; 192,9] |
0,432 |
|
Креатинин, мкмоль/л Creatinine, μmol/L |
82,0 [78,5; 89,5] |
86,0 [84,2; 93,5] |
0,092 |
Примечание: данные представлены в виде медианы и межквартильного интервала Me [ Q 25%; Q 75%]. Для оценки статистической значимости различий между группами по количественным данным использовали критерий Манна – Уитни (столбец p ). иНЛС – индекс нарушения локальной сократимости, ФВЛЖ – фракция выброса левого желудочка, ТМЖП – толщина межжелудочковой перегородки, ТЗСЛЖ – толщина задней стенки левого желудочка, ИД – индекс десатурации, КФК-МВ – кретинфосфокиназа-МВ.
Note: data are presented as median and interquartile range M e [ Q 25%; Q 75%]. The Mann–Whitney U-test was used (column p ) to assess the significance of differences between groups according to quantitative data.
ILCD – index of local contractility disorders, LVEF – left ventricular ejection fraction, LVS – left ventricular septum, LVPW – left ventricular posterior wall, ODI – oxygen desaturation index, CK-MB – creatine kinase-MB.
В таблице 2 приведены основные статистические показатели регрессионной модели. В группе А (ОИМпST без СОАС) показатель «иНЛС» на 65% определен показателями ФВЛЖ, ТМЖП, ТЗСЛЖ и КФК-МВ, в группе Б (ОИМ-пST с СОАС) показатель «иНЛС» на 52,2% определен показателями ФВЛЖ, ТМЖП, ТЗСЛЖ, креатинин, КФК-МВ и ИД, что свидетельствует о достаточной прогностической способности модели (табл. 3). На рисунках 1 и 2 представлены графики распределения остатков. Распределение остатков близко к нормальному распределению, что подтверждает надежность регрессионной модели.
Таблица 2. Описательная статистика показателей регрессионной модели
Table 2. Descriptive statistics of regression model
|
Клинические характеристики Clinical characteristics |
Среднее значение Mean |
Стандартное отклонение Std. deviation |
Асимметрия Skewness |
Эксцесс Kurtosis |
|||
|
Статистика Statistics |
Станд. ошибка Std. еrror |
Статистика Statistics |
Статистика Statistics |
Станд. ошибка Std. error |
Статистика Statistics |
Станд. ошибка Std. error |
|
|
Группа А ( n = 59, ИД 0–5/ч, ОИМпST без СОАС) Group A ( n = 59, ODI 0–5/h, STEMI without OSA) |
|||||||
|
ФВЛЖ LVEF |
45,53 |
0,89 |
6,9 |
0,39 |
0,31 |
-0,34 |
0,61 |
|
ТМЖП LVS |
9,32 |
0,15 |
1,2 |
0,50 |
0,31 |
1,56 |
0,61 |
|
ТЗСЛЖ LVPW |
9,35 |
0,17 |
1,3 |
0,79 |
0,31 |
1,87 |
0,61 |
|
КФК-МВ CK-MB |
161,39 |
19,85 |
152,5 |
1,39 |
0,31 |
1,07 |
0,61 |
Окончание табл. 2
End of table 2
|
Клинические характеристики Clinical characteristics |
Среднее значение Mean |
Стандартное отклонение Std. deviation |
Асимметрия Skewness |
Эксцесс Kurtosis |
|||
|
Статистика Statistics |
Станд. ошибка Std. еrror |
Статистика Statistics |
Статистика Statistics |
Станд. ошибка Std. error |
Статистика Statistics |
Станд. ошибка Std. error |
|
|
Группа Б ( n = 71, ИД > 5/ч, ОИМпST с СОАС) Group B ( n = 71, ODI > 5/h, STEMI with OSA) |
|||||||
|
КФК-МВ CK-MB |
162,51 |
15,27 |
128,7 |
1,3 |
0,28 |
1,46 |
0,56 |
|
Креатинин Creatinine |
88,86 |
2,35 |
19,8 |
0,43 |
0,28 |
-0,18 |
0,56 |
|
ФВЛЖ LVEF |
46,54 |
0,91 |
7,7 |
-0,36 |
0,28 |
0,27 |
0,56 |
|
ТМЖП LVS |
9,89 |
0,161 |
1,4 |
0,63 |
0,28 |
0,60 |
0,56 |
|
ТЗСЛЖ LVPW |
9,88 |
0,15 |
1,2 |
0,88 |
0,28 |
0,75 |
0,56 |
|
ИД ODI |
17,77 |
1,54 |
12,9 |
1,57 |
0,28 |
1,33 |
0,56 |
Примечание: станд. ошибка – стандартная ошибка, ИД – индекс десатурации, ОИМпST – острый инфаркт миокарда с подъемом сегмента ST, СОАС – синдром обструктивного апноэ сна, ФВЛЖ – фракция выброса левого желудочка, ТМЖП – толщина межжелудочковой перегородки, ТЗСЛЖ – толщина задней стенки левого желудочка, КФК-МВ – кретинфосфокиназа-МВ.
Note: Std. deviation – standard deviation, Std. error – standard error, ODI – oxygen desaturation index, STEMI – ST-elevation myocardial infarction, OSA – obstructive sleep apnea, LVEF – left ventricular ejection fraction, LVS – left ventricular septum, LVPW – left ventricular posterior wall, CK-MB – creatine kinase-MB.
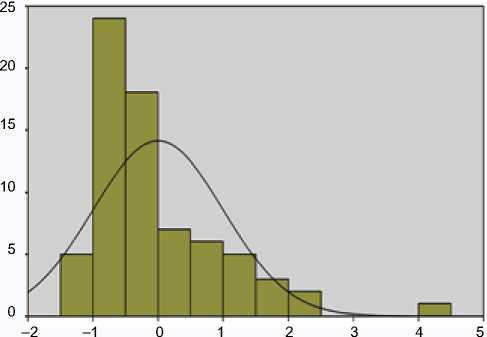
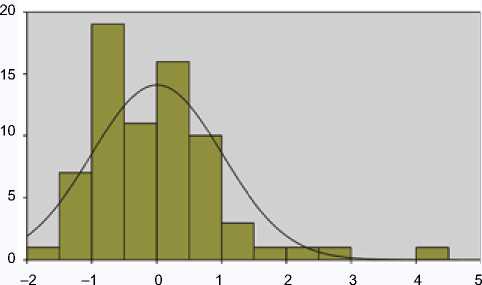
Рис. 2. График распределения остатков в группе Б
Fig. 2. A graph of the distribution of residuals in group B
Риc. 1. График распределения остатков в группе А
Fig. 1. A graph of the distribution of residuals in group A
Таблица 3. Сводка для модели «иНЛС»
Table 3. «ILCD»-model summary
|
Модели Model |
R-квадрат R-square |
Скорректированный R-квадрат Adjusted R-square |
Стандартная ошибка оценки The standard error of estimate |
|
Группа А Group A |
0,65 |
0,62 |
0,16 |
|
Группа Б Group B |
0,52 |
0,48 |
0,09 |
Примечание: R-квадрат – коэффициент детерминации.
Note: R-square – coefficient of determination.
Связь независимых показателей и «иНЛС» у пациентов групп А и Б с высокой статистической значимостью ( F = 25,02 и F = 11,6 соответственно, р < 0,000) подтверждают результаты регрессионного анализа.
В таблицах 4 и 5 представлены данные коэффициента Фишера и выявленных функций.
Существенность вклада исследуемых переменных в показатель «иНЛС» в группах А (ОИМпST без СОАС, ИД 0–5/ч) и Б (ОИМпST с СОАС, ИД > 5/ч) продемонстрирована на рисунках 3 и 4, что свидетельствует о важности предикторов в регрессионной модели.
В обеих группах наибольший вклад в прогноз зависимой переменной вносит предиктор «ФВЛЖ», наименьший вклад – «КФК-МВ»: в группе А (ОИМпST без СОАС, ИД 0–5/ч) – «ФВЛЖ» (ß = –0,55) и «КФК-МВ» (ß = 0,207), в группе Б (ОИМпST с СОАС, ИД > 5/ч) – «ФВЛЖ» (ß = –0,547) и «КФК-МВ» (ß = 0,162). Данные показатели могут быть использованы для прогноза «иНЛС», так как связаны с его изменением.
Для группы А (ОИМпST без СОАС, ИД 0–5/ч) уравнение множественной регрессии имеет следующий вид:
«иНЛС» = 2,55 – 0,02*«ФВЛЖ» – 0,09*«ТМЖП» + 0,062*«ТЗСЛЖ» + 0,001*«ФК-МВ» ± 0,19
Таблица 4. Данные многомерного регрессионного анализа пациентов групп А и Б
Table 4. Data from multivariate analysis of variance for groups A and B
|
Модели Model |
Сумма квадратов Sum of squares |
Ст. св. df |
Средний квадрат f Mean square |
Значимость Value |
|||
|
Регрессия Regression |
2,45 |
4 |
–0,61 25,02 |
0,000 |
|||
|
Группа А Group A |
Остаток Residual |
1,32 |
54 |
–0,03 – |
– |
||
|
Всего |
3,78 |
58 |
|||||
|
Total |
–– |
– |
|||||
|
Регрессия Regression |
0,64 |
6 |
0,11 11,66 |
0,000 |
|||
|
Группа Б Group B |
Остаток Residual |
0,58 |
64 |
0,01 – |
– |
||
|
Всего |
1,22 |
70 |
|||||
|
Total |
–– |
– |
|||||
|
Примечание: ст. св. - степень свободы, F ■ |
– критерий Фишера. |
||||||
|
Note: df – degree of freedom, F – Fisher’s test. |
|||||||
|
Таблица 5. Множественный регрессионный анализ методом принудительного включения всех независимых переменных (зависимая переменная: «иНЛС») Table 5. Multiple regression analysis by forcing of all independent variables |
|||||||
|
Модели Model B |
Нестандартизированный коэффициент Стандартизир. коэффициент Unstandardized coefficients Standardized coefficients |
t |
Знач. |
||||
|
Стандартная ошибка Standard error |
ß (Бета) ß (Beta) |
Value |
|||||
|
(Константа) Constant |
2,55 |
0,19 |
– |
13,02 |
0,000 |
||
|
КФК-МВ CK-MB |
0,001 |
0,00 |
0,21 |
2,47 |
0,017 |
||
|
Группа А Group A |
ФВЛЖ LVEF |
–0,02 |
0,003 |
–0,55 |
–5,94 |
0,000 |
|
|
ТМЖП LVS |
–0,09 |
0,02 |
–0,43 |
–3,89 |
0,000 |
||
|
ТЗСЛЖ LVPW |
0,06 |
0,02 |
0,32 |
3,04 |
0,004 |
||
|
(Константа) Constant |
1,62 |
0,14 |
– |
11,75 |
0,000 |
||
|
ФВЛЖ LVEF |
–0,006 |
0,002 |
–0,55 |
–3,62 |
0,001 |
||
|
ТМЖП LVS |
–0,048 |
0,01 |
–0,49 |
–4,31 |
0,000 |
||
|
Группа Б Group B |
ТЗСЛЖ LVPW |
0,048 |
0,01 |
0,44 |
3,90 |
0,000 |
|
|
Креатинин Creatinine |
–0,001 |
0,001 |
–0,18 |
–2,06 |
0,04 |
||
|
КФК - МВ CK-MB |
0,001 |
0,000 |
0,16 |
1,82 |
0,07 |
||
|
ИД ODI |
–0,002 |
0,001 |
–0,24 |
–2,66 |
0,01 |
||
Примечание: B – регрессионный коэффициент, стандартизир. коэффициент – стандартизированные коэффициенты, знач. – значимость, ИД – индекс десатураций, ОИМпST – острый инфаркт миокарда с подъемом сегмента ST, СОАС – синдром обструктивного апноэ сна, ФВЛЖ – фракция выброса левого желудочка, ТМЖП – толщина межжелудочковой перегородки, ТЗСЛЖ – толщина задней стенки левого желудочка, КФК-МВ – кре-тинфосфокиназа-МВ.
Note: B – coefficient of regression, ODI – oxygen desaturation index, STEMI – ST-elevation myocardial infarction, OSA – obstructive sleep apnea, LVEF – left ventricular ejection fraction, LVS – left ventricular septum, LVPW – left ventricular posterior wall, CK-MB – creatine kinase-MB.
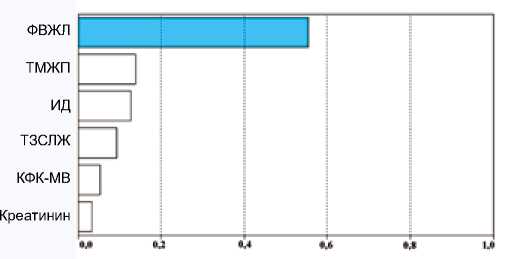
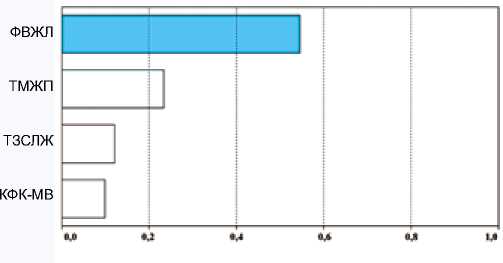
Рис. 3. Существенность вклада предикторов в показатель «иНЛС» в группе А (ОИМпST без СОАС)
Fig. 3. Significance of the contribution of predictors to the indicator “ICLD” in group A (STEMI without OSA)
Рис. 4. Существенность вклада предикторов в показатель «иНЛС» в группе Б (ОИМпST с СОАС)
Fig. 4. Significance of the contribution of predictors to the indicator “ICLD” in group B (STEMI with OSA)
Чем ниже ФВЛЖ и ТМЖП и чем выше ТЗСЛЖ и КФК-МВ, тем выше «иНЛС», т. е. значительнее повреждение миокарда. Показатель «ФВЛЖ» наиболее связан с показателем «иНЛС»: потеря кардиомиоцитов во время ОИМ сопровождается снижением сократительной функции ЛЖ и повышением иНЛС, при этом не обнаружено связи ИД, отражающего тяжесть СОАС, с «иНЛС».
Для группы Б (ОИМпST с СОАС, ИД > 5/ч) уравнение множественной регрессии имеет следующий вид:
«иНЛС» = 1,62 – 0,006*«ФВЛЖ» – 0,048*«ТМЖП» + 0,048*«ТЗСЛЖ» – 0,002*«ИД» – 0,001*«креатинин» + 0,001*«КФК-МВ» ± 0,138
Чем выше ТЗСЛЖ и КФК-МВ и чем ниже ФВЛЖ, ТМЖП, ИД и креатинин, тем выше «иНЛС», т. е. значительнее повреждение миокарда. Как и в группе А, показатель «ФВЛЖ» наиболее связан с показателем «иНЛС», при этом в группе Б показатель «ИД» обратно связан с «иНЛС», т. е. при увеличении тяжести СОАС наблюдалось менее выраженное повреждение миокарда ЛЖ при ОИМпST.
Работу регрессионного уравнения для группы А рассмотрим на одном клиническом примере (пример 1) – подставим в регрессионное уравнение значения независимых переменных из таблицы 1 (КФК-МВ 112 Ед/л,
ФВЛЖ 46%, ТМЖП 9 мм, ТЗСЛЖ 9 мм), получим иНЛС 1,49 балла.
Работу регрессионного уравнения для группы Б рассмотрим на четырех клинических примерах: ИД = 5/ч – пример 2, ИД = 15/ч – пример 3, ИД = 30/ч – пример 4, ИД = 50/ч – пример 5; подставим в регрессионное уравнение значения независимых переменных из таблицы 1 (КФК-МВ 126 Ед/л, креатинин 86 мкмоль/л, ФВЛЖ 46%, ТМЖП 10 мм, ТЗСЛЖ 10 мм), получим иНЛС 1,37 балла в примере 2, 1,35 – в примере 3, 1,32 – в примере 4 и 1,28 балла – в примере 5. Таким образом, увеличение тяжести СОАС в условиях ОИМпST от примера 2 к примеру 5 позволяет «сохранить» 0,09 балла иНЛС при небольшом весе коэффициента регрессии показателя «ИД» (ß = –0,002).
Выводы
Установлена взаимосвязь тяжести СОАС с ремоделированием ЛЖ при ОИМпST после ЧКВ. Результаты регрессионного анализа подтверждают предположение о защитном влиянии предшествующего СОАС за счет острой и хронической гипоксии на повреждение миокарда ЛЖ, оцениваемое по иНЛС.
Список литературы Влияние синдрома обструктивного апноэ сна на ремоделирование левого желудочка при остром инфаркте миокарда с подъемом сегмента ST после чрескожного коронарного вмешательства
- Sterz U., Buchner S., Hetzenecker A., Satzl A., Debl K., Luchner A. et al. Resolution of ST deviation after myocardial infarction in patients with and without sleep-disordered breathing. Somnologie (Beri.). 2019;23:8-16. DOI: 10.1007/s11818-018-0154-8
- Maeder M.T., Schoch O.D., Rickli H. A clinical approach to obstructive sleep apnea as a risk factor for cardiovascular disease. Vasc. Health Risk Manag. 2016;12:85-103. DOI: 10.2147/VHRM.S74703
- Dewan N.A., Nieto F.J., Somers V.K. Intermittent hypoxemia and OSA: Implications for comorbidities. Chest. 2015;147(1):266-274. DOI: 10.1378/chest.14-0500
- Berger S., Aronson D., Lavie P., Lavie L. Endothelial progenitor cells in acute myocardial infarction and sleep-disordered breathing. Am. J. Respir. Crit. Care Med. 2013;187(1):90-98. DOI: 10.1164/rccm.2012061144OC
- Mazaki T., Kasai T., Yokoi H., Kuramitsu S., Yamaji K., Morinaga T. et al. Impact of sleep-disordered breathing on long-term outcomes in patients with acute coronary syndrome who have undergone primary percutaneous coronary intervention. J. Am. Heart Assoc. 2016;5:e003270. DOI: 10.1161/JAHA.116.003270
- Рекомендации по количественной оценке структуры и функции камер сердца. Российский кардиологический журнал. 2012;(4s4):1- 27. DOI: 10.15829/1560-4071-2012-4s4-1-27
- Trochim W.M., Donnelly J.P. The research methods knowledge base; 3rd ed. Cincinnati, OH: Atomic Dog; 2006:361.
- Gravetter F., Wallnau L. Essentials of statistics for the behavioral sciences; 8th ed. Belmont, CA: Wadsworth; 2014:648.
- Field A. Discovering statistics using SPSS for Windows. London-Thousand OaksNew Delhi: Sage Publications; 2009:822.
- Петри А., Сабин К. Наглядная медицинская статистика: учеб. пособие; пер. В.П. Леонова. М.: ГЭОТАР-Медиа; 2019:216.


