Влияние уровня биомаркеров на течение послеоперационного периода при операциях в условиях искусственного кровообращения
Автор: Петрищев Юрий Иванович, Левит Александр Львович, Лейдерман Илья Наумович
Журнал: Патология кровообращения и кардиохирургия @journal-meshalkin
Рубрика: Послеоперационный период и интенсивная терапия
Статья в выпуске: 3 т.18, 2014 года.
Бесплатный доступ
Определение системной воспалительной реакции (СВР) было дано в 1980 г., в кардиохирургии она описана в 1996 г. Объем научных публикаций по данной тематике огромен, но в клинической практике тяжесть состояния пациентов после операции на сердце принято считать обусловленной объемом операции и длительностью искусственного кровообращения (ИК). Мы попытались взглянуть на эту проблему под другим ракурсом и провести параллель между тяжестью состояния кардиохирургического пациента и СВР, развившейся в ответ на операционную травму. В исследование включено 48 пациентов, которым проводились операции на открытом сердце. Исследовался плазменный уровень интерлейкина-6 (IL-6), лактата и прокальцитонина (ПКТ) до начала операции, после окончания ИК и через 24 ч от первого исследования. Удалось обнаружить связь длительности ИК с плазменным уровнем IL-6 (r = 0,66; p = 0,000), лактата (r = 0,46; p = 0,0009) и ПКТ (r = 0,4; p = 0,005). Также выявлена связь между плазменным уровнем IL-6, лактата и ПКТ (r = 0,53; p = 0,000 в обоих случаях). Уровень ПКТ на III этапе оказался связан с продолжительностью ИК (r = 0,4; p = 0,005), ИВЛ (r = 0,44; p = 0,001) и длительностью лечения в ОРИТ (r = 0,53; p = 0,000). Выявить связь длительности нахождения пациентов в ОРИТ и продолжительностью ИК нам не удалось. Корреляция между плазменным уровнем ПКТ и продолжительностью интенсивного этапа лечения указывает на важность динамики этого биомаркера для раннего прогнозирования течения послеоперационного периода при операциях на открытом сердце.
Системная воспалительная реакция, кардиохирургия, биомаркеры
Короткий адрес: https://sciup.org/142140619
IDR: 142140619 | УДК: 616
Influence of biomarkers level during follow-up when operating under cardiopulmonary bypass
Systemic inflammatory response was first determined in 1980 and cardiac surgeons turned to it in 1996. At present, there are a lot of publications on this issue, however, the extent of operation and duration of CPB are considered in clinical practice as crucial indicators of severity of patient's condition following cardiac surgery. In our study we tried to look at this problem from a different perspective and draw a parallel between the severity of patient's condition resulting from operational trauma and CPB. We included 48 patients who under-went cardiac surgery under CPB. Plasma levels of procalcitonin (PCT), lactate and interleukin-6 were investigated before the operation, after CPB and at 24 hours. Also revealed was the relationship between the plasma levels of IL-6, lactate and PCT (r = 0.53; p = 0.000 in both cases). The level of PCT at the 3rd stage was found to relate to the duration of CPB (r = 0.4; p = 0.005), ALV (r = 0.44; p = 0.001) and length of stay at ICU (r = 0.53; p = 0.000). We didn't manage to find any relationship between the length of stay at ICU and the duration of CPB. Correlation between the PCT plasma level and the duration of intensive care indicates the importance of dynamics of the given biomarker for early prediction of follow-up course after open-heart surgery.
Текст научной статьи Влияние уровня биомаркеров на течение послеоперационного периода при операциях в условиях искусственного кровообращения
В 1980 J. Kirklin дал определение системной воспалительной реакции (СВР), назвав ее «a whole body inflammatory response». Системная воспалительная реакция, по мнению исследователя, связана с увеличением проницаемости капилляров, развитием отека тканей и проявляется органной дисфункцией, переходящей в полиорганную недостаточность (ПОН) [1]. Согласно современному представлению, сепсис – это документированное или предполагаемое наличие инфекции вместе с ее системным проявлением. Сепсис-индуцированная органная дисфункция или тканевая гипоперфузия характеризуют тяжелый сепсис [2]. В 1987 г. опубликованы данные о наличии эндотоксина в крови при операциях в условиях искусственного кровообращения [3]. Впервые СВР при операциях на сердце описана в 1996 г. [4]. Муль-тицентровое исследование, проведенное в клиниках Австралии и Новой Зеландии, показало связь критериев выраженности ПОН (шкала SOFA) c летальностью после операций на сердце [5]. Большинство исследователей главной причиной развития СВР при операциях на сердце называют искусственное кровообращение [4]. Механизм реализации системной воспалительной реакции хорошо изучен и связан с контактом крови с чужеродной поверхностью контура аппарата искусственного кровообращения и с газовой фракцией, с дезорганизацией системы коагуляции и фибринолиза, с дегрануляцией лейкоцитов, высвобождением цитотоксичных энзимов, медиаторов воспаления (TNF-α, IL-1β, IL-6, IL-8), с активацией эндотелиоци-тов, тромбоцитов, системы комплемента, с выключением легких из кровообращения и реперфузией, а также с постперфузионной сосудистой недостаточностью вследствие нарушения метаболизма эндогенного NO [6]. С учетом трудностей диагностики СВР при операциях в условиях ИК большие надежды возлагались на биомаркеры воспаления. Однако анализ многочисленных исследований и обзоров (всего более 50 000, в том числе более 1 000 при операциях на сердце, по данным Pubmed) свидетельствует об отсутствии единства в отношении клинического значения отдельных биомаркеров. Диа- гностические критерии системной воспалительной реакции при искусственном кровообращении неспецифичны, а возможности ее предотвратить ограничены [7]. В клинической практике длительность интенсивного этапа лечения в ОРИТ связывают с тяжестью состояния пациентов, которую принято считать обусловленной объемом операции и длительностью ИК.
Мы попытались взглянуть на эту проблему под другим ракурсом и провести параллель между тяжестью состояния кардиохирургического пациента после неосложнённой операции и СВР, развившейся в ответ на операционную травму. Наша гипотеза заключалась в следующем. Хирургическое вмешательство в условиях ИК является повреждающим фактором, оказывающим воздействие на организм пациента даже при неосложненном течении операции. В ответ на действие повреждающего фактора развивается СВР, которая, в свою очередь, оказывает повреждающее воздействие на организм. Мы предположили, что, анализируя плазменные уровни маркеров СВР и тканевой гипоксии в периоперационном периоде, мы сможем на ранних этапах обнаружить развитие СВР и связать ее выраженность с длительностью нахождения пациентов в ОРИТ, тем самым выявить пациентов группы риска, которые в дальнейшем длительное время будут нуждаться в проведении интенсивной терапии.
Материал и методы
После разрешения этического комитета больницы в исследование включено 48 пациентов (17 мужчин и 31 женщина), в возрасте 58 лет (22–73 года). Этим пациентам были выполнены операции в условиях искусственного кровообращения: на аортальном клапане – 9, на митральном клапане – 9, на митральном и аортальном клапанах – 1, на митральном, аортальном и трикуспидальном – 13, на аортальном клапане с реваскуляризацией миокарда – 3, на митральном клапане с реваскуляризацией миокарда – 1, на митральном и аортальном с реваскуляризацией – 1, на митральном и трикуспидальном – 6, на митральном и трикуспидальном с реваскуляризацией миокарда – 2, на митральном и трикуспидальном с операцией MAZE-2, на митральном и аортальном с операцией MAZE-1.
Критерием включения в исследование были показания к проведению операции на открытом сердце, вне зависимости от объема оперативного вмешательства. Критерий исключения – наличие классических критериев синдрома системного воспалительного ответа (SIRS) перед операцией [8].
Всем пациентам проводили стандартную комбинированную анестезию: фентанил 10 мкг/кг/ч, мидазолам 100 мкг/кг/ч, рокуроний 100 мкг/кг/ч, изофлюран МАК ситуационно.
Всем пациентам проводили стандартное нормотермическое ИК на аппаратах Stockert 5, с использованием мембранных оксигенаторов: объемная скорость перфузии 2,5 л/мин/м2 площади тела и стандартная холодовая фармако-кровяная кардиоплегия с интервалом 30 мин.
Всем пациентам проводили стандартную послеоперационную интенсивную терапию: ИВЛ в пресоцикличес-ком режиме, коррекцию волемии и адреномиметическую поддержку при необходимости.
Исследовали плазменный уровень прокальцитонина (ПКТ), лактата, интерлейкина 6 (IL-6). Этапы исследования: I – до начала операции, II – плавающая точка окончание ИК, III – через 24 ч от первого этапа.
Полученные данные проверены на соответствие критериям нормального распределения с использованием критерия Колмогорова. Достоверность различия полученных данных внутри группы и между группами проверяли с использованием парного критерия Вилкоксона. Для корреляционного анализа использовали показатель корреляции Спирмена.
Результаты
У всех пациентов вне зависимости от длительности нахождения в ОРИТ послеоперационный период без осложнений. Причиной, обусловившей длительность нахождения пациентов в ОРИТ, была потребность в инфузии адреномиметиков в незначительной дозировке.
Длительность ИК составила 102,85±30,48 мин. Время пережатия аорты 81,96±28,29 мин. Продолжительность ИВЛ 12,7±6,5 ч. Продолжительность послеоперационного лечения в ОРИТ 41,3±32,3 ч. Уровень IL-6 увеличивался к окончанию ИК и оставался без изменений к III этапу. Уровни лактата и ПКТ увеличивались на каждом этапе. Уровень IL-6 на II этапе имел средней силы прямую корреляцию с уровнем лактата на II этапе (r = 0,53; p = 0,000) и с уровнем ПКТ на III этапе (r = 0,53; p = 0,000) (табл. 1, рисунок ).
Длительность лечения пациентов в ОРИТ имела средней силы прямую корреляцию с продолжительностью ИВЛ (r = 0,56; p = 0,000). Корреляция продолжительности нахождения пациентов в ОРИТ с длительностью ИК и временем пережатия аорты отсутствовала.
Уровень IL-6 на II этапе имел средней силы прямую корреляцию с продолжительностью ИК (r = 0,66; p = 0,000) и временем пережатия аорты (r = 0,66; p = 0,000).
Уровень лактата на II этапе имел средней силы прямую корреляцию с продолжительностью ИК (r = 0,46; p = 0,0009) и временем пережатия аорты (r = 0,43; p = 0,002). Уровень лактата на III этапе имел средней силы прямую корреляцию с продолжительностью ИК (r = 0,4; p = 0,0006), временем пережатия аорты (r = 0,41; p = 0,003) и длительностью ИВЛ (r = 0,43; p = 0,002).
Уровень ПКТ на III этапе имел средней силы прямую корреляцию с продолжительностью ИК (r = 0,4; p = 0,005), ИВЛ (r = 0,44; p = 0,001) и длительностью лечения в ОРИТ (r = 0,53; p = 0,000).
Внутригрупповой анализ
В зависимости от времени нахождения в ОРИТ больные разделены на две подгруппы. В подгруппу А включено 40 больных, распределенных на две группы по 20 человек. Больные группы А1 (10 мужчин и 10 женщин) находились в ОРИТ менее 24 ч после операции. Средний возраст 51,6
Корреляция между плазменным уровнем ПКТ, лактата и IL-6.
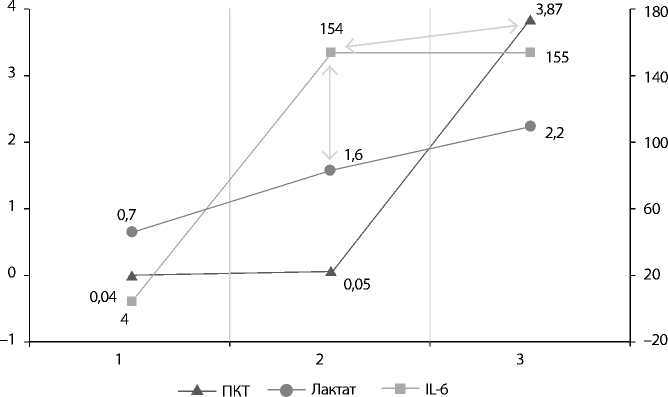
Таблица 1
Динамика уровней IL -6, лактата и ПКТ на этапах исследования,
Таблица 2
Динамика уровней
IL -6, лактата и ПКТ у пациентов подгруппы А на этапах исследования, * достоверность различия между группами
Между группами было достоверное различие по продолжительности искусственного кровообращения (группа А1 87,15±20,5 мин, группа А2 118,35±30,3 мин, р <0,05), времени пережатия аорты (группа А1 66,8±18,3 мин, группа А2 96,2±27,8 мин, р <0,05), длительности послеоперационной ИВЛ (группа А1 7,8±2,0 ч, группа А2 17,35±6,6 ч, р <0,05) и длительности лечения в ОРИТ (группа А1 21,35±0,9 ч, группа А2 69,25±34,3 ч, р <0,05).
Уровень IL-6 на всех этапах достоверно выше в группе А2. Уровень лактата на III этапе достоверно выше в группе А2. Уровень ПКТ на III этапе также достоверно выше в группе А2 (табл. 2).
Подгруппу Б составили 18 человек, распределенных на две группы – по 9 человек в каждой. Больные группы Б1 (4 мужчин и 5 женщин) находились в ОРИТ более 24 ч и менее 48 ч после операции. Средний возраст 58 лет (от 39 до 73 лет). Больные группы Б2 (1 мужчина и 8 женщин)
находились в ОРИТ более 48 ч. Средний возраст 61 год (от 46 до 73 лет).
Между группами не было достоверного различия в возрасте. Продолжительность искусственного кровообращения составила: группа Б1 114,7±27,6 мин, группа Б2 122,7±36,4 мин; время пережатия аорты: группа Б1 97,7±24,3 мин, группа Б2 96,8±32,2 мин; длительность послеоперационной ИВЛ: группа Б1 15,6±6,3 ч, группа Б2 20,2±6,1 ч без достоверного различия между группами. Достоверно различалась лишь длительность лечения в ОРИТ (группа Б1 44,0±1,4 ч, группа Б2 77,2±29,6 ч, р <0,05). Уровень ПКТ в группе Б2 на III этапе был достоверно выше (табл. 3).
Обсуждение
Нам не удалось выявить связь между длительностью ИК и продолжительностью нахождения пациентов в ОРИТ, что, на наш взгляд, подтверждает мнение о том, что длительность нахождения пациентов в ОРИТ не имеет прямой связи с продолжительностью ИК. Нам удалось обнаружить
Таблица 3
Динамика уровней
Il-6, лактата и ПКТ у пациентов подгруппы Б на этапах исследования, * достоверность различия между группами
Корреляция между плазменным уровнем ПКТ на III этапе и продолжительностью интенсивного этапа лечения указывает на важность этого биомаркера для раннего прогнозирования течения послеоперационного периода. Проведенный анализ внутри подгруппы Б, показавший, что пациенты с одинаковой длительностью ИК и одинаковой выраженностью СВР, но с различным уровнем ПКТ к окончанию первых послеоперационных суток имеют различную длительность интенсивного этапа лечения, подтверждает это.
Также мы выявили связь между плазменным уровнем IL-6, лактата и ПКТ, что, по-видимому, подтверждает гипотезу о том, что именно вызванная периоперативной травмой СВР связана с тканевой гипоксией и повышением уровня ПКТ в ближайшем послеоперационном периоде.
Мнения ученых о том, что означает увеличение уровня ПКТ в ближайшем послеоперационном периоде при операциях на сердце, не однозначны. Одни полагают, что это может быть маркером бактериальной инфекции [9], другие в этом вопросе более осторожны [10], третьи не считают его маркером бактериальной инфекции после кардиохирургических операций [11]. Сейчас мы можем утверждать лишь то, что уровень ПКТ в ближайшем послеоперационном периоде является ранним маркером, указывающим на пациентов группы риска с длительным послеоперационным нахождением в ОРИТ. Мы можем согласиться с мнением ученых о том, что только динамика плазменного уровня ПКТ позволяет дифференцировать наличие или отсутствие бактериальной инфекции у конкретного пациента [12]. Это особенно важно у пациентов после длительного ИК при иммунодефицитном состоянии [13]. Выяснению этого вопроса посвящено проводимое нами в данный момент исследование.


