Внешняя валидация прогностической модели на основе воспалительных индексов у пациентов с мышечно-инвазивным раком мочевого пузыря
Автор: Журавский Д.А., Беркут М.В., Горелова А.А., Сандимиров А.А., Новиков А.И., Горелов А.И.
Журнал: Экспериментальная и клиническая урология @ecuro
Рубрика: Онкоурология
Статья в выпуске: 4 т.18, 2025 года.
Бесплатный доступ
Введение. Прогноз у пациентов с раком мочевого пузыря традиционно определяется стадией процесса по системе TNM. Тем не менее, эта классификация не учитывает особенности биологии опухоли такие как степень дифференцировки, гистологический и молекулярный профиль, что необходимо для точного прогнозирования индивидуального течения заболевания и ответа на терапию. Это диктует необходимость разработки дополнительных прогностических инструментов. Одним из перспективных направлений является изучение маркеров системного воспаления, роль которого в прогрессировании различных злокачественных новообразований убедительно доказана. Однако применительно к мышечно-инвазивному раку мочевого пузыря (МИРМП) прогностическая ценность воспалительных индексов требует уточнения, а валидированная модель на их основе до сих пор отсутствует, что и определяет цель настоящего исследования. Цель исследования. Провести независимую внешнюю валидацию ранее разработанной прогностической модели на тестовой выборке пациентов с МИРМП, прошедших лечение в стороннем лечебном учреждении. Материалы и методы. В тестовую выборку вошли 39 отобранных пациентов с МИРМП T2-3N0/N+M0, госпитализированных в 2018-2019 гг. в НМИЦ онкологии им. Н.Н. Петрова, с целью проведения радикальной цистэктомии (РЦЭ). Прогностическая модель была разработана ранее на обучающей выборке, включающей 100 пациентов МИРМП T2-3N0/N+M0. Все пациенты были распределены на группы высокого и низкого риска в зависимости от значений индексов воспаления: нейтрофильно-лимфоцитарного (НЛИ, NLR), лимфоцитарно-моноцитарного (ЛМИ, LMR) и тромбоцитарно-лимфоцитарного (ТЛИ, PLR). Оценка качества прогностической модели проводилась с использованием ROC-анализа. Результаты. Все представленные пороговые значения показали статистически значимую связь с прогнозом выживаемости (p<0,05). Наибольшую чувствительность (90,91%) продемонстрировал ЛМИ, в то время как наибольшая специфичность (70,59%) отмечена для ТЛИ. Значения AuROC для всех индексов находятся в диапазоне от 0,74 до 0,77, что указывает на хорошую дискриминационную способность моделей. Заключение. Валидация прогностической модели на независимой тестовой выборке пациентов с МИРМП подтвердила ее воспроизводимость и хорошую дискриминационную способность. Полученные показатели чувствительности, специфичности свидетельствуют о корректной работе модели и ее пригодности для дальнейшего применения и расширенной внешней валидации.
Рак мочевого пузыря, радикальная цистэктомия, индексы воспаления, прогностическая модель
Короткий адрес: https://sciup.org/142246977
IDR: 142246977 | DOI: 10.29188/2222-8543-2025-18-4-56-64
External validation of a prognostic model based on inflammatory indices in patients with muscle-invasive bladder cancer
Introduction. The prognosis for patients with bladder cancer has traditionally been determined by the disease stage according to the TNM system. However, this classification does not account for individual tumor biology characteristics such as the degree of differentiation, histological and molecular profile which are necessary for accurately predicting individual disease course and response to therapy. This underscores the need to develop additional prognostic tools. The promising way is the study of systemic inflammation markers, whose role in the progression of various malignant neoplasms has been convincingly demonstrated. However, regarding muscle-invasive bladder cancer (MIBC), the prognostic value of inflammatory indices requires clarification, and a validated model based on them is still lacking, which defines the aim of the present study. Objective. To perform an independent external validation of a previously developed prognostic model on a test cohort of MIBC patients treated at an external medical institution. Materials and methods. The test cohort included 39 selected patients with MIBC (T2-3N0/N+M0) hospitalized in 2018-2019 at the N.N. Petrov National Medical Research Center of Oncology for radical cystectomy (RC). The prognostic model was previously developed on a training cohort comprising 100 MIBC patients (T2-3N0/N+M0). All patients were stratified into high-risk and low-risk groups based on the values of inflammatory indices: neutrophil-to-lymphocyte ratio (NLR), lymphocyte-to-monocyte ratio (LMR), and platelet-to-lymphocyte ratio (PLR). The quality of the prognostic model was assessed using ROC analysis. Results. All presented threshold values showed a statistically significant association with survival prognosis (p<0,05). LMR demonstrated the highest sensitivity (90.91%), while the highest specificity (70.59%) was noted for PLR. The AuROC values for all indices ranged from 0.74 to 0.77, indicating good discriminatory ability of the models. Conclusion. Validation of the prognostic model on an independent test cohort of MIBC patients confirmed its reproducibility and good discriminatory ability. The obtained sensitivity and specificity metrics indicate the model's correct performance and its suitability for further application and extended external validation.
Текст научной статьи Внешняя валидация прогностической модели на основе воспалительных индексов у пациентов с мышечно-инвазивным раком мочевого пузыря
экспериментальная и клиническая урология № 4 2025
По распространенности рак мочевого пузыря (РМП) занимает девятую позицию в мире в структуре онкологической заболеваемости и тринадцатую – в структуре онкологической смертности. В 2022 г. в мире было зарегистрировано 614 298 новых случаев РМП. Заболеваемость РМП в 2,5 раза чаще диагностируется в возрасте старше 65 лет и в 3,3 раза чаще у мужчин, чем у женщин. За последние 10 лет прирост больных РМП в России составил 28,76%. По данным за последние годы, в России РМП занимает 13-е место в структуре онкологическои ̆ заболеваемости среди всех видов рака. В 2023 г., как и ранее, он остается одной из наиболее распространенных форм рака у мужчин и в 3 раза реже встречается у женщин. За 10-летний период наблюдения (2012-2021 гг.) отмечалось увеличение грубого показателя заболеваемости РМП с 9,93 до 10,70 случая на 100 тыс. населения [1-4].
РМП имеет самый высокий риск рецидива среди всех видов рака [5]. При первичной диагностике в 75% случаев выявляется неинвазивная форма (НМИРМП) и в 25% – мышечно-инвазивная. Показатели общей выживаемости (ОВ) при мышечно-инвазивном раке мочевого пузыря (МИРМП) остаются скромными, несмотря на достижения в диагностике и лечении, и сильно зависят от стадии заболевания, применяемого метода лечения и наличия неблагоприятных прогностических факторов. По данным Surveillance, Epidemiology, and End Results (SEER) Program – Эпидемиологический надзор, Эпидемиология и конечные результаты (2024 г.), при локализованных формах рака мочевого пузыря (T2a-bN0M0) 5-летняя общая выживаемость составляет 70%. В случае распространения опухоли на регионарные лимфатические узлы или за пределы мочевого пузыря (T3-4N1-3M0) – 38%, а при наличии отдаленных метастазов (M1) – около 6% [6]. Пятилетняя ОВ после РЦЭ, по данным крупных исследований, варьирует от 45% до 66% [7-10].
В настоящее время стадирование по TNM РМП не учитывает биологическое поведение опухоли,степень ее дифференцировки,особенности гистологической и молекулярной природы, что требует разработки новых моделей и прогностических маркеров, надежно предсказывающих вероятность рецидива и дальнейшей прогрессии заболевания, а также уровень ответа на проводимую лекарственную терапию в нео- и адъювантном режимах [11].
В последние годы исследования показали, что маркеры, связанные с иммунитетом, играют важную роль в диагностике, оценке прогноза и эффективности иммунотерапии РМП. Хроническое воспаление играет ключевую роль в онкогенезе и прогрессии рака мочевого пузыря. Исследования демонстрируют, что системное воспаление, оцениваемое по гематологическим индексам (NLR – нейтрофильно-лимфоцитарный индекс, SII – индекс системного иммунного воспаления, SIRI – индекс системного воспалительного ответа), тесно коррелирует с агрессивностью опухоли – более высокими стадиями, лимфоваскулярной инвазией и метастазированием. На тканевом уровне хроническое воспаление, ассоциированное с инфекционными агентами (такими как HPV – вирус папилломы человека) или другими факторами, способствует геномной нестабильности, экспрессии онкобелков (p53) и формированию иммуносупрессивного микроокружения через активацию пути PD-1/PD-L1 (Programmed Cell Death Protein 1 / Programmed DeathLigand 1). Таким образом, воспаление создает условия для опухолевой прогрессии через комплекс механизмов, включая повреждение ДНК, ангиогенез, инвазию и подавление противоопухолевого иммунитета [12-20].
Ряд научных исследований последних лет посвящен изучению различных иммунологических маркеров, рассчитанных на основе рутинного клинического анализа крови, таких как нейтрофильно-лимфоцитарный (НЛИ, NLR), лимфоцитарно-моноцитарный (ЛМИ, LMR) и тромбоцитарно-лимфоцитарный (ТЛИ, PLR) соотношения. Данные индексы представляются высокоперспективными кандидатами для интеграции в прогностические модели [19, 21-23].
Несмотря на активное изучение системных воспалительных индексов в прогнозировании течения рака мочевого пузыря, данные различных исследований демонстрируют существенные противоречия,что ограничивает их внедрение в рутинную клиническую практику. Так, в то время как одни авторы подтверждают прогностическую роль PLR и SII для безреци-дивной выживаемости при немышечно-инвазивном раке, другие исследователи не обнаружили независимой значимости NLR в сходной когорте пациентов. Противоречия усугубляются при анализе различных стадий заболевания и методов лечения:при метастатическом раке значимым предиктором общей выживаемости после химиотерапии оказывается только PLR, тогда как в условиях тримодальной терапии МИРМП независимую прогностическую ценность демонстрирует исключительно NLR. Эти расхождения, вероятно, обусловлены различиями в дизайне исследований, характеристиках пациентов и применяемых методах лечения, что подчеркивает необходимость дальнейшей стандартизации и валидации данных биомаркеров [14, 24-26].
Дальнейшее изучение экспрессии этих маркеров в клинике имеет большое значение для персонализированного подхода лечения РМП. Будущие исследования будут больше сосредоточены на том, как обнаруживать иммунологические маркеры, с низкой стоимостью и высокой точностью, а также на разработке новых иммунотерапевтических стратегий для достижения лучших результатов лечения у пациентов с раком мочевого пузыря [17-24].
В нашем предыдущем ретроспективном исследовании проведен анализ прогностической значимости системных воспалительных индексов (LMR, PLR и NLR) у 100 пациентов с МИРМП, перенесших радикальную цистэктомию. Установлено, что повышенные уровни PLR (≥110,15) и NLR (≥2,15), а также сниженный уровень LMR (<4,97) достоверно ассоциированы с уменьшением общей 5-летней выживаемости. Показана связь этих маркеров с возрастом пациентов, стадией опухоли (T), наличием регионарных метастазов (N) и степенью дифференцировки (G). На основе полученных данных разработана прогностическая модель, позволяющая стратифицировать пациентов на группы высокого и низкого риска. Для подтверждения клинической применимости модели необходимо ее дальней- шее валидационное исследование на независимой когорте пациентов со сходными характеристиками [21].
Цель исследования: провести независимую внешнюю валидацию ранее разработанной прогностической модели на тестовой выборке пациентов с МИРМП,прошедших лечение в стороннем лечебном учреждении.
МАТЕРИАЛ И МЕТОДЫ
Прогностическая модель была разработана на обучающей выборке, включающей 100 пациентов с МИРМП со стадией T2-3N0/N+M0 (основная группа), в которую вошли 100 пациентов после радикальной цистэктомии (РЦ): 89 мужчин, 11 женщин, в возрасте от 35 до 75 лет (средний возраст составил 59,21±8,54), проходивших лечение в СПб ГБУЗ ГМПБ № 2 в период с 1995 по 2013 гг. [21].
В тестовую выборку вошли 39 пациентов с МИРМП со стадией T2-3N0/N+M0, госпитализированных в 2018-2019 гг. в НМИЦ онкологии им. Н.Н. Петрова, с целью проведения РЦ (группа валидации). Оценка качества прогностической модели проводилась с использованием ROC-анализа. Валидация прогностической модели проводилась на тестовой выборке с расчетом чувствительности, специфичности и площади под ROC-кривой (AUC). Значимыми считались различия показателей при p <0,05.
Клиническая характеристика пациентов обучающей и тестовой выборок представлена в таблице 1.
Группы пациентов с МИРМП в обеих выборках были сопоставимы по возрасту и полу. При анализе не было обнаружено различий в категориях «T» и «N», средней продолжительности жизни, а также 5-летней общей выживаемости. При сравнении параметров индексов воспаления разница также не была обнаружена (табл. 1). Данные свидетельствуют, что между обучающей и тестовой выборками нет грубых, статистически значимых различий, что позволяет считать их репрезентативными для одной и той же популяции пациентов.
На основании анализа индексов воспаления на обучающей выборке ретроспективных данных пациентов с МИРМП была разработана модель прогнозирования результатов лечения. Все пациенты были распределены на группы высокого и низкого риска в зависимости от влияния индексов воспаления на общую выживаемость. Точки отсечения для прогнозирования 5-летней выживаемости представлены в таблице 2. Кроме влияния индексов воспаления на общую выживаемость нами проведена оценка взаимосвязи индексов воспаления и таких параметров как возраст пациентов, степень инвазии опухоли в подлежащие ткани («T»), степень дифференцировки опухоли («G»), а также наличие регионарного метастазирования («N») [21].
Таблица 1. Клиническая характеристика пациентов обучающей и тестовой выборок с МИРМП Table 1. Clinical characteristics of patients in the training and test cohorts with MIBC
|
Параметры Parameters |
Обучающая выборка (основная группа) (n=100) Training Cohort (Main Group) (n=100) |
Тестовая выборка (группа валидации) (n=39) Test Cohort (Validation Group) (n=39) |
Уровень p p -value |
|
|
Средний возраст, лет (M±SD) Mean age, years (M±SD) |
59,21±8,54 |
61,67±7,86 |
0,08 |
|
|
Пол Gender |
мужской, n (%) male, n (%) |
89 (89,00%) |
34 (87,18%) |
0,76 |
|
женский, n (%) female, n (%) |
11 (11,00%) |
5 (12,82%) |
||
|
Категория «Т» T stage |
T2, n (%) |
64 (64%) |
30 (78,95%) |
0,10 |
|
T3, n (%) |
36 (36%) |
9 (21,05%) |
||
|
Категория «N» N stage |
N0, n (%) |
76 (76,00%) |
34 (89,47%) |
0,07 |
|
N+, n (%) |
24 (24,00%) |
4 (10,53%) |
||
|
НЛИ, (х109/л) / NLR (x103/L) |
2,53±0,53 |
2,92±1,67 |
0,89 |
|
|
ТЛИ, (х109/л) / PLR (x103/L) |
134,24±29,95 |
141,64±76,64 |
0,085 |
|
|
ЛМИ, (х109/л) / LMR (x109/L) |
4,43±0,80 |
3,71±1,85 |
0,068 |
|
|
Средняя продолжительность жизни, лет Meansurvival, years (M±SD) |
4,07±5,24 |
3,08±2,44 |
0,93 |
|
|
Пятилетняя общая выживаемость,n(%) 5-year overall survival, n (%) |
36 (36%) |
17 (43,6%) |
0,40 |
|
Таблица 2.Значения индексов воспаления при определении группы риска
Table 2. Cut-off values for inflammatory indices for risk group stratification
|
Индекс воспаления Inflammatory Index |
Низкий риск (×109/л) Low Risk (×10⁹/L) |
Высокий риск (×109/л) HighRisk (×10⁹/L) |
|
НЛИ (NLR) |
<2,15 |
≥2,15 |
|
ТЛИ (PLR) |
<110,15 |
≥110,15 |
|
ЛМИ (LMR) |
>4,97 |
<4,97 |
Если индексы воспаления отклонялись от пороговых значений и были для НЛИ ≥2,15×109/л, ТЛИ ≥110,15×109/л и ЛМИ <4,97×109/л, пациента относили к группе высокого риска.
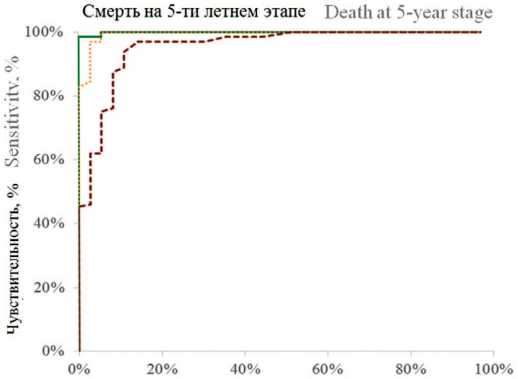
При оценке качества данной модели с помощью ROC-анализа площадь AUC составила 0,95 ( р <0,001), чувствительность – 93,75%, специфичность – 88,89% (рис. 1, табл. 3).
Нами проведен сравнительный анализ пациентов между обучающей и тестовой группами, проведена валидация разработанной ранее модели предсказания исхода в зависимости от индексов воспаления,
Специфичность, % Specificity, %
-----Тромбоцитарно-лимфоцитарный индекс PLR > 110,15
Platelet-to-Lymphocyte Ratio > 110.15
Лимфоцитарно-моноцитарный индекс LMR < 4,97
Neutrophil-to-Monocyte Ratio < 4.97
-----Нейтрофильно-лимфоцитарный индекс NLR >2,15
Neutrophil-to-Lymphocyte Ratio >2.15
Рис. 1.ROC-кривая для общей выживаемости при МИРМП основной группы
Fig. 1. ROC curve for overall survival in the main MIBC cohort
Таблица 3.Чувствительность и специфичность точек отсечения индексов воспаления при определении прогноза выживаемости пациентов с МИРМП основной группы
Table 3. Sensitivity and specificity of inflammatory index cut-off points for predicting survival in the main MIBC cohort
|
Индексы воспаления Inflammatory Index |
Точки отсечения Cut-off Value |
AuROC |
Чувствительность Sensitivity |
Специфичность Specificity |
Эффективность Accuracy |
Хи-квадрат Chi-square |
Уровень p p -value |
|
Тромбоцитарно-лимфоцитарный индекс Platelet-to-lymphocyteratio (PLR) |
≥110,15 |
1,00 |
98,44% |
100,00% |
99,22% |
95,7770 |
<0,0001 |
|
Лимфоцитарно-моноцитарный индекс Lymphocyte-to-monocyteratio (LMR) |
<4,97 |
0,99 |
100,00% |
94,44% |
97,22% |
91,5825 |
<0,0001 |
|
Нейтрофильно-лимфоцитарный индекс Neutrophil-to-lymphocyteratio (NLR) |
≥2,15 |
0,95 |
93,75% |
88,89% |
91,32% |
68,2919 |
<0,0001 |
определена общая выживаемость в зависимости от индексов воспаления по группам риска.
РЕЗУЛЬТАТЫ
Для анализа влияния возраста на параметры системного воспалительного ответа когорта пациентов (n=139) была стратифицирована на две группы: младше 60 лет (n=60) и 60 лет и старше (n=79). Как демонстрирует таблица 4 и рисунок 2, между группами обнаружены статистически значимые различия по всем исследуемым воспалительным индексам.
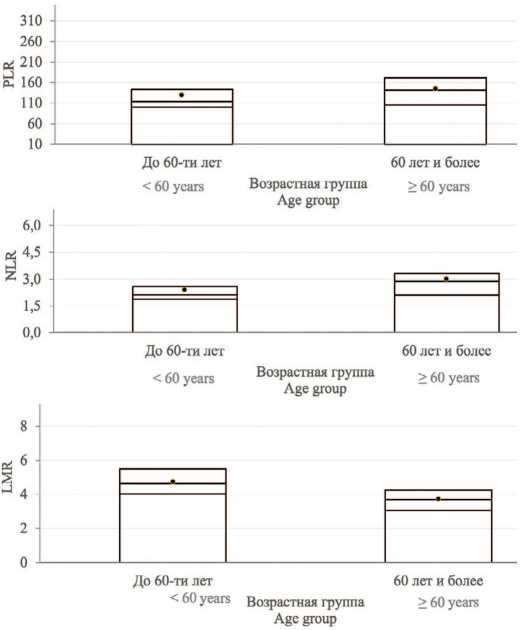
Рис. 2. Сравнение системных воспалительных индексов в разных возрастных группах пациентов
Fig. 2. Comparison of systemic inflammatory indices between patient age groups
У пациентов старшей возрастной группы (≥60 лет) медианные значения нейтрофильно-лимфоцитарного (NLR) и тромбоцитарно-лимфоцитарного (PLR) индексов были достоверно выше: 2,88 против 2,12 (p<0,0001) и 140,85 против 113,07 (p=0,0022) соответ- ственно. Напротив, лимфоцитарно-моноцитарный индекс (LMR) был значимо выше в группе пациентов моложе 60 лет (4,64 против 3,67; p<0,0001).
Полученные данные указывают на то, что возраст является значимым фактором, ассоциированным с дисбалансом в системном воспалительном ответе.У пациентов старше 60лет наблюдается сдвиг в сторону более неблагоприятного иммуновоспалительного профиля, характеризующегося относительным повышением нейтрофилов и тромбоцитов и снижением лимфоцитов относительно моноцитов.
Валидация разработанной модели была проведена на тестовой выборке, в которую вошли 39 пациентов. ROC-анализ для пациентов тестовой группы ( валидации ) представлен на рисунке 3. Чувствительность и специфичность точек отсечения в группе валидации представлена в таблице 5 и на рисунке 3.
Все представленные пороговые значения показали статистически значимую связь с прогнозом вы-
Летальный исход
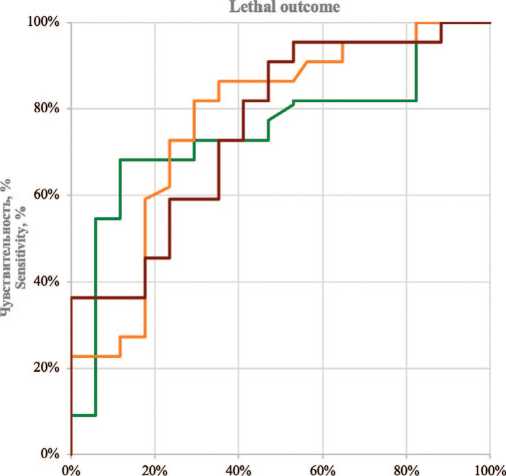
Специфичность, %
Specificity, %
----NLR>2,65 ----PLR > 109,00 ----LMR < 4,36
Рис. 3. ROC-кривая для общей выживаемости при МИРМП тестовой группы (валидации)
Fig. 3. ROC curve for overall survival in the MIBC test (validation) cohort
Таблица 4. Сравнение системных воспалительных индексов между возрастными группами пациентов Table 4. Comparison of systemic inflammatory indices between patient age groups
|
Индексы воспаления |
Возраст / Age |
Уровень p p -value |
|
|
Inflammatory Index |
До 60-ти лет (60 пациентов) < 60 years (n=60) |
60 лет и более (79 пациентов) ≥ 60 years (n=79) |
|
|
Нейтрофильно-лимфоцитарный индекс Neutrophil-to-lymphocyteratio (NLR) |
2,12 |
2,88 |
<0,0001 |
|
Тромбоцитарно-лимфоцитарный индекс Platelet-to-lymphocyteratio (PLR) |
113,07 |
140,85 |
0,0022 |
|
Лимфоцитарно-моноцитарный индекс Lymphocyte-to-monocyteratio (LMR) |
4,64 |
3,67 |
<0,0001 |
живаемости ( p <0,05). Наибольшую чувствительность (90,91%) продемонстрировал ЛМИ, в то время как наибольшая специфичность (70,59%) отмечена для ТЛИ. Значения AuROC для всех индексов находятся в диапазоне от 0,74 до 0,77, что указывает на хорошую дискриминационную способность моделей (табл. 5).
Был проведен анализ общей выживаемости (ОВ) у пациентов между группами исследования (рис. 4, табл. 6).
Медиана выживаемости для общей группы составила 2 года. При сравнении обучающей и тестовой групп не было выявлено различий в 5-летней общей выживаемости. Так, 5-летняя ОВ составила 36% и 43,6% для обучающей и тестовой выборок соответственно ( p =0,4553). Таким образом, мы делаем вывод, что группы однородны и проведенная валидация модели показала свое хорошее прогностическое значение.
Проведена оценка влияния индексов воспаления на ОВ в тестовой группе.
Для оценки прогностической ценности системных воспалительных индексов были определены пороговые значения для NLR (≥2,65), PLR (≥109,00) и LMR (<4,36), используя анализ ROC-кривых. Как представлено в таблице 7, пациенты с показателями высокого риска (NLR≥2,65; PLR≥109,00; LMR<4,36) продемонстрировали статистически значимо более низкую 5-летнюю ОВ и значимо чаще имели летальный исход в течение периода наблюдения (p<0,005).
Cumulative survival proportion Completed + Cencored
Кумулятивная доля выживших (Каплан-Мейер) о Заверш. + Цензурир.
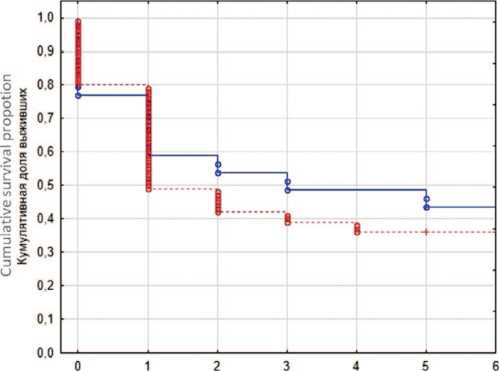
Времена жизни, лет
Follow-up time, years
— Валидация Validation
----Основная Main
Рис. 4. Общая выживаемость пациентов в группах сравнения: основная (обучающая) и валидации (тестовая)
Fig. 4. Overall survival of patients in the comparison groups: main (training) and validation (test)
Таблица 5. Чувствительность и специфичность точек отсечения индексов воспаления при определении прогноза выживаемости пациентов с МИРМП тестовой группы (валидации)
Table 5. Sensitivity and specificity of inflammatory index cut-off points for predicting survival in the MIBC test (validation) cohort
|
Индексы воспаления Inflammatory Index |
Точки отсечения Cut-off Value |
AuROC |
Чувствительность Sensitivity |
Специфичность Specificity |
Эффективность Accuracy |
Хи-квадрат Chi-square |
Уровень p p -value |
|
Тромбоцитарно-лимфоцитарный индекс Platelet-to-lymphocyteratio (PLR) |
≥110,15 |
0,77 |
81,82 |
70,59 |
66,44 |
10,88 |
0,001 |
|
Лимфоцитарно-моноцитарный индекс Lymphocyte-to-monocyteratio (LMR) |
<4,97 |
0,76 |
90,91 |
52,94 |
71,93 |
9,10 |
0,002 |
|
Нейтрофильно-лимфоцитарный индекс Neutrophil-to-lymphocyteratio (NLR) |
≥2,15 |
0,74 |
68,18 |
70,58 |
69,38 |
12,41 |
0,0004 |
Таблица 6.Пятилетняя общая выживаемость пациентов в группах сравнения: основная (обучающая) и валидации (тестовая)
Table 6. Five-year overall survival of patients in the comparison groups: main (training) and validation (test)
|
Индексы воспаления Inflammatory Index |
Всего человек Total Patients |
Выжило на 5-летнем отрезке Survivedat 5 years |
Доля выживших Sensitivity |
Уровень p p -value |
|
Тестовая (валидация) Test (Validation) |
39 |
17 |
43,6% |
0,4553 |
|
Обучающая (основная) Training (Main) |
100 |
36 |
36,0% |
Таблица 7. Влияние пороговых значений воспалительных индексов на общую выживаемость Table 7. Impact of inflammatory index threshold values on overall survival
|
Фактор Factor |
5-летняя ОВ 5-Year OS |
Летальный исход Lethal Outcome |
Уровень p p -value |
|
NLR ≥ 2,65 |
7 (31,82%) |
15 (88,24%) |
0,0004 |
|
PLR ≥ 109,00 |
4 (25,00%) |
18 (78,26%) |
0,0010 |
|
LMR < 4,36 |
2 (18,18%) |
20 (71,43%) |
0,0025 |
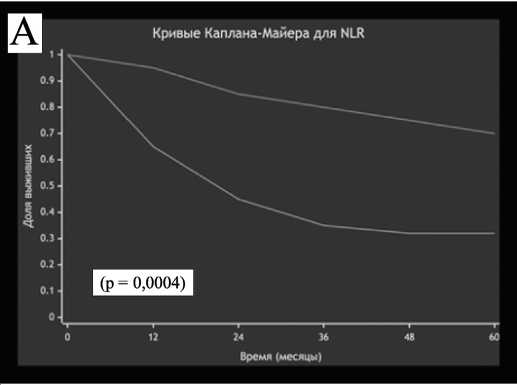
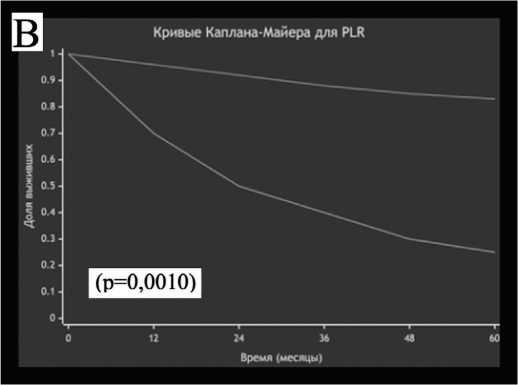
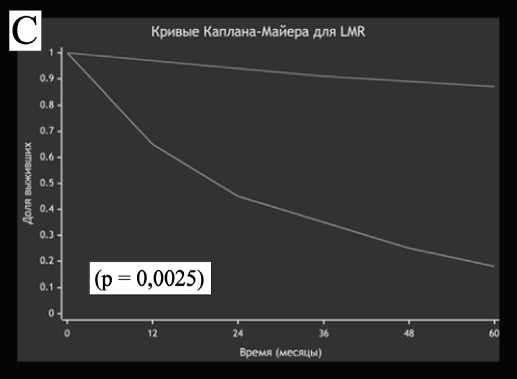
Для визуализации влияния каждого индекса на выживаемость были построены кривые Каплана-Майера (рис. 5). Лог-ранговый тест подтвердил, что
------Группа низкого риска, Low-riskgroup
--- Группа высокого риска, High-riskgroup
Рис. 5. Влияние системных воспалительных индексов на общую выживаемость
-
(A) Нейтрофильно-лимфоцитарный индекс (NLR)
-
(B) Тромбоцитарно-лимфоцитарный индекс (PLR)
-
(C) Лимфоцитарно-моноцитарный индекс (LMR)
Fig. 5. Impact of systemic inflammatory indices on overall survival
-
(A) Neutrophil-to-lymphocyte ratio (NLR)
-
(B) Platelet-to-lymphocyte ratio (PLR)
-
(C) Lymphocyte-to-monocyte ratio (LMR)
все три индекса являются значимыми предикторами неблагоприятного исхода. Наиболее выраженное разделение кривых выживаемости наблюдалось для NLR ( p =0,0004), где группа с высоким NLR показала крайне низкую выживаемость по сравнению с группой с низким NLR.
Статистическая значимость различий между кривыми оценивалась с помощью лог-рангового теста.
Полученные результаты убедительно демонстрируют, что повышенные уровни NLR и PLR, а также сниженный уровень LMR являются значимыми и независимыми предикторами неблагоприятного исхода у исследуемой когорты пациентов. Пороговые значения, определенные в нашем исследовании, могут служить доступными и воспроизводимыми биомаркерами для стратификации риска и помочь в идентификации пациентов, нуждающихся в менее агрессивной тактике лечения или пристальном мониторинге.
ОБСУЖДЕНИЕ
Несмотря на значительный прогресс в лечении МИРМП, отдаленные результаты остаются неудовлетворительными [7-9, 25-26]. Несмотря на то, что классификация TNM продолжает оставаться основным прогностическим инструментом,все больше внимания уделяется роли системного воспалительного ответа как дополнительного прогностического фактора. Однако существующие данные о прогностической значимости воспалительных маркеров демонстрируют существенные противоречия, что ограничивает их внедрение в клиническую практику [17-25, 27-28].
В настоящее время отсутствует консенсус относительно того, какие именно воспалительные индексы обладают наибольшей прогностической ценностью при различных вариантах лечения МИРМП.Проти-воречия наблюдаются и при анализе различных стадий заболевания. F.P. Bizzarri и соавт. при исследовании НМИРМП не выявили независимой прогностической роли NLR, тогда как C. Karan et al. при метастатическом раке показали значимость только PLR. Эти расхождения могут быть объяснены различиями в изучаемых популяциях,методах лечения и используемых пороговых значениях [14, 29].
Исследование R. Kool и соавт. в когорте пациентов, получавших тримодальную терапию, обнаружили прогностическую значимость только NLR, тогда как PLR и LMR не показали независимой связи с выживаемостью. В то же время K. Yang и соавт. продемонстрировали, что PLR и LMR являются независимыми предикторами метастазов в лимфатические узлы у пациентов, перенесших РЦ [30-31].
В контексте этих противоречий настоящее исследование предоставляет важные дополнительные дан- ные. Мы подтвердили независимую прогностическую значимость всех трех исследуемых воспалительных индексов (NLR, PLR и LMR) для общей выживаемости. Установленные в нашем исследовании пороговые значения (NLR ≥ 2,65, PLR ≥ 109,00, LMR < 4,36) позволяют эффективно стратифицировать пациентов по риску летального исхода.
Особую важность наши результаты приобретают в свете выявленной нами сильной связи между неблагоприятными профилями воспалительных маркеров и 5-летней выживаемостью. Так, пациенты с NLR ≥ 2,65 имели 5-летнюю выживаемость всего 31,82% ( p <0,001). Аналогичные закономерности наблюдались для PLR и LMR, что подтверждает их роль как значимых предикторов неблагоприятного исхода.
Полученные данные подчеркивают необходимость учета воспалительных маркеров при стратификации риска у пациентов с МИРМП. Интеграция NLR, PLR и LMR в существующие прогностические модели может улучшить точность прогнозирования и способствовать более индивидуализированному подходу к лечению.Однако для внедрения этих маркеров в ру- тинную клиническую практику необходимы дальнейшие проспективные многоцентровые исследования с унификацией методологии и стандартизацией пороговых значений.
ЗАКЛЮЧЕНИЕ
Таким образом, проведенное исследование доказало валидность разработанной ранее модели прогнозирования исхода лечения пациентов с МИРМП и подтвердило удобство в рутинной клинической практике.
Поскольку разрабатываемые в настоящее время прогностические модели зачастую не подвергаются проверке,их использование может приводить к ошибочным результатам.Для того чтобы экстраполировать результаты нашего исследования на различные популяции, нами была выполнена проверка модели на тестовой выборке,в результате которой были получены достаточно высокие чувствительность и специфичность.
ПШАТУРАШШПШ
ПШАТШ/ШИИШ
Diagnostics (Basel) 2025;15(17):2163.
Сведения об авторах:
Журавский Д.А. – аспирант кафедры урологии медицинского института ФГБОУ ВО СПбГУ; Санкт-Петербург, Россия; РИНЦ Author ID 1125551,
Беркут М.В. – к.м.н., врач отделения онкоурологии, ФГБУ «Национальный медицинский исследовательский центр онкологии им. Н.Н. Петрова» Минздрава России; Санкт-Петербург, Россия; РИНЦ Author ID 1045252,
Горелова А.А. – к.м.н., доцент кафедры урологии медицинского института ФГБОУ ВО СПбГУ; врач отделения онкоурологии, ФГБУ «Национальный медицинский исследовательский центр онкологии им. Н.Н. Петрова; Санкт-Петербург, Россия;
РИНЦ Author ID 1026305 ,
Сандимиров А.А. – ординатор кафедры урологии медицинского института ФГБОУ ВО ФГБОУ ВО СПбГУ; Санкт-Петербург, Россия; РИНЦ Author ID 1237766,
Новиков А.И. – д.м.н., проф., заведующий онкологическим урологическим отделением ГБУЗ «СПбКНпЦСВМП(о) им. Н.П. Напалкова»; Санкт-Петербург, Россия;
РИНЦ Author ID 396948,
Горелов А.И. – д.м.н., проф. кафедры урологии медицинского института ФГБОУ ВО СПбГУ, заведующий отделением урологии СПб ГБУЗ «Городская Покровская больница»;
Санкт-Петербург, Россия; РИНЦ Author ID 301324,
Вклад авторов:
Журавский Д.А. – написание текста, анализ статистических данных, 20%
Беркут М.В. – обработка материала, 20%
Горелова А.А. – редактирование текста, 10%
Сандимиров А.А. – обработка материала, 10%
Новиков А.И. – дизайн исследования, 10%
Горелов А.И. – концепция исследования, 30%
Конфликт интересов: Авторы заявляют об отсутствии конфликта интересов.
Финансирование: Статья подготовлена без финансовой поддержки.
Статья поступила: 02.09.25
Результаты рецензирования: 17.10.25
Исправления получены: 21.11.25


