Возможность использования показателей клинического анализа крови в оценке воспалительного статуса пациентов с COVID-19
Автор: Некрасова Людмила Андреевна, Джайн Марк, Губенко Никита Сергеевич, Будко Антон Александрович, Самоходская Лариса Михайловна, Орлова Яна Артуровна, Камалов Армаис Альбретович
Журнал: Клиническая практика @clinpractice
Рубрика: Оригинальные исследования
Статья в выпуске: 1 т.13, 2022 года.
Бесплатный доступ
Обоснование. С-реактивный белок (СРБ) является ключевым лабораторным биомаркером системного воспаления и индикатором необходимости противовоспалительной терапии у пациентов с COVID-19. Однако доступность биохимических анализаторов для определения уровня СРБ ограничена в удаленных от региональных центров медицинских учреждениях. Цель исследования - разработка подхода к прогнозированию воспалительного статуса пациентов с COVID-19 на основании показателей общего анализа крови. Методы. В ретроспективное исследование включены 423 пациента (мужчин 54,6%; женщин 45,4%; средний возраст 59,1 года), проходивших стационарное лечение на базе МНОЦ МГУ имени М.В. Ломоносова в период с 21 апреля по 13 июня 2020 г. с диагнозом COVID-19. Всем пациентам были выполнены общий и биохимический анализы крови, компьютерная томография (КТ) легких. Результаты. На основе данных общего анализа крови была разработана модель качественной оценки системного воспаления, соответствующего уровню СРБ >60 мг/л. В нее вошли скорость оседания эритроцитов и отношение нейтрофилов к лимфоцитам. В соответствии с результатами ROC-анализа (Receiver Operating Characteristic) разработанная модель характеризовалась чувствительностью 70,2%, специфичностью 74,6%, а площадь под ROC-кривой составила 0,781. В ходе сравнения ключевых клинических показателей тяжести течения COVID-19, таких как срок госпитализации и степень поражения легких по данным КТ при поступлении и выписке, были обнаружены статистически значимые отличия между группами с уровнями СРБ ≤60 мг/л и >60 мг/л, определенными при рутинном лабораторном анализе, по всем названным параметрам (p function show_abstract() { $('#abstract1').hide(); $('#abstract2').show(); $('#abstract_expand').hide(); }
Covid-19, с-реактивный белок, общий анализ крови, отношение нейтрофилов к лимфоцитам, скорость оседания эритроцитов
Короткий адрес: https://sciup.org/143178540
IDR: 143178540
Possibility of blood test parameters usage in the evaluation of COVID-19 patients’ inflammatory status
Background: C-reactive protein (CRP) is a key laboratory biomarker for anti-inflammatory treatment initiation. Unfortunately, biochemical blood analyzers are not always easily accessible in medical institutions located far from major regional health facilities. Aim: To develop an approach for inflammatory status estimation based on blood test results in patients with COVID-19 in cases with limited laboratory equipment availability. Methods: The present retrospective study included 423 patients (male 54.6%; female 45.4%; mean age 59.1 years) receiving hospital treatment due to COVID-19 in Medical Research and Educational Center of Lomonosov Moscow State University from April 21st to June 13th 2020. All patients donated blood for full biochemistry and hematology testing and underwent chest computer tomography (CT). Results: CRP levels (>60 mg/L) qualitative estimation model was developed based on hematologic test results. It included erythrocyte sedimentation rate and neutrophils to lymphocytes ratio. According to the results of Receiver Operating Characteristic (ROC) analysis present model was characterized by sensitivity of 70.2%, specificity of 74.6%, and area under the ROC-curve of 0.781. Comparison of key clinical parameters reflecting COVID-19 severity, such as length of hospitalization, lung damage at CT (hospital admission and discharge), revealed statistically significant difference between groups with routinely measured CRP levels ≤60 mg/L and >60 mg/L for all the above-mentioned parameters (p function show_eabstract() { $('#eabstract1').hide(); $('#eabstract2').show(); $('#eabstract_expand').hide(); }
Текст научной статьи Возможность использования показателей клинического анализа крови в оценке воспалительного статуса пациентов с COVID-19
Submitted 15.09.2021 Revised 13.12.2021 Published 10.02.2022
Еще в первые месяцы пандемии было продемонстрировано, что у пациентов с наиболее тяжелым течением заболевания наблюдаются нарушения в регуляции иммунного ответа [3]. Вскоре было установлено, что смертность при COVID-19 ассоциирована с индуцируемой вирусом повышенной экспрессией провоспалительных цитокинов (так называемый цитокиновый шторм), что приводит к острому респираторному дистресс-синдрому и распространенному поражению тканей организма с последующим развитием полиорганной недостаточности [4]. Следовательно, лабораторный анализ биомаркеров воспаления занимает важнейшее место в ведении пациентов с COVID-19.
Наиболее изученными показателями воспалительной реакции являются параметры общего анализа крови и уровень С-реактивного белка (СРБ) [5, 6]. Но именно уровень СРБ, согласно Временным российским рекомендациям по лечению новой коронавирусной инфекции [7], выбран ключевым лабораторным биомаркером-индикатором начала противовоспалительной терапии. При этом доступность биохимических анализаторов для определения уровня СРБ, в отличие от оборудования для проведения общего анализа крови, ограничена в удаленных от региональных центров медицинских учреждениях.
Цель исследования — разработка подхода к прогнозированию воспалительного статуса паци-

кт ГА
ентов с COVID-19 на основании показателей общего анализа крови.
МЕТОДЫ
Дизайн исследования
Ретроспективное.
Условия проведения
В исследование включены пациенты, проходившие стационарное лечение на базе МНОЦ МГУ имени М.В. Ломоносова в период с 21 апреля по 13 июня 2020 г. с диагнозом COVID-19.
Диагноз COVID-19 подтверждали путем взятия мазка из ротоглотки с последующим анализом методом полимеразной цепной реакции (ПЦР) на SARS-CoV-2.
Описание медицинского вмешательства
Анализ уровня биохимических показателей крови проводился с использованием автоматического биохимического анализатора AU480 (Beckman Coulter, Германия). Общий анализ крови выполнялся при помощи гематологического анализатора XN 2000 (Sysmex Corporation, Япония).
Компьютерная томография (КТ) легких и органов грудной клетки проводилась на 32-разряд-ном компьютерном томографе Somatom Scope (Siemens, Германия) при толщине среза 1 мм в соответствии с описанной ранее методикой [8]. КТ выполнялась при поступлении и выписке пациента. Для обработки данных КТ использовалась платформа Syngo.via (Siemens, Германия). Анализ инфильтративных изменений в легких проводился при помощи программного обеспечения Муль-тивокс (Гаммамед, Россия) и Botkin.AI (Интерлод-жик, Россия).
Этическая экспертиза
Протокол исследования одобрен локальным этическим комитетом МНОЦ МГУ имени М.В. Ломоносова (протокол № 1/21 от 25.01.2021).
Статистический анализ
Статистический анализ проводили с использованием пакета программ GraphPad Prism (GraphPad Software, США). Для оценки нормальности распределения данных использовали тест Колмогорова–Смирнова. Так как распределение данных, вошедших в анализ, было отличным от нормального, то их представляли в виде медианы (Q2) и интерквартильного размаха (Q1; Q3). Для сравнения двух несвязанных выборок применяли тест Манна–Уитни, для сравнения связанных — тест Вил-коксона. Корреляционный анализ выполняли с использованием метода Спирмена. Для построения предсказательных моделей применяли линейный регрессионный анализ. Определение порогового значения расчетного коэффициента предсказательной модели проводили при помощи ROC-анализа (Receiver Operating Characteristic). Результаты статистической обработки признавали значимыми при p <0,05.
РЕЗУЛЬТАТЫ
Объекты (участники) исследования
В исследование включены 423 пациента с подтверждённым с помощью ПЦР на РНК SARS-CoV-2 диагнозом COVID-19.
Возраст пациентов колебался от 24 до 98 лет и в среднем составил 59,1 года. Индекс массы тела пациентов колебался от 20,3 до 42,2 кг/м2 и в среднем составил 29,0 кг/м2. Распределение пациентов по полу было следующим: мужчин — 231 (54,6%), женщин — 192 (45,4%). Средняя длительность госпитализации составила 11,9±6,6 дней.
Основные результаты исследования
Для того чтобы определить показатели общего анализа крови, которые могли бы стать кандидатами для построения модели прогнозирования уровня СРБ, был применен корреляционный анализ. Параметры, статистически значимо связанные с уровнем СРБ, представлены в табл. 1.
Многие показатели общего анализа крови продемонстрировали статистически значимую корреляцию, однако в большинстве случаев ее сила была довольно низкой (коэффициент корреляции не превышал ±0,2). Лишь уровень нейтрофилов, соотношение уровней нейтрофилов и лимфоцитов (Н/Л) и скорость оседания эритроцитов (СОЭ) оказались связаны с уровнем СРБ умеренной силой (коэффициенты корреляции 0,375; 0,454 и 0,434 соответственно).
В связи с тем, что пороговым значением для начала противовоспалительной терапии при COVID-19 является уровень СРБ >60 мг/л [7], разрабатываемая предсказательная модель будет предназначена для того, чтобы отнести пациента к группе «СРБ ≤60 мг/л» или «СРБ >60 мг/л», нежели чем для предсказания абсолютного уровня СРБ. В соответствии с результатами ROC-анализа параметры общего анализа крови, количество
Том 13 № 1
Таблица 1 / Table 1
Связь параметров общего анализа крови с уровнем С-реактивного белка у пациентов с COVID-19 / Correlation of hematologic blood test parameters with C-reactive protein levels in patients with COVID-19
|
Показатели общего анализа крови |
Связь с CРБ |
|
|
r* |
p |
|
|
Лейкоциты (WBC) |
0,165 |
<0,001 |
|
Эритроциты (RBC) |
-0,128 |
0,009 |
|
Гемоглобин (HGB) |
-0,167 |
<0,001 |
|
Гематокрит (HCT) |
-0,155 |
0,001 |
|
Ширина распределения эритроцитов (RDW-CV) |
0,113 |
0,021 |
|
Ширина распределения эритроцитов (RDW-SD) |
0,131 |
0,007 |
|
Нейтрофилы (NEUT)** |
0,375 |
<0,001 |
|
Соотношение уровней нейтрофилов и лимфоцитов (N/L)** |
0,454 |
<0,001 |
|
Моноциты (MON) |
-0,130 |
0,008 |
|
Эозинофилы (EO) |
-0,161 |
<0,001 |
|
Скорость оседания эритроцитов (СОЭ)** |
0,434 |
<0,001 |
Примечание. * Коэффициент корреляции Спирмена; ** показатели общего анализа крови, продемонстрировавшие умеренную корреляционную связь с уровнем СРБ. СРБ — С-реактивный белок.
Note: * Spearmen correlation coefficient; ** hematologic blood test parameters demonstrated moderate power of correlation with C-reactive protein levels. СРБ — C-reactive protein.
нейтрофилов, Н/Л и СОЭ по отдельности характеризовались низкой дискриминативной способностью в отношении порогового уровня СРБ 60 мг/л: площади под ROC-кривой — 0,718; 0,746 и 0,700 соответственно (рис. 1). Было принято решение об использовании линейного регрессионного анализа для расчета коэффициента превышения уровня СРБ 60 мг/л (КСРБ60). В результате была получена следующая расчетная формула (параметр «количество нейтрофилов» был исключен, так как он не вносит вклада в повышение точности модели):
КСРБ60 = 0,007 х СОЭ + 0,046 х Н/Л.
ROC-анализ продемонстрировал, что при пороговом значении КСРБ60 0,369 чувствительность модели составляет 70,2%, специфичность — 74,6%, а площадь под ROC-кривой — 0,781. Таким образом, разработанная комбинированная предсказательная модель существенно превосходила использование параметров общего анализа крови поодиночке.
Для подтверждения клинической пригодности разработанной предсказательной модели было проведено сравнение ряда показателей тяжести
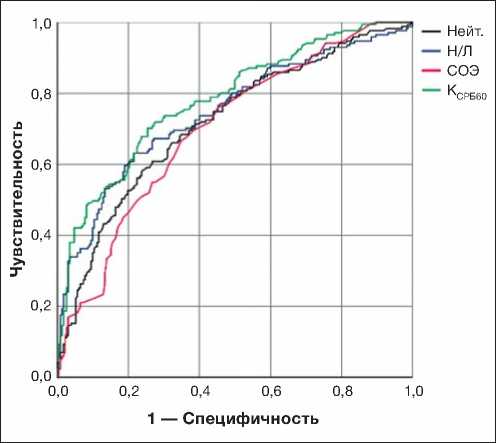
Рис. 1. ROC-кривая для предсказания уровня С-реак-тивного белка более 60 мг/л.
Примечание. Нейт. — нейтрофилы; Н/Л — соотношение уровней нейтрофилов и лимфоцитов; СОЭ — скорость оседания эритроцитов; КСРБ60 — коэффициент превышения уровня С-реактивного белка 60 мг/л.
Fig. 1. ROC-curve for the prediction of C-reactive protein levels more than 60 mg/L.
Note: Нейт. — neutrophils; Н/Л — ratio of neutrophil and lymphocyte levels; СОЭ — erythrocyte sedimentation rate; КСРБ60 — coefficient of excess of C-reactive protein level 60 mg/l.
▼ж^жтжтж «АТАТАТ ГАТАТ
КТ

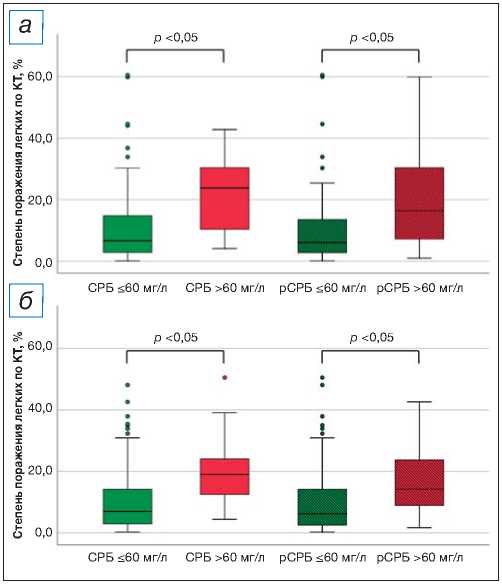
Рис. 2. Степень поражения легких по данным компьютерной томографии в зависимости от уровня С-реак-тивного белка: а — данные, полученные при госпитализации; б — данные, полученные при выписке.
Примечание. КТ — компьютерная томография; СРБ — С-реактивный белок (лабораторный анализ); рСРБ — С-реактивный белок (расчет по разработанной модели).
Fig. 2. Lung damage according to the results of computer tomography depending on C-reactive protein levels: a — data acquired at hospital admission; б — data acquired at hospital discharge.
Note: КТ — computed tomography; СРБ — C-reactive protein (laboratory analysis); рСРБ — C-reactive protein (calculation according to the developed model).
заболевания с использованием данных лабораторного анализа уровня СРБ и расчетных (рСРБ). Так, степень поражения легких (%) по данным КТ при поступлении в стационар статистически значимо не различалась между группами «СРБ >60 мг/л» и «рСРБ >60 мг/л» [23,8 (9,6; 31,6) против 22,6 (7,4; 32,8); p >0,05], как и между группами «СРБ ≤60 мг/л» и «рСРБ ≤60 мг/л» [7,7 (3,2; 17,6) против 7,6 (2,8; 14,3), p >0,05] (рис. 2, а). Это справедливо и для степени поражения легких (%) по данным КТ при выписке из стационара [19,0 (10,8; 24,1) против 14,2 (8,8; 24,1); p >0,05] и [7,0 (2,5; 14,6) против 6,6 (3,3; 17,5), p >0,05] соответственно (рис. 2, б). Стоит отметить, что в обоих случаях в группах с существенно повышенным значением СРБ (>60 мг/л) наблюдалась статистически значимо более вы- сокая степень поражения легких, чем в группах с менее повышенным уровнем СРБ (≤60 мг/л) (p <0,05).
Длительность госпитализации также значимо не отличалась при использовании разработанной модели предсказания уровня СРБ. Так, в группе «СРБ >60 мг/л» срок госпитализации составил 13 (11; 15) дней против 12 (10; 14) в группе «рСРБ >60 мг/л» ( р >0,05), а в группе «СРБ ≤60 мг/л» — 9 (7; 12) дней против 10 (7; 12) в группе «рСРБ ≤60 мг/л» ( р >0,05). Вновь при существенном повышении уровня СРБ, определенного обоими методами, наблюдалось статистически значимое удлинение срока госпитализации ( p <0,05).
Среди пациентов, которым потребовалась искусственная вентиляция легких, были лишь лица, принадлежащие одновременно к группам «СРБ >60 мг/л» и «рСРБ >60 мг/л». Таким образом, данный параметр не отличался при использовании расчетного уровня.
На основании данных, полученных в ходе ROC-анализа и регрессионного анализа, был разработан последовательный алгоритм качественной оценки уровня СРБ по параметрам Н/Л и СОЭ, вошедшим в обсужденную ранее предсказательную модель (рис. 3). Данный упрощенный алгоритм наиболее пригоден для выделения группы с высоким уровнем СРБ. Однако при определенных условиях (низкое значение Н/Л и высокое значение СОЭ) он не позволяет верно судить об уровне
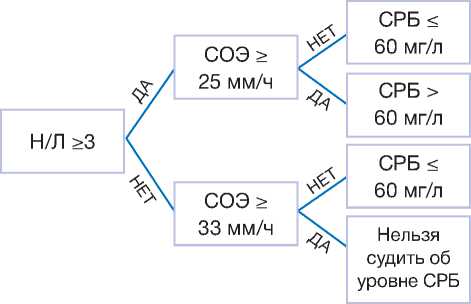
Рис. 3. Последовательный алгоритм качественной оценки уровня С-реактивного белка.
Примечание. СРБ — С-реактивный белок; Н/Л — соотношение уровней нейтрофилов и лимфоцитов; СОЭ — скорость оседания эритроцитов.
Fig. 3. Step-by-step algorithm for C-reactive protein level estimation.
Note: СРБ — C-reactive protein; Н/Л — ratio of neutrophil and lymphocyte levels; СОЭ — erythrocyte sedimentation rate.
СРБ. В нашей выборке таких случаев оказалось около 12%.
ОБСУЖДЕНИЕ
Как было сказано ранее, воспалительный ответ организма является определяющим фактором течения COVID-19 [9, 10]. S. Wan и соавт. [11] продемонстрировали, что цитокиновый шторм ответственен за наиболее тяжелые осложнения и смертность от данного заболевания. Так, благодаря подобным ранним работам, изучающим роль избыточного воспалительного ответа, контроль воспалительных факторов был включен еще в 5-е издание государственных рекомендаций по профилактике и контролю COVID-19 Китайской Народной Республики [12].
За полтора года всестороннего изучения связанных с воспалением биомаркеров крови при COVID-19 был определен ряд наиболее информативных показателей: количество лимфоцитов и нейтрофилов, нейтрофилов и лимфоцитов, СОЭ, СРБ, прокальцитонин, интерлейкин-6, D-димер, тропонин, креатинкиназа, аспартатаминотрансфераза [3, 11, 13–17]. В настоящее время ведется также активный поиск новых перспективных биомаркеров течения COVID-19. Так, было продемонстрировано, что высокий уровень гомоцистеина связан с большей степенью поражения легких по данным КТ [18]. Особое внимание стоит уделить биомаркерам, связанным с активностью ангио-тензинпревращающего фермента 2 (АПФ2), ведь известно, что именно АПФ2 является мишенью на поверхности клеток человека для связывания S-белка SARS-CoV-2 [19, 20]. Многообещающими молекулами являются ангиотензин II, ангиотензин (1-7), ангиотензин (1-9) и аламандин, однако на данный момент данных об их клинической значимости недостаточно [17].
К сожалению, далеко не все из вышеперечисленных биомаркеров являются широкодоступными для рутинного лабораторного определения. В данной работе представлена модель, позволяющая на основе результатов общего анализа крови качественно оценить уровень СРБ — одного из наиболее ценных, с клинической точки зрения, биомаркеров, крайне необходимого для выбора оптимальной тактики терапии при COVID-19. Было продемонстрировано, что оценка воспалительного статуса с применением расчетного показателя СРБ для предсказания клинического течения новой коронавирусной инфекции у госпитализиро- ванных больных значимо не отличается от данных, полученных с использованием лабораторно измеренного показателя. В нашей когорте у пациентов с уровнем СРБ >60 мг/л (определенным как в ходе лабораторного анализа, так и при помощи разработанной модели) наблюдалось статистически значимое повышение степени поражения легких по данным КТ и увеличение срока госпитализации, что согласуется с данными ряда аналогичных исследований [5, 21–23].
Помимо модели для качественного определения уровня СРБ на основе показателей общего анализа крови, в данной работе представлен альтернативный последовательный алгоритм, применение которого не требует проведения каких-либо математических манипуляций. Данный алгоритм может оказаться более привлекательным для рутинного использования медицинским персоналом ввиду простоты его применения. Однако тот факт, что его применение невозможно у 12% пациентов, указывает на то, что использование нашей расчетной модели с порогом КСРБ60 0,369 является более предпочтительным.
Ограничения исследования
Представленная модель предсказания уровня СРБ требует валидации для непосредственного выбора тактики терапии пациентов с COVID-19. Параметры общего анализа крови, вошедшие в представленную модель, могут варьировать в зависимости от ряда факторов, таких как пол, возраст, нарушения метаболизма и др. Вклад данных факторов не был изучен в представленной работе. Кроме того, в будущих исследованиях стоит провести сравнение с приборными и/или бесприборны-ми методами лабораторной диагностики известных маркеров начала цитокинового шторма.
ЗАКЛЮЧЕНИЕ
Расчетный и измеренный показатели СРБ являются в значительной степени взаимозаменяемыми при решении определенных клинических задач. Разработанная нами модель качественной оценки воспалительного статуса на основе результатов общего анализа крови может помочь врачу выбрать оптимальную тактику ведения пациента с COVID-19 в условиях ограниченного лабораторного потенциала.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Вклад авторов. А.А. Камалов, Я.А. Орлова — концепция и дизайн исследования; Л.А. Некрасова,
кт ГА
Список литературы Возможность использования показателей клинического анализа крови в оценке воспалительного статуса пациентов с COVID-19
- Who.int [Internet]. World Health Organization. WHO Director-General's opening remarks at the media briefing on COVID-19 [updated 2021, August 14; cited 2021, August 14]. Available from: https://www.who.int/director-general/speeches/ detail/who-director-general-s-opening-remarks-at-the-media-briefing-on-covid-19---11-march-2020.
- Worldometers.info [Internet]. American Library Association. COVID-19 Coronavirus Pandemic [updated 2021, August 14; cited 2021, August 14]. Available from: https://www.worldometers.info/ coronavirus/.
- Qin C, Zhou L, Hu Z, et al. Dysregulation of immune response in patients with COVID-19 in Wuhan, China. Clin Infect Dis. 2020;71(15):762-768. doi: 10.1093/cid/ciaa248
- Ragab D, Eldin HS, Taeimah M, et al. The COVID-19 cytokine storm; what we know so far. Front Immunol. 2020;11:1446. doi: 10.3389/fimmu.2020.01446
- Sahu BR, Kampa RK, Padhi A, Panda AK. C-reactive protein: a promising biomarker for poor prognosis in COVID-19 infection. Clin Chim Acta. 2020;509:91-94. doi: 10.1016/j.cca.2020.06.013
- Yang AP, Liu JP, Tao WQ, Li HM. The diagnostic and predictive role of NLR, d-NLR and PLR in COVID-19 patients. Int Immuno-pharmacol. 2020;84:106504. doi: 10.1016/j.intimp.2020.106504
- Временные методические рекомендации. Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19). Версия 6 (28.04.2020). Минздрав России; 2020.
- Mareev VY, Orlova YA, Pavlikova EP, et al. Steroid pulse-therapy in patients with coronAvirus Pneumonia (COVID-19), sYstemic inFlammation and Risk of vEnous thRombosis and thromboembolism (WAYFARER Study) [In English, Russian]. Kardiologiia. 2020;60(6):15-29. doi: 10.18087/cardio.2020.6.N1226
- Yang P, Ding Y, Xu Z, et al. Epidemiological and clinical features of COVID-19 patients with and without pneumonia in Beijing, China. MedRxiv. 2020. doi: 10.1101/2020.02.28.20028068
- Zumla A, Hui DS, Azhar EI, et al. Reducing mortality from 2019-nCoV: host-directed therapies should be an option. Lancet. 2020;395:e35. doi: 10.1016/S0140-6736(20)30305-6
- Wan S, Yi Q, Fan S, et al. Characteristics of lymphocyte subsets and cytokines in peripheral blood of 123 hospitalized patients with 2019 novel coronavirus pneumonia (NCP). MedRxiv. 2020. doi: 10.1101/2020.02.10.20021832
- Nhc.gov.cn [Internet]. Disease Control and Prevention Bureau of China. Interpretation of New Coronavirus Pneumonia Prevention and Control Plan (Fifth Edition) [updated 2021, August 14; cited 2021, August 14]. Available from: http://www.nhc.gov.cn/jkj/ s3578/202002/dc7f3a7326e249c0bad0155960094b0b.shtml.
- Henry BM, de Oliveira MH, Benoit S, et al. Hematologic, biochemical and immune biomarker abnormalities associated with severe illness and mortality in coronavirus disease 2019 (COVID-19): a meta-analysis. Clin Chem Lab Med. 2020;58(7):1021-1028. doi: 10.1515/cclm-2020-0369
- Xia W, Shao J, Guo Y, et al. Clinical and CT features in pediatric patients with COVID-19 infection: different points from adults. Pediatric Pulmonology. 2020;55:1169-1174. doi: 10.1002/ppul.24718
- Chen N, Zhou M, Dong X, et al. Epidemiological and clinical characteristics of 99 cases of 2019 novel coronavirus pneumonia in Wuhan, China: a descriptive study. Lancet. 2020;395(10223): 507-513. doi: 10.1016/S0140-6736(20)30211-7
- Yang X, Yu Y, Xu J, et al. Clinical course and outcomes of critically ill patients with SARS-CoV-2 pneumonia in Wuhan, China: a single-centered, retrospective, observational study. Lancet Respir Med. 2020;8(5):475-481. doi: 10.1016/S2213-2600(20)30079-5
- Ponti G, Maccaferri M, Ruini C, et al. Biomarkers associated with COVID-19 disease progression. Crit Rev Clin Lab Sci. 2020;57(6):389-399. doi: 10.1080/10408363.2020.1770685
- Yang Z, Shi J, He Z, et al. Predictors for imaging progression on chest CT from coronavirus disease 2019 (COVID-19) patients. Aging. 2020;12(7):6037-6048. doi: 10.18632/aging.102999
- Lu J, Sun PD. High affinity binding of SARS-CoV-2 spike protein enhances ACE2 carboxypeptidase activity. J Biol Chem. 2020;295(52):18579. doi: 10.1074/jbc.ra120.015303
- Khanna K, Raymond W, Charbit AR, et al. Binding of SARS-CoV-2 spike protein to ACE2 is disabled by thiol-based drugs; evidence from in vitro SARS-CoV-2 infection studies. BioRxiv. 2020. doi: 10.1101/2020.12.08.415505
- Smilowitz NR, Kunichoff D, Farshick M, et al. C-reactive protein and clinical outcomes in patients with COVID-19. Eur Heart J. 2021;42(23):2270-2279. doi: 10.1093/eurheartj/ehaa1103
- Wang L. C-reactive protein levels in the early stage of COVID-19. Med Mal Infect. 2020;50(4):332-334. doi: 10.1016/j.medmal.2020.03.007
- Tan C, Huang Y, Shi F, et al. C-reactive protein correlates with computed tomographic findings and predicts severe COVID-19 early. J Med Virology. 2020;92(7):856-862. doi: 10.1002/jmv.25871


