Возможности чрескостного остеосинтеза в реабилитации больных с отсутствием большеберцовой кости
Автор: Макушин В.Д., Чегуров О.К.
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Случай из практики
Статья в выпуске: 3, 2003 года.
Бесплатный доступ
Короткий адрес: https://sciup.org/142120616
IDR: 142120616
Transosseous osteosynthesis potentials in rehabilitation of patients with tibial aplasia
Текст статьи Возможности чрескостного остеосинтеза в реабилитации больных с отсутствием большеберцовой кости
В.Д. Макушин, О.К. Чегуров
Transosseous osteosynthesis potentials in rehabilitation of patients with tibial aplasia
V.D. Makushin, O.K. Chegourov
Государственное учреждение науки
Российский научный центр "Восстановительная травматология и ортопедия" им. академика Г. А. Илизарова, г. Курган
(генеральный директор — заслуженный деятель науки РФ, член-корреспондент РАМН, д.м.н., профессор В.И. Шевцов)
Аномалии развития костно-суставного аппарата среди врожденных заболеваний составляют от 0,3% до 12,7% и являются одной из ведущих причин инвалидности детей.
Реабилитация больных с врожденным отсутствием большеберцовой кости является наиболее сложной проблемой восстановительной костнопластической хирургии. По данным литературы, патология занимает одно из ведущих мест среди врожденных пороков развития длинных трубчатых костей. Тяжелые формы заболевания сопровождаются значительным укорочением конечности, деформацией голени, коленного сустава, сгибательными контрактурами суставов, обусловленными врожденным укорочением, фиброзным перерождением сухожильно-мышечного и капсулярно-связочного аппаратов, подвывихом и вывихом стопы. Быстро прогрессирующее укорочение приводит к тяжелым вторичным деформациям, перекосу таза, эквинусной установке стопы. Множество различных способов оперативного лечения, предложенных как отечественными, так и зарубежными авторами свидетельствуют о трудности лечения данной патологии.
Тяжесть порока и трудность восстановительного лечения нередко вынуждают ортопедов прибегать к ампутации голени и стопы у больных с эктромелией большеберцовой кости и последующим протезированием конечности без каких-либо реконструктивных операций.
Традиционные методики оперативного лечения с целью хирургической подготовки конечности к протезированию высоко травматичны в силу массивного рассечения мягких тканей и значительного одномоментного перемещения костных фрагментов после их мобилизации. Методиками не предусматривается удлинение конечности, а в некоторых случаях даже производят ее укорочение. Возможности традиционных методов восста- новления опорной функции конечности с рациональным протезированием, по нашему мнению, имеют ограниченный характер, поскольку недостаточно используются при реконструкции костей голени недоразвитые анатомические образования.
С этой точки зрения для рассмотрения возможностей чрескостного остеосинтеза при реконструкции конечности у больных с отсутствием большеберцовой кости приводим следующий клинический пример.
Больной М., 6 лет, поступил на лечение в клинику РНЦ «ВТО» с двусторонним отсутствием большеберцовой кости, бифуркацией мыщелков левого бедра. Больной не мог ходить и передвигался, ползая на «коленках».
Рентгеноанатомические особенности порока справа (рис. 1) представлены следующими данными: порочная варусная установка гипертрофированной малоберцовой кости, бедренномалоберцовый синостоз, внутренний вывих стопы в сочетании с ее многокомпонентной деформацией, олигодактилия.
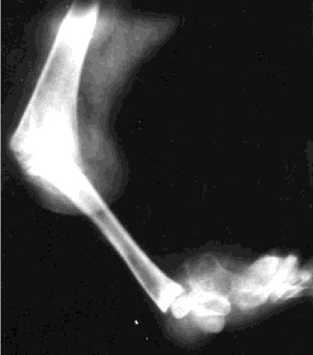
Рис. 1. Рентгенограмма правой нижней конечности больного М., 6 лет, до лечения
Во многих клиниках, куда обращались родители с ребенком, была предложена ампутация левой голени для протезирования, а справа – сложное ортезирование.
Учитывая тяжесть порока и сложный анатомический характер патологии, в клинике был разработан следующий вариант реабилитации пациента, с которым согласились родители больного, несмотря на этапность лечения аппаратом и длительность пребывания в стационаре.
Технологическая сущность реконструкции правой нижней конечности заключалась на первом этапе в оперативной коррекции порочного положения посредством дистракционного регенерата при удлинении и вправление вывиха стопы с ее установкой в положение эквинуса. Период дистракции бедренной кости составил 101 день, транспозиции стопы – 111 дней. Фиксация аппаратом продолжалась 107 дней.
На втором этапе перед закрытием ростковых зон, после утолщения малоберцовой кости в результате функциональной нагрузки, предполагалось удлинение на 12 см. Ориентированно к этому сроку планировалось получить суммарно удлинение в пределах 20 см с улучшением косметических пропорций конечности. Больной был вызван на контроль через 7 лет. Констатировано увеличение толщины малоберцовой кости и функционально выгодное положение конечности (рис. 2).
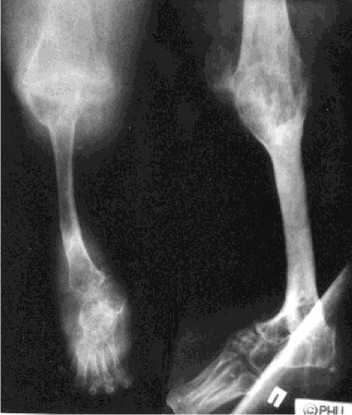
Рис. 2. Рентгенограммы правой нижней конечности в прямой и боковой проекциях больного М., 13 лет, через 7 лет после реконструкции на первом этапе
В клинике больному выполнены двухуровневые остеотомии для удлинения конечности. Период дистракции составил 50 дней, фиксация аппаратом – 52 дня. Коррекция длины на втором этапе: в проксимальном отделе удлинение – 7 см, в дистальном – 4 см. При контрольной пробе после снятия аппарата в проксимальном отделе констатировано прочное сращение, в дистальном – тугая амортизирующая подвижность. С профилактической целью была наложена гипсовая лонгета (рис. 3 а, б).
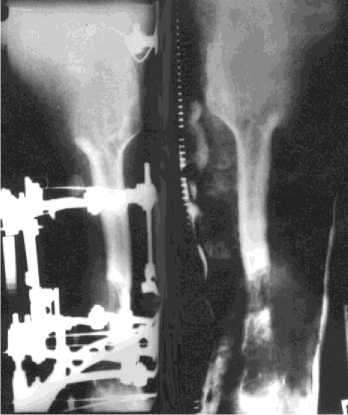
а
б
Рис. 3. Рентгенограммы правой нижней конечности: а) в процессе удлинения; б) после снятия аппарата с наложенной гипсовой лонгетой. Удлинение конечности 11 см
Ретроспективно оценивая результат реконструкции правой нижней конечности, следует отметить, что улучшена ее косметическая пропорция. Длина нижней конечности составила 66 см, больной может пользоваться конечностью, используя ортобувь. Задачи реабилитации выполнены. Родители и ребенок лечением довольны.
Рентгеноанатомические особенности порока слева (рис. 4) представлены следующими данными: бифуркация мыщелков бедренной кости под углом 90 градусов во фронтальной плоскости с самостоятельными эпифизами, малоберцовая кость гипотрофична, укорочена и находится в фиксированном положении сгибания под углом 90 градусов к продольной оси бедренной кости и варусного отклонения, внутренний вывих стопы в сочетании с ее многокомпонентной деформацией, олигодактилия.
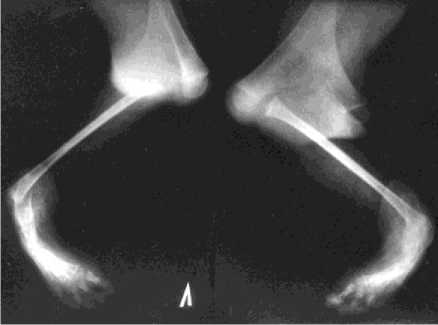
Рис. 4. Рентгенограммы левой нижней конечности в прямой и боковой проекциях больного М., 6 лет, до лечения
Технологическая сущность реконструкции левой нижней конечности на первом этапе заключалась в низведении мыщелков и их сближении после остеотомии у оснований до формирования конфигурации, по строению близкой к форме дистального отдела бедренной кости с сохранением ростковых зон мыщелков. Вывих стопы необходимо было устранить закрыто с приданием стопе эквинусного положения. Контакт проксимального конца малоберцовой кости с мыщелками бедра планировался с образованием «синхондроза». В клинике была выполнена операция по предложенному плану (рис. 5 а, б). Сближение мыщелков бедренной кости продолжалось 35 дней, транспозиция малоберцовой кости – 134 дня, вправление вывиха стопы- 65 дней. Период фиксации составил 65 дней.

а б
Рис. 5. Рентгенограммы левой нижней конечности больного М., 13 лет: а) на 3 день после операции;
б) в процессе фиксации аппаратом Илизарова
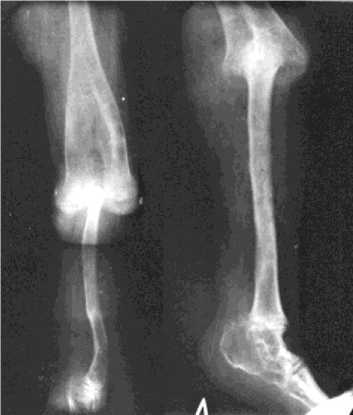
Рис. 6. Рентгенограммы левой нижней конечности в прямой и боковой проекциях больного М., 13 лет, через 7 лет после выписки из клиники
Задачи реконструкции конечности на первом этапе реабилитации выполнены. Образован синхондроз головки левой малоберцовой кости с реконструированными мыщелками, малоберцовая кость выведена в функционально пригодное положение. Стопа вправлена в эквинусном положении. В возрасте 13 лет на контрольном осмотре через 7 лет определялась сгибательная установка голени 32 градуса. Малоберцовая кость значительно утолщилась в результате функции, эквинус уменьшился. В зонах синхондроза больной отмечал болезненность при нагрузке (рис. 6).
Для устранения болевого синдрома больному был выполнен закрытый компрессионный остеосинтез в зонах синхондрозов левой малоберцовой кости. Период фиксации аппаратом составил 63 дня (рис. 7). Учитывая малую травматичность методик, остеосинтез проводился параллельно с реконструкцией правой нижней конечности, т.е. в один этап.
Задачи реабилитации пациента выполнены (рис. 8). Родители пациента лечением довольны.
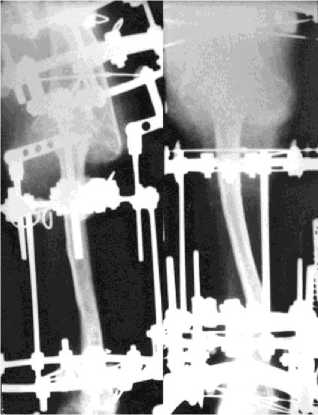
Рис. 7. Рентгенограммы левой нижней конечности в прямой и боковой проекциях больного М., 13 лет, в процессе закрытого остеосинтеза
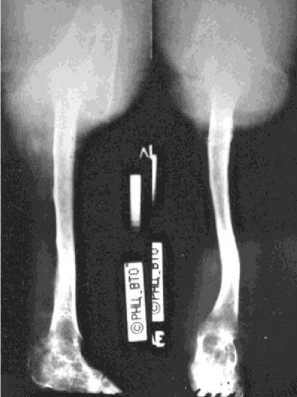
Рис. 8. Рентгенограмма левой нижней конечности больного М., 13 лет, после снятия аппарата
Пациент ходит с помощью костылей. Значительно улучшилось психо-эмоциональное состояние ребенка. Распределение нагрузки на проксимальные отделы скелета стало более равномерным, что создавало приемлемые физиологические условия для их роста и формирования.
Комментируя данное наблюдение, следует отметить, что примененные методики чрескостного остеосинтеза, разработанные в РНЦ «ВТО» им. академика Г.А. Илизарова, позволили восстановить опорную функцию у пациента и выполнить реконструкции конечностей с использованием собственных тканей пациента. Органосбережение, малотравматичность, функциональность, физиологичность существенно расширили диапазон реконструктивно-восстановительной хирургии
Рукопись поступила 30.09.02.
при лечении данной врожденной патологии и дали возможность рационально решать сложные лечебные задачи, обеспечивая комплекс оптимальных условий для реабилитации больных с продольной эктромелией большеберцовой кости. Принципиально определены новые технологические решения при лечении больных: предварительная реконструкция мыщелков бедренной кости при их бифуркации, снижение ригидного натяжения сгибателей голени, повышение стабилизирующего эффекта при бедренно-малоберцовом сопоставлении, образование бедренномалоберцового синхондроза, рациональные способы удлинения сегментов конечностей и реконструкции костей стопы.
Рекламируемые книги предназначены для травматологов-ортопедов, хирургов, преподавателей и студентов медицинских учебных заведений.
Книги высылаются наложенным платежом.
Заказы направлять Таушкановой Лидии Федоровне – заведующей научно-медицинской библиотекой Российского научного центра "Восстановительная травматология и ортопедия" им. акад. Г.А. Илизарова, по адресу:
6, ул. М. Ульяновой, г. Курган, 640014, Россия
Тел. (3522) 530989
Internet:


