Возможности хирургического лечения местнораспространённой осложнённой опухоли малого таза в многопрофильном стационаре скорой помощи
Автор: Ястребов И.П., Кошевой А.А., Хомчук И.А., Завацкий В.В., Сенчик К.Ю., Фолевко С.Ю., Киреева Г.С., Антонова А.М., Шумакова Т.А., Бабков О.В., Святненко А.В., Демко А.Е., Соловьев И.А., Суров Д.А.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 1 т.12, 2017 года.
Бесплатный доступ
Короткий адрес: https://sciup.org/140188623
IDR: 140188623 | УДК: 616.718.192-006-089
Possibilities of surgical treatment of locally-advanced complicated pelvic tumors at the emergency hospital
Текст статьи Возможности хирургического лечения местнораспространённой осложнённой опухоли малого таза в многопрофильном стационаре скорой помощи
25.12.2015 г. выполнены аортография, селективная эмболизация ветви левой внутренней подвздошной артерии и верхней прямокишечной артерии. Учитывая анамнестические и клинические данные за распад опухоли в малом тазу с формированием влагалищно-прямокишечного и пузырно-влагалищного свищей, 28.12.2015 г. сформирован двуствольный противоестественный задний проход, вскрыт и дренирован абсцесс малого таза. В послеоперационном периоде проводилась многокомпонентная консервативная терапия, в том числе антибактериальная, гемоплазмотранс-фузии, нутритивная поддержка. Отмечалось длительное поступление гнойного отделяемого по дренажу из полости распада опухоли (ведущий возбудитель – E.сoli, St. pneumoniae).
В рамках дообследования больной были выполнены фиброколоноскопия, фиброгастродуоденоскопия, цистоскопия, СКТ головы, груди, живота, таза с контрастированием, МРТ органов малого таза, а также объективно оценен функциональный статус больной (РИИ почек, ФВД, ЭХО-кардиография, УЗИ сосудов нижних конечностей, тромбоэластография).
При МРТ малого таза от 14.01.2016 г. определялся массивный рецидив опухоли с инвазией мочевого пузыря, прямой кишки и стенок малого таза. Об-

щие размеры опухолевого поражения 12,9 х 13,3 х 10,2 см. Опухоль с признаками обширного центрального распада и формированием некротической полости размерами 10,4 х 11,7 х 7,6 см. Органная дифференцировка мочевого пузыря отсутствовала. Некроз передней стенки прямой кишки на протяжении 14,0 см. Опухолевая инфильтрация муфтообразно распространялась на магистральные сосуды подвздошного сегмента с двух сторон. Кроме того, выявлена инвазия опухоли в тонкую кишку. Данных за отдаленные метастазы получено не было (рис. 1).
Несмотря на эффективное дренирование полости распада, многокомпонентную терапию, у больной был диагностирован сепсис, в связи с чем были выставлены показания к хирургическому лечению по жизненным показаниям. Поражение магистральных сосудов таза исключало возможность выполнения стандартной тотальной эвисцерации в связи с высоким риском массивной интраоперационной кровопотери, длительного ишемического повреждения нижних конечностей и реперфузионных осложнений. В связи с этим, в результате виртуального планирования оперативного вмешательства, мультидисциплинар-ной командой было принято решение о выполнении циторедуктивной операции в условиях полной сосудистой изоляции таза и применении изолированной перфузии нижних конечностей.
03.02.2016 г. после многокомпонентной предоперационной подготовки выполнена тотальная срединная лапаротомия, энтеролиз. В результате ревизии брюшной полости было установлено, что полость таза заполнена опухолевым инфильтратом, в который вовлечен купол слепой кишки, органная дифференцировка отсутствует. Принимая во внимание результаты предоперационного планирования оперативного приёма, слепая кишка отделена от опухоли и выполнен манёвр Каттеля-Брааша и правосторонняя гемиколэктомия. Опухолевый конгломерат мобилизован «сверху – вниз» от уровня почечных вен до уровня бифуркации аорты. После высокой перевязки нижних брыжеечных сосудов пересечена сигмовидная кишка. Выполнена расширенная аортокавальная и аорто-подвздошная лимфодиссекция, мобилизованы аорта и нижняя полая вена (НПВ), на которые в инфраренальной позиции наложены турникеты.
На данном этапе оперативного вмешательства одновременно ангиохирурги-
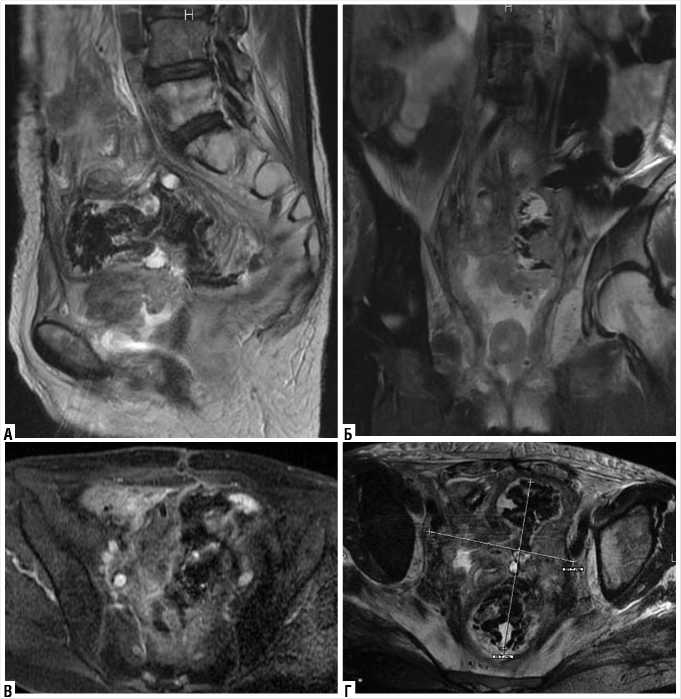
Рис. 1. Пациентка М. МРТ малого таза в сагиттальной (а), корональной (б) и аксиальной проекциях (в–г) в режимах Т2 ВИ (а), Т2 FS (б, в) и 3D LAVA после введения КВ (г)
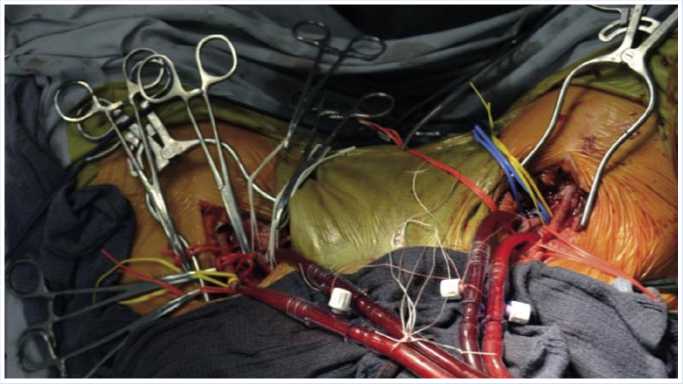
Рис. 2. Канюляция бедренных сосудов обеих нижних конечностей
ческой бригадой проведена подготовка к канюляции общих бедренных артерий (ОБА) и вен (ОБВ) с двух сторон. Таким образом, по завершению подготовительного этапа канюлированы бедренные сосуды, нижние конечности изолированы из общего кровотока и начата их изо- лированная перфузия, в контур дополнительно введен гепарин в дозе 1 мг\кг перфузируемых конечностей (рис. 2).
Перфузия проводилась системой вспомогательного кровообращения фирмы Medtronic (аппарат Bio-Conc-ol 560, оксигенатор фирмы Medtronic
Affinity Fusion) по стандартному протоколу: перфузионный индекс 2,5 л/м2, гепаринизация контура, оксигенатора и магистралей 5 тыс. ед гепарина (контрольное время активированного свертывания крови – 130 с). Достигнуты рабочие значения времени активированного свертывания крови – 350 сек. Общее время изолированной перфузии нижних конечностей составило 320 минут. Перфузия проведена в режиме умеренной гипотермии (Tmin 33°), при адекватных показателях кислотно-щелочного и газового состава крови из контура перфузии. Дополнительного введения гепарина не требовалось. После окончания гепарин инактивирован системно половиной дозы протамин сульфата от расчетной (контрольное время активированного свертывания крови – 140 с).
В условиях полной сосудистой изоляции таза и перфузии нижних конечностей выполнена комбинированная тотальная экстралеваторная эвисце-рация таза с двухсторонней резекцией магистральных сосудов подвздошного сегмента, аорты и НПВ (рис. 3).
После санации брюшной полости выполнена пластика брюшины таза сеткой «ЭКОФЛОН» (рис. 4).
Магистральный кровоток восстановлен путем аорто-бедренного бифур-кационно протезирования протезом B/Braun Silver Graft 18*9 мм 40 см (Aesculap) с формированием дистальных анастамо-зом с ОБА по типу «конец в бок» и протезированием нижней полой вены и подвздошных вен протезом из политетрафторэтилена (ПТФЭ) 20*10 мм. 40 см (Экофлон) с формированием дистальных анастамозом с ОБВ по типу «конец в конец» (рис. 5).
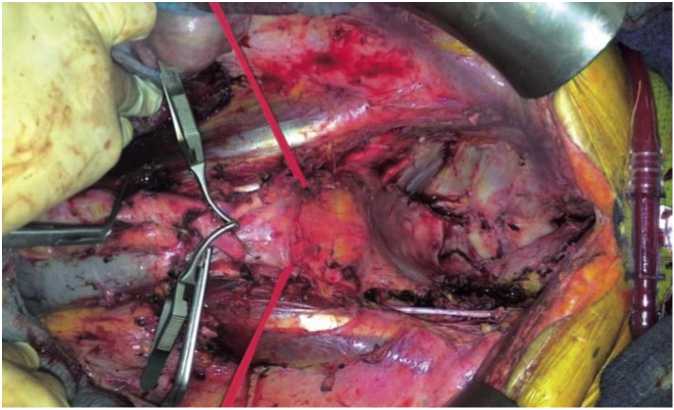
Рис. 3. Вид операционного поля после завершения разрушающего этапа
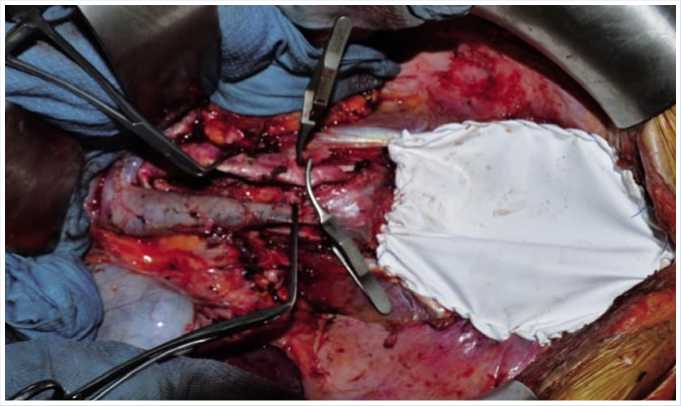
Рис. 4. Пластика брюшины малого таза протезом «ЭКОФЛОН»
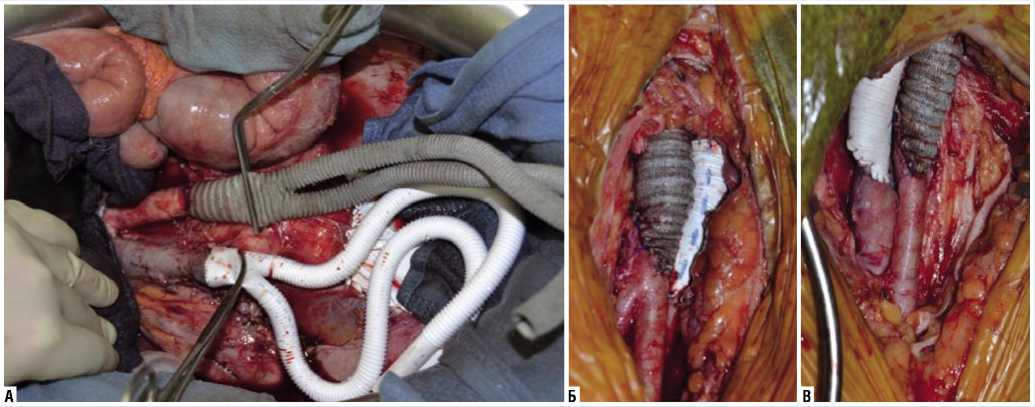
Рис. 5. А – аорто-бедренное бифуркационное протезирование аорты и НПВ; Б, В – вид дистальных сосудистых анастомозов в паховых областях
Учитывая крайне высокий риск инфекционных осложнений со стороны сосудистых протезов, последние были тщательно укрыты большим сальником, мобилизованным на правых желудочносальниковых сосудах (рис. 6).
В правых и левых латеральных областях сформированы энтеростома и коло-стома, соответственно. Брюшная полость дренирована, в малый таз установлены тампоны и дренажи.
В раннем послеоперационном периоде (6.02.2016) выполнена релапаротомия в связи перфорацией острой язвы тонкой кишки, которая была ушита. Кроме того, был диагностирована дистальная сенсорная полинейропатия нижних конечностей смешанного генеза (посттравматическая, дисметаболическая). Срединная рана зажила первичным натяжением. Лабораторные показатели нормализовались к 14 суткам после релапаротомии. На 30 сутки после операции больная выписана на амбулаторное лечение.
Результаты
При комплексном контрольном обследовании больной через 2 месяца, несмотря на отсутствие адъювантного лечения, после оперативного вмешательства данных за прогрессирование опухоли не
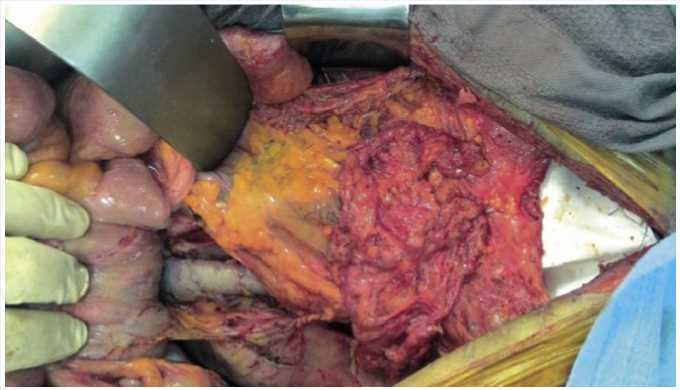
Рис. 6. Задняя стенка живота и сосудистые протезы укрыты мобилизованным сальником
получено. Состояние больной средней тяжести, оценка общего состояния по шкале Карновского – 30%. Регулярные перевязки, нутритивная поддержка, иммунотерапия, метаболически ориентированная терапия создали благоприятные условия для самостоятельного закрытия промежностной раны. При контрольном МРТ малого таза от 02.04.2016 г. определялся послеоперационная полость с уровнем жидкости и газа.
Отмечался отек и рубцовые изменения по периферии послеоперационной полости, по ходу подвздошных сосудов, в жировой клетчатке малого таза и внутренних запирательных и грушевидных мышц с двух сторон с выраженным накоплением КВ. Данных за остаточную опухоль, рецидив не получено. Нарушений кровотока по протезированным подвздошным сосудам с двух сторон не выявлено (рис. 7, 8).
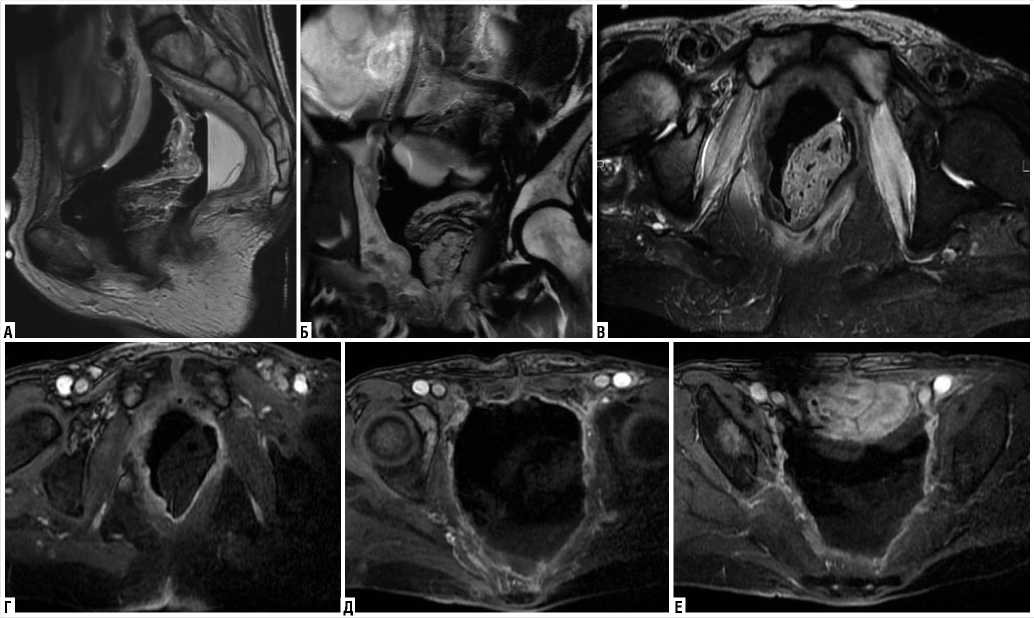
Рис. 7. МРТ малого таза в сагиттальной (а), корональной (б) и аксиальной проекциях (в–е) в режимах Т2 ВИ (а), Т2 FS (в) и 3D LAVA после введения КВ (г, д, е)
Земляной В.П., Сигуа Б.В., Горбунов Г.Н., Бурлаченко Е.П., Котков П.А.
РЕТРОПЕРИТОНЕАЛЬНЫЙ ФИБРОЗ ИЛИ БОЛЕЗНЬ ОРМОНДА - РЕДКОЕ КЛИНИЧЕСКОЕ НАБЛЮДЕНИЕ В ПРАКТИКЕ ХИРУРГА
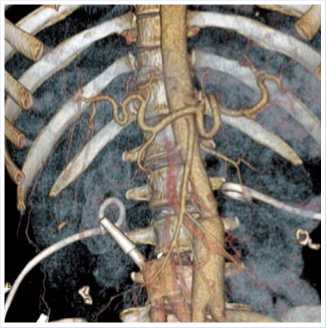
Рис. 8. VRT – реконструкция протезированных аорты и нижней полой вены
В настоящее время (6 месяцев после операции) по данным комплексного обследования не получено убедительных данных за прогрессирование опухоли, со- стояние больной средней тяжести, индекс Карновского – 50%. Сохраняются гипотрофия, выраженные явления сенсорной полинейропатии нижних конечностей, которые оказывают негативное влияние на динамику реабилитации больной. Планируется продолжить динамическое наблюдение, рассмотреть вопрос о выполнении реконструктивных операций и проведении лечебной химиотерапии.
Выводы. Использование перфузионных технологий у больных местнораспространёнными опухолями малого таза создаёт необходимые условия для его полной сосудистой изоляции и, как следствие, существенно увеличивает потенциал циторедуктивной хирургии. Кроме того, возможности многопрофильного стационара позволяют не только осуществить полноценное обследование больных и устранить жизнеугрожающие осложнения, но и сформировать муль-тидисциплинарную команду, которая за счет применения нестандартных тактических подходов способна преодолеть во многом общепризнанные факторы нере-зектабельности местно-распространённых (в том числе осложнённых) опухолей малого таза, создав вполне определённые перспективы пролонгации жизни у данной категории пациентов.
Санкт-Петербургский НИИ скорой помощи им. И.И. Джанелидзе
РЕТРОПЕРИТОНЕАЛЬНЫЙ ФИБРОЗ ИЛИ БОЛЕЗНЬ ОРМОНДА - РЕДКОЕ КЛИНИЧЕСКОЕ
НАБЛЮДЕНИЕ
В ПРАКТИКЕ ХИРУРГА


