Возможности минимально инвазивных рентгено-хирургических методов в абдоминальной хирургии
Автор: Иванов Юрий Викторович, Лебедев Дмитрий Петрович, Алехнович Алексей Владимирович
Журнал: Клиническая практика @clinpractice
Рубрика: Оригинальные исследования
Статья в выпуске: 3 (19), 2014 года.
Бесплатный доступ
Приведены клинические наблюдения, показывающие диагностические и лечебные возможности минимально инвазивных чрескожных рентгенохирургических методов в диагностике и лечении заболеваний органов гепатопанкреатодуоденальной зоны. В данных случаях использование на различных этапах диагностики и лечения минимально инвазивных хирургических методик помогло не только правильно установить диагноз, но и провести эффективное лечение, отказавшись от традиционных травматичных хирургических вмешательств. В первом клиническом наблюдении чрескожное рентгенохирургическое дренирование абсцесса печени позволило выявить хроническую форму фасциолеза и провести специфическое лечение. Во втором - установить причину рецидивирующего подпеченочного абсцесса, в третьем - удалить конкременты из общего желчного протока, при невозможности выполнения открытой операции или эндоскопической папиллосфинктеротомии и литэкстракции. Характерным для всех трех клинических наблюдений является тот факт, что до минимально инвазивных рентгенохирургических методов лечения выполнялись открытые операции, которые по разным причинам оказались неэффективными. Современные минимально инвазивные рентгенохирургические методики позволяют не только установить точный диагноз, но и могут являться промежуточным или окончательным методом лечения. Особенно это важно у тяжелых больных при невозможности полноценного хирургического вмешательства, а также при необходимости стабилизации общего состояния и улучшения метаболических и функциональных показателей перед предстоящей радикальной операцией. В подавляющем большинстве случаев, различные минимально инвазивные хирургические методики не являются конкурирующими между собой, а лишь дополняют или заменяют друг друга в каждой конкретной клинической ситуации.
Минимально инвазивное чрескожное хирургическое вмешательство, диагностика, лечение, рентгенохирургический метод
Короткий адрес: https://sciup.org/14338494
IDR: 14338494
The possibility of minimally invasive roentgen-surgical techniques in abdominal surgery
The clinical observations showing the diagnostic and therapeutic capacities of minimally invasive percutaneous roentgen-surgical techniques in the diagnosis and treatment of hepatopancreatoduodenal zone diseases are presented. In these cases, the use of minimally invasive surgical techniques on various stages of diagnosis and treatment have helped to correct diagnosis, and effective treatment, discarding traditional traumatic surgery. In the first clinical observation percutaneous radiosurgical method drainage of an abscess of the liver allowed to reveal chronic form of fascioliasis and conduct specific treatment. In the second - to establish the cause of recurrent subhepatic abscess, in the third-to remove concrements of common bile duct, if unable to perform open surgery or endoscopic papillosfinkterotomiya and remove concrements. Common to all three clinical observations is the fact that up to minimally invasive roentgen-surgical methods of treatment were carried out public activities, which for various reasons proved ineffective. The latest minimally invasive radiosurgical methods allow not only to establish an accurate diagnosis, but may be intermediate or final treatment.This is especially important in severe patients at impossibility of the surgery and if necessary, stabilization of the general status and improving metabolic and functional parameters of the upcoming radical operation. In most cases, a variety of minimally invasive surgical techniques are not competing among themselves, but only complement or substitute one another in every concrete clinical situation.
Текст научной статьи Возможности минимально инвазивных рентгено-хирургических методов в абдоминальной хирургии
Современный этап развития абдоминальной хирургии отмечен широким внедрением в клиническую практику новых минимально инвазивных методов диагностики и лечения хирургических заболеваний [1, 2, 5]. В настоящее время использование минимально инвазивных хирургических методик, в большинстве случаев, помогает не только установить точный диагноз, но и является промежуточным или окончательным методом лечения [3, 7]. К сожалению, не все лечебные учреждения уделяют должное внимание данному направлению развития хирургии, что зависит от объективных и субъективных причин. На наш взгляд, для внедрения и дальнейшего развития различных минимально инвазивных хирургических методик в клинике необходимы следующие условия: наличие финансовых ресурсов для приобретения оборудования и расходных материалов; понимание необходимости развития данного направления хирургии со стороны администрации лечебного учреждения; мотивация и желание хирургов освоить и использовать в своей работе минимально инвазивные хирургические методики; соответствующая квалификация хирургов.
Условно все минимально инвазивные хирургические методики в абдоминальной хирургии можно разделить на 3 большие группы:
-
1. эндоскопические (выполняются через просвет желудочно-кишечного тракта);
-
2. чрескожные, чрескожно-печеночные (выполняются через проколы или пункции передней брюшной стенки, печени);
-
3. лапароскопические, операции из мини доступа.
Каждая методика имеет свои показания и противопоказания к использованию. Как показывает практика, с развитием и усовершенствованием техники и оборудования, могут меняться и показания или противопоказания к выполнению конкретного малоинвазивного вмешательства. В подавляющем большинстве случаев, различные минимально инвазивные хирургические методики не являются конку- рирующими между собой, а лишь дополняют или заменяют друг друга в конкретной ситуации, когда по определенным причинам выполнение того или иного минимально инвазивного вмешательства невозможно [4, 6].
Нередко поставить правильный диагноз или уточнить его с помощью только не инвазивных методов диагностики не всегда удается, и тогда большое значение имеет возможность выполнения минимально инвазивных хирургических методик, которые позволяют не только уточнить диагноз, но и выполнить то или иное лечебное пособие, не прибегая к традиционным хирургическим вмешательствам. Например, при лечении больных с синдромом механической желтухи желчно-каменного генеза пожилого и старческого возраста, имеющих три и более соматических заболевания в анамнезе, наименее инвазивными и, как следствие, безопасными для пациента, являются чрескожная чреспеченочная холангиостомия, антеградная холангиолитотрипсия и холангиолитоэкстрак-ция под контролем видеохоледохоскопии. Они позволяют избежать тяжелых осложнений эндоскопической папиллотомии и летальных исходов [1, 3, 4, 6].
В НИИ Клинической хирургии Федерального научно-клинического центра специализированных видов медицинской помощи и медицинских технологий ФМБА России широко внедрены и успешно применяются следующие рентгенохирургические методы диагностики и лечения различных хирургических заболеваний органов брюшной полости и забрюшинного пространства.
Дренирование патологических полостей в брюшной полости или забрюшинном пространстве. Показанием к чрескожному дренированию под лучевым наведением и контролем считаем наличие одиночных внутрибрюшных абсцессов и жидкостных ограниченных образований. Противопоказанием – отсутствие безопасного пункционного маршрута и множественные гнойные очаги, не позволяющие рассчитывать на успех при диапевтическом лече- нии из-за сложности формы, наличия множественных отрогов и затеков.
В последние годы отмечается увеличение числа больных с панкреатическими кистами. Способ диапевтического пособия (повторные одномоментные пункции или дренирование) выбираем после эвакуации жидкости из полости кисты и фистулографии. Показанием к постановке катетера считаем наличие гнойного содержимого, невозможность одномоментной эвакуации содержимого, большие размеры кисты. Полученные результаты позволяют считать малоинвазивные чрескожные вмешательства под контролем УЗИ или рентгенологическим контролем методом выбора в лечении несформированных псевдокист поджелудочной железы.
Дренирующие операции при механической желтухе. Чрескожный чреспеченочный эндо-билиарный доступ с возможностью манипулирования в протоках под рентгенологическим контролем необходим для: контролируемой декомпрессии механической желтухи; лечения холангита, которым часто сопровождается нарушение желчеоттока; точного определения места и протяженности опухолевой стриктуры; взятия биопсии в месте блока; стентирования и восстановления естественного тока желчи в двенадцатиперстную кишку; послеоперационного мониторинга и профилактики недостаточности энтеробилиарных анастомозов; улучшения качества жизни при невозможности специального противоопухолевого лечения (рис. 1, 2).
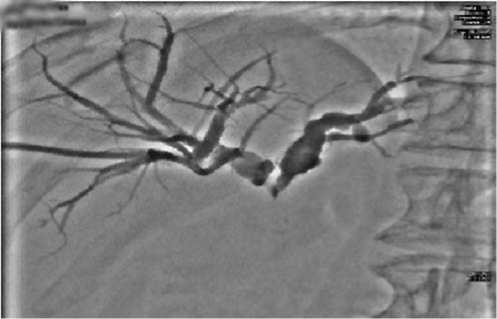
Рис. 1. Чрескожная чреспеченочная холангиограмма. Блок на уровне ворот печени (Опухоль Клацкина).
Дренирование с последующей или одномоментной реканализацией является необходимой и чрезвычайно полезной операцией, пре-
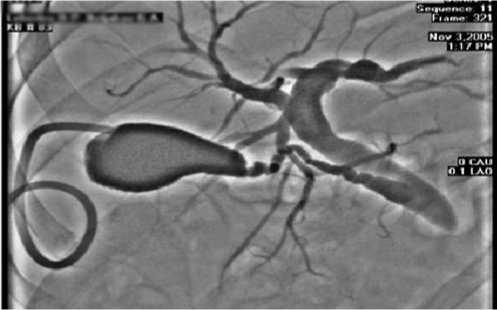
Рис. 2. Чрескожная чреспеченочная холецистограмма. Блок на уровне терминального отдела общего желчного протока (Опухоль головки поджелудочной железы).
дотвращающей потерю желчи, последующее нарушение водно-электролитного и белкового обмена. Наружно-внутреннее дренирование позволяет осуществлять адекватную предоперационную подготовку больных для радикальных оперативных вмешательств (рис. 3).
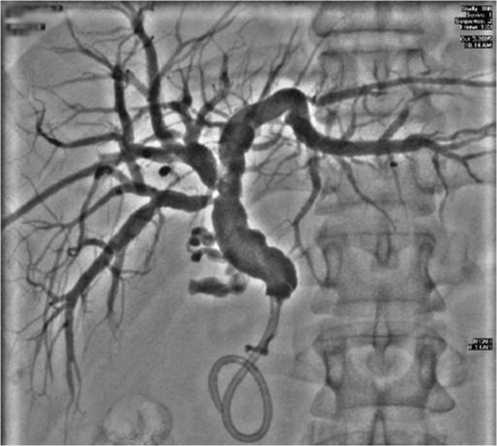
Рис. 3. Чрескожная чреспеченочная холангиограмма.
Наружне-внутреннее дренирование общего желчного протока при раке головки поджелудочной железы
И также дает возможность вторым этапом осуществить стентирующее паллиативное оперативное вмешательство, сократить медикаментозное обеспечение и инфузионную нагрузку на больного, существенно улучшает послеоперационное течение, снижает риск и количество послеоперационных осложнений (рис. 4-6).
Однако на практике, наряду с обычными клиническими ситуациями, требующими ру-
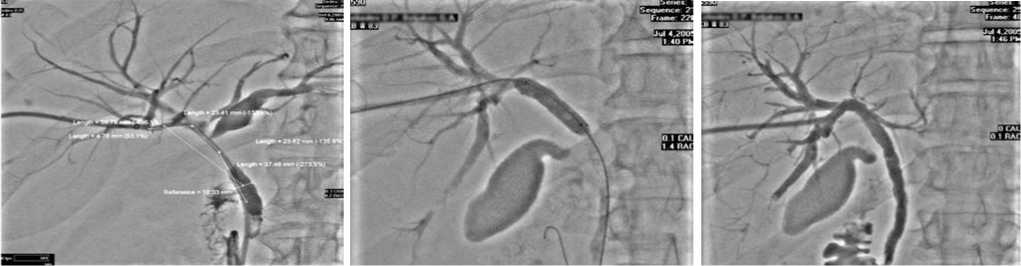
Рис. 4. Чрескожная чреспеченочная холангиограмма. Уточнение области и протяженности поражения при раке общего печеночного протока.
Рис. 5. Чрескожная чреспеченочная холангиограмма. Балонная дилятация зоны опухолевого стеноза.
Рис. 6. Чрескожная чреспеченочная холангиограмма. Общий вид после завершения стентирования общего печеночного протока.
тинного применения минимально инвазивных хирургических методик, возникают и нестандартные клинические случаи с редкой хирургической патологией, что может приводить к определенным трудностям своевременной диагностики и лечения.
В качестве примеров, демонстрирующих диагностические и лечебные возможности минимально инвазивных чрескожных рентгенохирургических методов, приводим собственные наблюдения.
Наблюдение 1. Больной Р., 34 года, поступил в стационар 04.07.2005 г. Жалобы при поступлении на периодические боли и чувство тяжести в правом подреберье, повышение температуры тела до 38-38,5 °С, общую слабость. Указанные жалобы появились в течение последних двух лет, с ноября 2004 г. – повышение температуры тела с ознобами. 21.12.2004 г. при УЗИ органов брюшной полости (по представленной выписке из мед. карты) выявлен абсцесс левой доли печени. Эпиданамнез не отягощен, операций в анамнезе не было. По месту жительства в течение 1,5 месяцев получал инфузионную, антибактериальную (авелокс и метронидазол, це-фобид) терапию с незначительным положительным эффектом. На фоне лечения температура тела снизилась до субфебрильной, улучшилось общее состояние. Однако по данным УЗИ размеры абсцесса оставались прежними. Пациент был выписан из стационара с диагнозом: множественные кисты печени. Через месяц после выписки состояние больного ухудшилось, появились прежние жалобы.
По данным УЗИ органов брюшной полости от 22.05.2005 г. определяется кистозно-солидное образование 6,6х3,5 см в сегменте S2-3 с неоднородным содержимым, аналогичные образования до 5 см в S4, S6 и до 2,6 см в S3. Желчный пузырь и общий желчный проток не изменены. При КТ органов брюшной полости от 24.05.2005 г. выявлены множественные полостные образования в печени, сливающиеся между собой с тонкими перегородками и неоднородным содержимым. Желчные протоки не расширены. Анализ крови на антитела к эхинококку отрицателен. Больной дважды был консультирован (05.03 и 10.03.2005 г.) в Институте медицинской паразитологии и тропической медицины, 12.03.2005 г. в Российском научном центре хирургии РАМН. На тот момент диагноз паразитарного поражения печени показался сомнительным и ситуация была расценена как нагноившиеся кисты печени. 21.03.2005 г. пациент был оперирован в РНЦХ РАМН: выполнена лапаротомия, вскрытие и дренирование абсцессов печени. Через 3 месяца после операции у больного вновь появились прежние симптомы заболевания, что и послужило поводом для госпитализации в стационар ФНКЦ.
Пациент обследован. По данным УЗИ, КТ заподозрены рецидивирующие абсцессы печени. Больной консультирован на кафедре инфекционных болезней, тропической медицины и эпидемиологии Российского государственного медицинского университета, паразитарный характер образований в печени (амебиаз, альве-ококк, эхинококк) маловероятен. При консультации в клинике Московской медицинской академии им. И.М.Сеченова установлен диагноз: множественные абсцессы печени. С учетом анамнеза заболевания, перенесенной операции, данных УЗИ и КТ показано пункционное лечение абсцессов под контролем УЗИ или КТ. 08.08.2005 г. пациенту под местной анестезией выполнена целиакография, верхняя мезентери-кография, правая и левая печеночные артериографии, чрезкожно-чрезпеченочное двойное дренирование абсцессов печени. Ангиографическая картина соответствует множественным аваскулярным объемным образованиям преимущественно правой доли печени (рис. 7).
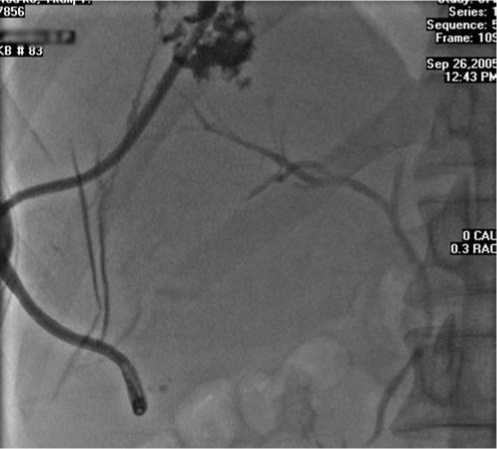
Рис. 7. Фистулограмма. Сообщение полости абсцесса правой доли печени с внутрипеченочными желчными протоками.
При аспирации образования получена сливкообразная геморрагическая жидкость, взят анализ аспирата на посев и микроскопию. При исследовании содержимого из дренажа полости печени обнаружены яйца Fasciola hepatica (двуустка печеночная). Результат анализа подтвержден в лаборатории отделения паразитологии и микробиологии ФГУЗ «Центр гигиены и эпидемиологии г. Москвы». Пациент повторно консультирован в отделении медицинской паразитологии и тропической медицины Московской медицинской академии им. И.М.Сечено-ва. Установлен диагноз: фасциолез, хроническая стадия с образованием множественных абсцессов печени. Больному, учитывая этиологию заболевания, проведен специфический курс лечения триклобендозолом с одновременным приемом спазмолитических и желчегонных препаратов. В динамике проводилось выполнение контрольных фистулографий, отмечено уменьшение размеров полостей в печени на фоне улучшения общего состояния. 06.10.2005 г. удален последний дренаж в связи с отсутствием остаточных полостей в печени. 09.10.2005 г. выписан в удовлетворительном состоянии с реко- мендацией повторного курса триклобендазо-лом по месту жительства.
Наблюдение 2. Пациентка Б., 48 лет, поступила в клинику 18.12.2012 г. с жалобами на кашель, со слизисто-гнойной мокротой, ноющие боли в правом подреберье, усиливающиеся при вдохе и не связанные с приемом пищи, повышение температуры тела до 38,7 °С, одышку при физической нагрузке, общую слабость.
Из анамнеза болезни известно, что в апреле 2005 г. пациентка перенесла лапароскопическую холецистэктомию по поводу желчно-каменной болезни. В сентябре 2005 г. произведено вскрытие и дренирование поддиафрагмального абсцесса слева с резекций Х-ХI ребер. С июня 2009 г. появились периодические подъёмы температуры тела до 37-37,5 °С. В сентябре 2009 г. выполнена резекция VII сегмента печени по поводу хронического абсцесса. В послеоперационном периоде отмечалось длительное поступление серозного отделяемого из поддиафрагмального пространства справа. На фоне антибактериальной терапии поступление отделяемого постепенно прекратилось, дренажи удалены, пациентка в удовлетворительном состоянии была выписана на амбулаторное долечивание. В ноябре-декабре 2011 г. больная перенесла правостороннюю нижнедолевую деструктивную пневмонию, осложнившуюся эмпиемой плевры. Лечилась стационарно в районной больнице. Проводилась массивная антибактериальная терапия, дренирование правой плевральной полости. На фоне проведенного лечения состояние больной стабилизировалось, самочувствие улучшилось. Настоящее ухудшение состояния – с конца сентября 2012 г., когда появились боли в области правого подреберья, стала повышаться температура тела до 38,7 °С, затем появился кашель со слизисто-гнойной мокротой. Принимала жаропонижающие без эффекта.
При обследовании по данным рентгенографии грудной клетки (23.12.2012 г.) выявлены компрессионные изменения в нижней доле правого легкого, небольшой правосторонний гидроторакс с признаками организации. При МСКТ органов грудной и брюшной полости (24.12.2012 г.) картина правосторонней поли-сегментарной пневмонии в стадии разрешения. Поддиафрагмально справа, по боковой поверхности печени определяется неправильной формы образование 116x37 мм, представленное жидкостными структурами с перегородками, накапливающими контрастный препарат. Другой патологии не выявлено.
28.12.2012 г. пациентке под местной анестезией в условиях рентгеноперационной выполнена чрескожная пункция и дренирование поддиафрагмального абсцесса справа. При пункции получен сливкообразный светло-зеленый гной, взят на посев. При контрастировании полости абсцесса выявлен свищевой ход, соединяющий полость абсцесса с правым нижнедолевым бронхом (рис. 8).
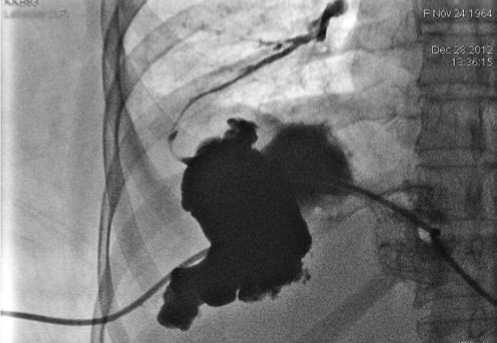
Рис. 8. Фистулограмма. Сообщение полость абсцесса с правым нижнедолевым бронхом
Полость абсцесса дренирована 2 дренажами, которые подключены на активную аспирацию. В послеоперационном периоде проводилась инфузионная, антибактериальная (ципринол), анальгетическая терапия, промывание полости абсцесса раствором хлоргексидина. При динамической фистулографии от 09.01.2013 г. отмечена выраженная положительная динамика: полость абсцесса практически закрылась, сообщений с бронхиальным деревом нет. После УЗИ и КТ контроля (24.01.2013 г.), показавшего полный регресс полости поддиафрагмального пространства, удалены дренажи (рис. 9). Пациентка выписана на амбулаторное долечивание в удовлетворительном состоянии.
Наблюдение 3. Больной Р., 67 лет, поступил в отделение хирургии 15.04.2013 г. с жалобами на общую слабость, горечь во рту, постоянные боли ноющего характера в правом подреберье, субфебрилитет, большое количество желчи (до 500-600 мл в сутки), выделяющейся по установленному ранее дренажу в общий желчный проток.
Из анамнеза и представленных документов известно, что 09.20012 г. пациенту в одном из медицинских учреждений Московской области в плановом порядке была выполнена лапароскопическая холецистэктомия, интраоперационная холангиография, дренирование общего желчного протока по Пиковскому по поводу желчно-каменной болезни, хронического холецистита, холедохолитиаза? В послеоперационном периоде при выполнении фистулографии выявлены множественные конкременты в общем желчном протоке, с расширением последнего до 2 см. Тогда же была предпринята попытка эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) с эндоскопической папиллосфинктеротомией (ЭПСТ) и литэкстракцией, которые не удались из-за нарушения ритма сердца (фибрилляция предсердий). В дальнейшем попытка хирургического лечения, в том числе и ЭРХПГ с ЭПСТ не предпринимались из-за прогрессирования тяжелой кардиальной патологии. Пациент был выписан на амбулаторное лечение с дренажом общего желчного протока. Потери по дренажу в среднем составляли от 500 до 600 мл в сутки. Несмотря на частичный прием желчи (не более 200-250 мл), состояние пациента без положительной динамики. Сохранялись боли в правом подреберье, субфебрилитет, отсутствие аппетита, снижение веса.
При поступлении в стационар пациент дообследован. При фистулографии выявлен холе-дохолитиаз, компенсированный стеноз терминального отдела общего желчного протока. Учитывая наличие тяжелой кардиальной патологии, по заключению консилиума, любое опе-
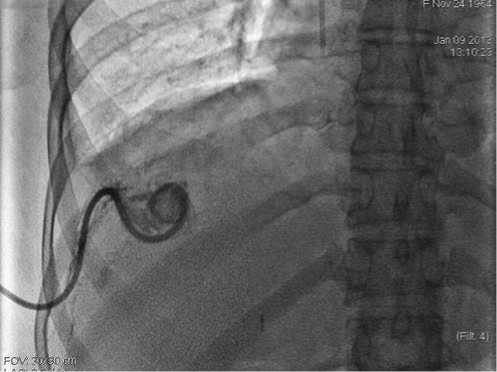
Рис. 9. Фистулограмма. Полость абсцесса практически закрылась, сообщений с бронхиальным деревом нет.
ративное лечение, в том числе и ЭРХПГ с ЭПСТ, пациенту противопоказано в связи с высоким риском кардиальных осложнений. Учитывая данные обследования, состояния сердечно-сосудистой системы, крайнюю степень риска анестезиологического пособия, было решено выполнить чресдренажную балонную дилятацию Фатерова соска, низведение конкрементов из общего желчного протока в двенадцатиперстную кишку под медикаментозной седацией (рис. 10-13). Продолжительность манипуляций составила 50 минут. После низведения конкрементов в двенадцатиперстную кишку количество отделяемого по дренажу резко уменьшилось до 50-70 мл в сутки. Улучшилось общее состояние пациента: исчезли боли в правом подреберье, нормализовалась температура тела, улучшился сон, появился аппетит. После «тренировки» дренажа общего желчного протока и контрольной фистулографии, последний удален на 5-е сутки после рентгенохирургической манипуляции. Выписан в удовлетворительном состоянии без осложнений.
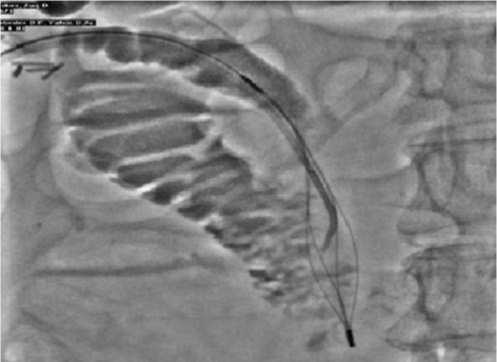
Рис. 12. Фистулограмма. Захват и низведение конкрементов в двенадцатиперстную кишку с помощью корзинки Дормиа.
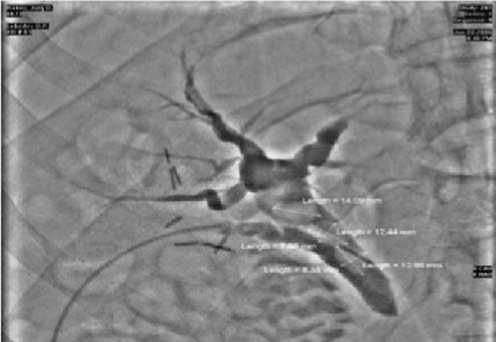
Рис. 10. Фистулограмма. Уточнение диаметра общего желчного протока, количества и размеров конкрементов.
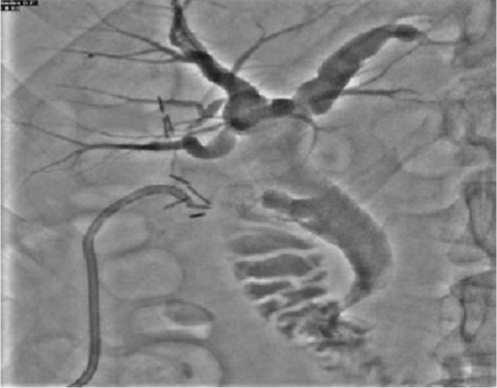
Рис. 13. Фистулограмма. Общий вид после чресдренажной ба-лонной дилятации Фатерова сосочка, низведения конкрементов из общего желчного протока в двенадцатиперстную кишку.
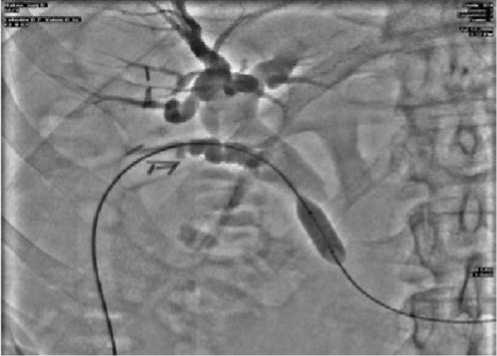
Рис. 11. Фистулограмма. Балонная дилятация Фатерова сосочка.
Данные клинические примеры демонстрируют возможные сложности не только при диагностике, но и в лечении некоторых хирургических заболеваний, или возникших послеоперационных осложнений. Использование на различных этапах диагностики и лечения минимально инвазивных хирургических методик помогло не только правильно установить диагноз, но и провести эффективное лечение, отказавшись от традиционных травматичных хирургических вмешательств.
Таким образом, по нашему мнению, в абдоминальной хирургии современные интервенционные радиологические методики предпочтительны у тяжелых и ослабленных больных при невозможности полноценного хирургического вмешательства, а также при необходимости дообследования пациента или стабилизации его состояния и улучшения метаболических и функциональных показателей перед предстоящей радикальной операцией.
Список литературы Возможности минимально инвазивных рентгено-хирургических методов в абдоминальной хирургии
- Жуков Б.Н., Борисов А.И., Стаханов О.И. Инструментальная билиарная декомпрессия у лиц в возрасте старше 60 лет. СамГУ. Естественная научная серия. 2006. №4. С. 44.
- Ившин В.Г., Лукичев О.Д. Малоинвазивные методы декомпрессии желчных путей. Тула, 2013. 182 с.
- Майстренко Н.А., Андреев А.Л., Стукалов В.В. Программный подход в лечении больных желчнокаменной болезнью с высоким операционным риском. Анн хир гепатол. 2012; №1: 127-128.
- Охотников О.И., Григорьев С.Н., Яковлев М.В. Рентгенохирургическое лечение синдрома Мирицци у больных с высокой степенью операционно-анестезиологического риска. Aнн гепатол. 2009; №3: 22-9.
- Тимошин А.Д., Шестаков А.Л., Юрасов А.В. Малоинвазивные вмешательства в абдоминальной хирургии. М.: Триада-Х, 2003. 216 с.
- Шаповальянц С.Г., Цкаев А.Ю., Грушко Г.В. Выбор метода декомпрессии желчных путей при механической желтухе. Анн хир гепатол. 1997; №2:117-22.
- Mayumi T., Takada T., Kawarada Y., et al. Results of the Tokyo Consensus Meeting Tokyo Guidelines. J Hepatobiliary Pancreat Surg. 2010; 1:114-21.


