Возможности высокотехнологичной микронейрохирургии внутричерепных опухолей сложной локализации с исходно высоким хирургическим риском
Автор: Айрапетов Карен Георгиевич
Журнал: Клиническая практика @clinpractice
Рубрика: Случай из практики
Статья в выпуске: 1 (29), 2017 года.
Бесплатный доступ
Сочетание современных методов функционально щадящей микронейрохирургии и адекватной нейроанестезии позволяет успешно выполнять удаление внутричерепных опухолей сложной локализации (ВОСЛ), несмотря на высокий хирургический риск, что способствует увеличению продолжительности жизни больных и улучшению качества их жизни.
Внутричерепные опухоли сложной локализации (восл), продолжительность жизни, улучшение качества жизни, щадящая микронейрохирургия
Короткий адрес: https://sciup.org/143164628
IDR: 143164628
Possibility of complex localization intracranial tumors high-tech microneurosurgery with initially high surgical risk
The combination of modern methods of functional and adequate sparing microneurosurgery and neuroanesthesia let successfully carry out the removal of intracranial tumors difficult localization, despite the high surgical risk, which increases the life expectancy of patients and improve their quality of life
Текст научной статьи Возможности высокотехнологичной микронейрохирургии внутричерепных опухолей сложной локализации с исходно высоким хирургическим риском
Хирургическое лечение ВОСЛ – один из наиболее сложных разделов нейрохирургии, так как расположение опухоли в функционально значимой зоне мозга, глубинное расположение, близость к диэнцефальным и стволовым структурам, вовлечение черепно-мозговых нервов и сосудов основания черепа обусловливают исходно высокий хирургический риск развития критических послеоперационных осложнений, высокий процент послеоперационной инвалидизации и низкую выживаемость больных, большой процент первичных отказов в операциях со стороны специалистов-нейрохирургов. Подавляющее большинство ВОСЛ являются жизнеугрожающими в связи с сопутствующим перифокальным отеком, масс-эффектом и угрозой фатальной дислокации мозговых структур.
В Ростовской клинической больнице Южного окружного медицинского центра ФМБА России уже в течение 6 лет функционирует нейрохи- рургическое отделение, при организации которого исходно была поставлена высокая планка – внедрение и прогрессивное развитие концепции функционально щадящей микронейрохирургии. За 6-летний период работы отделения микронейрохирургические операции выполнены 239 больным с различными внутричерепными опухолями, более половины из них – это пациенты с ВОСЛ, которым было отказано в оперативном вмешательстве в других медучреждениях юга России в связи с исходно высоким хирургическим риском. Все указанные операции были выполнены с использованием операционного микроскопа, микрохирургического инструментария, интраоперационной нейронавигации, нейромониторинга, современной нейроанестезии. Подавляющее большинство операций по удалению внутричерепных опухолей выполнено по линии ВМП.
Ниже приводим собственные сложные клинические наблюдения, отражающие возможно- сти современной микронейрохирургии в лечении такой сложной категории пациентов.
Больной К., 39 лет, житель Краснодарского края.
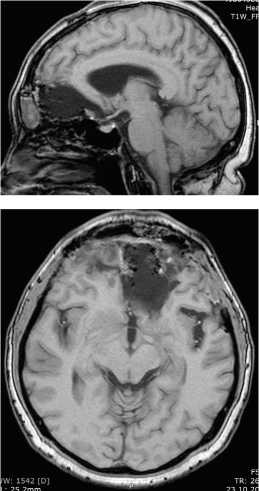
Диагноз клинический: а) основной: Массивный рецидив внутримозговой гигантской глиальной опухоли (глиобластома) левой лобновисочно-инсулярной области головного мозга с распространением на передние отделы мозолистого тела, передний рог левого бокового желудочка мозга, внутреннюю капсулу, базальные ядра слева с выраженным масс-эффектом. Моторная афазия. Лобный психопатологический синдром. Умеренный правосторонний гемипарез. Симптоматическая эпилепсия.
Данные МРТ-исследования больного до операции (выявляется массивный гигантский рецидив глиальной опухоли в левой лобно-височноостровковой области головного мозга с глубинным распространением):
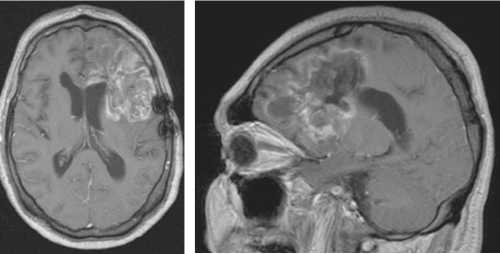
В нейрохирургическом отделении РКБ выполнено оперативное вмешательство: костнопластическая лобно-височная краниотомия слева, микрохирургическая диссекция сильвиевой борозды слева, микрохирургическое удаление рецидива гигантской глиальной опухоли левой лобно-височно-инсулярной зоны головного мозга с распространением на передние отделы мозолистого тела, передний рог левого бокового желудочка мозга, внутреннюю капсулу, базальные ядра слева
Непосредственный результат лечения: тяжелое течение послеоперационного периода с постепенным выходом из комы в ясное сознание, трахеостомия, декануляция на 12 сутки, тотальная афазия, постепенный регресс гемипареза справа, активизирован и поставлен на ноги на 10-е сутки после операции; рана зажила первичным натяжением, выписан на 26-е сутки после операции в стабильном состоянии.
Ниже представлены данные контрольного МРТ-исследования больного спустя 3.5 месяца после операции, курса локальной лучевой терапии и продолжающихся курсов химиотерапии (явных признаков продолженного роста опухоли в зоне удаления нет, срединные структуры мозга не смещены):
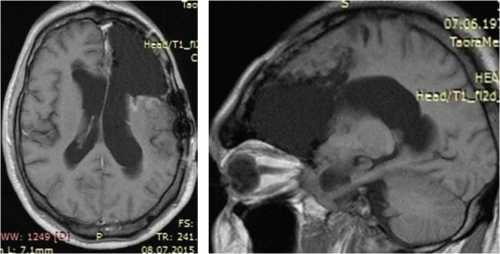
Отдаленный результат лечения: без нарастания неврологической симптоматики, сохраняется моторная афазия, качество жизни удовлетворительное, продолжает лечение под наблюде- нием местного онколога.
Больная Р., 55 лет, жительница Ростовской области.
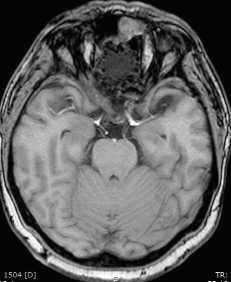
Диагноз клинический: Гигантская гиперосто- тическая менингиома переднего наклоненного отростка и медиальных отделов малого крыла основной кости слева с вовлечением и компрессией зрительных нервов, развилок внутренних сонных артерий, стебля гипофиза и передних отделов третьего желудочка. Умеренно выраженный лобный психопатологический синдром. Двусторонняя амблиопия, больше выраженная слева, аносмия.
Данные МРТ-исследования больной до опе- рации (гигантская опухоль основания черепа, занимающая переднюю и среднюю слева черепные ямки с медиальным распространением):
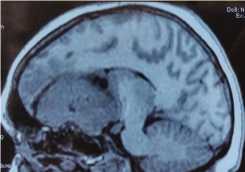
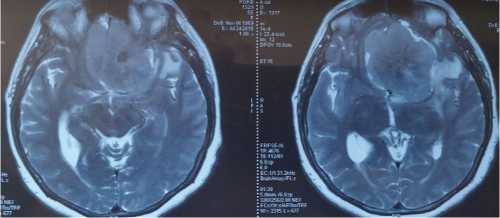
В нейрохирургическом отделении РКБ выполнено оперативное вмешательство: костно-пластическая бифронтальная краниотомия, двусторонний субфронтальный доступ с перевязкой верхнего сагиттального синуса, микрохирургическое тотальное удаление гигантской гиперостотической менингиомы переднего наклоненного отростка и медиальных отделов малого крыла клиновидной кости слева; комбинированная пластика лобной пазухи и дефекта основания передней черепной ямки.
Непосредственный результат лечения: без нарастания неврологической симптоматики, отмечается улучшение остроты зрения; рана зажила первичным натяжением, выписана на 15-е сутки после операции в удовлетворитель- ном состоянии.
Ниже представлены данные контрольного МРТ-исследования больной спустя 6 месяцев после операции (признаков рецидива опу- холи нет, рубцовоатрофические послеоперационные изменения базальных отделов лобных долей):
Отдаленный результат лечения: полное неврологическое восстановление, значительное улучшение зрения на левый глаз.
Больная Ч., 33 года, жительница Ростовской области.
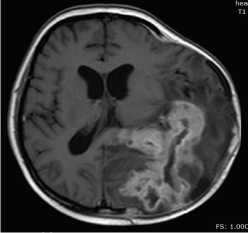
Диагноз клинический: Гигантский рецидив внутримозговой опухоли (глиобластома, grade IV) левых височной, теменной и затылочной долей с распространением на левый боковой желудочек и валик мозолистого тела головного мозга, выраженным «масс-эффектом». Состояние после краниотомии, удаления опухоли
(29.07.15 и 01.08.15). Грубая сенсомоторная афазия. Психопатологический синдром. Правосто- ронняя спастическая гемиплегия.
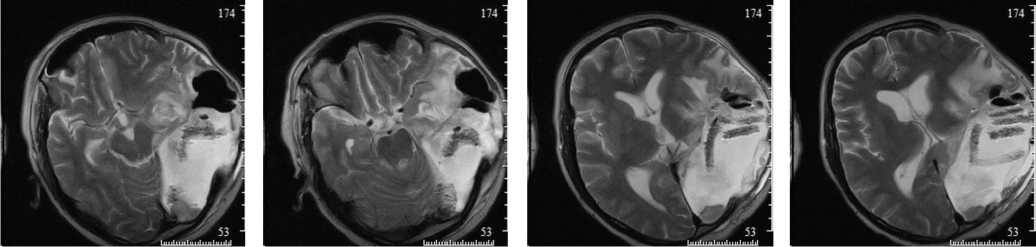
Данные МРТ-ис-следования больной до операции (гигантский рецидив внутримозговой опухоли с вовлечением нескольких долей и медиальным распространением):
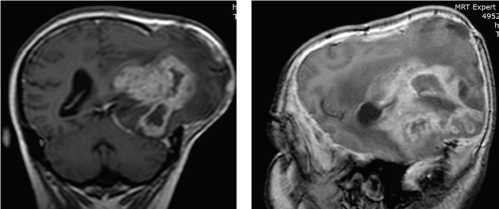
Вид головы больной на операционном столе:
В нейрохирургическом отделении РКБ выполнено оперативное вмешательство: 1) иссечение участка широкой фасции бедра в качестве аутотрансплантата; 2) рекраниотомия в левой височно-теменнозатылочной области, микрохирургическое удаление гигантского распространенного рецидива глиобластомы левого полуша
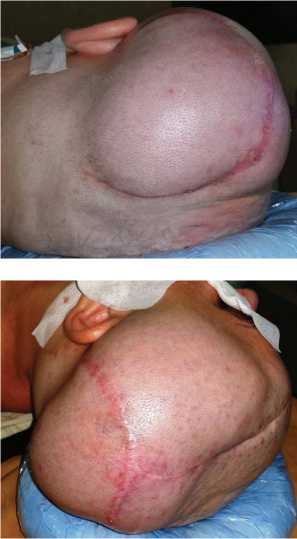
рия в пределах видимых неизмененных тканей; расширенная аутопластика твердой мозговой оболочки.
Ниже представлены данные контрольного МРТ-исследования больного спустя 15 суток после операции (в зоне операции гигантская послеоперационная полость с участками гемостатического материала):
Вид больной перед выпиской из стационара:
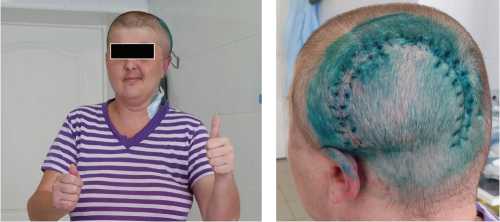
Непосредственный результат лечения: в послеоперационном периоде существенная положительная неврологическая динамика с регрессом гемиплегии, больная может самостоятельно передвигаться с поддержкой медперсонала и родственников. Выписана в удовлетворительном, стабильном состоянии.
ЗАКЛЮЧЕНИЕ
Таким образом, несмотря на высокий хирургический риск при удалении ВОСЛ, сочетание методов современной микронейрохирургии и адекватной нейроанестезии и нейрореанимации позволяет выполнять жизненно необходимые циторедуктивные вмешательства, что отражается в увеличении продолжительности жизни и улучшении ее качества.


