Выполнение контактной уретеролитотрипсии при выраженной гиперплазии предстательной железы
Автор: Ханалиев Б.В., Барсегян А.Г., Азизов Р.М., Косарев Е.И.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 2 т.18, 2023 года.
Бесплатный доступ
Представлено клиническое наблюдение пациента с камнем нижней трети левого мочеточника на фоне выраженной средней доли гиперплазированной предстательной железы. К особенностям выполнения лазерной уретеролитотрипсии данной категории пациентов можно отнести трудную визуализацию устья мочеточников, сложность проведения ригидного уретероскопа и высокие риски развития кровотечения во время выполнения оперативного вмешательства.
Клиническое наблюдение, доброкачественная гиперплазия предстательной железы, мочекаменная болезнь, камень мочеточника, контактная литотрипсия
Короткий адрес: https://sciup.org/140301214
IDR: 140301214 | DOI: 10.25881/20728255_2023_18_2_143
Contact ureterolithotripsy for severe prostatic hyperplasia
A clinical observation of a patient with urolithiasis with a stone in the lower third of the ureter against the background of severe prostatic hyperplasia is presented. The peculiarity of this clinical case lies in the intraoperative picture during the operation, in the gradual complication of both the underlying and concomitant diseases that may occur during the operation.
Текст научной статьи Выполнение контактной уретеролитотрипсии при выраженной гиперплазии предстательной железы
Мочекаменная болезнь (МКБ) — это хроническое системное заболевание, являющееся следствием метаболических нарушений или влияния факторов внешней среды и проявляющееся образованием камней в верхних мочевых путях [1]. Данная нозология весьма значима в медицине, так как имеется тенденция к возрастанию частоты данной патологии. Заболеваемость уролитиазом в мире колеблется от 1,5 до 21% [2]. Соотношение между женщинами и мужчинами составляет (1:3) [3]. При выборе метода лечения у больных МКБ в сочетании с доброкачественной гиперплазии предстательной железы (ДГПЖ) необходимо учитывать: выраженность клинических симптомов заболевания, локализацию камня (камней), размеры и среднюю структурную плотность, показатели нарушения мочеиспускания (IPSS, урофлоуметрия, объем остаточной мочи), возраст, интеркурент-ный фон и т.д. ДГПЖ является одним из самых распространённых заболеваний у мужчин. Она наблюдается у 50% мужчин старше 50 лет и у 90% мужчин старше 90 лет [4–5]. Примерно у половины пациентов течение ДГПЖ осложняется симптомами нижних мочевых путей (СНМП) [6]. В случаях выраженной симптоматики наиболее оптимальной тактикой лечения является хирургическое вмешательство [7]. Оно рекомендовано для мужчин, не желающих начинать или продолжать медикаментозное лечение, а также в случае прогрессирования СНМП или осложненного течения ДГПЖ. За последние два десятилетия наблюдается значительное расширение спектра видов хирургического лечения. Кроме трансуретральной резекции простаты (ТУРП) выделяют энуклеацию простаты и лазерную вапоризацию простаты (ЛВП). Выбор метода зависит от параметров пациента, ожидаемого результата лечения, коморбидности. Так, индивидуализация лечения позволяет достичь оптимального исхода лечения и повышения послеоперационного качества жизни [8]. Простатспецифический антиген (ПСА) является онкомаркером предстательной железы. Исследование крови на ПСА играет ключевую роль в первичной диагностике рака предстательной железы (РПЖ). Определение уровня общего ПСА и процентного соотношения свободного ПСА (% cв. ПСА) к уровню общего ПСА позволяет выявить РПЖ на ранних стадиях. Морфологическая верификация диагноза осуществляется на основании гистологического заключения по данным мультифокальной пункционной биопсии предстательной железы. При этом положительная предсказательная ценность общего ПСА и %св. ПСА остается достаточно низкой, особенно у мужчин с уровнем общего ПСА 2–10 нг/мл. Также, определение уровня общего ПСА и %свПСА мало- информативно в плане оценки степени агрессивности РПЖ.
Пациент Е., 67 лет обратился к урологом по месту жительства с жалобами на мочеиспускание вялой струей, ночное мочеиспускание до 3 раз. При плановом обследовании выявлено повышение уровня общего ПСА до 4,4 нг/мл. При МРТ органов малого таза от 20.10.2022 г.: выявлены МР-признаки стромальножелезистой гиперплазии с увеличенной боковыми долями и выраженной средней долей (55 см3) — PIRADS 3 (Рис. 1, 2). МР-признаки конкремента в устье левого мочеточника (Рис. 3). При контрольном обследовании по данным УЗИ мочеполовой системы диагноз подтвердился: конкремент устья левого мочеточника (до 8 мм) без развития уретеропиелоэк-
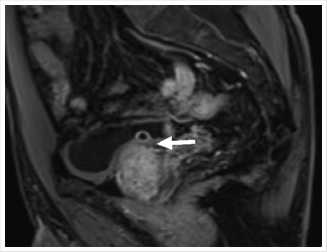
Рис. 1. МР-признаки ДГПЖ с увеличенной средней долей.
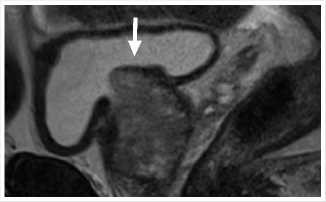
Рис. 2. МР-признаки ДГПЖ с увеличенной средней долей.
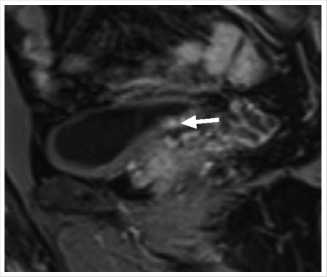
Рис. 3. МР-признаки конкремента устья левого мочеточника.

тазии слева, эхо-признаки конкремента малого размера левой почки.
14.12.2022 г. в плановом порядке поступил в урологическое отделение НМХЦ им. Н. И. Пирогова с диагнозом: МКБ: камень нижней трети левого мочеточника. Камень левой почки. ДГПЖ. По данным лабораторных данных от 02.12.2022 г., креатинин крови в пределах референсных значений (86 мкмоль/л).
Результаты
14.12.2022 г. в плановом порядке выполнено оперативное вмешательство в объеме: цистоскопия, уретероскопия слева, трансуретральная лазерная уре-теролитотрипсия слева, уретеролитоэк-стракция слева. Стентирование левого мочеточника под рентгенологическим контролем. Интраоперационно: под ЭТН, в асептических условиях, в положении пациента на операционном столе для промежностных манипуляций, в полость мочевого пузыря проведен цистоскоп, при этом в простатическом отделе определяются увеличенные боковые и выраженная средняя доли предстательной железы, вдающаяся в просвет мочевого пузыря. Отмечена трабекуляр-ность стенок мочевого пузыря. Устья мочеточников расположены атипично,
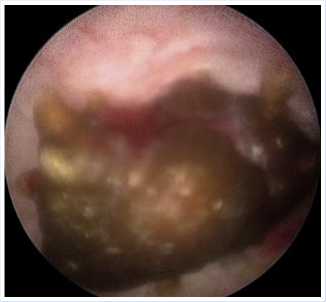
Рис. 4. Интраоперационная картина конкремента нижней трети мочеточника.
сдавлены увеличенной «средней» долей предстательной железы, точечные. С техническими сложностями, ввиду увеличенной средней доли предстательной железы, в просвет левого мочеточника установлена струна-проводник. Цистоскоп сменен на уретероскоп. С выраженными техническими сложностями, ввиду наличия выраженной средней доли предстательной железы, смещенного и сдавленного устья левого мочеточника, произведена уретероскопия слева, при которой в нижней трети обнаружен конкремент размером до 8–9 мм черного цвета (Рис. 4), в области стояния конкремента отмечается выраженный инфильтративный отек. Ввиду отека стенки мочеточника экстрагирование конкремента невозможно. Произведена лазерная контактная литотрипсия, камень фрагментирован (Рис. 5). Произведена уретеролитоэкстракция конкрементов с помощью щипцов. При контрольной уретероскопии других конкрементов в мочеточнике не обнаружено. Ввиду выраженного инфильтративного отека в области стояния конкремента, при помощи цистоскопа, по струне-проводнику и рентгеноскопическим контролем проведено стентирование левого мочеточника стентом №6 по Ш. Цистоскоп извлечен. В полость мочевого пузыря установлен уретральный катетер Фолея №24 по Шарьеру.
15.12.2022 г.: в удовлетворительном состоянии пациент выписан под наблюдение уролога поликлиники по месту жительства. 23.12.2022 г. при повторной госпитализации выполнена цистоскопия, удаление стента левого мочеточника. Манипуляция без осложнений. При повторном исследовании анализа крови на ПСА от 27.02.2023 г.:
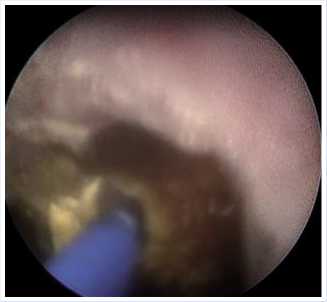
Рис. 5. Интраоперационная картина фрагментированного конкремента нижней трети мочеточника.
общий — 2,1 нг/мл. Консультирован урологом: учитывая уровень ПСА крови, отсутствие подозрительных зон при пальцевом ректальном исследовании (ПРИ) рекомендовано оперативное вмешательство в объеме — (ТУРП). 06.03.2023 г. в плановом порядке выполнено оперативное вмешательство, резецированные фрагменты ткани направлены на гистологическое исследование. Послеоперационный период протекал без осложнений. 13.03.2023 г. в удовлетворительном состоянии выписан под наблюдение урологом поликлиники по месту жительства, рекомендации даны. По результатам гистологического исследования выявлена морфологическая картина мышечно-стромальной и железистой гиперплазии с фокусами низкой PIN в эпителии желез.
Заключение
Таким образом, данное клиническое наблюдение отображает тот факт, что биохимический анализ крови на ПСА не является онкоспецифическим маркером для выявления РПЖ, а относится к органоспецифическому анализу и его повышение следует дифференцировать с другими заболеваниями на предстательной железе и органах мочевыделительной системы. Так, тщательная дифференциальная диагностика позволяет выявить возможную причину повышения уровня ПСА, как в нашем наблюдении (ДГПЖ, сдавливающая конкремент устья мочеточника) и избежать ненужной оперативной манипуляции (биопсия предстательной железы).
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).

Список литературы Выполнение контактной уретеролитотрипсии при выраженной гиперплазии предстательной железы
- Аполихин О.И., Сивков А.В., Москалева Н.Г., Солнцева Т.В., Комарова В.А. Анализ уронефрологической заболеваемости и смертности в Российской Федерации за десятилетний период (2008-2018 гг.) по данным официальной статистики // Экспериментальная и клиническая урология. - 2019. - №2. - C.2-12.
- Досаева Л.А., Шатохина С.Н., Шилов Е.М. Диагностика, медикаментозное лечение и профилактика мочекаменной болезни // Клиническая медицина. - 2017. - №1. - С.21-27.
- Земченков А.Ю., Томилина Н.А. К/ДОКИ обращается к истокам хронической почечной недостаточности (о новом разделе Рекомендаций K/DOQI по диагностике, классификации и оценке тяжести хронических заболеваний почек) // Нефрология и диализ. - 2016. - Т.6. - №3. - С.204-220.
- Unnikrishnan R., Almassi N., Fareed K. Benign prostatic hyperplasia: evaluation and medical management in primary care. Cleve Clin J Med. 2017; 84: 53-64.
- Ильяш А.В., Чибичян Mb., Коган М.И. Рак предстательной железы, выявленный при оперативном лечении аденомы // Урология. - 2012. - №1. - С.54-58. eLIBRARY ID: 17706087.
- Na R., Helfand BT, Chen H., Conran CA, Crawford SE, Hayward SW, Tammela T., Hoff man-Bolton J., Zheng SL, Walsh PC, Schleutker J., Platz EA, Isaacs WB, Xu J. A genetic variant near GATA3 implicated in inherited susceptibility and etiology of benign prostatic hyperplasia (BPH) and lower urinary tract symptoms (LUTS). Prostate. 2017; 77: 1213-1220.
- Qian X., Liu H., Xu D., Xu L., Huang F., He W., Qi J., Zhu Y., Xu D. Functional outcomes and complications following B-TURP versus HoLEP for the treatment of benign prostatic hyperplasia: a review of the literature and metaanalysis. Aging Male. 2017; 20(3): 184-191.
- Rieken M., Kaplan SA. Enucleation, Vaporization, and Resection: How To Choose the Best Surgical Treatment Option for a Patient with Male Lower Urinary Tract Symptoms. Eur Urol Focus. 2018; 4(1): 8-10.


