Взаимосвязь частоты сердечных сокращений с артериальной гипертонией и другими кардиоваскулярными факторами риска в популяции Красноярского края
Автор: Шабалин В.В., Гринштейн Ю.И., Руф Р.Р., Штрих А.Ю.
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: Организация здравоохранения и общественное здоровье
Статья в выпуске: 3 т.34, 2019 года.
Бесплатный доступ
Цель: определение частоты сердечных сокращений (ЧСС) в покое в репрезентативной выборке населения Красноярского края и выявление возможной ассоциативной связи с полом, возрастом, градацией артериального давления (АД), расчетной скоростью клубочковой фильтрации (рСКФ) и различными составляющими метаболического синдрома.Материал и методы. В рамках российского исследования «Эпидемиология сердечно-сосудистых заболеваний и их факторов риска в различных регионах Российской Федерации» (ЭССЕ-РФ) проанализированы данные обследования 1 411 субъектов в возрасте от 25 до 64 лет, не принимавших бета-блокаторы. Статистические расчеты выполнялись в программе IBM SPSS v 22. Различия ЧСС между группами проверялись по критериям Манна - Уитни (в случае парных сравнений) и Краскела - Уоллиса (в случае множественных сравнений). Для сравнения доли лиц, имеющих определенный признак, в различных группах использовался критерий хи-квадрат. Различия считались статистически значимыми при p ≤ 0,05.Результаты. Медиана ЧСС в целом по выборке составила 72 (66; 78) уд./мин; половозрастные различия статистически незначимы (p = 0,182 - для пола, p = 0,084 - для возраста). В группе с артериальной гипертонией (АГ) ЧСС была значимо (p 80 уд./мин оказалась значимо выше среди гипертоников и субъектов с предгипертонией (ПГ) по сравнению с людьми с оптимальным уровнем АД.Заключение. ЧСС у жителей Красноярского края оказалась значимо выше на фоне ПГ и гипертонии, а также у лиц с наличием хотя бы одного из составляющих компонентов метаболического синдрома (гипергликемия > 7 ммоль/л, абдоминальное ожирение, общее ожирение, гиперурикемия). Доля лиц с ЧСС > 80 была значимо выше среди гипертоников и субъектов с ПГ по сравнению с людьми с оптимальным уровнем АД.
Частота сердечных сокращений в покое, артериальная гипертония, предгипертония, кардиоваскулярные факторы риска, метаболический синдром
Короткий адрес: https://sciup.org/149125318
IDR: 149125318 | УДК: 616.12-008.318-02:616.12-008.331.1](571.51) | DOI: 10.29001/2073-8552-2019-34-3-179-185
Interrelations between heart rate, hypertension, and the other cardiovascular risk factors in Krasnoyarsk krai population
Aim. To evaluate the heart rate in the state of rest and to find its interrelations with gender, age, blood pressure level, estimated glomerular filtration rate, and metabolic syndrome components in the representative sample of Krasnoyarsk Krai population.Material and Methods. Within the framework of ESSE-RF study, the representative sample consisted of 1 411 Krasnoyarsk Krai inhabitants aged 25-64 with no history of beta-blocker intake. With IBM SPSS v. 22, we calculated the descriptive statistics and checked group disparities for statistical significance (significant at p≤0.05).Results. The median heart rate in the sample was 72 (66; 78) beats per minute. We found no significant disparities neither in gender (p = 0.182) nor in age groups (p = 0.084). The heart rate in hypertensive people (73 (68; 80) beats per minute) was significantly higher (p
Текст научной статьи Взаимосвязь частоты сердечных сокращений с артериальной гипертонией и другими кардиоваскулярными факторами риска в популяции Красноярского края
Все больше данных накапливается в пользу того, что повышенная частота сердечных сокращений (ЧСС) в покое является независимым предиктором неблагоприятных кардиоваскулярных исходов как в общей популяции, так и у пациентов с гипертонией или уже имеющейся кардиоваскулярной патологией. Так, в одном из последних метаанализов H. Li (2015) проспективных исследований в общей популяции [1] было продемонстрировано, что у лиц с уровнем ЧСС в покое > 80 уд./мин риск кардиоваскулярной смертности возрастал на 49% (с поправкой на иные кардиоваскулярные факторы риска). Кроме того, каждое последующее увеличение ЧСС на 10 уд./мин сопровождалось значимым линейным увеличением сердечно-сосудистой смертности в среднем на 6%. Схожие данные были получены в метаанализе D. Zhang et al. (2016) с общим количеством участников более 1 млн человек в отношении не только кардиоваскулярной, но и общей смертности с линейным увеличением таковой на каждые 10 уд./мин на 8 и 9% соответственно [2]. При этом в сравнении с ЧСС 45 уд./мин общая смертность значимо увеличивалась уже в диапазоне 60–80 уд./мин (на 12%), в то время как значимое повышение сердечно-сосудистой смертности отмечено при ЧСС>90 уд./мин. При использовании в качестве референтного значения ЧСС 70 уд./мин более низкий уровень ЧСС в покое
(45–69 уд./мин) оказывал протективный эффект в отношении обоих видов смертности.
По данным метаанализа 2019 г., каждое повышение ЧСС в покое на 10 уд./мин увеличивает риск сахарного диабета 2-го типа на 17% [3]. Имеющиеся на сегодняшний день результаты исследований и метаанализов свидетельствуют о статистически значимом увеличении риска развития сердечной недостаточности [4], ишемической болезни сердца, инсульта, внезапной смерти [5], а также метаболического синдрома [6] при повышении ЧСС в покое.
Весьма многогранно взаимодействие ЧСС в покое и артериальной гипертонии (АГ). С одной стороны, ЧСС в покое является независимым фактором риска развития в последующем АГ, причем не только у взрослых [1, 7], но и у детей и подростков [8, 9]. Логичным выглядит тот факт, что при сочетании повышенной ЧСС в покое с дополнительными факторами риска (возраст, избыточная масса тела или ожирение, дислипидемия, гиперурикемия, нарушение углеводного обмена, снижение скорости клубочковой фильтрации) вероятность развития АГ также возрастает, что показано Y. Huang et al. [10]. С другой стороны, при сочетании высокой ЧСС в покое и АГ прогноз больного значительно утяжеляется [7, 11, 12].
Несмотря на существующие разногласия, является ли повышение ЧСС в покое независимым фактором риска или всего лишь маркером имеющихся в организме дисбаланса вегетативной нервной системы и сопутствующих метаболических нарушений, большинство экспертов под влиянием все более убедительных научных доказательств склонны расценивать ЧСС в покое в качестве важной и независимой детерминанты неблагоприятного прогноза. Данное положение было отражено в согласительном документе Европейского Общества по гипертонии, касающегося сочетания АГ с повышенной ЧСС (2016) [13], а также в Европейских рекомендациях по ведению артериальной гипертонии (2018), в которых показатель ЧСС>80 уд./мин отнесен к независимым факторам кардиоваскулярного риска [14].
Что касается конкретного уровня ЧСС в покое, выше которого следует говорить о тахикардии, то он носит произвольный характер, установленный мнением экспертов, и соответствует в настоящее время ЧСС > 80 уд./мин [14] или ЧСС > 80-85 уд./мин [13]. Хотя нужно учитывать, что в ряде эпидемиологических исследований этот показатель (опять же установленный большей частью произвольно, реже – согласно верхнего квантиля) имел и другой пороговый уровень (>75 уд./мин или £84 уд./мин). В то же самое время следует подчеркнуть, что увеличение риска неблагоприятных исходов носит непрерывный характер и может наблюдаться уже при уровне ЧСС в покое выше 70 и даже выше 60 уд./мин [2].
Ценность ЧСС в покое при всей относительной простоте определения (хотя иные подходы, помимо офисных, могут иметь преимущества в прогностической точности, например домашнее самоизмерение, амбулаторное мониторирование ЧСС, в том числе в ночные часы [15]) состоит и в том, что на популяционном уровне данный параметр, особенно при динамической регистрации, позволяет вносить свой вклад в общую оценку кардиоваскулярного риска населения.
Наиболее крупным эпидемиологическим исследованием по оценке разнообразных факторов кардиоваскулярного риска, в том числе ЧСС в покое, в Российской Федерации явилось одномоментное наблюдательное исследование «Эпидемиология сердечно-сосудистых заболеваний и их факторов риска в различных регионах Российской Федерации» (ЭССЕ-РФ) [16]. Его суммарные результаты, касающиеся ЧСС, были опубликованы ранее С.А. Шальновой и соавт. [17]. Вместе с тем региональные особенности изучаемых популяций накладывают свою специфику на изучаемые факторы риска.
В связи с этим целью нашего исследования явилось определение ЧСС в покое в репрезентативной выборке населения Красноярского края, выявление возможной взаимосвязи с возрастом, полом, различными уровнями артериального давления (АД), расчетной скоростью клубочковой фильтрации (рСКФ) и различными составляющими метаболического синдрома.
Материал и методы
Исследование, проводившееся в рамках общероссийского эпидемиологического исследования ЭССЕ-РФ, включало в себя 1 603 человека в возрасте 25–64 лет, отобранных путем случайной трехступенчатой стратифицированной выборки среди населения, прикрепленного к четырем поликлиникам г. Красноярска и Березовской районной больнице. Из них проанализированы данные обследования 1 411 субъектов в возрасте от 25 до 64 лет, не принимавших бета-блокаторы. Исследование было одобрено независимым этическим комитетом. Все включенные после подписания информированного согласия на участие в исследовании подвергались анкетированию, антропометрии, офисному измерению АД, биохимическому исследованию крови. Стандартный вопросник предусматривал получение информации о социально-демографических характеристиках, поведенческих привычках, анамнестических данных, экономических условиях жизни, уровне образования [16]. Взятие крови для биохимического исследования – на креатинин, общий холестерин и его фракции, триглицериды, глюкозу, мочевую кислоту – осуществлялось из локтевой вены натощак (после не менее 12-часового голодания). ЧСС измерялась пальпаторно на лучевой артерии за 60 с. За уровень предгипертонии (ПГ) принимали показатели АД в диапазоне 120–139/80–89 мм рт. ст.
Статистические расчеты выполнялись в программе IBM SPSS v 22. Проверка распределения ЧСС на соответствие нормальному закону с помощью критерия Колмогорова – Смирнова с поправкой Лиллиефорса показала, что распределение не является нормальным. Описательные статистики ЧСС приведены в виде медианы и межквартильных интервалов. Различия ЧСС между группами проверялись по критериям Манна – Уитни (в случае парных сравнений) и Краскела – Уоллиса (в случае множественных сравнений). Для сравнения доли лиц, имеющих определенный признак, в различных группах использовался критерий хи-квадрат. Различия считались статистически значимыми при р < 0,05.
Результаты
Медиана ЧСС в целом по выборке составляла 72 (66;
-
78) уд./мин (рис. 1).
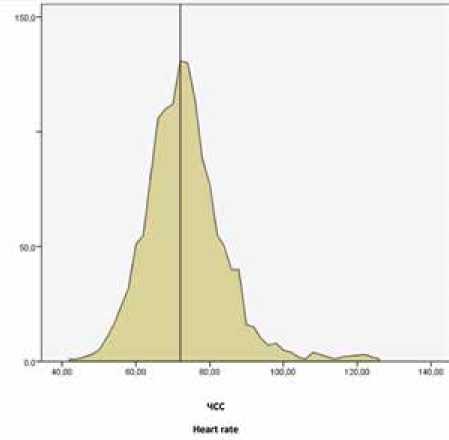
Рис. 1. Распределение по ЧСС в покое среди всех обследуемых без бета-блокаторов ( n = 1 411)
Fig. 1. Distribution of resting heart rate in subjects not receiving beta-blockers ( n = 1 411)
Не выявлено статистически значимых различий между мужчинами и женщинами ( р = 0,182), а также между возрастными группами обследованных (р = 0,084).
В процентном отношении частота регистрации ЧСС>80 уд./мин среди лиц с оптимальным уровнем АД составила 13,2%, у лиц с ПГ – 17,9%, у гипертоников – 25,3%; различия между группами значимы ( р < 0,001). Более детально распределение диапазонов ЧСС в покое у лиц с различными градациями АД представлено на рис. 2.
В группе АГ ( n = 630) ЧСС была значимо ( р < 0,001) выше, чем среди лиц с нормальным АД – 73 (68; 80) против 71 (65; 76) уд./мин. На фоне ПГ отмечалась значимо ( р = 0,023) более высокая ЧСС, чем при оптимальном АД – 71 (65; 77) против 69 (64; 76).
Не обнаружилось значимых различий ЧСС на фоне дислипидемии (р = 0,343), однако нарушение функции почек приводило к небольшому, но значимому (р = 0,004) снижению ЧСС: 71 (65; 78) против 72 (66;78) уд./мин у лиц с нормальной скоростью клубочковой фильтрации. При гипергликемии свыше 7,0 ммоль/л ЧСС повышается с 71 (66; 78) до 75 (70; 84) уд./мин, р < 0,001. Также значимо повышают ЧСС абдоминальное ожирение – 73 (67; 79) против 71 (65; 76) уд./мин у лиц с нормальной окружностью талии; р = 0,012 и общее ожирение - 73 (68; 79) против 71 (65; 78) уд./мин при нормальном индексе массы тела; р = 0,002. Настолько же увеличивает ЧСС и гиперу-рикемия: если при нормальном уровне мочевой кислоты медиана ЧСС составляет 71 (65; 77) уд./мин, то при гипе-рурикемии - 73 (67; 80) уд./мин; р = 0,001.
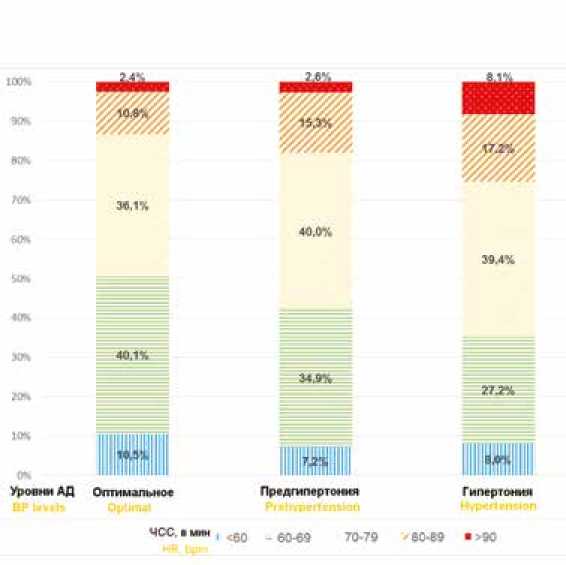
Рис. 2. Распределение ЧСС в покое при различных уровнях АД (%)
Примечание: ПГ – предгипертония, АГ – артериальная гипертония.
Fig. 2. Distribution of resting heart rate in different blood pressure gradations (%)
Note: PHT – pre-hypertension, HT – hypertension, BP – blood pressure, HR – heart rate, bpm – beats per minute.
Обсуждение
Таким образом, медиана ЧСС в покое в обследуемой популяции жителей Красноярского края составила 72 уд./мин, что соответствует среднероссийским показателям в исследовании ЭССЕ-РФ и несколько ниже уровня ЧСС популяции США в исследовании Continuous NHANES (2007–2012) [18]. По сравнению с группой оптимального АД (13,2%) доля обследуемых с ЧСС > 80 уд./мин в нашей популяции значимо возрастала в группе ПГ и в еще большей степени среди гипертоников (17,9 и 25,3% соответственно), что косвенно подтверждает важное участие дисфункции автономной нервной системы (с повышением симпатоадреналовой активности) в патогенезе АГ. Подобное явление отмечено и в ряде других исследований [19].
Подобно среднероссийским данным в исследовании ЭССЕ-РФ и многим зарубежным источникам повышение ЧСС в покое в исследуемой нами популяции значимо ассоциировалось с целым рядом составляющих компонентов метаболического синдрома: ожирением (как абдоминальным, так и общим), гипергликемией, гиперурикемией [3, 6, 17], что свидетельствует об общности патогенетических механизмов в развитии тахикардии, повышенной симпатоадреналовой активности,
Список литературы Взаимосвязь частоты сердечных сокращений с артериальной гипертонией и другими кардиоваскулярными факторами риска в популяции Красноярского края
- Li Y. Association between resting heart rate and cardiovascular mortality: evidence from a meta-analysis of prospective studies. International Journal of Clinical and Experimental Medicine. 2015:15;8(9):15329- 15339.
- Zhang D., Shen X., Qi X. Resting heart rate and all-cause and cardiovascular mortality in the general population: a meta-analysis. CMAJ. 2016;188(3):E53-E63. DOI: 10.1503/cmaj.150535
- Lee D.H., de Rezende L.F.M., Hu F.B., Jeon J.Y., Giovannucci E.L. Resting heart rate and risk of type 2 diabetes: A prospective cohort study and meta-analysis. Diabetes/Metabolism Research and Reviews. 2019;35(2):e3095. DOI: 10.1002/dmrr.3095
- Khan H., Kunutsor S., Kalogeropoulos A.P., Georgiopoulou V.V., Newman A.B., Harris T.B. et al. Resting heart rate and risk of incident heart failure: three prospective cohort studies and a systematic meta-analysis. Journal of the American Heart Association. 2015;4(1):e001364. DOI: 10.1161/JAHA.114.001364
- Zhang D., Wang W., Li F. Association between resting heart rate and coronary artery disease, stroke, sudden death and noncardiovascular diseases: a meta-analysis. CMAJ. 2016;188(15):E384-E392. DOI: 10.1503/cmaj.160050
- Liu X., Luo X., Liu Y., Sun X., Han C., Zhang L. et al. Resting heart rate and risk of metabolic syndrome in adults: a dose-response meta-analysis of observational studies. Acta Diabetol. 2017;54(3):223-235.
- DOI: 10.1007/s00592-016-0942-1
- Cierpka-Kmieć K., Hering D. Tachycardia: The hidden cardiovascular risk factor in uncomplicated arterial hypertension. Cardiology Journal. 2019; Feb. 25.
- DOI: 10.5603/CJ.a2019.0021
- Hu J., Shen H., Chu G.P., Fu H., Huang F.F., Zheng Y.M. et al. Association of elevated resting pulse rate with increased risk of hypertension development in children: A prospective study in Suzhou, China. Medicine (Baltimore). 2017;96(32):e7696.
- DOI: 10.1097/MD.0000000000007696
- Farah B.Q., Christofaro D.G., Balagopal P.B., Cavalcante B.R., de Barros M.V., Ritti-Dias R.M. Association between resting heart rate and cardiovascular risk factors in adolescents. Eur. J. Pediatr. 2015;174(12):1621- 1628.
- DOI: 10.1007/s00431-015-2580-y
- Huang Y., Deng Z., Se Z., Bai Y., Yan C., Zhan Q. et al. Combined impact of risk factors on the subsequent development of hypertension. J. Hypertens. 2019;37(4):696-701.
- DOI: 10.1097/HJH.0000000000001956
- Dalal J., Dasbiswas A., Sathyamurthy I., Maddury S.R., Kerkar P., Bansal S. et al. Heart rate in hypertension: review and expert opinion. International Journal of Hypertension. 2019;2019:2087064.
- DOI: 10.1155/2019/2087064
- Ryu M., Bayasgalan G., Kimm H., Nam C.M., Ohrr H. Association of resting heart rate and hypertension stages on all-cause and cardiovascular mortality among elderly Koreans: the Kangwha Cohort Study. Journal of Geriatric Cardiology. 2016;13(7):573-579.
- DOI: 10.11909/j.issn.1671-5411.2016.07.003
- Palatini P., Rosei E.A., Casiglia E., Chalmers J., Ferrari R., Grassi G. et al. Management of the hypertensive patient with elevated heart rate: Statement of the Second Consensus Conference endorsed by the European Society of Hypertension. J. Hypertens. 2016; 34(5):813-821.
- DOI: 10.1097/HJH.0000000000000865
- Williams B., Mancia G., Spiering W., Agabiti Rosei E., Azizi M., Burnier M. et al. 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur. Heart J. 2018;39(33):3021-3104.
- DOI: 10.1093/eurheartj/ehy339
- Palatini P., Reboldi G., Beilin L.J., Casiglia E., Eguchi K., Imai Y. et al. Masked tachycardia. A predictor of adverse outcome in hypertension. J. Hypertens. 2017;35(3):487-492.
- DOI: 10.1097/HJH.0000000000001194
- Бойцов С.А., Чазов Е.И., Шляхто Е.В., Шальнова С.А., Конради А.О., Карпов Ю.А., Либис Р.А. и др. Научно-организационный комитет проекта ЭССЕ-РФ. Эпидемиология сердечно-сосудистых заболеваний в различных регионах России (ЭССЕ-РФ). Обоснование и дизайн исследования. Профилактическая медицина. 2013;16(6):25-34.
- Шальнова С.А., Деев Д.А., Белова О.А., Гринштейн Ю.И., Дупляков Д.В., Ефанов А.Ю. и др. Частота сердечных сокращений и ее ассоциации с основными факторами риска в популяции мужчин и женщин трудоспособного возраста. Рациональная Фармакотерапия в Кардиологии. 2017;13(6):819-826.
- DOI: 10.20996/1819-6446-2017-13-6-819-826
- Шальнова С.А., Вилков В.Г., Капустина А.В., Деев А.Д. Частота сердечных сокращений в популяциях Российской Федерации и Соединенных Штатов Америки в тридцатилетней перспективе. Рациональная Фармакотерапия в Кардиологии. 2018;14(3):312-318.
- DOI: 10.20996/1819-6446-2018-14-3-312-318
- Li X., Kong T., Yao Y., Chen J., Sun K., Zhang S. et al. Prevalence and factors associated with fast resting heart rate in hypertensive and normotensive patients. Clin. Exp. Hypertens. 2018;19:1-8.
- DOI: 10.1080/10641963.2018.1557681


