Взаимосвязь неблагоприятного детского опыта и медико-социальных последствий употребления психоактивных веществ
Автор: Катан Е.А., Карпец В.В., Котлярова С.В., Данильчук В.В., Косенко И.А.
Журнал: Сибирский вестник психиатрии и наркологии @svpin
Рубрика: Детско-подростковая психиатрия
Статья в выпуске: 1 (102), 2019 года.
Бесплатный доступ
Жестокое обращение с детьми - сложное социальное явление, отдельные стороны которого изучаются разными науками (социологией, психологией, медициной, уголовным и семейным правом). Предложенный американскими исследователями термин «неблагоприятный детский опыт» можно использовать в качестве семантической категории, синонима термина «жестокое обращение», но связанного с конкретной методикой исследования распространенности жестокого обращения, а именно с той, которая описывает сочетанные случаи жестокого обращения в детстве и используется для оценки отдаленных его последствий. Исследование влияния неблагоприятного детского опыта на употребление ПАВ, определение взаимосвязи с индексом тяжести зависимости направлено на выявление глубоко вытесненных причин и механизмов устойчивого употребления ПАВ с вредными последствиями, на вскрытие клинических симптомов коморбидного посттравматического развития личности. В исследовании показано, что неблагоприятный детский опыт отрицательно влияет на значимые области социального функционирования, включая уровень образования, престиж профессии, преступное поведение и психическое здоровье.
Насилие в детстве, пренебрежение в детстве, употребление психоактивных веществ, неблагоприятный детский опыт, отдаленные последствия
Короткий адрес: https://sciup.org/142220045
IDR: 142220045 | УДК: 616.89-008.441.13:178.8:616.89-008.444.9:364.632 | DOI: 10.26617/1810-3111-2019-1(102)-45-55
Interrelationship of adverse childhood experience and medico-social consequences of substance use
Child abuse is a complex social phenomenon, some aspects of which are studied by various sciences (sociology, psychology, and medicine, criminal and family law). The term “adverse childhood experience”, proposed by American researchers, can be used as a semantic category, synonymous with the term “abuse”, but related to a specific methodology for the study of the prevalence of abuse, namely, one that describes the combined cases of abuse in childhood and is used to assess its long-term consequences. The study of the impact of adverse childhood experience on substance use, the determination of the interrelationship with the index of the severity of dependence, is aimed at identifying the deeply displaced causes and mechanisms of persistent substance use with harmful effects, the detection of clinical symptoms of comorbid posttraumatic development of personality. The study shows that unfavorable children's experience has a negative impact on significant areas of social functioning, including the level of education, the prestige of the profession, criminal behavior and mental health.
Текст научной статьи Взаимосвязь неблагоприятного детского опыта и медико-социальных последствий употребления психоактивных веществ
Значительное число исследований демонстрирует, что перенесенное в детстве жестокое обращение, внутрисемейная или межличностная дисфункция (обусловленная, например, родительской психопатологией, зависимостью от алкоголя, психоактивных веществ (ПАВ) или безнадзорностью ребенка) дают основу для прогнозирования будущих проблем со стороны психического здоровья, социальных и общественных взаимоотношений [10]. Неблагоприятный детский опыт (НДО) - научная модель неблагоприятных событий детства, предложенная Винсентом Фелитти и Робертом Анда [7] на основании результатов изучения взаимосвязи стрессов и психотравм, происходящих в первые 18 лет жизни, и последующими заболеваниями и нарушениями поведения у взрослых (n=17 337) [1]. Была разработана концептуальная основа [11] влияния НДО на общее функционирование во взрослом возрасте, согласно которой неблагоприятные события детства являются из- меняющими «траекторию созревания» [9] нейробиологических структур головного мозга : гипоталамо-гипофизарно-надпочечниковой оси, миндалевидного тела, гиппокампа, мозолистого тела, префронтальной коры головного мозга [4, 12]. НДО является причинной базой развивающихся в течение жизни жертвы последствий неадекватного и вредоносного воспитания: когнитивных проблем (невнимательность и дефицит исполнительных функций), проблем межличностного и общественного взаимодействия (взаимного неприятия со сверстниками), интерналь-ных и экстернальных симптомов (депрессии, беспокойства, оппозиционного расстройства, расстройства поведения, агрессивность), а также посттравматического стрессового расстройства (ПТСР) [8]. Становясь взрослыми, эти дети являются «виктимизированными», продолжают проявлять повышенный риск психических расстройств, склонность к употреблению ПАВ, серьезным медицинским заболеваниям и низкую экономическую производительность.
Методика изучения неблагоприятных событий детства объединила несколько групп факторов: физическое насилие, психологическое насилие, сексуальное насилие, психологическое пренебрежение, физическое пренебрежение, серьезные нарушения внутрисемейных отношений: партнерское насилие над матерью или сиблингами, психические расстройства членов семьи, употребление ими психоактивных веществ, развод или разлука с родителями, тюремное заключение родителей. Помимо основных 10 факторов НДО, в Международный опросник добавлены 3 группы факторов, определяющих насилие, исходящее от группы лиц -на микросоциальном уровне: издевательства со стороны сверстников (буллинг), свидетельство насилия в микрогруппе (коллективное насилие) и на государственном уровне, включающем войны, политические, этнические конфликты, насильственные действия организованных преступных формирований - общественное насилие (ОН) [14]. Исследование неблагоприятного детского опыта оказалось простой, но эффективной стратегией, позволившей обнаружить спектр множественного или сочетанного действия детских психотравм [5]. Выявленные факторы неблагоприятного детского опыта явились мощным фактором риска для формирования алкоголизма [8], наркомании [5], депрессии [6], суицидального поведения [10].
ЦЕЛЬ ИССЛЕДОВАНИЯ
Определение взаимосвязи неблагоприятного детского опыта и медико-социальных последствий употребления психоактивных веществ .
МАТЕРИАЛЫ И МЕТОДЫ
Исследование проводилось на базе Оренбургского областного клинического диспансера. Подбор больных осуществлялся из числа готовящихся к выписке при наличии информированного согласия о целях исследования. Критериями включения в выборку являлось соответствие состояния пациентов диагностическим критериям МКБ-10: алкогольная зависимость: психические и поведенческие расстройства, вызванные употреблением алкоголя, синдром зависимости (F10.2x); психические и поведенческие расстройства, вызванные употреблением опиоидов, синдром зависимости (F11.2x); психические и поведенческие расстройства, вызванные употреблением каннабиноидов, синдром зависимости (F12.2x); психические и поведенческие расстройства, вызванные употреблением других психостимуляторов» (F15.2x); психические и поведенческие расстройства, вызванные употреблением табака, синдром зависимости (F17.2x); психические и поведенческие расстройства, вызванные одновременным употреблением нескольких наркотических средств и использованием других ПАВ (F19.2). Распределение больных приведено в таблице 1.
Таблица 1
Клиническая характеристика выборки
|
Рубрика МКБ-10 |
Мужчины |
Женщины |
Всего |
|
293 (71,6%) |
109 (28,45%) |
402 (100%) |
|
|
Основные клинические состояния |
|||
|
F10.2 |
259 (63,3%) |
97 (23,7%) |
356 (87,0%) |
|
F11.2 |
16 (3,9%) |
12 (2,9%) |
28 (6,8%) |
|
Из них сочетанные формы зависимости |
|||
|
F12.2 |
60 (14,9%) |
8 (1,99%) |
68 (16,8%) |
|
F15.2x |
43 (10,7%) |
4 (0,99%) |
47 (11,7%) |
|
F17.2x |
186 (45,5%) |
63 (15,7%) |
249 (61,9%) |
|
F19.2x |
8 (1,99%) |
- |
8 (1,99%) |
Общее число участников исследования составило 432 стационарных пациентов, однако 30 пациентов по различным причинам не выполнили полный объем инструкций, поэтому в окончательном варианте в итоговую выборку вошло 402 наблюдения (304 мужчины и 98 женщин). Средний возраст участников исследования составил 38,5±4,7 года, средний возраст начала развития заболевания - 22,3±2,0 года, средний возраст первого обращения за наркологической помощью 30,4±1,9 года, средняя длительность течения заболевания - 7,5±2,5 года.
Критерием исключения из исследовательской выборки являлось наличие резидуальных абстинентных расстройства, таких как астенические, астеновегетативные, аффективные, мнестические расстройства . Кроме того, в исследование не включали пациентов, страдающих тяжелой коморбидной психической патологией (эндогенные и экзогенно-органические психозы, органическое расстройство личности вследствие заболеваний головного мозга) и грубой соматической патологией.
Использован клинико-анамнестический метод для ретроспективного анализа психотравмирующих событий детского возраста. В качестве оценочного инструмента насыщенности указанных переживаний нами применнялся Международный опросник неблагоприятного детского опыта (Adverse Childhood Experience – International Questionnaire WHO ACE-IQ) [8]. Все участники нашего исследования заполняли русскоязычную версию этого опросника.
Вопросы к респондентам имеют собственный номер и закодированы в 6 групп: демографическая (персональная) информация (код C – Core Question); настоящая семья (код М – Marriage Question); взаимоотношения с родителями или опекунами (код P – Parents/Guardian Question); проблемы семейного окружения (код F – Family Question); злоупотребление детского периода жизни (код А – Abuse Question); насилие (применение дополнительной силы) (код V – Violence).
Для комплексной оценки медицинского, психологического и социального состояния респондентов использован Индекс тяжести зави- симости (англ. Addiction Severity Index, сокр. ASI), в частности европейская версия EvropASI, которая состоит из основных разделов: медицинский статус; работа/средства к существованию; употребление алкоголя и наркотиков; юридические аспекты; семья и социальные связи; психиатрический статус.
Статистический анализ . Обработка проведена с помощью программы SPSS-17. Для обработки количественных переменных использованы методы описательной статистики. Был проведен корреляционно-регрессионный анализ с определением коэффициента Пирсона (r). Рассчитаны отношение шансов (OR) развития медико-социальных последствий у наркологических пациентов, перенесших неблагоприятный детский опыт.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Путем простого подсчета количества указанных в опроснике WHO ACE-IQ факторов неблагоприятного детского опыта удалось оценить распространенность психотравмирующих событий детства среди респондентов, принявших участие в исследовании.
Интенсивность НДО среди наркологических пациентов
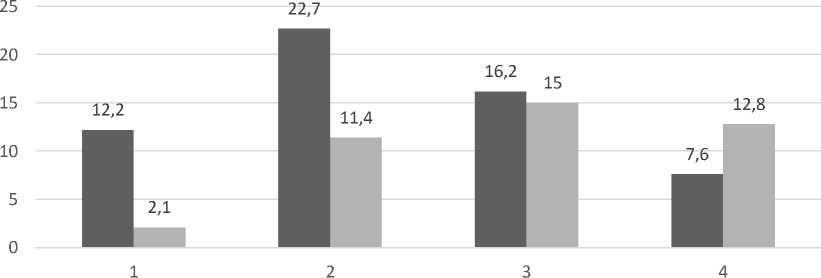
■ мужчины I женшины
Рисунок 1. Распространенность факторов неблагоприятного детского опыта в выборке наркологических больных (1 – НДО 0; 2 – НДО 1; 3 ‒ НДО 4; 4 – НДО 4+)
Отмечено также, что мере роста интенсивности событий неблагоприятного детского опыта изменяется долевое гендерное соотношение, что свидетельствует о том, что женщины, употребляющие ПАВ, в большей степени подвержены жестокому обращению в детстве.
При анализе результатов самоопросников НДО (ACE-IQ, ВОЗ, 2009) было установлено, что всего лишь 14,3% (n=57) наблюдаемых не указывали в анкетах фактов детских психических травм. Средний возраст пациентов в этой группе составлял 46,7±4,8 года.
Несмотря на некоторое избегание откровенности, указывали 1 фактор НДО 34,1 % (n=137) респондентов, который преимущественно был связан с факторами группы опыта общественного насилия (r=0,665), буллингом (r=0,902), издевательствами.
Помимо того, опрошенные предоставили сведения (r=0,763) о проживании в неполных семьях, разводе родителей, утрате родителя до 18 лет, относящиеся к группе «Проблемы семейного окружения». Средний возраст данных пациентов составил 43,9±4,8 года.
До 4 факторов НДО отмечали 31,2% (n=125) респондентов. К ним относились следующие группы: «Взаимоотношения с родителя-ми/опекунами», а именно эмоциональное пренебрежение (r=0,661), пренебрежение потребностями (r=0,597); «Проблемы семейного окружения», включая хронические психические заболевания, депрессии, суициды родите-лей/опекунов; утрата родителя в возрасте до 18 лет или их развод (r=0,795), домашнее насилие (r=0,791), указанные выше факторы общественного насилия. Отмечены факторы группы «Злоупотребление детского периода жизни»: эмоциональное насилие (r=0,792). Средний возраст в группе составлял 37,4±3,5 года.
Более чем о 4 факторах НДО дали сведения 20,4% (n=83) пациентов. К вышеперечисленным факторам присоединились физическое насилие (r=0,713) и сексуальное насилие (r=0,799). Сред- ний возраст пациентов в группе составил 34,6±3,4 года.
Таким образом, наиболее распространенными из 13 показателей НДО явились факторы насилия со стороны сверстников (39,1%), употребление родителями/опекунами ПАВ или развод родителей (22,1%), затем с незначительным отрывом следовали смерть члена семьи или близкого друга (19,2%) и частые семейные конфликты (15,8%). Физическое насилие, сексуальное насилие и отсутствие заботы оказались наименее распространенными (1,7% -7,3%).
Полученные результаты (рис. 1) позволили выделить среди обследованных пациентов 4 группы: 1) с отсутствием воздействия факторов неблагоприятного детского опыта (НДО 0); 2) с умеренным неблагоприятным детским опытом, включающим воздействие 1 фактора (НДО 1); 3) с тяжелым неблагоприятным детским опытом, включающим воздействие 2-4 факторов (НДО 4); 4) с крайне тяжелым неблагоприятным детским опытом, включающим воздействие более 4 факторов (НДО 4+).
Профиль проблем и потребностей пациентов по результатам самооценки
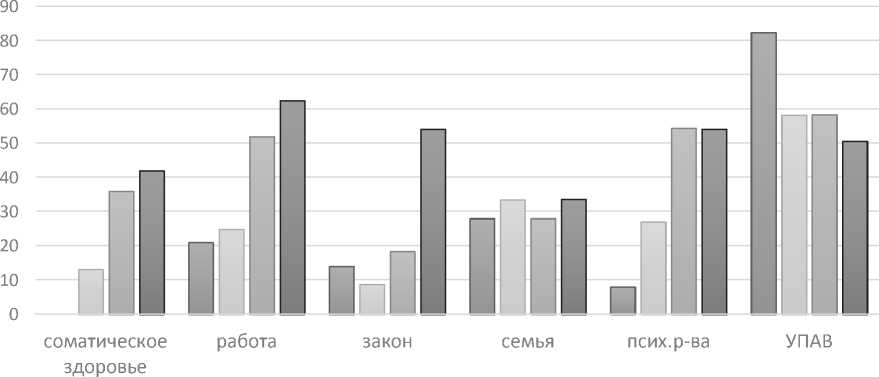
□ НДО О ИНДО1 ОНДО 4 ПНДО4+
Рисунок 2. Результаты оценки индекса тяжести зависимости
Следующий этап исследования - построение профилей тяжести медико-социальных последствий, связанных с употреблением ПАВ.
Пациенты без НДО (n=57) не отмечали у себя проблем, связанных с соматическим здоровьем, подтверждали отсутствие хронических заболеваний, которые требовали непрерывного или регулярного лечения органа пациента (медикаментозного лечения, ограничения в питании и обычной деятельности). Пациенты (18 наблюдений) второй группы (НДО 1) отмечают хронические воспалительные заболевания:
Обнаружены различия в способах материального обеспечения. Пациенты, у которых отсутствовал неблагоприятный детский опыт, были довольны своим материальным положением: 18 человек получали пенсию по возрасту (средний доход 8 тыс. руб.), 16 пациентов имели работу с занятостью на полный рабочий день в качестве квалифицированных работников (строители, электрогазосварщики, электромонтеры, столяры, токари, повара, автослесари) (средний доход 30 тыс. руб.), 6 респондентов трудились неполный рабочий день (на сдельную заработную плату со средним доходом 25 тыс. руб.), 5 человек находились на иждивении супругов (карманные расходы около 5 тыс. руб.). Не имели стабильной работы и постоянного дохода 12 человек, обеспечивая себя случайными приработками с доходом 6-8 тыс.руб. Уровень образования пациентов данной группы оценивался как средний и среднеспециальный. Отсутствие работы связано с отсутствием профессиональных навыков и умений.
Во второй группе (НДО 1) респондентов зафиксировано 34 безработных, из них с сохранившейся работоспособностью - 28, с утратой таковой - 6, частично занятых простейшими профессиями (уличная торговля, уборка, разнорабочие) - 28 пациентов (средний доход 13-18 тыс. руб.), занятых полный рабочий день в качестве квалифицированных работников - 37, специалистов с высшим образованием - 22 (средний доход 22-24 тыс. руб.), получающих пенсии и социальные пособия - 8, находящихся на иждивении у супругов - 7 человек.
В третьей группе (НДО 4) респондентов насчитывалось 65 безработных, из них с сохранившейся работоспособностью - 23, с утратой таковой - 42, частично занятых простейшими профессиями (уличная торговля, уборка, разнорабочие) - 27, занятых полный рабочий день квалифицированным трудом - 13, специалистов с высшим образованием - 8, получающих пенсии и социальные пособия - 12.
В четвертой группе (НДО 4+) респондентов выявлено 56 безработных, из них с сохранившейся работоспособностью - 28, с утратой таковой - 6, частично занятых простейшими профессиями - 6 (доход 6-8 тыс. руб.), занятых полный рабочий день в качестве квалифицированных работников - 6, получающих пенсии и социальные пособия - 8, находящихся на иждивении у родителей - 7 человек.
Проблемы с исполнением законодательства в группе пациентов без неблагоприятных детских переживаний выявлены у 8 человек, в основном это управление собственным автомобилем в состоянии опьянения. Во второй группе (НДО 1) нарушили закон 12 человек с последующей административной ответственностью (мелкое хулиганство, нарушение общественного порядка, управление транспортным средством в состоянии опьянения). В третьей группе у 15 пациентов имели место повторные административные нарушения, у 8 - уголовные (хранение/распространение наркотиков, кража со взломом, воровство, грабеж) правонарушения. В четвертой группе 22 женщины находились на лечении по направлению органов опеки и попечительства в связи с решением вопроса о лишении родительских прав, 18 пациентам были предъявлены обвинения в нарушении общественного порядка, 3 респондентов обвинены в хранении/распространении наркотиков, 5 пациентов были неоднократно осуждены за воровство.
Для пациентов с отсутствием НДО характерна стабильность семейных взаимоотношений. 33 пациента проживали в многолетнем законном браке, 12 человек вдовствовали, 4 из них проживают в гражданском браке в новой семье, 12 состоят в гражданском браке после развода с первым супругом. Внутрисемейные взаимоотношения соответствуют традиционным, пациенты довольны этим положением, свободное время предпочитают проводить в семейном кругу, считают отношения с родственниками устойчивыми и близкими (n=41).
12 пациентов второй группы (НДО 1) сохранили длительные отношения в первом браке, 23 респондента утратили первого супруга в результате его смерти. 28 наблюдаемых никогда не состояли в законном браке, 16 из них живут холостяками, 12 сожительствуют в гражданском браке. 74 пациента разведены. 45 из них живут в повторном браке, 22 сожительствуют с гражданским партнером, 7 не смогли создать повторных семей. Высказывают недовольство сложившимися отношениями 46 респондентов.
Пациентам третьей группы (НДО 4) сохранить длительные отношения в первом законном браке удалось в 9 случаях, овдовели 11 человек. В повторном гражданском браке живут 45 пациентов, зарегистрированных браков нет, 60 пациентов разведены и проживают холостяками. Недовольны своим семейным положением 35 опрошенных.
У пациентов с крайне тяжелым неблагоприятным детским опытом не выявлено длительных отношений с одним постоянным партнером. 30 респондентов разведены и живут в повторных гражданских браках. 35 пациентов никогда не состояли в браке и проживают в родительских семьях, вступая в непродолжительные отношения с партнерами. 20 наблюдаемых всегда были холосты и бездетны.
Все пациенты, у которых выявлены факторы НДО, предъявляют жалобы на психические расстройства. Так, при умеренном НДО (n=37), по мнению пациентов, основные проблемы, препятствующие их успешному избавлению от зависимости, связаны с депрессией, тревогой, напряженностью, утратой контроля над агрессивностью. Пациенты с тяжелым НДО (n=68) отмечали, помимо указанных, галлюцинации и расстройства памяти. У части пациентов эмоциональное напряжение являлось причиной возникновения суицидальных мыслей. У пациентов с крайне тяжелым НДО (n=45) к перечисленному выше спектру проблем присоединялись замкнутость, отчужденность, неоформленные и неосознанные воспоминания о жизненных трудностях, но их влияние на свое самочувствие пациенты значимым не считали.
Для всех пациентов, перенесших жестокое обращение в детском возрасте, употребление алкоголя как основная причина неудовлетворенности теряет актуальность и в некоторой степени даже нивелируется. Отмечается расширение спектра используемых ПАВ за счет употребления наркотических веществ, в том числе и внутривенно.
В целом можно сказать, что для пациентов группы НДО характерны наиболее высокая критика и переживания по поводу употребления ПАВ. Так, больные группы НДО 1 отмечают социальную (семейную, трудовую и материальную) нестабильность. Пациенты группы НДО 4 испытывают проблемы с соматическим здоровьем в большей мере, чем другие участники исследования, но при этом пытаются сохранить семьи и трудоспособность. Респонденты группы НДО 4+ (крайне тяжелый неблагоприятный детский опыт) предъявляют комплекс жалоб на расстройства соматического и психического спектров, не переживают по поводу утраты трудоспособности, высказывают рентные установки о пользе семейных отношений. Для этих же пациентов характерны более выраженные проблемы с законом, связанные с более тяжелыми преступлениями и длительными сроками тюремной изоляции.
Таблица 2
Отношение шансов развития медико-социальных последствий у наркологических пациентов, перенесших неблагоприятный детский опыт
|
Показатель |
Сферы нарушений деятельности |
Употребление ПАВ |
|||||||
|
1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
9 |
|
|
Отношение шансов (OR) |
1,296 |
3,059 |
1,849 |
4,067 |
1,423 |
4,035 |
9,090 |
3,719 |
4,001 |
|
Стандартная ошибка отношения шансов (S) |
0,290 |
0,342 |
0,402 |
0,316 |
0,298 |
0,924 |
0,601 |
0,314 |
0,297 |
|
Нижняя граница 95% ДИ (CI) |
0,734 |
1,564 |
0,841 |
0,613 |
0,793 |
1,660 |
2,799 |
2,009 |
2,236 |
|
Верхняя граница 95% ДИ (CI) |
2,289 |
5,986 |
4,067 |
2,120 |
2,552 |
4,682 |
9,518 |
6,883 |
7,160 |
Примечание. 1 – Хронические соматические и неврологические заболевания, 2 – проблемы с работой, 3 – нарушения закона, 4 – семейные проблемы, 5 – психические расстройства, 6 – употребление ПАВ в целом, 7 – употребление наркотиков, 8 – употребление алкоголя, 9 – табакокурение.
При сравнении относительных показателей (табл. 2) оценивалась связь между определенным видом медико-социальных последствий и неблагоприятным детским опытом наркологических больных. По сравнению с пациентами с благополучным периодом детства для пациентов, переживших детские психотравмы, во взрослом возрасте в 2 раза выше вероятность иметь сложности с законопослушанием, в 3 ра- за чаще проблемы с работой и трудоустройством, в 4 раза чаще нарушения семейных взаимоотношений. Кроме того, в 1,5 раза увеличена вероятность психических расстройств экс-тернального, интернального и нейрокогнитив-ного спектров. Вероятность употребления ПАВ повышается в 4 раза, при этом вероятность употребления алкоголя возрастает в 3 раза, табака – в 4, а наркотиков – в 9 раз.
Профиль потребностей и проблем пациентов
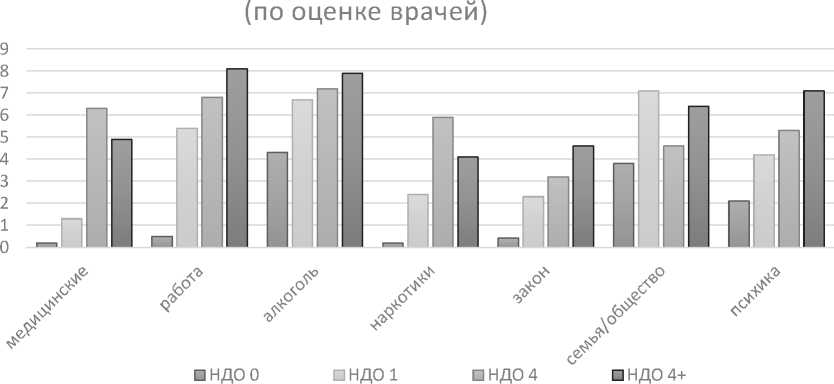
Рисунок 3. Результаты оценки индекса тяжести зависимости
Проведенный анализ (рис. 3) рейтинга индекса тяжести (РИТ) зависимости (Индекс тяжести зависимости (англ. Addiction Severity Index, сокр. ASI) среди групп пациентов с разной интенсивностью перенесенного неблагоприятного детского опыта позволил определить структуру наиболее востребованных пациентами видов вмешательств, помимо специализированной наркологической помощи.
Для наркологических пациентов с отсутствием детских психотравм необходимы мероприятия вторичной и третичной профилактики употребления ПАВ, учитывающие наиболее актуальные (РИТ 3,8 балла) вопросы внутрисемейных отношений, проводимые с целью коррекции патологических типов семейных отношений и созависимого поведения.
Для пациентов, перенесших умеренный негативный детский опыт (НДО 1), помимо указанных мер семейной психотерапии, является значимой поддержка по вопросам рационального трудоустройства (РИТ 5,4 балла), уважительного отношения к закону (РИТ 2,3 балла). Кроме того, они нуждаются в коррек- ции способности к саморегуляции собственных эмоциональных переживаний, импульсивности и агрессивности (РИТ 4,2 балла).
Для пациентов с тяжелым неблагоприятным детским опытом (НДО 4) наиболее значима поддержка по восстановлению и сохранению социальных отношений и связей в обществе (РИТ 7 баллов) путем потенциирования трудовой деятельности (РИТ 6,8 балла), избегания конфликтов с правоохранительными органами (РИТ 3,2 балла). Пациенты этой группы требуют внимания в отношении возможных депрессивных переживаний, суицидальных мыслей и тенденций в силу недостаточности понимания и неосмысленности происходящих событий (РИТ 5,3 балла) и нуждаются в наблюдении у врачей-интернистов (РИТ 6,3 балла).
У пациентов с крайне тяжелым неблагоприятным детским опытом (НДО 4+), отличающихся пагубными формами употребления ПАВ, помимо методов, направленных на дезактуализацию патологического влечения, необходима не только коррекция психопатологических симптомов, но и контроль за состоянием когнитивной сферы, возможными нарушениями внимания, памяти, волевых самостимуляций и самоограничений (РИТ 7,1 балла). Вместе с тем ими востребована помощь врачей соматического профиля (РИТ 4,9 балла). Кроме того, они испытывают необходимость в помощи по восстановлению и развитию трудовых, семейных и иных микросоциальных функций в обществе (РИТ 6,4 балла).
В исследованиях 2007–2010 гг. [17] (Карпец А.В.) показано, что наибольшие потери пациентов в плане последующей реабилитации отмечены на этапе завершения наркологической медицинской помощи и направления их в другие подразделения/учреждения. «Организационно-психологический вакуум», образующийся вокруг пациента, по мнению авторов, являлся основной причиной «кризиса привлекательности» включения пациентов в медикосоциальную маршрутизацию и сопутствующих отказных реакций. Отмечено, что среди таких пациентов были востребованы парамедицинские услуги, психологическое и семейное консультирование, социальная и правовая помощь.
ЗАКЛЮЧЕНИЕ
Неблагоприятные детские переживания, включая эмоциональное насилие, злоупотребление психоактивными веществами в семье, раздельное проживание или развод родителей, физическое насилие, насилие между взрослыми, психические заболевания в семье, сексуальное насилие или лишение свободы члена семьи, обладают негативным потенциалом, способным оказать деструктивное воздействие на здоровье и благополучие в зрелом возрасте. Значительное количество научных данных, определяющих сильную взаимосвязь между детскими психотравмами и риском болезней во взрослой жизни, порождает интерес к выявлению неблагоприятных событий детства.
В нашем исследовании показано, что неблагоприятный детский опыт отрицательно влияет на значимые области социального функционирования, включая уровень образования, престиж профессии, преступное поведение, соматическое и психическое здоровье. Аналогичные результаты достигнуты в предыдущих исследованиях [6, 7, 11], выявивших сильные ассоциации между НДО и рискованными формами поведения (криминальное поведение, употребление ПАВ), симптомами психических расстройств, низкой способностью создавать и поддерживать в последующем семейные вза- имоотношения, психопатологическими симптомами.
Выводы о пагубных воздействиях в различных областях функционирования согласуются с нейробиологическими последствиями ранних психотравм для развивающегося мозга [12]. Кумулятивная подверженность сильному физиологическому стрессу влияет на многие структуры и функции, которые ограничивают или ухудшают навыки саморегулирования, необходимые для успешного выполнения образовательных, профессиональных и социальных задач [10].
Структурирование индивидуальной жизненной ситуации с пониманием особенностей поведения больного, обусловленного посттравматическим опытом, позволит более компетентно относиться к больному, научит предлагать пациентам востребованную ими помощь.
Список литературы Взаимосвязь неблагоприятного детского опыта и медико-социальных последствий употребления психоактивных веществ
- Индекс тяжести зависимости: версия Treatnet: руководство и опросник. М.: Верди, 2009: 128.
- Карпец А.В., Чернышева О.Н., Дмитриева Е.В., Фролов С.А., Орлова М.О. Модель медико-социальной маршрутизации стационарных наркологических пациентов с разными уровнями мотивации к комплексному лечению. Организационно-методические и личностнореабилитационные проблемы наркологии. Сборник материалов межрегиональной конференции, посвященной 35-летию наркологической службы в Оренбургской области. Оренбург: Руссервис, 2011: 55-60.
- Banducci A.N., Hoffman E, Lejuez C.W. The relationship between child abuse and negative outcomes among substance users: psychopathology, health, and comorbidities. Addict. Behav. 2014; 39 (10): 15221529. doi.org/10.1016/j.addbeh.2014.05.023
- Choi J., Jeong B., Polcari A., Rohan M.L, Teicher M.H. Reduced fractional anisotropy in the visual limbic pathway of young adults witnessing domestic violence in childhood. Neuroimage. 2012; 59: 1071-1079 DOI: 10.1016/j.neuroimage.2011.09.033
- Dube S.R., Miller J.W. Brown D.W., Giles W.H., Felitti V.J. Adverse childhood experiences and the association with ever using alcohol and initiating alcohol use during adolescence. J. Adolesc. Health. 2006; 38: 410-421. doi.org. 10.1016/jjadohealth.2005.06.006
- Dube S.R., Anda R.F., Felitti V.J. Chapman D.P., Williamson D.F., Giles W.H. Childhood abuse, household dysfunction, and the risk of attempted suicide throughout the life span: findings from the Adverse Childhood Experiences Stud. JAMA. 2001; 28 (2): 3089-3096. 10.1001/JAMA.286.24.3089
- DOI: :10.1001/jama.286.24.3089
- Felitti V.J., Anda R.F., Nordenberg D., Williamson D.F., Spitz A.M., Edwards V., Koss M.P., Marks J.S. Relationship of childhood abuse and household dysfunction to many of the leading causes of death in adults. The Adverse Childhood Experiences (ACE) Study. Am. J. Prev. Med. 1998; 14: 245258. 10.1016/s0749-3797(98)00017-8
- DOI: :10.1016/s0749-3797
- Mandavia A., Robinson G., Bradley B. Exposure to Childhood Abuse and Later Substance Use: Indirect Effects of Emotion Dysregulation and Exposure to Trauma. Journal of Traumatic Stress. 2016; 29 (5): 422-429
- DOI: 10.1002/jts.22131
- New Directions in Child Abuse and Neglect Research. Washington, DC: The National Academies Press. 10.17226/18331
- DOI: :10.17226/18331
- Norman R.E., Byambaa M., De R., Butchart A., Scott J., Vos T. The long-term health consequences of child physical abuse, emotional abuse, and neglect: a systematic review and meta-analysis. PLoS Med. 2012; 9: 139-149 10.1371/journal.pmed.1001349
- DOI: :10.1371/journal.pmed.1001349
- The Adverse Childhood Experiences (ACE) Study". Atlanta, Georgia: Centers for Disease Control and Prevention, National Center for Injury Prevention and Control, Division of Violence Prevention. May 2014. URL: https://www.cdc.gov
- Tomoda A., Polcari A., Anderson C.M., Teicher M.H. Reduced Visual Cortex Gray Matter Volume and Thickness in Young Adults Who Witnessed Domestic Violence during Childhood. PLoS One. 2012; 7 (12): e52528
- DOI: 10.1371/journal.pone.0052528
- URL:http://www.who.int/violence_injury_preventi on/violence/activities/adverse_childhood_experienc es/guide/en/). .
- WHO. Adverse Childhood Experiences International Questionnaire (ACE-IQ)


