Антибиотикорезистентность у урологических пациентов с воспалительными заболеваниями верхних мочевыводящих путей
Автор: Бочкарев А.Б., Костюков С.В., Шаматрина Е.И., Меринов Д.С.
Журнал: Экспериментальная и клиническая урология @ecuro
Рубрика: Инфекционно-воспалительные заболевания
Статья в выпуске: 2, 2019 года.
Бесплатный доступ
Введение. Пиелонефрит - это инфекционно-воспалительное заболевание, при котором поражается чашечно-лоханочная система и паренхима почек. Цель исследования. Установление этиологической структуры инфекции верхних отделов мочевыводящих путей (МВП), чувствительности и резистентности возбудителей к антибиотикам у пациентов в условиях г. Орел и Орловской области. Материалы и методы. Проанализированы истории болезни 37 больных пиелонефритом, получивших лечение в профильном отделении Орловской областной клинической больницы в 2017 году. Материалом для лабораторного исследования являлась средняя порция утренней свободно выпущенной мочи. Результат бактериологического исследования оценивался как качественно, так и количественно. Изучена этиологическая структура острого и хронического пиелонефрита, чувствительность и резистентность выделенных патогенов к антибиотикам. Результаты. Выявлено некоторое различие этиологии острого пиелонефрита и обострения хронического пиелонефрита. Наиболее частыми возбудителями инфекции верхних отделов МВП у пациентов г...
Инфекция, пиелонефрит, антибактериальная терапия, антибиотикорезистентность, чувствительность к антибиотикам
Короткий адрес: https://sciup.org/142223113
IDR: 142223113 | DOI: 10.29188/2222-8543-2019-11-2-106-110
Antibiotic resistance in urological patients with inflammatory diseases of the upper urinary tract
Introduction. Pyelonephritis is an infectious and inflammatory disease in which the renal cup system and the renal parenchyma are affected. Objective: To establish the etiological structure of the upper urinary tract infection (UUTI), sensitivity and resistance of pathogens to antibiotics of patients in Orel and the Orel region. Materials and methods. The case reports of 37 patients with pyelonephritis (PN) who received treatment in the specialized department of the Orel State Clinical Hospital in 2017 were analyzed. The laboratory research material was the average portion of the morning freely released urine. The result of bacteriological research was assessed both qualitatively and quantitatively. The etiological structure of the acute and chronic pyelonephritis, the sensitivity and resistance of isolated pathogens to antibiotics were studied. Results. We revealed some differences in the etiology of the acute PN and exacerbations of the chronic PN. E. Coli, K. Pneumonia and K...
Текст научной статьи Антибиотикорезистентность у урологических пациентов с воспалительными заболеваниями верхних мочевыводящих путей
иелонефрит – это инфекционно-воспалительное заболевание, при котором поражается чашечно-лоханочная система и паренхима почек.
Определяющее значение в лечении пиелонефрита имеет антибио-тикотерапия, которая в большинстве случаев назначается эмпирическим путем. Последнее исследование Global Prevalence of Infectionin Urology Study (глобальная распространенность инфекции в урологическом исследовании, 2015 год) показало, что у 10-12% больных в урологических отделениях развивается внутрибольничная инфекция (HAI). При этом отмечается рост резистентности на 10% всех уропатогенов к антибиотикам, кроме карбапенемов, во всех регионах [1].
Появились новые штаммы микроорганизмов, которые характеризуются полирезистентностью, а иногда и панрезистентностью. Причины этого различны: неадекватное, необоснованное использование антимикробных препаратов как при самостоятельном лечении пациентов, так и по назначениям врачей амбулаторного звена; назначе- ние антибактериальной терапии без учета посева мочи на микрофлору и чувствительность к антибиотикам; несоблюдение режима лечения; укорочение курсов приема лекарственных препаратов с неправильной их комбинацией. В этой связи особого внимания заслуживают результаты эпидемиологических исследований как в России, так и за рубежом о выраженной тенденции к частому рецидивированию инфекции мочевыводящих путей (МВП) [2,3], что влечет за собой необходимость длительной антибактериальной терапии.
Исходя из этого, проблема ан-тибиотикорезистентности уропатогенов весьма актуальна и диктует поиски рационального решения в выборе антибактериальной терапии у пациентов с воспалением МВП вообще и в условиях конкретного региона, в частности.
Цель исследования – установить этиологическую структуру инфекции верхних отделов мочевыводящих путей, чувствительность микробов к антибиотикам и их резистентность для выбора рациональной стартовой терапии урологических пациентов в г. Орел и Орловской области.
МАТЕРИАЛЫ И МЕТОДЫ
Исследования проводились на базе урологического отделения Орловской областной клинической больницы. Были проанализированы истории болезни 37 пациентов с воспалительными заболеваниями верхних отделов МВП, получивших лечение в 2017 году. Из них было 10 (27%) мужчин, средний возраст которых составил 59 лет и 27 (73%) – женщин, их средний возраст – 61 год. Материалом для лабораторного исследования являлась средняя порция утренней свободно выпущенной мочи, полученная после туалета половых органов, либо моча, собранная катетером по общепринятой методике. Результат бактериологического исследования оценивался как качественно (сам факт наличия возбудителя в исследуемом образце), так и количественно (концентрация возбудителя в материале). Согласно клиническим рекомендациям, бактериу-рия ≥ 104 KОЕ/мл при остром пиелонефрите считается диагностически значимой. При полиурии и выраженной клинической картине-пиелонефрита принималась во внимание меньшая степень бактериу-

рии (103 КОЕ/мл) [4]. Изучена этиологическая структура острого и хронического пиелонефрита, чувствительность и резистентность выделенных патогенов к антибиотикам.
РЕЗУЛЬТАТЫ
В нашем исследовании проанализированы результаты положительных бактериологических посевов мочи пациентов с острым и хроническим пиелонефритом. Распространенность уропатогенов при остром пиелонефрите в городе Орел и Орловской области представлена на рисунке 1.
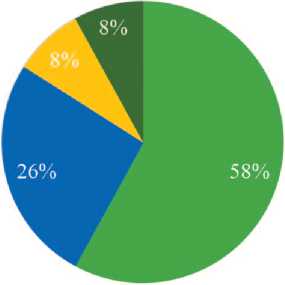
■ Escherichia Coli (7 пациентов)
■ Klebsiella Pneumoniae (3 пациента)
Raoultella Ornithinolytica (1 пациент) ■ Proteus Mirabilis (1 пациент)
Рис. 1. Распространенность уропатогенов при остром пиелонефрите у больных, проживающих в г. Орел и Орловской области
С острым пиелонефритом выявлено 12 (32%) пациентов, из них было 2 мужчин и 10 женщин. У 7 пациентов был диагностирован острый обструктивный гнойный пиелонефрит, у 1 – острый необструктивный серозный пиелонефрит, у 1 – острый рефлюкс-пиелонефрит; у 2 – острый гнойный пиелонефрит и у 1 больного – острый калькулезный гнойный пиелонефрит.
При изучении бактериологических посевов при всех формах острого пиелонефрита было обнаружено 4 уропатогена.
Ведущим среди них была Escherichia Coli, выделенная у 7 пациентов, при этом в 43% случаев степень бактериурии составила 105 КОЕ/мл и 104 КОЕ/мл и в 14% слу- чаев – 103 КОЕ/мл. Вторым по частоте встречаемости патогеном являлась Klebsiella Pneumoniae, в 67% случаев бактериурия составила 105 КОЕ/мл и в 33% – 103 КОЕ/мл.
Распространенность уропатогенов при хроническом пиелонефрите в городе Орел и Орловской области представлены на рисунке 2.
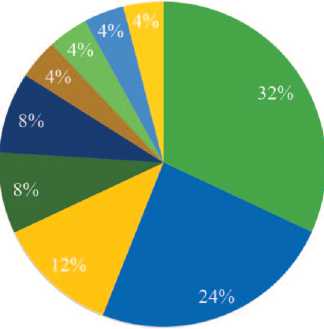
■ Escherichia Coll (8 пациентов)
■ Klebsiella Oxytoca (6 пациентов)
Proteus Mirabilis (3 пациента)
■ Enterobacter Cloacae (2 пациента)
■ Candida Albicans (2 пациента)
■ Klebsiella Pneumoniae (I пациент)
-
■ Pseudomonas Aeruginosa (1 пациент)
-
■ Pseudomonas Luteola (1 пациент)
Enterococcus Faecium (1 пациент)
Рис. 2. Распространенность уропатогенов при хроническом пиелонефрите у больных, проживающий в г. Орел и Орловской области
Таблица 1. Чувствительность уропатогенов (4 вида) при остром пиелонефрите в г. Орел и Орловской области
|
Уропатогены Антибиотики |
E. Сoli |
K. Pneumoniae |
R. Ornithinolytica |
P. Mirabilis |
|
Карбапенемы |
100% |
– |
100% |
100% |
|
Цефалоспорины 3 поколения |
70% |
65% |
– |
100% |
|
Аминогликозиды |
55% |
30% |
– |
– |
|
Пенициллины |
30% |
– |
– |
100% |
|
Фторхинолоны |
30% |
– |
– |
– |
Таблица 2. Резистентность уропатогенов при остром пиелонефрите в г. Орел и Орловской области
|
Уропатогены Антибиотики |
E. Сoli |
K. Pneumoniae |
R. Ornithinolytica |
P. Mirabilis |
|
Карбапенемы |
– |
100% |
– |
– |
|
Цефалоспорины 3 поколения |
43-86% |
33% |
100% |
100% |
|
Аминогликозиды |
100% |
70% |
100% |
100% |
|
Пенициллины |
86% |
100% |
100% |
100% |
|
Фторхинолоны |
71% |
100% |
100% |
100% |
|
Левомецитин |
100% |
100% |
100% |
100% |
|
Тетрациклин |
100% |
100% |
100% |
100% |
|
Триазол |
43% |
– |
100% |
100% |
Хронический ПН диагностирован у 25 (68%) пациентов: 8 мужчин и 17 женщин.
При изучении результатов бактериологических посевов у пациентов с хроническим ПН было выявлено 9 уропатогенов, ведущими из них являются E. Coli (32%) и K. Oxy-toca (24%).
Степень бактериурии E. Coli в 88% случаев была 105 КОЕ/мл, в 12% – 104 КОЕ/мл. В 50% случаев степень бактериурии K. Oxytoca составила 105 КОЕ/мл, в 33% – 104 КОЕ/мл и в 17% – 103 КОЕ/мл.
Результаты чувствительности и резистентности к антибиотикам уропатогенов при остром пиелонефрите представлены в таблице 1.
K. Pneumonia чувствительна к препаратам группы цефалоспоринов III поколения: к цефоперазону в 65% случаев, к аминогликозиду амикацину – в 30%. Чувствительность P. Mirabilis к амоксиклаву (группа пенициллинов) составила 100%, к цефоперазону – 100% (табл. 2).
Уропатогены проявляют резистентность к определенным препаратам.
Наши исследования выявили резистентность E. Coli к цефалоспоринам ІІІ поколения: цефтазидиму – в 43%, цефтриаксону и цефотаксиму – в 86% случаев. Локальный уровень устойчивости к этой группе антибиотиков намного выше, чем в исследовании ДАРМИС, выполненном в 2010-2011 гг. [5]. Резистентность K. Pneumonia к аминогликозиду амикацину отмечена в 70% случаев; к цефалоспоринам ІІІ поколения (цефтриаксон, цефтазидим, цефотаксим) – в 33%. Выявлена резистентность P. Mirabilis к ампициллину, цефалоспоринам ІІІ поколения-100% (табл. 3).
Чувствительность E. Coli к цефалоспоринам ІІІ поколения (цефапера-зон) составляет 75%, чувствительность K. Oxytoca к цефаперазону – 50%. Чувствительность K. Pneumonia к цефалоспоринам ІІІ поколения (цефотаксим, цефаперазон, цефтриаксон), аминогликозидам (гентамицин), к пенициллинам (амоксиклав) составляет 100%. Чувствительность P. Aerginosa к аминогликозидам (гентамицин), к цефалоспоринам ІІІ поколения (цефа-перазон) – 100% (табл. 4).
Резистентность E. Coli к цефалоспоринам ІІІ поколения – (цефа-перазон) составила 25%. Резистентность K. Oxytoca к цефалоспоринам
ІІІ поколения (цефаперазон) составляет 50%, к цефалоспоринам ІІІ поколения (цефтриаксон, цефтазидим, цефотаксим) – 100%. Резистентность K. Pneumonia к аминогликозидам (амикацин), пенициллинам (ампициллин), цефалоспоринам ІІІ поколения (цефтазидим) составляет 100%. Резистентность P. Aeruginosa к цефалоспоринам ІІІ поколения (цефтриаксон, цефтазидим), аминогликозидам (амикацин) – 100%.
ОБСУЖДЕНИЕ
Проведенные нами исследования выявили, что в этиологической структуре острого пиелонефрита в г. Орел и Орловской области превалирующее значение имеют E. Coli и K. Pneumonia, а при обострении хронического пиелонефрита – E. Coli и K. Oxytoca.
Следует отметить, что наши данные подтверждают современные тенденции. По данным исследования «ДАРМИС», в котором приняли участие около 1000 пациентов из России, Республике Беларусь, Казахстана, E. Сoli является основным возбудителем инфекций мочевыводящих путей в 65,1 % случаев [6]. Схожие данные были по лучены при эпидемиологическом исследовании у пациентов Европы, России, Республике Беларусь (76,7%) [7,8]. Эти данные сопоставимы с данными зарубежных исследований [9].
Высокую резистентность при острой форме пиелонефрита показали как все исследуемые изоляты Enterobacteriaceae, так и отдельные их виды (K. Pneumoniae, E. Coli) к цефалоспоринам ІІІ поколения (цефтазидим, цефоперазон), к кар-бапенемам. Наиболее высокую частоту резистентности показала K. Pneumoniae (в 100% случаев) к аминогликозидам. В исследовании «ДАРМИС» (2010-2011 гг.) чувствительность к цефалоспоринам варьирует от 80% до 90%, к аминогликозидам – от 89% до 99%, к фторхи-нолонам – от 68% до 72%. Все энтеробактерии согласно исследованию «ДАРМИС» чувствительны в 100% случаев к карбапенемам. В исследовании «МАРАФОН» (2011-2012 гг.) наиболее высокая частота рези-
Таблица 3. Чувствительность уропатогенов в г. Орел и Орловской области
|
Уропатогены Антибиотики |
E. Сoli |
K. Oxytoca |
P. Mirabilis |
E. Cloacae |
C. Albicans |
K. Pneumoniae |
P. Aeruginosa |
P. Luteola |
E. Faecium |
|
Карбапенемы |
75% |
85% |
67% |
50% |
– |
100% |
100% |
– |
– |
|
Цефалоспорины 3 поколения |
75% |
50% |
100% |
50% |
– |
100% |
100% |
100% |
– |
|
Аминогликозиды |
13% |
– |
33% |
– |
– |
100% |
100% |
– |
100% |
|
Пенициллины |
13% |
15% |
15% |
– |
– |
100% |
– |
– |
– |
|
Фторхинолоны |
13% |
– |
33% |
– |
– |
100% |
– |
– |
– |
|
Левомецитин |
100% |
– |
– |
– |
– |
– |
– |
– |
100% |
|
Тетрациклины |
– |
– |
– |
– |
– |
– |
– |
100% |
|
|
Триазолы |
100% |
– |
– |
– |
100% |
– |
– |
– |
– |
|
Полимиксины |
100% |
– |
– |
– |
– |
– |
– |
100% |
– |
Таблица 4. Резистентность уропатогенов (9 видов) при хроническом пиелонефрите в г. Орел и Орловской области
|
Антибиотики Уропатогены |
Карбапенемы |
Цефалоспорины 3 поколения |
Аминогликозиды |
Пенициллины |
Фторхинолоны |
Левомецитин |
Тетрациклин |
|
E. Coli |
25% |
25% |
85% |
85% |
85% |
– |
– |
|
K. Oxytoca |
15% |
50% |
100% |
85% |
100% |
– |
– |
|
P. Mirabilis |
33% |
100% |
100% |
77% |
100% |
– |
– |
|
E. Cloacae |
50% |
50-100% |
100% |
100% |
100% |
– |
– |
|
C. Albicans |
100% |
100% |
100% |
100% |
100% |
– |
– |
|
K. Pneumoniae |
– |
100% |
100% |
100% |
47% |
– |
100% |
|
P. Aeruginosa |
– |
100% |
100% |
100% |
100% |
– |
– |
|
Pseudomonas luteola |
100% |
– |
100% |
100% |
100% |
– |
– |
|
Enterococcus faecium |
100% |
100% |
– |
100% |
100% |
– |
– |

стентности к карбапенемам отмечена среди изолятов K. Pneumoniae. Крайне высокая частота резистентности к современным цефалоспоринам отмечается у всех видов энтеробактерий (>80%) и, прежде всего, у K. Pneumoniae (>90%) [10].
При хронической форме пиелонефрита уропатогены резистентны к аминогликозидам, пенициллинам, фторхинолонам. С. Albicans, Е. Faecium, Р. Aeruginosa, P. Luteola, К. Pneumoniae резистентны к цефтазидиму, амикацину, ампициллину. К другим препаратам из группы цефалоспоринов ІІІ поколения чувствительность уропатогенов составляет около 70%, к аминогликозидам – 50-60%, к фторхинолонам – 30%. Следует отметить, что полученные нами результаты отражают нарастающую в последние годы тенденцию к значительному повышению устойчивости микрофлоры к пенициллинам, фторхинолонам, отмеченную и в других регионах мира. Наши результаты настора-живают в отношении резистентности K. Pneumoniae к карбапенемам и фторхино-лонам у пациентов Орловского региона, т.к. и в других регионах резистентность указанного патогена K. Pneumonia к этой группе антибиотиков высока, например, в исследовании антибиотикорезистентности в г. Санкт-Петербург, ее нечувствительность составляет 48-50% [11].
ВЫВОДЫ
Резюме:
Введение. Пиелонефрит – это инфекционно-воспалительное заболевание, при котором поражается чашечно-лоханочная система и паренхима почек.
Цель исследования. Установление этиологической структуры инфекции верхних отделов мочевыводящих путей (МВП), чувствительности и резистентности возбудителей к антибиотикам у пациентов в условиях г. Орел и Орловской области.
Материалы и методы. Проанализированы истории болезни 37 больных пиелонефритом, получивших лечение в профильном отделении Орловской областной клинической больницы в 2017 году. Материалом для лабораторного исследования являлась средняя порция утренней свободно выпущенной мочи. Результат бактериологического исследования оценивался как качественно, так и количественно. Изучена этиологическая структура острого и хронического пиелонефрита, чувствительность и резистентность выделенных патогенов к антибиотикам.
Результаты. Выявлено некоторое различие этиологии острого пиелонефрита и обострения хронического пиелонефрита. Наиболее частыми возбудителями инфекции верхних отделов МВП у пациентов г. Орел и Орловской области являются E. Coli, K. pneumonia и K. Oxytoca. При этом отмечается сохранение высокой чувствительности E. Coli к карбапенемам и на-
Список литературы Антибиотикорезистентность у урологических пациентов с воспалительными заболеваниями верхних мочевыводящих путей
- Синякова Л.А. Рецидивирующие инфекции мочевых путей: сложности упрощенной диагностики. Урология сегодня 2013;(1):3-7.
- Gupta K, Hooton TM, Naber KG, Wullt B, Colgan R, Miller LG, et al. International clinical practice guidelines for the treatment of acute uncomplicated cystitis and pyelonephritis in women: A 2010 update by the infectious diseases society of America and the European society for microbiology and infectious diseases. Clin Infect Dis 2011;52(5):e103-20. DOI: 10.1093/cid/ciq257
- Bonkat G, Pickard R, Bartoletti R, Cai T, Bruyere F, Geerlings SE, et al. EAU Guidelines on Urological Infections.URL: https://uroweb.org/wp-content/uploads/EAU-Guidelines-on-Urological-Infections-2018-large-text.pdf.
- Каменева О.А., Морозова С.Е., Пунченко О.Е., Косякова К.Г, Сидоренко С.В. Этиологическая структура и антибиотикорезистентность возбудителей внебольничных инфекций мочевыводящих путей в Санкт-Петербурге, 2013-2015. Антибиотики и химиотерапия 2017;62(9-10):19-26.
- Палагин И.С., Сухорукова М.В., Дехнич А.В., Эйдельштейн М.В., Шевелев А.Н., Гринев А.В., и др. Современное состояние антибиотикорезистентности возбудителей внебольничных инфекций мочевых путей в России: результаты исследования «ДАРМИС» (2010-2011). Клиническая микробиология и антимикробная химиотерапия 2012;14(4):280-302.
- Урология. Российские клинические рекомендации. [Под ред. Ю.Г.Аляева, П.В. Глыбочко, Д.Ю. Пушкаря]. 2017. С. 477-478.
- Локшин К.Л., Ширшов В.Н., Попко А.С., Демидко Ю.Л., Лученкова Н.Д. Современное состояние антибиотикорезистентности и состав возбудителей инфекций мочевых путей у беременных. Вестник урологии 2018;6(2):13-20.
- DOI: 10.21886/2308-6424-2017-6-2-13-20
- Bader MS, Hawboldt J, Brooks A. Management of complicated urinary tract infections in the era of antimicrobial resistance. Postgrad Med 2010;122(6):7-15.
- DOI: 10.3810/pgm.2010.11.2217
- Chen YH, Ko WC, Hsueh PR. The role of fluoroquinolones in the management of urinary tract infections in areas with high rates of fluoroquinolone-resistant uropathogens. Eur J Clin Microbiol Infect Dis 2012;31(8):1699-704.
- DOI: 10.1007/s10096-011-1457-x
- Сухорукова М.В., Эйдельштейн М.В., Склеенова Е.Ю., Иванчик Н.В., Тимохова А.В., Дехнич А.В., и др. Антибиотикорезистентность нозокомиальных штаммов En-terobacteriaceae в стационарах России: результаты многоцентрового эпидемиологического исследования МАРАФОН в 2011-2012 гг. Клиническая микробиология и антимикробная химиотерапия 2014;16(4):267-272.
- Кузьмичев Б.Ю., Орлова Е.А., Умерова А.Р., Дорфман И.П., Бузина О.Р. Анализ антибиотикорезистентности у больных урологического профиля. Научно-методический электронный журнал «Концепт» 2016. 15:676-680. URL: http:// e-koncept.ru/2016/96044.htm.


