Ценностно-ориентированные и человекоцентричные системы здравоохранения: управленческая устойчивость и измерение эффективности
Автор: Швец Ю.Ю.
Журнал: Сервис plus @servis-plus
Рубрика: Культура и цивилизация
Статья в выпуске: 1 т.20, 2026 года.
Бесплатный доступ
В статье представлена концептуализация человекоцентричного здравоохранения как синтеза ценностно-ориентированной модели (Value-Based Healthcare) и социально-интегративного подхода к организации медицинской помощи. Теоретическая часть обосновывает многомерность категории «ценность» (allocative, technical, personal, societal) и сопоставляет ее с российской пятикомпонентной рамкой Центра оценки здравоохранения – общностью, критичностью, контролем, достаточностью и мониторингом. Методологически показано, как показатели PROMs, PREMs, QALY и CUR интегрируются в агрегированный индекс устойчивости системы при помощи нормирования и взвешивания данных в логике сбалансированной системы показателей. На основе анализа региональных данных 2019–2021 гг. выявлены пространственные различия ценностей: стабилизация параметров контроля и мониторинга, выравнивание показателя достаточности и сохранение высокой дифференциации по критичности. Установлено, что регионы с высокими PROM-оценками демонстрируют лучшую динамику CUR, что отражает «ценностный» характер улучшений, а не просто рост объемов услуг. Практическая значимость исследования заключается в разработке комплексной измерительной рамки для институционализации метрик человекоцентричных систем в российских стандартах оценки эффективности. Рассмотрены управленческие инструменты HTA и MCDA, обеспечивающие робастное принятие решений в условиях неопределенности. Перспективы дальнейших исследований связаны с цифровизацией PROMs-регистров, расширением наборов ICHOM и уточнением весов интегрального индекса устойчивости на основе экспертных оценок и панельных наблюдений. Ограничения связаны с доступностью сопоставимых данных и вариативностью методик сбора PROMs; перспективы – масштабирование цифровых платформ, расширение наборов ICHOM, уточнение весов индекса на основе экспертных процедур и данных панельных наблюдений.
Ценностно-ориентированное здравоохранение, человекоцентричное здравоохранение, PROMs, PREMs, QALY, CUR, HTA, MCDA, устойчивость, интегральный индекс
Короткий адрес: https://sciup.org/140313957
IDR: 140313957 | УДК: 614.2:005.8:005.336.4 | DOI: 10.22412/2413-693X-2026-20-1-186-199
People-centered and value-based health systems: managerial sustainability and performance measurement
The article presents a conceptualization of people-centred healthcare as a synthesis of the value-based model (Value-Based Healthcare) and the socially integrative approach to the organization of medical care. The theoretical part substantiates the multidimensional nature of the “value” category (allocative, technical, personal, societal) and compares it with the Russian five-component framework developed by the Centre for Health Assessment – community, criticality, control, sufficiency, and monitoring. Methodologically, the study demonstrates how the indicators PROMs, PREMs, QALY, and CUR are integrated into an aggregated index of system resilience through normalization and data weighting within the logic of a balanced scorecard approach. Based on regional data for 2019–2021, spatial differences in values were identified: stabilization of control and monitoring parameters, alignment of sufficiency values, and persistent high differentiation in criticality. It was found that regions with higher PROM scores show better CUR dynamics, reflecting the “value-based” nature of improvements rather than a simple increase in service volumes. The practical significance of the study lies in the development of a comprehensive measurement framework for institutionalizing people-centered metrics in Russian performance evaluation standards. Management tools such as HTA and MCDA are considered as mechanisms ensuring robust decision-making under uncertainty. Prospects for further research include the digitalization of PROMs registries, the expansion of ICHOM indicator sets, and refinement of the sustainability index weights based on expert assessments and panel observations. Limitations are associated with the availability of comparable data and variability in PROMs collection methods; future directions include scaling digital platforms and improving weighting procedures through expert validation and longitudinal data analysis.
Текст научной статьи Ценностно-ориентированные и человекоцентричные системы здравоохранения: управленческая устойчивость и измерение эффективности
В последние десятилетия глобальные системы здравоохранения переживают глубокую структурную трансформацию. Рост хронических заболеваний, старение населения, технологическая насыщенность медицинской помощи и ограниченность бюджетных ресурсов формируют ситуацию, в которой привычные модели организации здравоохранения перестают быть устойчивыми. По данным Всемирной организации здравоохранения [1], хронические неинфекционные болезни формируют до 70 % совокупных расходов на лечение в странах с высоким уровнем дохода, а их вклад в смертность населения превышает 80 %. Подобная структура заболеваемости требует пересмотра принципов планирования и оценки эффективности медицинской системы – от реакции на болезни к формированию ценности для человека и общества [1].
В российском контексте эта тенденция особенно ощутима. Как отмечено в работе Зуенко-вой Ю. А., рост доли лиц старше трудоспособного возраста сопровождается увеличением затрат на амбулаторно-поликлинический и лекарственный сегменты, что создает нагрузку на региональные бюджеты и вызывает необходимость внедрения новых подходов к управлению устойчивостью [2]. В частности, наблюдается смещение акцента от количественных показателей доступности к качественным характеристикам исходов лечения и удовлетворенности пациентов. Такая переориентация определяет переход к ценностно-ориентированным (value-based) и человекоцентричным (people-centred) моделям здравоохранения.
Ценностно-ориентированный подход, предложенный М. Портером и Э. Тейсбергом, трактует эффективность здравоохранения как отношение достигнутых результатов к затратам на их достижение [3]. Однако в современной интерпретации он дополняется идеей человекоцентричности, где ключевой акцент делается не только на клинических исходах, но и на субъективно воспринимаемом качестве жизни, доверии, опыте взаимодействия с системой. Такой симбиоз формирует новую управленческую парадигму: система здравоохранения становится и поставщиком услуг, и экосистемой, ориентированной на ценность для человека.
В российской практике переход к этим принципам выражается в развитии концепции ценностно-ориентированного здравоохранения (ЦОЗ), закрепленной в стратегических документах Минздрава РФ [4]. Мы выделяем пять ключевых ценностей, обеспечивающих устойчивость системы: общность, критичность, контроль, достаточность и мониторинг [5]. Эти категории отражают как управленческие, так и этические аспекты функционирования системы – от взаимодействия институтов до обратной связи с пациентом. На их основе возможно формирование целостной модели оценки эффективности, которая учитывает не только экономические параметры, но и социально-поведенческие результаты.
Вместе с тем измерение ценности не ограничивается субъективными оценками. Как показывает анализ WHO 2025 [1], устойчивые системы здравоохранения строятся на сочетании индивидуальных индикаторов качества жизни (QALY) и институциональных инструментов экономической оценки (CUR, CEA, CBA). Такое соединение субъективных и объективных показателей позволяет оценивать не только медицинский эффект, но и рациональность распределения ресурсов [6,7]. В отечественных разработках аналогичные принципы реализуются в модели интегрального индекса устойчивости, где объединяются демографические, экономические и организационные факторы. Эта модель, представленная в работе Бударина С. С., Дербенева Д. П., Эльбек Ю. В., создает основу для мониторинга управленческой устойчивости региональных систем здравоохранения [8].
В данном контексте целью настоящего исследования является анализ принципов человекоцентричных систем здравоохранения и разработка концептуальных подходов к оценке их управленческой устойчивости с использованием показателей, отражающих ценность для пациента и общества. Задачи исследования включают: определение методологической базы измерения ценности в здравоохранении, выявление инструментов оценки устойчивости системы и формирование интегративной модели на основе PROMs, PREMs и QALY.
2. Теоретические основы человекоцентричных систем
Современная концепция человекоцентричных систем здравоохранения сформировалась на стыке двух направлений – ценностноориентированной медицины ( Value- Based Healthcare, VBC ) и социально-интегративного подхода к организации помощи. Оба исходят из необходимости преодолеть структурный кризис здравоохранения, когда рост расходов не ведет к эквивалентному улучшению исходов лечения и качества жизни пациентов. Согласно докладу ВОЗ [1], эффективность современных систем определяется не только клиническими результатами, но и их способностью учитывать ожидания и ценности человека.
В европейской модели выделяют четыре измерения ценности: распределительную, техническую, персональную и социальную. Первое связано со справедливым распределением ресурсов, второе – с достижением наилучших результатов при данных возможностях, третье – с соответствием медицинской помощи личным целям пациента, четвертое – с вкладом здравоохранения в социальное участие и сплоченность общества. Такое понимание «ценности» задает не только экономическую, но и этическую рамку управления системой [9].
Пересмотренный подход к ценностноориентированной модели, представленный ВОЗ, переносит фокус с уровня учреждения на уровень всей системы к созданию единого контура управления, где ценность формируется через координацию, цифровую интеграцию и участие пациента [10].
Рис. 1 демонстрирует, что система VBC строится как многослойная сеть взаимосвязанных компонентов. В ее центре информационные технологии и единая база данных об исходах и затратах, позволяющая организовать оказание помощи по принципу интегрированных практических подразделений интегрированных практических блоков, объединяющих специалистов разных профилей вокруг пациента [11]. Далее формируется связка управленческих контуров: оценка исходов и стоимости для каждого пациента, переход к оплате за циклы ухода (bundled payments), применение ценностно-ориентированной модели и пациенто-ориентированной модели для лекарств и технологий. Внешнее кольцо включает условия, обеспечивающие устойчивость: политическая поддержка и лидерство, регулирование, государственно-частное партнерство, мониторинг и оценка, управление изменениями.
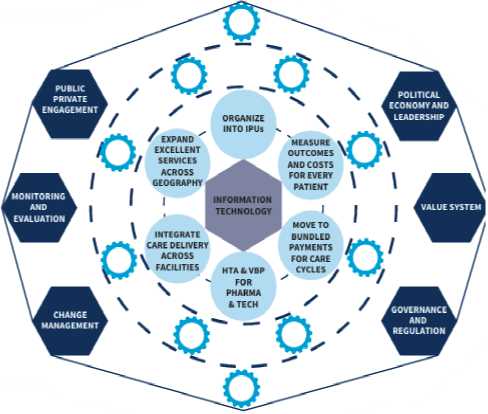
Рис. 1. Обновленная концептуальная модель ценностноориентированного здравоохранения (VBC)
-
Fig. 1. Revised conceptual framework of Value- Based Healthcare (VBC)
-
2. Критичность – способность системы к само-рефлексии и постоянной оценке результатов
-
3. Контроль – прозрачность и управляемость процессов.
-
4. Достаточность – рациональное использование ресурсов без избыточных затрат;
-
5. Мониторинг – постоянное наблюдение и корректировка решений.
По сути, эта схема представляет собой управленческую экосистему, в которой клиническая, финансовая и социальная логика интегрируются в единый механизм обеспечения ценности.
Перенос данной модели на российскую почву требует учета особенностей отечественной институциональной среды. Российская система здравоохранения традиционно выстроена вокруг территориально-административных принципов, что обеспечивает устойчивость, но ограничивает гибкость и индивидуализацию. Именно поэтому акцент смещается на разработку ценностноориентированной модели здравоохранения, в основе которой лежат пять ключевых ценностей: 1. Общность – участие всех стейкхолдеров системы, от медицинских работников до пациентов.
Эти принципы отражают российский акцент на системности и коллективной ответственности за результат. Вместе с тем они демонстрируют, что концепция ЦОЗ развивает идеи пациентоори-ентированности, но дополняет их управленческим измерением: ценность понимается не только как результат лечения, но и как характеристика устойчивости всей организационной системы.
В данном контексте целесообразно сопоставить европейскую и российскую трактовки ценностей, чтобы показать, как они взаимно дополняют друг друга. Ниже приведена авторская таблица, объединяющая ключевые категории WHO 2025 и авторские принципы ЦОЗ.
Как видно, обе модели сходятся в понимании справедливости, рациональности и участия, но различаются акцентами [12]. Если WHO рассматривает ценность преимущественно через призму равенства и исходов, то российская концепция добавляет управленческое измерение – наблюдение, контроль и устойчивость. Это делает отечественную модель более адаптированной к условиям высокой институциональной сложности и ресурсных ограничений.
Переход к человекоцентричной модели здравоохранения требует переосмысления самой логики управления системой. Если традиционная модель строилась вокруг иерархии учреждений и ведомственных границ, то ценностноориентированный подход переносит точку концентрации усилий с организации на пациента. Это означает, что основным объектом проектирования становится интегрированный путь пациента, а не набор разрозненных услуг [13].
Как видно из табл. 2, IPU отличаются от классических структур тем, что замыкают все виды медицинской, психологической, реабилитационной и социальной поддержки на одного пациента или на отдельную нозологическую группу. Основу блока составляет междисциплинарная команда, объединенная общими целями и едиными метриками эффективности. Это позволяет устранять разрывы между этапами лечения, минимизировать дублирование ресурсов и повышать согласованность действий. В результате пациент получает не фрагментарную помощь, а непрерывное сопровождение, включающее профилактику, диагностику, лечение и реабилитацию.
Следующим шагом становится создание инфраструктуры интеграции, объединяющей клинические, финансовые и цифровые процессы. В отчетах WHO 2023 и работах Хайруллина И. И., Омельяновского В. В. и Куроедова А. В. подчеркивается, что фундаментом для такой интеграции является единая информационно-технологическая платформа, обеспечивающая прозрачность данных о пациентах и результатах [14,15]. Она позволяет измерять эффективность не постфактум, а в режиме реального времени, что особенно важно для корректировки маршрутов лечения и выявления отклонений.
Табл. 1. Сопоставление аспектов ценности WHO и ценностей ЦОЗ в российской практике
Table 1. Comparison of WHO value dimensions and value- based principles in the Russian people- centred healthcare model
|
Аспект ценности (WHO, 2023) |
Содержание |
Соответствующая ценность ЦОЗ (РФ, 2024) |
Интерпретация для российской практики |
|
Allocative value |
Справедливое распределение ресурсов между группами пациентов |
Достаточность |
Оценка эффективности расходования ресурсов и обеспечение равного доступа |
|
Technical value |
Максимизация исходов при данных ресурсах |
Контроль |
Повышение прозрачности процессов и управление качеством оказания помощи |
|
Personal value |
Соответствие лечения личным целям пациента |
Общность |
Вовлечение пациента и медработников в совместное принятие решений |
|
Societal value |
Вклад здравоохранения в социальную связность и участие |
Мониторинг и критичность |
Учет социальных эффектов и постоянная самооценка системы |
Табл. 2. Ключевые характеристики интегрированного практического блока (IPU) Table 2. Key features of an Integrated Practice Unit (IPU)
|
Характеристика |
Описание |
|
Ориентация на пациента |
Помощь организуется вокруг потребностей пациента и полного цикла его лечения, а не вокруг учреждения или отдельного специалиста |
|
Междисциплинарная команда |
В состав входят врачи разных специальностей, средний и младший медицинский персонал, специалисты по реабилитации, психологи, социальные работники и администраторы |
|
Полный цикл ухода |
Команда отвечает за весь процесс – от профилактики и диагностики до лечения, восстановления и сопровождения пациента после выписки |
|
Единые цели и показатели |
Результаты и эффективность оцениваются по согласованным метрикам, отражающим ценность для пациента, включая клинические исходы, качество жизни и затраты |
|
Совместное использование ресурсов |
Медицинское оборудование, помещения, информационные системы и кадры распределяются внутри блока, что снижает дублирование и повышает эффективность |
|
Информационная интеграция |
Все участники имеют доступ к единой цифровой платформе с актуальными данными о пациенте и результатах лечения |
|
Ориентация на результаты |
Решения о финансировании и развитии принимаются на основе измеримых результатов, а не объемов оказанных услуг |
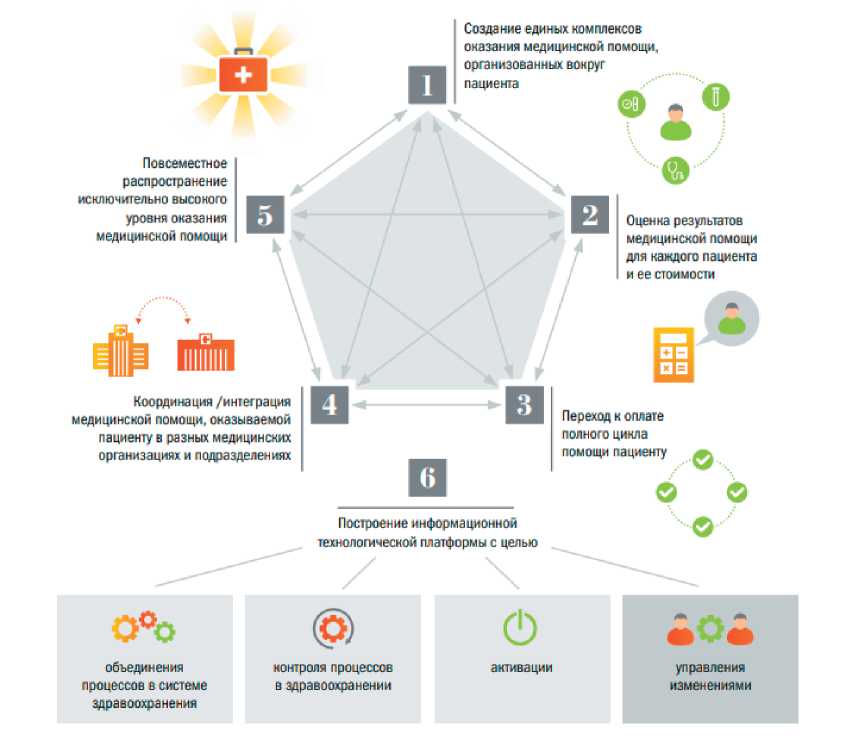
Создание единых комплексов оказания медицинской помощи, организованных вокруг пациента
Построение информационной технологической платформы с целью
Координация /интеграция медицинской помощи, оказываемой пациенту в разных медицинских организациях и подразделениях
Оценка результатов медицинской помощи для каждого пациента и ее стоимости активации контроля процессов в здравоохранении управления изменениями объединения процессов в системе здравоохранения
Переход к оплате полного цикла помощи пациенту уровня оказания медицинской помощи
Повсеместное распространение исключительно высокого
Рис. 2. Механизм внедрения ЦОЗ
Fig. 2. Mechanism for the implementation of people- centred healthcare (PCH)
3. Методы и показатели оценки эффективности
На рис. 2 показано, как принципы интеграции реализуются в российской модели [16]. Процесс начинается с создания комплексных центров оказания помощи, организованных вокруг пациента, продолжается через оценку результатов и стоимости лечения для каждого пациента, затем следует переход к оплате полного цикла помощи, что стимулирует ответственность исполнителей за конечный результат. Далее – координация между организациями, обеспечивающая преемственность, и повсеместное распространение практик высокого качества. Завершающим элементом становится информационная платформа, объединяющая все уровни системы и поддерживающая функции контроля, активации и управления изменениями.
Для оценки эффективности человекоцентричной системы здравоохранения нужны инструменты, которые отражают в том числе и субъективный опыт пациента, устойчивость процессов, а также экономическую целесообразность решений. В международной практике основу таких инструментов составляют PROMs (Patient-Reported Outcome Measures) и PREMs (Patient-Reported Experience Measures) [17]. Первые измеряют, как пациент оценивает результат лечения, улучшение симптомов, функционального состояния, качества жизни; вторые, как он воспринимает сам процесс оказания помощи: доступность, коммуникацию, вовлеченность, уважительное отношение.
Внедрение PROMs и PREMs началось в конце 1990-х годов, когда Великобритания запустила General Practice Patient Survey (GPPS), в США – программу CAHPS при Агентстве по исследованиям и качеству здравоохранения (AHRQ). Как показано в международных обзорах WHO 2023 г., такие инициативы впоследствии стали частью систем оплаты по результатам: в Великобритании до 25 % дохода семейных врачей теперь зависит от показателей удовлетворенности и эффективности, а в США PROM-данные интегрированы в Medicare-программы и схемы Pay for Performance. В Австралии PROMs применяются для оценки состояния здоровья взрослого населения и планирования региональных программ профилактики. Таким образом, эти инструменты стали основой для перехода от оценки объема медицинской помощи к оценке ее ценности [18].
По уровню применения показатели делятся на три группы. На микроуровне (уровень врача и пациента) PROMs используются для скрининга, диагностики, наблюдения за течением болезни, поддержки совместного принятия решений. Например, пациент с хроническим заболеванием может заполнять опросник о самочувствии, а врач – корректировать терапию в режиме реального времени.
На мезоуровне (уровень организации) эти данные применяются для внутреннего улучшения качества, выявления «узких мест», сравнения подразделений и отчетности перед общественностью.
На макроуровне PROMs и PREMs становятся инструментом мониторинга здоровья населения, проектирования программ общественного здравоохранения и оценки влияния государственных инициатив. В странах ЕС они также используются при принятии решений о возмещении затрат и заключении контрактов с поставщиками медицинских услуг [19].
Иными словами, PROMs/PREMs выполняют двойную функцию: с одной стороны это механизм обратной связи между пациентом и системой, с другой – база для управленческих и финансовых решений.
Российская методология ЦОЗ адаптирует этот подход через разработку интегрального индекса устойчивости здравоохранения, где показатели PROMs и PREMs занимают центральное место. Расчет индекса основан на балансе трех типов оценок: медицинских, социальных и экономических. Базовая структура формируется на принципах сбалансированной системы показателей (ССП), где каждый блок имеет равный вес, а общая устойчивость 5 рассчитывается по формуле [20]:
S=^=1WiPit (1)
где Pi – нормированные показатели по направлениям (качество, эффективность, удовлетворенность, стоимость), а Wi – их весовые коэффициенты.
Для оценки экономической эффективности применяется показатель CUR (Cost-Utility Ratio), рассчитываемый как отношение совокупных затрат к приросту полезности, выраженному в QALY (Quality-Adjusted Life Years):
CUR =
с qaly'
Он позволяет определить стоимость одного «года жизни, скорректированного по качеству». Чем ниже значение CUR, тем более рационально используются ресурсы.
Индикаторы QALY и PROM score используются совместно, что обеспечивает прямую связь между субъективной оценкой пациента и экономическими выводами. PROM score отражает интегральную оценку удовлетворенности по шкале от 0 до 1, где значения выше 0,75 свидетельствуют о высоком уровне доверия к системе и готовности пациента следовать рекомендациям.
В качестве инструментов экономической валидации применяются также методы CBA (CostBenefit Analysis) и CEA (Cost-Effectiveness Analysis). Они позволяют перевести качественные оценки в денежные показатели и сопоставить альтернативные сценарии вмешательств. Например, при выборе между профилактической и куратив-ной программой анализ CEA позволяет рассчитать, какой вариант даст больший прирост QALY при одинаковом бюджете.
Такой подход обеспечивает сопоставимость разнородных данных и позволяет перейти от анализа отдельных индикаторов к системной оценке устойчивости. Изменение весов ( Wi ) дает возможность моделировать сценарии развития: усиление влияния PROMs повышает чувствительность индекса к качеству жизни, а увеличение доли экономических метрик (CUR, CEA) отражает эффективность управленческих решений.
Связь между уровнями анализа можно представить как вертикальную иерархию:
• на микроуровне собираются данные PROMs и PREMs;
• на мезоуровне они агрегируются в показатели эффективности учреждений;
• на макроуровне интегрируются в единый индекс устойчивости, отражающий способность системы достигать результатов при сохранении социальной и экономической сбалансированности.
4. Результаты: пространственная динамика ценностей ЦОЗ в регионах РФ
Предложенная методика объединяет оценку опыта пациента, экономические расчеты и управленческие показатели в единую измерительную рамку. В отличие от традиционных систем, ориентированных на клинические исходы, она фиксирует способность здравоохранения создавать устойчивую ценность, то есть улучшать здоровье населения, рационально расходуя ресурсы и сохраняя доверие граждан.
Также следует внести в методику еще один важный аспект. Современные системы здравоохранения живут в постоянном состоянии неопределенности. Финансовые и демографические колебания, кадровые разрывы, рост технологических затрат – все это требует не столько реакции, сколько способности сохранять работоспособность при изменении исходных условий. Управление устойчивостью в такой среде превращается в искусство балансировки. В российской и международной литературе этот подход все чаще описывают как робастное управление – способность системы оставаться эффективной при множественности сценариев и ограниченной информации.
Мы трактуем робастность как состояние устойчивого равновесия, которое система удерживает, сталкиваясь с неожиданностями. Управленческие решения в этом случае строятся не по принципу «лучший прогноз», а по принципу мультикритери-альной оценки, когда одновременно учитываются медицинские результаты, социальные эффекты, экономические ограничения и степень вовлеченности участников. Именно этот подход лег в основу MCDA (Multi-Criteria Decision Analysis), где каждое управленческое действие проходит сквозь фильтр нескольких измерений. В международной практике таким инструментом служит HTA, оценка технологий здравоохранения, которая позволяет сравнивать вмешательства по совокупной ценности, а не по единичным показателям. Это и есть форма робастного мышления: решение о внедрении новой технологии принимается не исходя из моды или инновационности, а из ее способности приносить пользу пациенту, системе и обществу одновременно. HTA и MCDA действуют как механизмы фильтрации рисков, они предотвращают принятие решений, способных нарушить устойчивость.
Таким образом, организационная устойчивость формируется не за счет избыточного контроля, а за счет распределенного управления, когда центры принятия решений диверсифицированы, а обратная связь работает на всех уровнях. Эту структуру можно описать через концепцию совместного создания ценности всеми участниками системы ( stakeholder value ): пациентом, врачом, администратором, страховщиком и государством. Там, где интересы этих сторон согласованы, система способна выдерживать даже резкие внешние шоки. Робастность здесь проявляется не в жесткости, а в умении сохранять внутреннюю согласованность при изменении внешних условий.
Важным результатом стала интеграция пациент-ориентированных показателей (PROMs/ PREMs) и экономических метрик (QALY, CUR) в агрегированный индекс устойчивости на уровне регионов. На микроуровне PROMs фиксируют субъективный эффект терапии, на мезоуровне они агрегируются в панель качества учреждений, а на макроуровне – нормируются и входят в состав сводного индекса (формула (1)). Такой подход позволил сопоставлять территории с разной исходной нагрузкой и структурой заболеваемости без потери специфики: регионы, где PROM-баланс стабильно выше, как правило, демонстрируют и лучшую CUR-динамику (ниже стоимость одного QALY при сопоставимых клинических исходах), что прямо указывает на ценностный характер улучшений.
Полученные распределения по пяти ценностям ЦОЗ показывают, что устойчивость формируется не «равномерной окраской», а через сочетание двух факторов: управленческой зрелости (контроль, мониторинг) и пациентоцентричных результатов (PROMs/PREMs). Там, где институциональные контуры уже выстроены, любое вложение в маршрутизацию и персонализацию лечения быстрее конвертируется в ценность для пациента (рост PROMs, снижение CUR). В регионах с низкой критичностью и общностью даже сопоставимые ресурсы дают меньший прирост QALY, что подчеркивает: без человекоцентричных практик устойчивость остается номинальной.
Пространственный анализ показал выраженные различия между регионами Российской Федерации по ключевым параметрам модели ценностно-ориентированного здравоохранения [21]. В 2019 году наиболее неравномерным оказался показатель критичности – диапазон его значений варьировал от 0,15 до 0,8. Наибольшие значения отмечались в Москве и Московской области, что связано с концентрацией научных кадров, наличием центров передовых разработок и высокой инвестиционной активностью. В то же время значительная часть регионов демонстрировала низкие значения, отражая зависимость от централизованных решений и слабую технологическую базу.
Более равномерным оказался показатель мониторинга, что свидетельствует о схожем уровне управленческого и контрольного обеспечения системы здравоохранения по стране. Это говорит о том, что при различиях в ресурсах регионы имеют сопоставимые практики контроля качества и оценки медицинских услуг. Показатель достаточности, напротив, имел средние значения, но с заметными провалами в отдельных субъектах, где фиксировались кадровые и инфраструктурные дефициты.
В 2020 году наблюдались признаки сглаживания территориальных различий. Ценность достаточности выровнялась, рост отмечался в регионах с изначально низкими показателями, в то время как у регионов-лидеров произошло незначительное снижение, что может быть связано с перераспределением ресурсов в период пандемии. Показатели контроля и мониторинга сохранили стабильность, отражая устойчивость управленческих механизмов. Наименее стабильной оказалась общность, где межрегиональные различия усилились. Вероятно, вследствие различной степени участия граждан и профессиональных сообществ в организации медицинской помощи.
В 2021 году структура распределения интегральных ценностей в регионах России демонстрирует признаки выравнивания показателей и постепенного снижения межрегиональной дифференциации. На рис. 3 представлено сопоставление пяти ключевых компонентов ЦОЗ общности, критичности, контроля, достаточности и мониторинга для всех субъектов Российской Федерации.
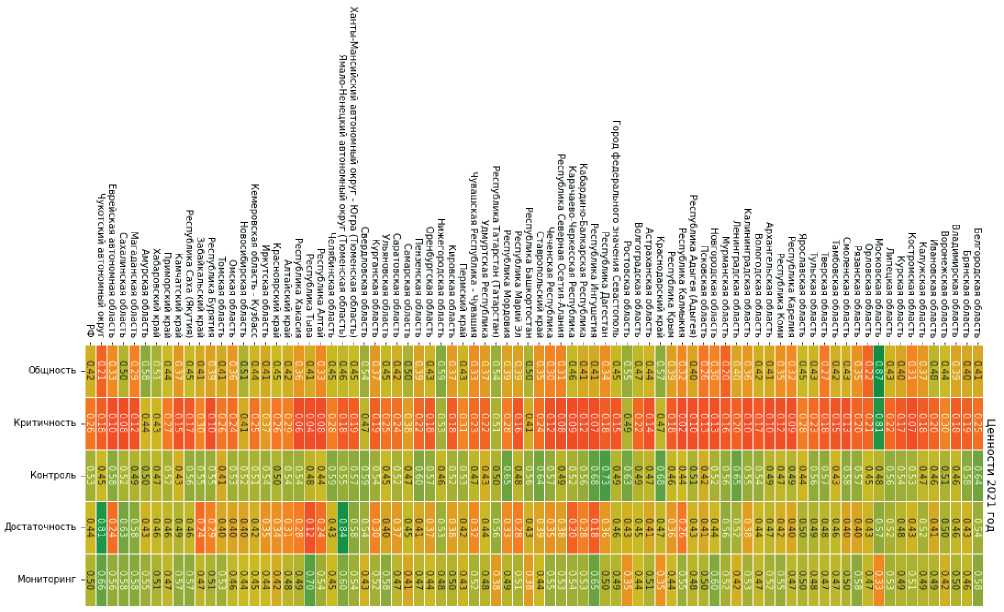
Рис. 3. Региональное распределение интегральных ценностей ЦОЗ за 2021 год
Fig. 3. Regional distribution of integrated values of people- centred healthcare (PCH) in 2021
По сравнению с предыдущими периодами усилился эффект сглаживания: регионы-лидеры (Москва, Московская и Ленинградская области, Ханты-Мансийский автономный округ) сохранили высокие значения по большинству параметров, но разрыв с группой регионов со средними показателями заметно сократился. Это свидетельствует о распространении единых стандартов управления и внедрении цифровых инструментов контроля и мониторинга.
Показатели контроля и мониторинга остаются наиболее устойчивыми во всех субъектах, их средние значения превышают 0,5. Они отражают институциональную зрелость управленческих процессов и систем внутреннего аудита качества медицинской помощи. Достаточность и общность, напротив, остаются чувствительными к экономическим различиям территорий, что выражается в ярко выраженных северо-восточных и южных зонах с более низкими значениями (0,35–0,45). Наиболее уязвимым компонентом по-прежнему остается критичность, значение которой ниже 0,3 во многих республиках Северного Кавказа и Сибири; это отражает дефицит инновационной активности и кадрового потенциала.
В целом рисунок демонстрирует, что к 2021 году ценностно-ориентированная трансформация в здравоохранении переходит от фазы пилотных внедрений к фазе институционализации. Пространственное распределение показателей указывает на постепенное укрепление организационной устойчивости и рост способности региональных систем реагировать на вызовы с опорой на принципы ЦОЗ.
5. Заключение
Сопоставление европейской рамки ценности (allocative/technical/personal/societal) с отечественной моделью пяти ценностей ЦОЗ показывает содержательное совпадение целей при различии акцентов: в российской практике сильнее выражен управленческий слой (контроль, мониторинг), тогда как в ЕС акцентированы распределительная справедливость и персональная ценность. Это различие не противоречит, а дополняет подходы: институционализация PROMs/PREMs, HTA и MCDA внутри российской пятикомпонентной модели фактически сводит их в единую систему измерения создаваемой ценности – от клиники до уровня политики.
Результаты анализа подтверждают, что переход к человекоцентричному здравоохранению невозможен без объединения клинических, экономических и социальных измерений эффективности. Показатели PROMs и PREMs становятся основой новой управленческой парадигмы, в которой качество медицинской помощи оценивается через восприятие и благополучие пациента. В сочетании с инструментами HTA и MCDA они формируют комплексную систему оценки ценности, способную поддерживать устойчивость управления даже в условиях неопределенности.
Региональные различия показывают, что в России уже складываются элементы институциональной устойчивости: стабилизируются показатели контроля и мониторинга, но сохраняются дисбалансы по критичности и общности. Это подчеркивает необходимость закрепления метрик ЦОЗ в нормативной практике и постепенного внедрения ценностных индикаторов на всех уровнях управления. Интеграция таких подходов позволит измерять не только объем оказанной помощи, но и ее подлинную ценность для человека и общества.


