Гендерные и возрастные особенности постлучевой псевдопрогрессии вестибулярных шванном
Автор: Ильялов С.Р., Банов С.М., Голанов А.В., Усачев Д.Ю.
Журнал: Вестник Российского научного центра рентгенорадиологии Минздрава России @vestnik-rncrr
Рубрика: Медицинская практика
Статья в выпуске: 4 т.22, 2022 года.
Бесплатный доступ
За последние три десятилетия стереотаксическая радиохирургия прочно заняла свое место в арсенале средств лечения вестибулярных шванном. Важной особенностью радиохирургического лечения является возможное развитие преходящего пострадиационного увеличения опухоли - псевдопрогрессии, величина и продолжительность которого могут влиять на дальнейшее клиническое течение. Целью данной работы явилось изучение влияния пола и возраста пациентов на развитие постлучевого увеличения. Установлено, что медиана наблюдения псевдопрогрессии составляет 36,6 мес., при этом типичное короткое течение псевдопрогрессии (2 лет) - в 18,3% случаев. Псевдопрогрессирование встречается у женщин в 60,24%, а у мужчин в 39,22% случаев (Р=0,0165). Возраст не влияет на частоту псевдопрогрессии (Р=0,6134), но имеется тенденция к меньшей частоте ее развития у больных пожилой и старческой группы по сравнению с более молодыми пациентами.
Радиохирургия гамма-ножом, вестибулярные шванномы, псевдопрогрессия
Короткий адрес: https://sciup.org/149142257
IDR: 149142257
Gender and age features of post-radiation pseudoprogression in vestibular schwannomas
Over the past three decades, stereotactic radiosurgery has firmly taken its place in the arsenal of treatments for vestibular schwannomas. An important feature of radiosurgical treatment is the possible development of a transient postradiational tumor growth - pseudoprogression, the magnitude and duration of which can influence the further clinical course. The aim of this work was to study the influence of patient gender and age on the development of postradiation enlargement. The median follow-up of pseudoprogression was found to be 36.6 months, with a typical short course of pseudoprogression (2 years) in 18.3% of cases. Pseudoprogression occurred in women in 60.24% and in men in 39.22% of cases (P=0.0165). Age had no effect on the frequency of pseudoprogression (P=0.6134), but there was a tendency for it to occur less frequently in elderly and senile patients compared to younger patients.
Текст научной статьи Гендерные и возрастные особенности постлучевой псевдопрогрессии вестибулярных шванном
В последние три десятилетия стереотаксическая радиохирургия прочно заняла свое место в арсенале методов лечения вестибулярных шванном (ВШ). В основном этот метод применяется в отношении неврином малого и среднего размера, однако может рассматриваться и в отношении крупных неврином [1]. Важной особенностью радиохирургического лечения является возможность развития транзиторного постлучевого увеличения опухоли – псевдопрогрессии (ПП). Прогноз развития ПП является актуальной задачей лечения пациентов с ВШ, поскольку позволит оптимизировать отбор пациентов на радиохирургическое лечение.
Цель данной работы изучить значение пола и возраста как факторов прогноза развития постлучевой ПП.
Материалы и методы
В анализ включены 217 пациентов с 3 и более контрольными магнитно-резонансными томограммами (МРТ), получивших лечение на аппарате Гамма-нож в НМИЦ нейрохирургии им. ак. Н.Н. Бурденко с апреля 2005 по декабрь 2015 гг. Все МРТ были выполнены по единому протоколу и в обязательном порядке включали в себя режим Т1 с контрастным усилением в высоком разрешении (толщина среза 1 мм). Оценка динамики изменений проводилась путем построения 3D-модели опухоли в программе Leksell Gamma Plan 10.1. на каждом из этапов наблюдения, измерения объема и сравнения его с исходным объемом опухоли на момент проведения радиохирургии. В данном исследовании псевдопрогрессией
(ПП) считали транзиторное постлучевое увеличение объема опухоли более, чем на 10%.
Результаты
ПП диагностирована у 120 (55,3%) пациентов, в то время как у 97 (44,7%) пациентов признаков ПП не было. Среднее время наблюдения составило 82,2 (95% ДИ 72,4 -92,1) мес., а медиана наступления события составила 36,6 (95% ДИ 24,6 -51,4) мес. (Рис. 1).
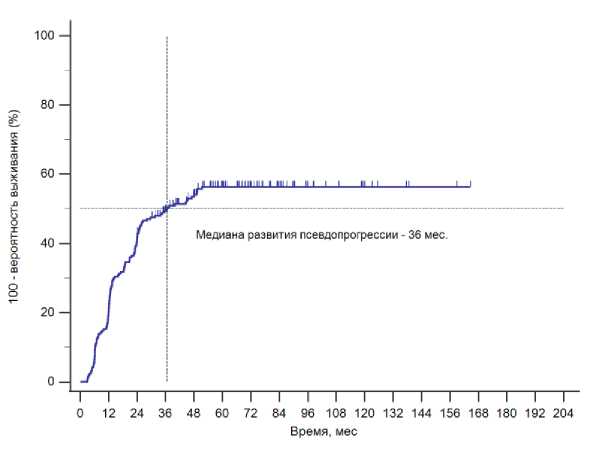
Рис. 1. Частота наступления псевдопрогрессии у пациентов с ВШ после радиохирургии (график Каплана-Майера).
Соотношение мужчины: женщины составило 1:3,25 (51:166). Среднее время и медиана наблюдения у мужчин составили 66,5 мес. (95%ДИ 58-74,9) и 63,4 мес. (95%ДИ 57,3-76,8) соответственно, а у женщин - 64,4 мес. (95%ДИ 63,1-71,7) и 65,2 мес. (95%ДИ 55,7-70,8), соответственно. ПП достоверно чаще отмечена у женщин - 100 пациенток (60,24%), чем у мужчин - 20 пациентов (39,22%) (Р=0,0165) (Рис. 2).
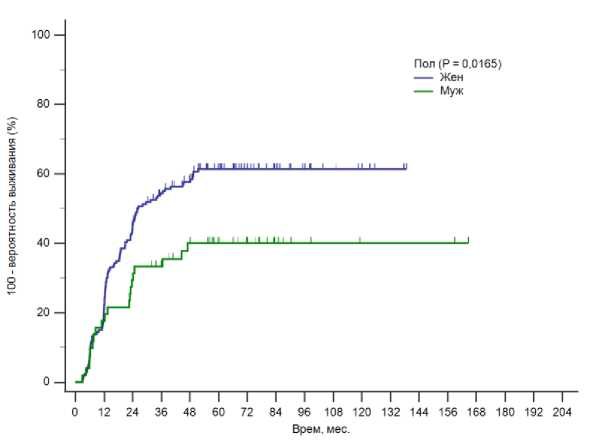
Рис. 2. Развитие псевдопрогрессии у пациентов с ВШ после радиохирургии в зависимости от пола (график Каплана-Майера).
В большинстве случаев (n=98) отмечалось типичное короткое (до 2 лет) течение ПП (81,7%), в то время как типичное затяжное (>2 лет) течение - только в 18,3% случаев (n=22). Типичная короткая ПП отмечена у 80 (80%) женщин и у 18 мужчин (90%).
Медиана увеличения объема опухоли на пике короткой ПП у мужчин превышала таковую у женщин (Рис. 3), но достоверного статистического различия не установлено. В группе пациентов с затяжной ПП было только двое мужчин (10%) и 20 (20%) женщин, что не позволяет установить статистические различия объемов увеличения и их динамики на всех этапах наблюдения. Достоверных отличий между группами по частоте развития короткого или затяжного течения ПП не выявлено.
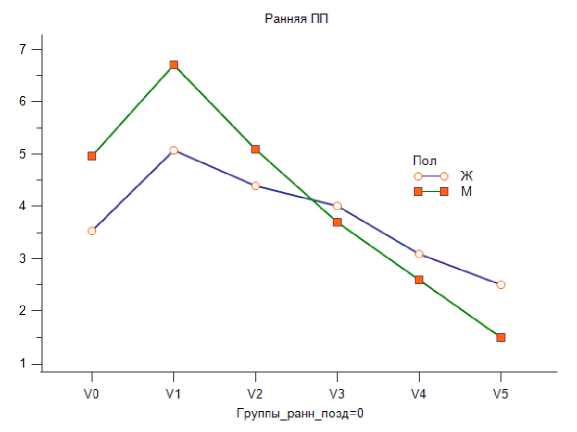
Рис. 3. Динамика изменения объема ВШ на фоне постлучевой псевдопрогрессии в зависимости от пола.
При анализе по возрасту пациенты были разбиты на 3 возрастные группы в соответствии с классификацией ВОЗ: молодые 18-44 года - 80 человек, среднего возраста 45-59 лет - 89 человек, пожилые >60 лет - 48 человек. Установлено, что в группе пациентов молодого и среднего возраста частота развития ПП составила 46 (57,50%) и 53 (59,55%) случаев, соответственно. В группе пожилых пациентов частота ПП составила 21 (43,75%) случай. Среднее время наблюдения в 1-й, 2-й и 3-й группах составило 76,4, 77,5 и 75,7 мес., соответственно. Достоверного статистического различия в частоте развития ПП между возрастными группами не выявлено. Частота развития ПП в группе молодого и среднего возраста практически не отличалась, но в группе пожилого и старческого возраста частота
ПП была на 30,4% ниже, чем в группах более молодого возраста (Рис. 4).
При проведении многофакторного анализа установлено, что у мужчин риск развития
ПП был ниже, чем у женщин (Отношение шансов (ОР)=0,57, 95% ДИ 0,35-0,93, Р=0,026).
Возраст не являлся значимым фактором риска развития ПП
ПП есть нет
(ОР=0,57, 95% ДИ 0,35-0,93, Р=0,61).
Возраст --- <45 ---45-60 --- >60
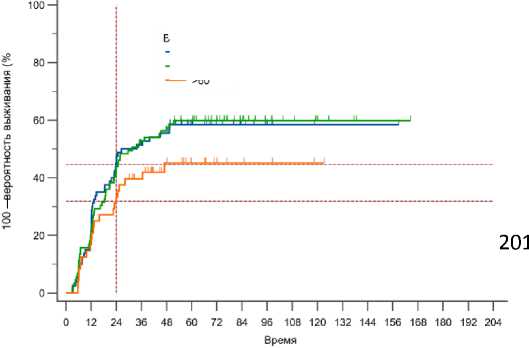
Рис. 4. График Каплана-Майера развития постлучевой псевдопрогрессии в зависимости от возраста пациентов.
Основные параметры объема ВШ и динамика их изменений в группах мужчин и женщин представлены в таблице 1.
Табл. 1. Исходные значения и динамика изменения объема ВШ у мужчин и женщин
|
Параметры |
Короткая ПП |
Затяжная ПП |
||||
|
Исходн ый объем |
Объем на пике ПП |
Объем при последне м контрол е |
Исходн ый объем |
Объем на пике ПП |
Объем при последне м контрол е |
|
|
Мужчины |
||||||
|
Количество пациентов |
18 |
18 |
2 |
2 |
2 |
1 |
|
Наименьшее зна чение объема |
0,4 |
1,1 |
1,1 |
1,69 |
3,2 |
2,3 |
|
Наибольшее зна чение объема |
9,0 |
10,7 |
1,9 |
3,52 |
3,2 |
2,3 |
|
Медиана |
5,0 |
6,7 |
1,5 |
2,605 |
3,2 |
2,3 |
|
95% ДИ для медианы |
от 2,9 до 6,4 |
от 3,9 до 8,4 |
0,3 |
- |
- |
- |
|
Женщины |
||||||
|
Количество пациентов |
80 |
80 |
28 |
20 |
20 |
7 |
|
Наименьшее зна чение |
0,1 |
0,2 |
0,30 |
0,6 |
0,9 |
0,5 |
|
Наибольшее зна чение |
14,2 |
15,2 |
12,9 |
11,3 |
14,5 |
5,0 |
|
Медиана |
3,5 |
5,1 |
2,5 |
2,5 |
3,75 |
1,8 |
|
95% ДИ для медианы |
от 2,0 до 4,2 |
от 3,4 до 5,7 |
от 1,6 до 4,8 |
от 1,3 до 5,1 |
от 1,6 до 5,7 |
от 0,9 до 3,7 |
Таким образом, ПП достоверно чаще встречается у женщин, чем у мужчин, а типичное короткое течение ПП встречается гораздо чаще, чем типичное, но затяжное течение. Не установлено зависимости типа течения ПП от пола и возраста пациента, хотя имеется тенденция к более низкой частоте развития ПП у пациентов группы пожилого и старческого возраста в сравнении с более молодыми пациентами.
Обсуждение
По данным аутопсии количество не диагностированных («немых») ВШ может достигать 0,8–0,9% [2]. Прижизненная встречаемость ВШ составляет от 10 до 19 случаев на 1 млн населения, без явной гендерной разницы, с преобладающим числом диагностированных ВШ в группе пациентов, относящиеся к возрастной группе старше 50 лет, при относительно стабильном уровне пациентов 40 лет и моложе [3,4]. В исследовании Reznitsky с соавторами, проведенном в Дании, при наблюдении в течение более 40 лет, было выявлено возрастание частоты опухолей и у мужчин, и у женщин, но с отчетливым уменьшением размеров на момент выявления. При этом возраст пациентов увеличивался, а слух на момент постановки диагноза становился все лучше. Ранее у женщин обнаруживали преимущественно экстрамеатальные и, следовательно, более крупные опухоли. В последнее время ВШ чаще обнаруживают у мужчин, а слух на момент диагноза лучше у женщин [5]. Расовые отличия в частоте заболеваемости ВШ выявлены Carlsson с соавторами, проанализировавшими национальный опухолевый регистр США. Наиболее высокий уровень встречаемости ВШ (75,6%) отмечен среди назвавших себя белыми, в то время как 8,2% отнесли себя к латиноамериканцам, 7,7% – к азиатам, 4,1% – к черным и 4,3% пациента сообщили о другой расе. Среднегодовая заболеваемость была самой низкой среди чернокожего (0,43 на 100000 человек) и латиноамериканского населения (0,45 на 100000 человек) и самой высокой среди белого населения (1,61 на 100000 человек) (P <0,001). В целом, у латиноамериканских пациентов заболевание было диагностировано в самом молодом возрасте, а у белых пациентов – в самом старшем возрасте (в среднем 50,0 против 56,0 лет соответственно; P
<0,001) [6]. Таким образом, имеются определенные гендерные, расовые и возрастные особенности, влияющие на клиническое течение ВШ.
Феномен транзиторного постлучевого увеличения ВШ был подробно освещен в классической работе Pollock, хотя упоминания о постлучевом увеличении шванном встречаются и в более ранних работах [7,8]. Delsanti с соавторами выявили увеличение опухоли у 178 (57,1%) из 312 больных, в том числе более чем на 30% (максимально до 200%) у 29,2% пациентов, и пришли к выводу, что непрерывное увеличение объема ВШ через 3 года после стереотаксической хирургии (СРХ) (больше, чем в день лечения и на момент предыдущего контроля) следует рассматривать как неэффективность лечения, а также предложили отсроченное наблюдение за пациентами в сроки 5, 7 и 10 лет [9]. Золотова и Никонова в группе из 204 пациентов после РХ описали транзиторное увеличение опухоли у 33% больных в срок наблюдения <6 мес. с последующим уменьшением объема у 27, 13 и 8% пациентов в сроки наблюдения 6–12, 12–24 и 24–36 мес., соответственно [10]. В целом, в течение прошедшего периода устоялось представление о типичном течении ПП в течение 2х лет после проведенной радиохирургии. Более длительное ее течение или увеличение объема более чем на 20% некоторыми авторами расценивается как продолженный рост опухоли и как показание к повторному облучению или к удалению опухоли [11,12]. Однако Regis с соавторами, ссылаясь на свой опыт и ранее проведенные исследования, отметили, что ПП может иметь более затяжное течение и средний срок ее продолжительности может составлять до 3–4 лет [13]. Li с соавторами опубликовали наблюдение пациентки с небольшой (8 см3) ВШ, которая через 2 года после СРХ увеличилась на 161% (до 20,9 см3), без значимого ухудшения неврологического статуса. Последующее наблюдение в течение 229 месяцев (19 лет) после лечения показало постепенное уменьшение объема ВШ до 1,0 см3, что равнялось 12,5% объема опухоли до лечения или 4,8% пикового увеличения объема опухоли после облучения. Авторы пришли к выводу, что если ПП протекает бессимптомно, то следует избегать преждевременных решений о хирургическом удалении после облучения, т.к. опухоль может в дальнейшем значительно уменьшиться самостоятельно [14]. Breshear с соавторами установили, что ПП встречается у 44% пациентов, а большинство ВШ, изначально увеличивающиеся в размерах через 1–3 года после стереотаксической радиохирургии, с 90% достижением пика объема в течение 3,5 года после лечения, в конечном итоге начинают уменьшаться при более длительном наблюдении (45% через 4 года, 77% через 6 лет). Медиана полной регрессии постлучевого увеличения составила 2,4 года (межквартильный интервал 1,9–3,6 года), при этом 90% случаев разрешились через 6,9 года. На основании этого авторы пришли к выводу, что увеличение опухоли в течение примерно 3,5 года после лечения не должно являться единственным критерием для принятия решения о повторном лечении ВШ (удалении или повторном обучении) [15].
Наш опыт также показал, что пик увеличения объема ВШ в среднем приходится на третий год наблюдения, а средняя продолжительность ПП составляет около 4 лет. При этом привычное нам короткое типичное течение ПП (развитие и последующий регресс ПП в течение первых двух лет после облучения) встречается гораздо чаще – 62,6%, чем затяжное (пролонгированное) течение (развитие и последующий регресс ПП в течение более двух лет после облучения) – 37,4% [16]. Частота атипичных случаев развития ПП (отсроченное развитие ПП после первоначального уменьшения ВШ) отмечена нами в 3,3% случаев, что соответствует ранее опубликованным наблюдениям [17,18]. Также установлено, что ПП чаще встречается и более выражена в солидных ВШ в отличие от ВШ с тонкостенными кистами [19]. Поиск других риск-факторов, способствующих развитию ПП и ее короткому или затяжному течению, позволит более обоснованно подходить к применению радиохирургии в лечении ВШ. Более частое развитие ПП у женщин, чем у мужчин, а также тенденция к снижению частоты встречаемости ПП в пожилом возрасте требует своего объяснения и, возможно, связано с гормональным фоном, а именно с уровнем половых гормонов и/или экспрессией рецепторов к ним, имеющихся в ВШ, и требует дальнейшего изучения.
Список литературы Гендерные и возрастные особенности постлучевой псевдопрогрессии вестибулярных шванном
- Lefranc M., Da Roz L. M., Balossier A., et al. Place of Gamma Knife Stereotactic Radiosurgery in Grade 4 Vestibular Schwannoma Based on Case Series of 86 Patients with Long-Term Follow-Up. World Neurosurg. 2018. V. 114. P. e1192-e1198. DOI:10.1016/j.wneu.2018.03.175.
- Carlson M.L., Link M.J., Colin L., et al. Comprehensive management of vestibular schwannoma. New York: Thieme. 2019. P. 14-17. ISBN 978-1-62623-331-7.
- Stangerup S.-E., Caye-Thomasen P. Epidemiology and natural history of vestibular schwannomas. Otolaryngol Clin North Am. 2012. V. 45. No. 2. P. 257-268, vii. DOI: 10.1016/j.otc.2011.12.008.
- Kshettry V.R., Hsieh J.K., Ostrom Q.T., et al. Incidence of vestibular schwannomas in the United States. J Neurooncol. 2015. V. 124. No. 2. P. 223-228. DOI 10.1007/s11060-015-1827-9.
- Reznitsky M., Petersen M.M.B.S., West N., et al. Epidemiology and Diagnostic Characteristics of Vestibular Schwannomas-Does Gender Matter? Otol Neurotol. 2020. V. 41. No. 10. P. e1372-e1378. DOI:10.1097/MAO.0000000000002936.
- Carlson M.L., Marston A.P., Glasgow A.E., et al. Racial differences in vestibular schwannoma. Laryngoscope. 2016. V. 126. No. 9. P. 2128-2133. DOI:10.1002/lary.25892.
- Pollock B.E. Management of vestibular schwannomas that enlarge after stereotactic radiosurgery: treatment recommendations based on a 15 year experience. Neurosurgery. 2006. V. 58. No. 2. P. 241-248. DOI:10.1227/01.NEU.0000194833.66593.8B.
- Kondziolka D., Lunsford L.D., McLaughlin M.R., Flickinger J.C. Long-term outcomes after radiosurgery for acoustic neuromas. N Engl J Med. 1998. V. 339. No 20. P. 1426-1433. DOI: 10.1056/nejm199811123392003.
- Delsanti C., Roche P.-H., Thomassin J.-M., Régis J. Morphological changes of vestibular schwannomas after radiosurgical treatment: pitfalls and diagnosis of failure. Prog Neurol Surg. 2008. V. 21. P. 93-97. DOI:10.1159/000156712.
- Золотова С.В., Никонова Н.Г. Стереотаксическая радиохирургия у больных с невриномами слухового нерва. Вопросы нейрохирургии им. Н.Н. Бурденко. 2009. № 2. С. 55-61.
- Шиманский В.Н., Одаманов Д.А., Рыжова М.В. и др. Хирургическая тактика при удалении вестибулярных шванном после стереотаксического радиологического лечения. Результаты операций и морфологические изменения в опухолях после облучения. Вопросы нейрохирургии имени Н.Н. Бурденко. 2018. Т. 82. № 6. С. 38-52. DOI: 10.17116/neiro20188206138.
- Lee H.-J., Kim M. J., Koh S. H., et al. Comparing Outcomes Following Salvage Microsurgery in Vestibular Schwannoma Patients Failing Gamma-knife Radiosurgery or Microsurgery. Otol Neurotol. 2017. V. 38. No. 9. P. 1339-1344. DOI 10.1097/MAO.0000000000001536.
- Régis J., Delsanti C., Roche P.-H. Editorial: Vestibular schwannoma radiosurgery: progression or pseudoprogression? J Neurosurg. 2017. V. 127. No. 2. P. 374-379. DOI: 10.3171/2016.7.JNS161236.
- Li L.-F., Yu C.-P., Tsang A. C.-O., et al. Near-complete regression 19 years after Gamma Knife radiosurgery of vestibular schwannoma with massive pseudoprogression: case report. J Neurosurg. 2020. V. 134. No. 5. P. 1455-1458. DOI: 10.3171/2020.3.JNS20389.
- Breshears J.D., Chang J., Molinaro A.M., et al. Temporal Dynamics of Pseudoprogression After Gamma Knife Radiosurgery for Vestibular Schwannomas-A Retrospective Volumetric Study. Neurosurgery. 2019. V. 84. No. 1. P. 123-131. DOI:10.1093/neuros/nyy019.
- Ильялов С.Р., Банов С.М., Голанов А.В., Усачев Д.Ю. Радиохирургия вестибулярных шванном: динамика ближайших и отдаленных постлучевых изменений и контроль опухолевого роста. Вопросы нейрохирургии имени Н.Н. Бурденко. 2022. Т. 86. № 2. С. 55-63. DOI:10.17116/neiro20228602155.
- Frisch C.D., Jacob J.T., Carlson M.L., et al. Stereotactic Radiosurgery for Cystic Vestibular Schwannomas. Neurosurgery. 2017. V. 80. No. 1. P. 112-118. DOI: 10.1227/NEU.0000000000001376.
- Klijn S., Verheul J.B., Beute G.N., et al. Gamma Knife radiosurgery for vestibular schwannomas: evaluation of tumor control and its predictors in a large patient cohort in The Netherlands. J Neurosurg. 2016. V. 124. No. 6. P. 1619-1626. DOI: 10.3171/2015.4.JNS142415.
- Ильялов С.Р., Банов С.М., Голанов А.В., Усачев Д.Ю. Результаты радиохирургии солидных и кистозных вестибулярных шванном. Российский нейрохирургический журнал им. профессора А.Л. Поленова. 2021. Т. 13. № 3. C. 19-25.


