Хирургическое лечение пациентов с последствиями переломов пяточной кости 4 типа по Zwipp – Rammelt с применением индивидуально изготовленных резекционных шаблонов
Автор: Кузнецов В.В., Пахомов И.А., Платонов В.В., Процко В.Г., Скребцов В.В., Тамоев С.К., Оснач С.А., Загородний Н.В., Самохин А.Г.
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Пилотное исследование
Статья в выпуске: 1 т.32, 2026 года.
Бесплатный доступ
Введение. Переломы пяточной кости составляют около 2 % всех переломов и чаще встречаются у молодых трудоспособных пациентов. Лечение данных пострадавших часто затруднено из-за одновременного повреждения суставов и мягкотканных структур. При наиболее сложных и редких переломах 4–5 типа по классификации Zwipp – Rammelt традиционные методы лечения часто неэффективны, что требует разработки новых хирургических подходов. Цель работы — изучить краткосрочные (10 месяцев наблюдения) исходы лечения пациентов с последствиями переломов пяточной кости 4 типа по Zwipp – Rammelt с использованием новой технологии, предполагающей повышение точности ремоделирующей остеотомии за счет трехмерной реконструкции поврежденных отделов стопы на этапе предоперационного планирования и создания индивидуальных резекционных шаблонов методом аддитивных технологий. Материалы и методы. Проведено проспективное гипотезопорождающее исследование 13 пациентов с последствиями переломов пяточной кости 4 типа по Zwipp – Rammelt (6 мужчин, 7 женщин; средний возраст — (45,5 ± 13,02) лет). Лечение всех пациентов выполняли по разработанному способу, включающему: 3D-моделирование поврежденных отделов стопы на основе данных МСКТ, изготовление индивидуальных резекционных шаблонов методом FDM-печати, их стерилизацию оксидом этилена и последующую прецизионную остеотомию пяточной кости через L-образный доступ с подтаранным артродезом. Оценку результатов проводили по шкалам AOFAS, EFAS, FFI и VAS при сроке наблюдения 77 недель. Результаты. Спустя 10 месяцев после лечения отмечено значительное улучшение функциональных показателей: EFAS — в 2,5 раза (до 34,0 баллов, p = 0,0002), AOFAS — в 1,6 раза (до 80,0 баллов, p = 0,0002), FFI — в 1,57 раза (до 38,0 баллов, p = 0,0002). Болевой синдром по VAS снизился вдвое с 60 до 30 мм (p = 0,001). Обсуждение. Благодаря возможности многоплоскостных остеотомий, точной фиксации шаблона и контролю параметров резекции способ имеет ряд преимуществ, обеспечивая более точное анатомическое восстановление. Заключение. Краткосрочные наблюдения пациентов с последствиями переломов пяточной кости 4 типа по Zwipp – Rammelt показали, что применение индивидуальных резекционных шаблонов позволяет улучшить точность хирургического вмешательства и функциональные исходы, снижает выраженность болевого синдрома, подтверждая эффективность методики.
Неправильно консолидированный перелом пяточной кости, посттравматическая деформация заднего отдела стопы, артроз подтаранного сустава, подтаранный артродез, пяточная кость, корригирующая остеотомия пяточной кости, индивидуальные резекционные шаблоны, аддитивные технологии
Короткий адрес: https://sciup.org/142247053
IDR: 142247053 | УДК: 616.71.72-001.5-089.85:[004.9:67.02] | DOI: 10.18019/1028-4427-2026-32-1-82-96
Surgical treatment of type IV Zwipp – Rammelt calcaneal fractures using customized resection templates
Introduction Calcaneal fractures account for approximately 2 % of all fractures and are common in younger population. Treatment of the patients can be challenging with involved articular and soft tissue component. Conventional methods can be ineffective for complex and rare type IV and type V Zwipp – Rammelt fractures necessitating development of new surgical approaches. The objective was to explore short-term (10 months of observation) outcomes of patients with type IV Zwipp – Rammelt calcaneal fractures using a new technology. The technique suggested improved accuracy of remodeling osteotomy due to three-dimensional reconstruction of the broken foot during preoperative planning and creation of customized resection templates with additive technologies. Material and methods A prospective, hypothesis-generating study was performed for 13 patients with type IV Zwipp – Rammelt calcaneal fractures. There were 6 males and 7 females with the mean age of 45.5 ± 13.02 years. The patients were treated with the new method which employed 3D reconstruction of the broken foot using MSCT images, fabrication of customized resection templates using FDM printing, their sterilization with ethylene oxide, precision osteotomy of the calcaneus through an L-shaped approach and subtalar arthrodesis. The results were assessed at 77 weeks using AOFAS, EFAS, FFI and VAS scales. Results Functional parameters significantly improved at ten months with the EFAS increased by 2.5 times (to 34.0 scores, p = 0.0002), AOFAS improved by 1.6 times (to 80.0 scores, p = 0.0002), FFI increased by 1.57 times (to 38.0 scores, p = 0.0002). Pain improved with the VAS decreasing by half from 60 mm to 30 mm (p = 0.001). Discussion The technique demonstrated several advantages with the possibility of multiplanar osteotomies, precise template fixation and control of resection parameters facilitating anatomical restoration. Conclusion Short-term outcomes of patients with type IV Zwipp – Rammelt calcaneal fractures showed that custom-made resection templates were practical for accurate surgical technology, improved functional outcomes, pain relief using the effective technique.
Текст научной статьи Хирургическое лечение пациентов с последствиями переломов пяточной кости 4 типа по Zwipp – Rammelt с применением индивидуально изготовленных резекционных шаблонов
Переломы пяточной кости встречаются с частотой около 2 % от всех переломов костей скелета, одновременно составляя до 70 % переломов предплюсны, в 10–12 % случаев сочетаются с переломами позвоночника [1]. Пострадавшими в большинстве случаев являются молодые трудоспособные люди. Примечательно, что до сих пор нет эпидемиологических исследований на больших выборках наблюдений о частоте инвалидизации в результате переломов пяточной кости [2]. Последствия переломов пяточной кости являются сложной проблемой для диагностики и лечения из-за совокупности грубых внесуставных деформаций пяточной кости, поражений мягкотканых структур, включая сосуды и нервы стопы [3, 4]. В связи с этим к настоящему времени в среде профессионалов сформировался консенсус о необходимости совершенствования методов диагностики и лечения последствий переломов пяточной кости [5].
Консервативное лечение хотя и является малоэффективным, однако вполне приемлемо в качестве предоперационной подготовки пациента к хирургическому лечению, являющемуся, по общему мнению, основным методом.
С учетом использования современных классификаций посттравматических деформаций пяточной кости, таких как Zwipp – Rammelt, выстраивается достаточно стройная диагностическая и клиническая тактика лечения [6]. В медицинском сообществе к настоящему моменту сформировалось понимание того, что выполнение подтаранного артродеза in situ показано при наличии симптомов подтаранного остеоартроза при повреждениях 1 типа по Zwipp – Rammelt, а дистракционный подтаранный артродез показан при поражениях 2–3 типа по Zwipp – Rammelt (не исключая одновременные остеотомии по типу Dwyer, Romash и др.). Совершенствование методов хирургического лечения позволяет использовать артроскопическую, перкутанную и другие техники, о чем свидетельствуют данные литературы [7]. В современных дискуссиях о лечении пациентов с перечисленными типами повреждений пяточной кости средней тяжести также встречаются рекомендации о сохранении подтаранного сустава, несмотря на длительный срок после травмы (1 год и более) [8]. Допускается и возможность отказа от костной пластики дефектов пяточной кости в расчете на самостоятельное их восполнение, но у авторов наблюдается единство мнений о необходимости стабильной фиксации фрагментов, как правило, винтами и пластинами [9].
Однозначная неэффективность приведенных выше операций заставляет исследователей всего мира искать новые подходы к лечению данной очень тяжелой категории пациентов. Несмотря на известные закономерности перелома пяточной кости, существует разнообразие вариантов консолидации костных фрагментов в порочном положении, что требует индивидуального подхода к планированию хирургического лечения.
Из литературы, посвященной реконструктивной хирургии последствий травм пяточной кости, можно выделить патогенетическое направление лечения данных поражений, характеризующееся стремлением вернуть деформированной пяточной кости форму, максимально близкую к анатомически неизмененной. Основоположником этого направления является M.M. Romash, предложивший в 1993 г. косую остеотомию пяточной кости и продолжающий развитие этого направления в наше время, используя преимущества современных методов диагностики [10, 11]. Следующей вехой развития считается метод реконструкции таламической части пяточной кости, предложенный Yu Guang-Rong, который можно расценивать как попытку реконструкции исходной анатомии пяточной кости при последствиях ее перелома 4–5 типа по Zwipp – Rammelt [12, 13].
Несмотря на накопленный мировой опыт, сложности диагностики и лечения отмечены при устранении последствий переломов пяточной кости, консолидированных в порочном положении, относящимся к поражениям 4–5 типу по Zwipp – Rammelt, наиболее тяжелым по характеру и одновременно редким. Подчас такие повреждения бывают осложнены асептическими некрозами участков пяточной кости, дегенеративными изменениями смежных суставов, патологической ориентацией таранной кости в пространстве и т.д., что усугубляет клиническую картину и дополнительно затрудняет подходы к лечению пациентов.
Цель работы — изучить краткосрочные (10 месяцев наблюдения) исходы лечения пациентов с последствиями переломов пяточной кости 4 типа по Zwipp – Rammelt с использованием новой технологии, предполагающей повышение точности ремоделирующей остеотомии за счет трехмерной реконструкции поврежденных отделов стопы на этапе предоперационного планирования и создания индивидуальных резекционных шаблонов методом аддитивных технологий.
МАТЕРИАЛЫ И МЕТОДЫ
Характеристика исследуемой популяции
В исследовании использованы данные лечения 13 пациентов с посттравматическими деформациями пяточной кости 4 типа по классификации Zwipp – Rammelt, отобранные в период с апреля 2023 г. по апрель 2025 г. Срок наблюдения пациентов составлял не менее 10 месяцев с момента выполнения хирургического лечения. Коллектив авторов получил от пациентов согласие на участие в настоящем исследовании и публикацию результатов без идентификации личности пациентов.
В ходе проведенного скрининга отобрано 15 пациентов, удовлетворяющих критериям включения, из них в базе данных на момент ее закрытия было 13 пациентов, вошедших в окончательный анализ результатов в полном соответствии с протоколом исследования. Ввиду ожидаемой малочисленности пациентов настоящее исследование не предусматривало процедур ослепления и рандомизации и было спланировано как проспективное гипотезопорождающее исследование серии случаев со сплошным набором пациентов, соответствующих критериям включения в исследование.
В исследование включены шесть мужчин (46,2 %) и семь женщин (53,8 %), средний возраст — (45,5 ± 13,02) лет, индекс массы тела (ИМТ) — (27,4 ± 5,84) кг/м2, избыточный (предожирение).
Медиана срока последующего наблюдения пациентов составила 77 недель (минимум — 41, максимум — 106 недель), или около 1,5 лет с момента выполнения хирургического лечения.
Критерии включения в исследование: возраст от 18 до 70 лет, независимо от половой принадлежности; посттравматические деформации пяточной кости 4 типа по Zwipp – Rammelt.
Критерии невключения : активный инфекционный процесс, неконтролируемый сахарный диабет с сопутствующей нейропатией, артропатия Шарко, критическая ишемия конечности, облитерирующий атеросклероз, нервно-мышечные нарушения с параличом, декомпенсированные системные заболевания, психоневрологические расстройства.
Методы клинических и инструментальных измерений
Для оценки результатов лечения использованы данные рентгенографии, мультиспиральной компьютерной томографии (МСКТ), а также шкалы и опросники оценки функционального и клинического состояния стопы и голеностопного сустава: AOFAS Ankle-Hindfoot ( англ. : American Orthopedic Foot & Ankle Society), EFAS ( англ. : European Foot and Ankle Society), FFI ( англ. : Foot Function Index) и визуальная аналоговая шкала боли VAS [17–20]. Указанные диагностические инструменты применены как до лечения, так и в период последующего наблюдения пациентов.
Биостатистический анализ
Для описания показателей, отобранных в ходе исследования, использована описательная статистика. Для интервальных переменных, ввиду небольших выборок, рассчитаны медиана и квартили, мода, минимальные и максимальные значения в выборке. Внутригрупповые сравнения интервальных переменных выполнены непараметрическим ранговым методом Уилкоксона. В связи с малым размером исследуемой выборки табулированные результаты для интервальных переменных представлены посредством непараметрической статистики в виде медианы и первого и третьего квартилей (Me [Q1; Q3]).
Ввиду эксплораторного гипотезопорождающего характера исследования расчет размера минимально необходимой выборки не производили. Учитывая дизайн, спланированный как исследование серии случаев, группу контроля в исследование не вводили (сопоставление результатов проведено с доступным литературным материалом), процедур ослепления и рандомизации не применяли. Статистический анализ данных исследования выполнен при помощи программного обеспечения IBM SPSS v25.0.
Технология изготовления индивидуального резекционного шаблона пяточной кости [16]
На первом этапе готовят индивидуальный резекционный шаблон, который впоследствии будет применен при хирургическом вмешательстве. Для этого с использованием проектировочного программного обеспечения на основе результатов МСКТ-исследования пациента создают виртуальную модель пяточной кости (рис. 1). В ходе второго этапа методом 3D-печати по технологии FDM из пластмассы (PA2200) изготавливают собственно резекционный блок (рис. 2, а), который тестируют на пластиковом макете поврежденной стопы для проверки конгруэнтности поверхностей изделия и анатомических структур стопы (рис. 2, б). Готовый имплантат стерилизуют методом газовой стерилизации оксидом этилена в соответствии с ГОСТ ISO 11135 при температуре от 30 до 55 °C.
Для точного позиционирования инструмента при резекции шаблон оснащают опиловочными направляющими для полотна маятниковой пилы. Их ориентация соответствует линиям консолидации фрагментов, определенным при 3D-реконструкции стопы. Модель предусматривает три ключевые точки фиксации: передний отросток пяточной кости, дистальный полюс малоберцовой кости и бугор пяточной кости, что обеспечивает стабильность во время операции.

Рис. 1. Индивидуальный резекционный блок пяточной кости: компьютерная 3D-модель резекционного шаблона и виртуальная схема интраоперационного позиционирования индивидуального резекционного шаблона на трехмерной реконструкции пяточной кости пациента

Рис. 2. Индивидуальный резекционный опиловочный блок из материала PA2200 (а); предоперационное тестирование блока на пластиковой модели повреждённой стопы пациента (б)
Техника оперативного вмешательства
Ногу обрабатыватывают в условиях чистой операционной в положении на здоровом боку с обескровливанием конечности путем наложения пневможгута. Обработку операционного поля проводят согласно стандартному протоколу, включающему двукратную антисептическую подготовку кожи раствором повидон-йода (10 %) или хлоргексидина биглюконата (0,5 %). В пяточной области выполняют L-образный доступ к пяточной кости, послойно рассекают кожу, подкожно-жировую клетчатку, фасцию, избегая повреждения икроножного нерва. Проводят скелетирование пяточной кости единым кожно-фасциальным лоскутом до обнажения ее латеральной стенки, дистального полюса малоберцовой кости и подтаранного сустава. Выполняют установку индивидуального резекционного шаблона на выбраные в ходе предоперационного планирования точки фиксации с помощью спиц Киршнера диаметром 2 мм.
Осцилляторной пилой по пазам в шаблоне, соответствующим линиям консолидации, осуществляют остеотомии, после чего мобилизуют фрагменты пяточной кости (рис. 3). С сочленяющихся поверхностей подтаранного сустава удаляют остатки суставного хряща и рубцы до кровоточащей субхондральной кости с использованием тонкого остеотома, кюреток, круглых и овальных буров разного диаметра. Вслед за этим проводят многонаправленную остеоперфорацию суставных поверхностей спицей Киршнера диаметром 2 мм.
По завершении остеоперфорации выполняют окончательное вправление костных фрагментов пяточной кости и подтаранный артродез погружными металлоконструкциями в положении, близком к анатомически правильному. Образовавшиеся дефекты костной ткани заполняют аутотрансплантатом, полученным во время операции. Пневматический жгут снимают, проводят гемостаз, рану послойно закрывают узловыми швами без натяжения, дренируют, накладывают стерильную повязку. Иммобилизацию стопы и голеностопного сустава выполняют глубокой задней съемной гипсовой шиной в нейтральном положении стопы.
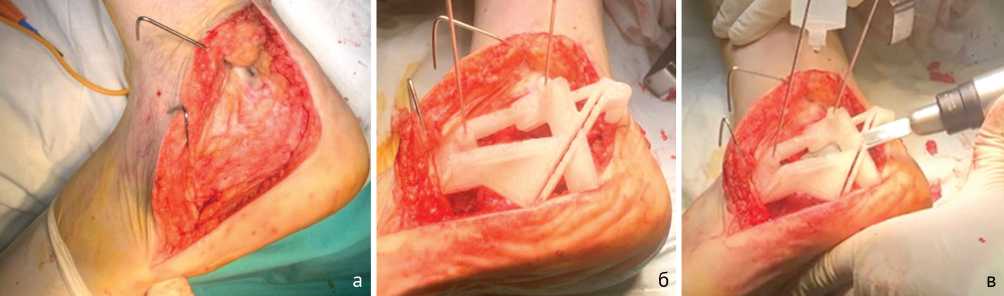
Рис. 3. Этапы хирургического вмешательства: а — выполнение расширенного L-образного доступа к пяточной кости с формированием кожно-фасциального лоскута; б — позиционирование и фиксация индивидуального резекционного шаблона на опорных точках с использованием спиц Киршнера диаметром 2 мм; в — проведение многоплоскостной (ремоделирующей) остеотомии пяточной кости с применением осцил-ляторной пилы в соответствии с направляющими шаблона
РЕЗУЛЬТАТЫ
Величины описательных статистик для шкаловых параметров у исследуемых пациентов, проопретиро-ванных с применением разработанного нами метода, представлены в табл. 1. Исходные характеристики пациентов до выполнения лечения: по шкале FFI отмечена высокая медианная величина, свидетельствовавшая о значительных ограничениях функциональных и повседневных возможностей пациентов. Это также подтверждается зарегистрированными низкими медианными величинами по шкалам AOFAS Ankle-Hindfoot, EFAS и высокими значениями медианы болевых ощущений по VAS в 60 мм (табл. 1), что говорит о наличии выраженных функциональных ограничений и одновременно выраженных болевых ощущениях, а также об их негативном влиянии на общее самочувствие пациентов.
Исходы хирургического лечения на момент завершения участия пациентов в исследовании характеризовались значительным улучшением показателей по всем анализируемым шкалам (табл. 1). Величина медианы по шкале EFAS возросла почти в 2,5 раза относительно исходного значения, — до 34,0 [33,00; 38,00] баллов (Z-score = –3,182; p = 0,0002). По шкале AOFAS Ankle-Hindfoot медиана значений возросла в 1,6 раза, — до 80,0 [76,00; 91,00] баллов (Z-score = –3,184; p = 0,0002). По шкале FFI медианные показатели улучшились в 1,57 раза, — до 38,0 [34,00; 47,00] баллов (Z-score = –3,180; p = 0,0002).
Болевые ощущения пациентов по шкале VAS также значительно снизились: от исходной характеристики «умеренная боль» субъективные болевые ощущения уменьшились вдвое к значению «слабая боль» в виде медианной величины 30,0 [20,00; 30,00] мм (Z-score = –2,952; p = 0,001).
Таблица 1
Величины описательных статистик для шкаловых параметров в исследуемой популяции до и после лечения ( n = 13).
|
Шкала |
Период |
Величина баллов по шкалам |
|||||||
|
Среднее |
Станд. отклонение |
Max |
Min |
Мода |
Медиана |
Q1 |
Q3 |
||
|
EFAS |
до лечения |
13,0 |
4,74 |
23 |
5 |
15,0 |
14,0 |
11,00 |
15,00 |
|
после лечения |
35,2 |
5,55 |
43 |
22 |
34,0 |
34,0 |
33,00 |
38,00 |
|
|
AOFAS Ankle-Hindfoot |
до лечения |
48,9 |
11,46 |
80 |
32 |
45,0a |
49,0 |
42,00 |
52,00 |
|
после лечения |
81,6 |
12,22 |
102 |
56 |
76,0a |
80,0 |
76,00 |
91,00 |
|
|
FFI |
до лечения |
87,2 |
20,46 |
120 |
39 |
75,0 |
91,0 |
75,00 |
99,00 |
|
после лечения |
39,2 |
11,63 |
63 |
20 |
20,0a |
38,0 |
34,00 |
47,00 |
|
|
VAS |
до лечения |
62,3 |
18,78 |
100 |
30 |
50,0a |
60,0 |
50,00 |
70,00 |
|
после лечения |
25,4 |
16,13 |
50 |
0 |
30,0 |
30,0 |
20,00 |
30,00 |
|
Примечание : В выборке присутствуют несколько значений моды, показана наименьшая из них.
Необходимо отметить, что в некоторых случаях пациенты на момент начала исследования указывали наивысшие значения болевых ощущений по шкале VAS (90–100 мм, «нестерпимая боль») в связи с повреждением обеих пяточных костей. В таких случаях снижение болевой компоненты после хирургического лечения могло быть ещё более выраженным, что должно позитивным образом отразиться на качестве жизни пациентов.
В качестве клинического примера использования разработанной нами технологии представляем результаты лечения пациента с посттравматической деформацией пяточной кости 4 типа по Zwipp – Rammelt через 12 мес. после выполненного хирургического вмешательства.
Пациент 53 лет, трудоспособного возраста, без вредных привычек, занятый физическим трудом, нормостенического телосложения (вес — 95 кг, рост — 195 см; ИМТ — 25,8 кг/м², что соответствует верхней границе нормы), ведет активный образ жизни, связанный с регулярным физическим трудом. Профессиональная деятельность пациента (строитель) предполагает систематические тяжелые физические нагрузки, что обуславливает повышенные требования к состоянию опорно-двигательной системы.
Из анамнеза хронических заболеваний выявлено: гипертоническая болезнь I степени с риском сердечно-сосудистых осложнений 4; постоянная форма фибрилляции предсердий; гастроэзофагеальная рефлюксная болезнь; пациент получает постоянную терапию препаратом Конкор в дозировке 5 мг 1 раз в сутки; в 2002 г. проведен остеометаллосинтез перелома малоберцовой кости левого голеностопного сустава.
В 2018 г. пациент получил оскольчатый внутрисуставной перелом левой пяточной кости в результате бытовой травмы (падение с высоты трех метров). По поводу данного повреждения проведено хирургическое лечение в одной из клиник по месту жительства, — выполнена открытая репозиция отломков левой пяточной кости с внутренней фиксацией металлоконструкциями. Послеоперационный период протекал без осложнений. В течение 8 недель осуществляли внешнюю иммобилизацию оперированной конечности с полной разгрузкой. После завершения иммобилизации пациент начал дозированную нагрузку на нижнюю конечность. В рамках реабилитационного лечения пациенту проводили физиотерапевтические процедуры, массаж и лечебную физкультуру в условиях поликлиники по месту жительства. Однако в течение года после проведенной операции значимого улучшения состояния пациента отмечено не было: сохранялись болевой синдром и отек, а также наблюдалось прогрессирование вальгусной деформации заднего отдела левой стопы.
Спустя год после хирургического вмешательства пациент обратился в Центр хирургии стопы ГКБ им. С.С. Юдина для проведения дальнейшего обследования и лечения, направленного на улучшение качества жизни, которое ограничивало его профессиональную деятельность и повседневную физическую активность.
На момент обращения пациент предъявлял жалобы на выраженный болевой синдром в заднем отделе левой стопы, локализующийся в области подтаранного сустава и полюса малоберцовой кости, а также на снижение функциональной активности. Способность к самостоятельному передвижению была не более 3000 шагов в день, после чего пациент был вынужден принимать нестероидные противовоспалительные препараты для снижения болевого синдрома. Пациент также стал отмечать прогрессирующее ограничение тыльного сгибания в левом голеностопном суставе и дискомфорт при подборе и ношении стандартной обуви, что было обусловлено сохраняющейся деформацией заднего отдела левой стопы (рис. 4). Указанные жалобы свидетельствовали о сохранении функциональных нарушений в левой стопе, требующих углубленного диагностического исследования и комплексного нетривиального подхода к определению дальнейшей тактики лечения.
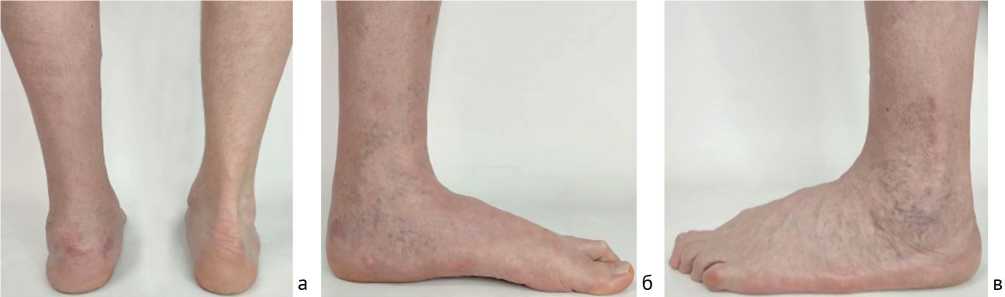
Рис. 4. Внешний вид левой стопы пациента: а — вид сзади (вальгусная деформация заднего отдела левой стопы); б — внутренняя поверхность (посттравматическое плоскостопие); в — наружная поверхность (отёк мягких тканей в пяточно-малоберцовой области) [16]
Пациенту проведено рентгенологическое исследование, по результатам которого выявлены: посттравматический остеоартроз подтаранного сустава левой стопы (3 стадия по Kellgren – Lawrence); отрицательный угол Белера, указывающий на нарушение анатомии пяточной кости; «горизонтализация»
таранной кости и снижение таранно-пяточной высоты, обусловленные посттравматическими изменениями; консолидированный перелом левой пяточной кости 4 типа по Zwipp – Rammelt с фиксацией винтами и сращением фрагментов в положении смещения; консолидированный перелом малоберцовой кости, фиксированный металлоконструкцией (пластина и винты) после травмы 2002 г. Феномен «горизонтализации» таранной кости стал причиной прогрессирующего ограничения тыльного сгибания в левом голеностопном суставе, что привело к формированию переднего импиджмента в данной области (рис. 5).
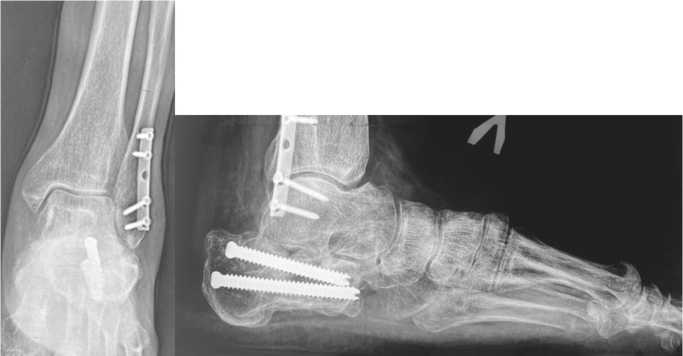
Рис. 5. Рентгенограммы левой стопы в прямой и боковой проекциях под нагрузкой весом тела
Для уточнения хода линий перелома, взаиморасположения и степени консолидации фрагментов пяточной кости пациенту выполнена МСКТ левой пяточной кости, в ходе которой подтвержден исходный суставно-депрессионный характер перелома, выраженный пяточно-малоберцовый конфликт, а также уточнены форма и взаиморасположение консолидированных фрагментов пяточной кости и металлоконструкций (рис. 6).
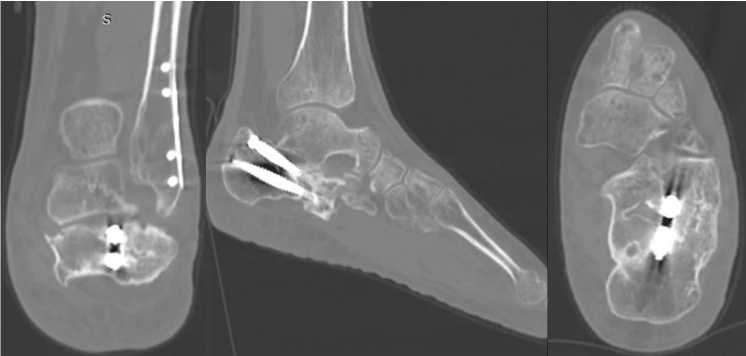
Рис. 6. МСКТ левой стопы в коронарной, саггитальной и аксиальной плоскостях [16]
По результатам проведенных диагностических мероприятий пациенту установлен следующий окончательный диагноз: Посттравмтический деформирующий остеоартроз левого подтаранного сустава 3 стадии по Kellgren – Lawrence. Консолидированный в порочном положении перелом левой пяточной кости 4 типа по Zwipp – Rammelt. Консолидированный перелом малоберцовой кости левого голеностопного сустава в условиях фиксации блокируемой пластиной. Фиксированная вальгусная деформация левой пяточной кости с пяточно-малоберцовым конфликтом. Передний импиджмент левого голеностопного сустава. Контрактура левого голеностопного сустава.
После постановки окончательного диагноза определены показания к хирургическому вмешательству, которое включало удаление металлоконструкций, ремоделирующую остеотомию пяточной кости с одновременным подтаранным артродезом, внутреннюю фиксацию винтами и костную аутопластику, чрескожную ахиллотомию по Вульпиусу. Однако в процессе предоперационного планирования возникли определённые сложности, связанные с идентификацией линий ранее перенесённого перелома пяточной кости. Это, в свою очередь, создавало потенциальные трудности в точном воспроизведении запланированных линий фигурной остеотомии в условиях операционной, что могло повлиять на длительность и точность выполнения хирургического вмешательства.
Для углубленного изучения пространственных характеристик фрагментов пяточной кости была изготовлена её пластиковая модель на основе трёхмерной реконструкции с использованием технологии 3D-печати. Данный подход позволил применить визуально-тактильный метод анализа, способствующий более детальному пониманию повреждения (рис. 7).
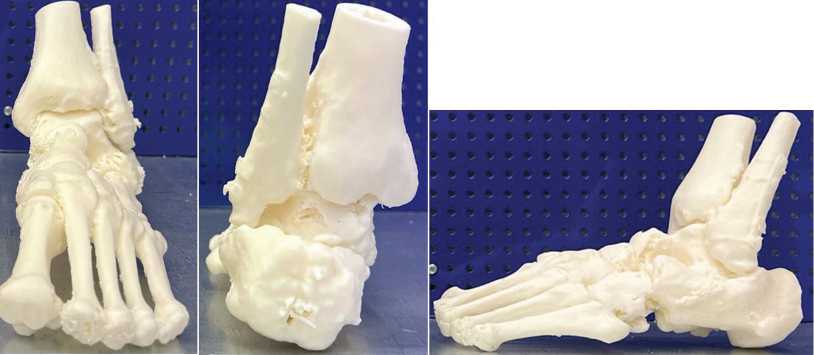
Рис. 7. 3D-модель повреждённой левой стопы, изготовленная из пластика: вид спереди, сзади и сбоку
На основе модели поврежденных костных структур стопы выявлены латеральный пяточно-малоберцовый импиджмент и вальгусная деформация заднего отдела левой стопы, а также сформулированы показания к хирургическому лечению: ремоделирующая остеотомия левой пяточной кости, корригирующий подтаранный артродез, внутренняя фиксация металлическим конструкциями, костная аутопластика дефектов пяточной кости, ахиллотомия по Вульпиусу. Объем хирургического вмешательства обусловлен необходимостью коррекции деформации заднего отдела левой стопы и латерального пяточно-малоберцового конфликта, устранения переднего импиджмента в левом голеностопном суставе, которые не только вызывают болевой синдром, но и создают неудобства в повседневной жизни пациента, препятствуя ношению и подбору стандартной обуви, и в совокупности значительно снижают качество жизни.
Непосредственно при предоперационном планировании отмечены значительные трудности при анализе хода первичных, вторичных и третичных линий сращения пяточной кости на месте бывших линий перелома, обычно легко визуализируемых даже при консолидированных линиях перелома, что является основой планирования ремоделирующей остеотомии. В связи с этим, в силу предполагаемых трудностей выполнения остеотомии, принято решение создать индивидуальный резекционный шаблон, чтобы нивелировать трудности и ошибки определения линий сращения в ране на фоне консолидации кости и ранее проведенной операции на ней.
После изготовления индивидуального резекционного блока пациенту выполнено оперативное вмешательство с применением разработанного нами метода, в ходе которого достигнута планируемая коррекция деформации (рис. 8). Учитывая выраженное натяжение ахиллова сухожилия после репозиции костных фрагментов, пациенту осуществлена чрескожная ахиллотомия по Вульпиусу, в результате чего удалось достичь практически полного восстановления объема движений в левом голеностопном суставе.
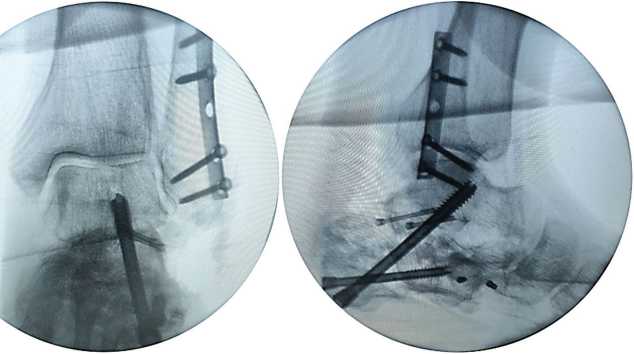
Рис. 8. Интраоперационный ЭОП-контроль в передне-задней и боковой проекциях
Коррекция деформации пяточной кости выполнена в соответствии с предоперационным планированием. Положение костных фрагментов и установленной металлоконструкции оценено как удовлетворительное.
Послеоперационный период у пациента протекал без осложнений, рана зажила первичным натяжением, швы сняты на 21-й день после операции. С учетом успешного заживления раны и устранения послеоперационного отека гипсовая повязка заменена на циркулярную полимерную с продолжением иммобилизации сроком на два месяца. По истечении этого периода пациенту проведен контрольный осмотр, включающий оценку рентгеновских снимков и данных МСКТ оперированной левой пяточной кости. Проведенные диагностические мероприятия подтвердили успешное костное сращение артифи-циального перелома левой пяточной кости, формирование подтаранного костного блока и стабильное положение металлоконструкций. После этого пациенту была разрешена дозированная нагрузка на оперированную конечность и назначено восстановительное-реабилитационное лечение, включавшее в себя физиотерапию, массаж и лечебную физкультуру в условиях реабилитационного центра.
В течение месяца осевая нагрузка на конечность была полностью восстановлена, что позволило пациенту вернуться к трудовой деятельности. Динамическое наблюдение за пациентом продолжали, окончательный результат лечения оценен через 12 месяцев после операции. На контрольном осмотре отмечено сохранение достигнутой коррекции заднего отдела левой стопы, отсутствие латерального пяточно-малоберцового импиджмента, восстановление угла отклонения таранной кости, угла наклона пяточной кости, угла Мири, лодыжечного роста и ширины пяточной кости (рис. 9, а). Результаты МСКТ демонстрировали консолидированный артифициальный перелом левой пяточной кости с формированием подтаранного костного блока в условиях фиксации винтами, а также консолидированный перелом малоберцовой кости в условиях фиксации блокируемой пластиной (рис. 9, б).
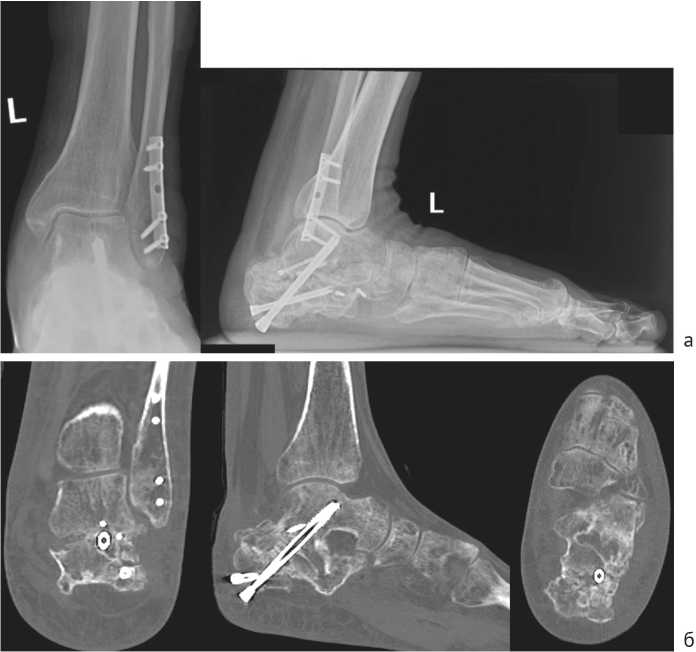
Рис. 9. Результаты рентгенографии и МСКТ визуализации левой стопы пациента через 12 мес. после оперативного вмешательства: рентгенограммы в прямой и боковой проекциях, выполненная в условиях нагрузки весом тела (а), МСКТ-реконструкция в коронарной, сагиттальной и аксиальной плоскостях (б)
Для визуальной оценки результатов хирургического лечения выполнена трехмерная реконструкция левой стопы на основе данных МСКТ, проведенной через 12 месяцев после оперативного вмешательства. На основании этих данных методом аддитивного производства (3D-печати) изготовлена пластиковая модель стопы, которую сравнили с исходной пластиковой моделью, напечатанной до проведения хирургического лечения на этапе предоперационного планирования (рис. 10). Наблюдали коррекцию латерального пяточно-малоберцового импиджмента и устранение вальгусной деформации заднего отдела стопы. Фотографии моделей левой стопы демонстрируют увеличение «лодыжечного роста» на 10 мм по сравнению с предоперационной моделью (рис. 10, б).

Рис. 10. Фотографии моделей левой стопы: а — вид сбоку до оперативного вмешательства; б — вид сбоку спустя 12 мес. после операции; в — вид спереди обеих моделей (слева — контрольная послеоперационная модель оперированной стопы, справа — предоперационная модель)
В ходе сопоставления исходной и послеоперационной моделей стопы величины измеренных топографо-анатомических параметров были приближены к значениям, соответствующим анатомической норме на здоровой контралатеральной конечности (табл. 2).
Таблица 2
Оценка анатомических параметров стопы
|
Параметры |
Задний отдел левой (поврежденной) стопы |
Задний отдел правой (здоровой) стопы |
|
|
до операции |
через 12 мес. после операции |
||
|
Угол отклонения таранной кости, ° |
11 |
20 |
22 |
|
Угол наклона пяточной кости, ° |
11 |
16 |
18 |
|
Угол Мири, ° |
9 |
4 |
2° |
|
Таранно-пяточная высота, мм |
67 |
73 |
76 |
|
Ширина пяточной кости, мм |
53 |
43 |
34 |
|
Лодыжечный рост, мм |
35 |
45 |
46 |
Достигнутые послеоперационные результаты свидетельствуют о значимом улучшении состояния поврежденной стопы по сравнению с исходными значениями, полученными до проведения корригирующего реконструктивного вмешательства на левой пяточной кости (табл. 3). На момент контрольного осмотра через 12 месяцев после операции пациент демонстрировал высокий уровень двигательной активности, совершая до 12 700 шагов в день. Пациент смог вернуться к обычной трудовой деятельности, что также косвенно характеризует позитивные изменения в качестве его жизни.
Таблица 3
Оценка клинического и функционального состояния левой стопы пациента
|
Шкала/Опросник |
Оценка, баллы |
|
|
до операции |
через 12 мес. после операции |
|
|
AOFAS Ankle-Hindfoot |
45 |
76 |
|
EFAS |
12 |
22 |
|
FFI |
101 |
50 |
|
VAS |
5 |
2 |
Ни у кого из 13 исследуемых пациентов осложнений не отмечено, однако у одного пациента наблюдали заживление послеоперационной раны вторичным натяжением вследствие поверхностного некроза кожи, которое было купировано в течение одного месяца.
ОБСУЖДЕНИЕ
Хирургическое лечение пациентов с посттравматической деформацией пяточной кости является сложной задачей. Эффективно оказывать помощь этой категории пострадавших затруднительно не только в условиях травматологического, но и ортопедического отделений при современной структуре специализированной травматолого-ортопедической помощи. Улучшение результатов лечения данной категории пациентов именно в условиях специализированного центра хирургии стопы и голеностопного сустава объясняется организационными технологиями учреждения, наличием у узкопрофильных специалистов особых знаний биомеханики стопы, диагностических и лечебных приемов, необходимого опыта, креативного и нетривиального подходов к лечению [21].
Поэтому общепринятым является мнение, что если пациенты с последствиями переломов пяточной кости средней тяжести (1-3 типа по Zwipp – Rammelt) могут быть успешно излечены общеизвестными методами (дистракционный подтаранный артродез или подтаранный артродез in situ ), то пациенты с последствиями повреждений 4–5 типа по Zwipp – Rammelt требуют индивидуального подхода и совершенно иных технических приемов и операций для коррекции.
Необходимо подчеркнуть, что такого рода поражения весьма редки. В исследовании H. Zwipp et al., охватившем 245 пациентов с переломами пяточной кости, было всего 12 % пациентов с последствиями повреждений 4 типа по Zwipp – Rammelt и 7 % пациентов с последствиями повреждений 5 типа, т.е. 29 и 3 пациента соответственно [22]. На этом фоне наша выборка из 13 пациентов с аналогичными вариантами повреждений выглядит достаточно репрезентативной для гипотезопорождающего исследования, с учетом редкости таких заболеваний и невозможности рандомизации ввиду неэтичности формирования групп сравнения с вариантами хирургических вмешательств, заведомо уступающими по ожидаемым исходам лечения .
Многие авторы при лечении данной категории пациентов предлагают операцию, сочетающую подтаранный артродез с остеотомией Дуайера, что приемлемо при повреждениях 2–3 типа, но ведет к формированию «зигзагообразной» деформации пяточной кости при повреждениях 4–5 типа. Более того, формирование варусной деформации пяточной кости, описанное как типичное осложнение [13], по нашему опыту, может закончиться невозможностью ушивания операционной раны. Выходом из сложившейся ситуации может быть выделение пациентов с последствиями повреждений 4–5 типа по Zwipp – Rammelt в особую группу и применение по отношению к ним особых приемов диагностики и лечения. Впервые это озвучил M.M. Romash, предложив в 1993 г. оригинальную остеотомию пяточной кости вдоль первичной линии перелома, что для того времени было достижением, действительно имеющим научно-практическое значение [10].
Однако линии консолидации фрагментов сложны и порой проходят в разных направлениях, формируя типичные варианты переломов. Эта особенность является одновременно и проблемой при планировании хирургического вмешательства, так как спустя один год и далее по времени от момента травмы линии перелома становятся невидимыми, вследствие чего у хирурга во время операции нет ориентиров для проведения остеотомий. Но поскольку на компьютерных томографических изображениях эти линии видны, то привлечение результатов томографии к предоперационному планированию остеотомий позволяет обойти вышеназванную проблему, а одновременное использование индивидуально изготовленных резекционных блоков позволяет корректировать направление и глубину остеотомии уже непосредственно в операционной ране. Опираясь на этот факт, мы предложили оригинальную операцию ремоделирующей остеотомии пяточной кости, которую иногда (по показаниям) проводим в сочетании с подтаранным артродезом [14] и успешно используем с 2009 г. через 8–12 месяцев после травмы, пока линии консолидации фрагментов остаются доступными для идентификации [15].
Наше исследование, связанное с необходимостью повышения точности проведения фигурных остеотомий пяточной кости и приведения их в точное соответствие с запланированными анатомическими ориентирами при предоперационном планировании, в конечном счете, привело к созданию метода хирургического лечения с применением индивидуально изготавливаемых резекционных шаблонов, запатентованного нами в Российской Федерации [16].
Есть литературные данные об использовании резекционных блоков в подобной ситуации. J.Y. ee et al. при посттравматической деформации пяточной кости 4 типа по Zwipp – Rammelt изготовили индивидуальный резекционный шаблон, который использовали при операции с достаточно хорошим клиническим и рентгенологическим результатами [23]. К недостаткам способа коллег из Сингапура относятся отсутствие возможности неподвижной фиксации шаблона во время выполнения манипуляций и фиксации угла атаки лезвия осциллирующей пилы, а также ограничение выполнения резекции одной плоскостью. Мы учли данные недостатки, внедрив в шаблон несколько плоскостей опила, точки для его фиксации и запрограммированные направления для проведения остеотомий [16]. Определение на этапе предоперационного планирования линий консолидации делает возможным выполнить остеотомии пяточной кости по «старым» линиям переломов и исправить многоплоскостную деформацию заднего отдела стопы. Мы считаем, что вправление смещенных костных фрагментов и выполнение подтаранного артродеза в функционально выгодном анатомичном положении улучшает результаты лечения пациентов.
Ввиду отсутствия в нашем исследовании группы сравнения сопоставление функциональных результатов возможно лишь с опубликованными результатами лечения данной категории пациентов. Так, в систематический обзор T. Schepers et al. [24] включены результаты 21 исследования (средний срок наблюдения — 40 месяцев) суммарно 456 пациентов с поздними осложнениями консолидированных оскольчатых внутрисуставных переломов пяточной кости со смещением фрагментов, которым выполнен артродез подтаранного сустава с костной пластикой и дистракцией (в 93 % случаев как спасательное вмешательство). Функциональные исходы по модифицированной шкале AOFAS на финальном этапе наблюдения в среднем составили 73 балла (диапазон значений варьировал от 64 до 83 баллов). Почти все исследования, включенные в данный обзор, являлись ретроспективным описанием серии случаев с уровнем доказательности IV. Артродез подтаранного сустава с костной пластикой и дистракцией выполнен в 93 % случаев.
В нашем исследовании на момент послеоперационного наблюдения пациентов зарегистрированы величины по шкале AOFAS-Hindfoot с медианой 80,0 [76,00; 91,00] баллов (Z-score = –3,184; p = 0,0002), что даже превысило опубликованные T. Schepers et al. [24] объединенные средние значения по шкале AOFAS. Необходимо отметить, что величина минимальной клинической значимости изменений по шкале AOFAS для такого рода поражений в мировой практике не определена, поэтому сделать однозначный вывод о том, насколько существенной может быть разница в 7 баллов, не представляется возможным.
Мы пришли к заключению, что пациентам с повреждениями 4 типа по Zwipp – Rammelt целесообразно при сохранном хряще выполнять открытую репозицию и внутреннюю фиксацию с коррекцией деформаций (при повышенном риске осложнений), а при разрушенном суставе — первичный артродез с остеотомией. При этом многоэтапная реконструкция предпочтительнее при тяжелых деформациях, а корригирующая остеотомия критична для восстановления биомеханики.
Вместе с тем, M. Qiang et al. [25] признают, что первичный артродез (подтаранный или тройной) рекомендуется при невосстановимых повреждениях хряща, но также акцентируют внимание на том, что переломы пяточной кости 4 типа (тяжелые внутрисуставные, с деформацией) требуют точной анатомической реконструкции для восстановления функции подтаранного сустава, а современные методы хирургического лечения (минимально инвазивный остеосинтез, 3D-навигация) улучшают точность репозиции.
Таким образом, предложенный нами способ позволяет добиться не только повышения клинической эффективности, но и более предсказуемых исходов лечения пациентов с посттравматической деформацией при повреждениях 4 типа по Zwipp – Rammelt. С учетом этого, применение индивидуальных резекционных шаблонов при выполнении ремоделирующей остеотомии пяточной кости у данной категории пациентов является оправданным, поскольку клинические и прогностические исходы лечения при иных вариантах хирургической тактики, описанных в литературе, будут уступать предложенному авторами способу лечения.
Ограничения исследования
Основным ограничением исследования является относительно небольшая выборка пациентов, что связано с редкой распространенностью изучаемого типа повреждений. В связи с этим исследование спланировано как гипотезопорождающее проспективное исследование серии клинических случаев, не предусматривающее группы сравнения и расчет статистической мощности. Поэтому основной акцент сделан на приведении описательных статистик и сравнении результата до и после лечения пациентов, что может помочь в расчете размера необходимых выборок для исследований такой категории пациентов в будущем.
Вторым ограничением мы считаем отсутствие групп сравнения, вызванное невозможностью выполнения рандомизации ввиду неэтичности формирования групп по вариантам хирургических вмешательств, заведомо уступающим по ожидаемым исходам лечения.
ЗАКЛЮЧЕНИЕ
Применение аддитивных технологий при реконструктивных вмешательствах на пяточной кости позволяет создавать точные 3D-модели поврежденной стопы, что способствует детальному анализу пространственно-геометрической структуры деформации и разработке оптимальной стратегии ее коррекции. Создание индивидуальных резекционных блоков для выполнения прецизионных остеотомий в соответствии с предоперационным планом более точно восстанавливает анатомию поврежденной пяточной кости. Анализ исходов хирургического лечения демонстрирует значительное улучшение функциональных и болевых показателей по шкалам EFAS, AOFAS Ankle-Hindfoot, FFI и VAS. Значительное снижение степени болевого синдрома у пациентов с исходно максимальными болевыми ощущениями, несомненно, позитивно сказывается на качестве их жизни.


