К вопросу о нефрэктомии у вольных с терминальной стадией почечной недостаточности и острым пиелонефритом
Автор: Лысенко М.А., Вторенко В.И., Трушкин р Н., Лубенников А.Е.
Журнал: Московский хирургический журнал @mossj
Рубрика: Клинические исследования
Статья в выпуске: 3 (49), 2016 года.
Бесплатный доступ
В настоящее время нет четких рекомендаций по выполнению нефрэктомии у больных с острым пиелонефритом и терминальной стадией хронической почечной недостаточности (ТхПН). Особенно это актуально у пациентов, у которых причиной ТхПН явилось урологическое заболевание или аномалия развития мочевой системы. В случае гнойной формы пиелонефрита лечебная тактика не вызывает сомнений. Однако остается ряд не решенных вопросов. Следует ли таким больным проводить превентивную одномоментную билатеральную нефрэктомию? В случае рецидивирующего течения пиелонефрита без явных признаков гнойной формы, показана ли им нефрэктомия? И если решается вопрос об оперативном лечении, необходимо удалять одну почку или обе, разграничивать ли две операции во времени или нет? В данной статье мы попытались ответить на эти вопросы на основании собственного опыта.
Т-хпн. активное течение пиелонефрита. сепсис. билатеральная нефрэктомия
Короткий адрес: https://sciup.org/142211714
IDR: 142211714 | УДК: 617-089.844
On the question of nephrectomy in patients with end-stage renal failure and acute pyelonephritis
Currently, there are no clear recommendations for performing nephrectomy in patients with acute pyelonephritis and terminal stage of chronic renal failure (TxPN). This is especially true in patients whose cause of TNF is a urological disease or an abnormality of the development of the urinary system. In the case of purulent form of pyelonephritis, medical tactics are unquestionable. However, a number of unresolved issues remain. Should such patients carry out preventive one-stage bilateral nephrectomy? In the case of a recurrent course of pyelonephritis without obvious signs of a purulent form, is it shown by a nephrectomy? And if the question of surgical treatment is solved, it is necessary to delete one kidney or both, whether to delineate between two operations in time or not? In this article, we tried to answer these questions on the basis of our own experience.
Текст научной статьи К вопросу о нефрэктомии у вольных с терминальной стадией почечной недостаточности и острым пиелонефритом
Билатеральная нефрэктомия широко выполняется у пациентов с Т-ХПН в качестве подготовке к трансплантации почки. Это относительно безопасная процедура, количество осложнений не превышает 5%, что обусловлено проведением операции у хорошо обследованных больных, находящихся в удовлетворительном состоянии [1, 2]. Показания к удалению собственных почек у диализпотребных пациентов, которым не планируется трансплантация очень ограничены, так как считается, что собственные почки выполняют остаточную функцию по обмену кальция, фосфора, продуцируют эритропоэтин, ренин, выделяют воду из организма, что благоприятным образом влияет на гомеостаз [3, 4]. Вопрос о нефрэктомии встает только при развитии каких-либо осложнений: инфекционно-воспалительные, онкологические, макрогематурия, выраженная протеинурия, злокачественная вазоренальная гипертензия. Наиболее актуальным является развитие активного пиелонефрита. Иммуносупрессия и ареактивность, обусловленные почечной недостаточностью и проведением заместительной почечной терапией [5], создают благоприятные условия для развития гнойной формы пиелонефрита у больных с предрасполагающими факторами. Это, как правило, пациенты у которых к развитию Т-ХПН привели урологические заболевания (МКБ, нарушение оттока мочи из почек по разным причинам), пациенты с поликистозом. При выполнении билатеральной нефрэктомии в связи с активным пиелонефритом у таких пациентов послеоперационная летальности резко возрастает по сравнению с результатами оперативного лечения в «холодном периоде» Так в исследовании S. Ohshima и соавт. смертность после билатеральной нефрэктомии у больных с поликистозом и осложненными кистами (нагноение, кровоизлияние) составила 35% [6]. Lazarus и соавт., доложили о 15 больных, которым выполнена била- теральная нефрэктомия в связи с нагноением в кистах поликистозных почек, 8 пациентов погибли в раннем послеоперационном периоде [7].
Материалы и методы
В период с марта 2014 по сентября 2015 г. нами выполнена одномоментная билатеральная нефрэктомия у 15 (I группа), этапная билатеральная нефрэктомия у 4 (II группа), односторонняя нефрэктомия у 7 пациентов (III группа). Этапная нефрэктомия проводилась следующим образом: вначале удалялась почка с более выраженным поражением, затем вторая почка. Интервал между вмешательствами составил в среднем 13 дней (медиана 10).
Показанием к оперативному лечению во всех случаях было активное течение хронического пиелонефрита, у 8 больных имел место сепсис. Программный диализ получали 13 пациентов (у 2-х — перитонеальный), у 13 больных гемодиализ проводился не более 1 мес. до операции. Причиной развития Т-ХПН в I группе явился поликистоз почек у 6, МКБ у 6, уретерогидронефротическая трансформация с обеих сторон у 2 (в одном случае на фоне нейрогенного мочевого пузыря, в другом — в следствии рака мочевого пузыря) и СД 1 типа у 1 больного. Во II группе заболевания, приведшие к Т-ХПН, распределились следующим образом: поликистоз у 3, МКБ у 1 больного, а у пациентов III группы — поликистоз у 4, МКБ у 1 и у 2 пациентов уретерогидро-нефротическая трансформация (в одном случае после операции Штудера, в другом — в следствии инфравезикальной обструкции на фоне аденомы простаты).
Необходимо отметить, что подавляющее большинство больных были направлены из других лечебных учреждений, где получали консервативное лечение, в том числе антибактериальную терапию препаратами широкого спектра действия, многим выполнялись малоинвазивные вмешательства, направленные на восстановление оттока мочи, дренирование кист.
При поступлении в стационар пациентам проводился полный комплекс дообследования, включающий КТ почек с контрастированием, а при наличии поликистоза почек выполняли МРТ. Дифдиагностика проводилась преимущественно между катетер-ассоциированной инфекцией кровотока (при наличии сосудистого катетера для гемодиализа), инфекционным эндокардитом, пневмонией.
Подготовка к оперативному лечению предусматривала коррекцию анемии путем проведения гемотрансфузий, гипопротеинемии, проведение сеанса гемодиализа накануне операции без гепарина, при наличии выраженной септической интоксикации выполнялась экстракорпоральная детоксикация на аппарате Prisma.
Хирургическое вмешательство выполнено из лапаро-томного доступа у 10, люмботомия по Федорову у 13, и у 3 пациентов лапароскопия. Характеристика больных представлена в таблице № 1.
Для оценки статистической значимости влияния фактора на исход оценивали относительный риск (ОР), нижнюю и верхнюю границы доверительного 95% интервала (95% ДИ). Если оба значения ДИ находились по одну сторону от 1, или, другими словами, доверительный интервал не включает 1, то делался вывод о статистической значимости выявленной связи между фактором и исходом с вероятностью ошибки p<0,05.
Результаты
Среднее время при выполнении билатеральной нефрэктомии составило 160 мин, при односторонней нефрэктомии — 80 мин. Наиболее частым интраоперационным осложнением была кровопотеря более 500 мл, потребовавшая проведения гемотрансфузии. Данное осложнение отмечено у 11 пациентов, при этом у 6 больных с поликистозом почек. Во время операции в одном случае повреждена нижняя полая вена и еще в одном — толстый кишечник в области селезеночного изгиба. В обоих случаях выполнялась билатеральная нефрэктомия по поводу нагноения в кистах поликистозных почек, при этом размеры почек были более 30х20х10 см. Самым частым осложнением в раннем послеоперационном периоде была гипотензия в первые сутки после операции. Наиболее часто гипотензия развивалась у больных с одномоментной билатеральной нефрэктомией — 70%. По-видимому, снижение АД при одномоментной билатеральной нефрэктомии связано с большой травматичностью операции, увеличением кровопотери, увеличением длительности пособия, изменением в работе ренин-ангиотензиновой системе. Нагноение в области послеоперационной раны отмечено у 10 пациентов, псевдомембранозный колит у 5 больных, при этом у одного пациента он привел к летальному исходу, на вскрытии выявлены глубокие язвы с перфорацией и фокальные некрозы. В первые сутки после операции кровотечение наблюдали у 3 пациентов (все перенесли одномоментную билатеральную нефрэктомию, двое — по поводу поликистоза). У одной больной ограничились консервативным лечением, у другого пациента кровотечение потребовало ревизии послеоперационной раны, при этом явных источников не выявлено, кровотечение носило диффузный характер, в третьем случае больная скончалась через 10 часов после вмешательства, ревизия не выполнялась, на вскрытии также явных источников не обнаружено, лигатуры на сосудистых ножках состоятельные.
Морфологически активное течение пиелонефрита подтверждено у 24 пациентов, в двух случаях имел место хронический пиелонефрит без признаков активности. Гнойная форма пиелонефрита выявлена у 21 больного, двустороннее поражение было у 7 пациентов и одностороннее у 14 больных. КТ с контрастированием и МРТ показали высокую чувствительность (90%).
В I группе летальность в раннем послеоперационном периоде (в среднем через 9.3 суток) составила 60%, во II группе — 75% (один пациент скончался через 1.5 часа после второго этапа поочередной нефрэктомии, другой через 1 мес, третий через 3 недели). В III группе в течение от 2 до 6 мес наблюдения летальных исходов не было, все больные выписаны из стационара в удовлетворительном состоянии с перспективой нефрэктомии с контрлатеральной стороны.
Мы сравнили умерших и живых пациентов с целью определения факторов риска летального исхода (табл. № 2). Статистически достоверными предикторами неблагоприятного исхода являлись: сепсис, антибактериальная терапия препаратами широкого спектра в предоперационном периоде, программный диализ. Все умершие больные имели как минимум два фактора риска. Как видно из табл. № 1, наличие двустороннего гнойного пиелонефрита, лапаротомия хотя и не получили статистическую достоверность, тем не менее, близки к этому (нижняя граница 95% интервала приближается к 1), вероятно эти признаки можно рассматривать как факторы негативного исхода. Такие показатели как возраст, объем оперативного лечения (кроме пациентов с поликистозом почек), интра-, послеоперационные осложнения достоверно не влияли на исход.
Отдельно хотелось бы остановиться на пациентах с по-ликистозом почек. Таких больных было большинство — 13
человек. Одномоментная билатеральная нефрэктомия выполнена у 6 пациентов. В раннем послеоперационном периоде, в среднем через 13 суток, скончалось пятеро. У первой пациентки причиной смерти стал абдоминальный сепсис (интраоперационно поврежден толстый кишечник, выполнена левосторонняя гемиколэктомия, трасверзостомия), у второй больной развилось профузное кровотечение на фоне ДВС-синдрома, в третьем случае имел место тяжелый псевдомембранозный колит, в четвертом — нагноение подпеченочной гематомы, которая была неоднократно дренирована и санирована. У пятой пациентки имелось прогрессирование сепсиса, при этом на аутопсии гнойных очагов в ложах почек и в экстраренальных областях не выявлено. Этапная нефрэктомия выполнена у 3 пациентов, скончалось двое от прогрессирования сердечно-сосудистой недостаточности на фоне сепсиса. Необходимо отметить, что двустороннее нагноение в кистах почек у умерших пациентов морфологически подтверждено только у 4 больных (57%), т.е. у тр ех больных можно было ограничится односторонней нефрэктомией. Односторонняя нефрэктомия проведена в 4 случаях, все пациенты живы. Таким образом, говоря о пациентах с поликистозом почек, помимо вышеуказанных факторов риска летального исхода, одномоментную билатеральную нефрэктомию надо рассматривать как существенный предиктор плохого прогноза. Интересным оказался факт,
Таблица 1
Распределение пациентов в зависимости от ретроспективно анализируемых характеристик
|
Анализируемый фактор |
I группа (15 больных) |
II группа (4 пациента) |
III группа (7 пациентов) |
|
Возраст более 60 лет |
8 |
2 |
5 |
|
Поликистоз почек |
6 |
3 |
4 |
|
Программный диализ |
8 |
2 |
3 |
|
Предшествующее стационарное лечение по поводу активного пиелонефрита |
12 |
3 |
4 |
|
Антибактериальная терапия более 2 недель до операции |
12 |
3 |
4 |
|
Карбапенемы/цефоперазон сульбактам до операции |
6 |
2 |
1 |
|
Малоинвазивное вмешательство на почках до операции |
8 |
2 |
2 |
|
Сепсис |
6 |
2 |
- |
|
Гнойный пиелонефрит двусторонний |
5 |
2 |
- |
|
Гнойный пиелонефрит односторонний |
7 |
1 |
6 |
|
Лапаротомия |
8 |
2 |
- |
|
Люмботомия |
5 |
2 |
6 |
|
Лапароскопия |
2 |
- |
1 |
|
Продолжительность операции (мин) |
160 |
145 |
80 |
|
Интраоперационная кровопотеря более 500 мл |
8 |
1 |
2 |
|
Послеоперационное кровотечение |
2 |
1 |
- |
|
Нагноение в послеоперационной ране |
4 |
2 |
4 |
что у 4 из 7 умерших пациентов размер почек превышал 30х20х10 см.
Обсуждение
Программный гемодиализ, сепсис, предшествующая терапия антибиотиками «резерва» – значимые факторы летального исхода в послеоперационном периоде у пациентов с ТХПН и активным течением пиелонефрита на фоне урологического заболевания. У больных с поликистозом почек и нагноением в кистах помимо этих факторов, одномоментная билатеральная нефрэктомия и размер почек более 30х20х10 см. также являются предикторами летальности.
Одномоментное удаление обеих почек было обусловлено стремлением максимальной «санации» организма от инфекционных очагов в нефункционирующих органах, даже тогда когда патологический процесс превалировал с одной стороны. Такая тактика была основана на представлениях о патогенезе острого пиелонефрита, а именно тем фактом, что к концу 3-х — началу 4-х суток с момента возникновения острого пиелонефрита с одной стороны подобный воспалительный процесс развивается в противоположной почке [8].
Стремление одномоментно удалить обе почки не оправдало себя у тяжелых, септических пациентов. Вероятно, большая операционная травма, обширная раневая поверхность, особенно у пациентов с поликистозом почек (рис. № 1), способствующая резорбции отделяемого и интоксикации, усугубляет уже имеющуюся полиорганную недостаточность. Подобного мнения придерживается ряд авторов [9].
В связи с этим при наличии факторов риска летального исхода необходимо стремится к минимизации оперативного вмешательства, особенно это актуально у пациентов с поликистозом почек. Объем хирургического лечения может быть в подавляющем большинстве случаев определен по результатам КТ с контрастированием, либо МРТ у больных с поликистозом почек. При наличии одностороннего поражения у тяжелых пациентов необходимо ограничится только односторонней нефрэктомией.
В нашем исследовании из 19 пациентов, которым выполнена билатеральная нефрэктомия, морфологически (макроскопически и микроскопически) гнойная форма пиелонефрита верифицирована у 15, при этом только у 7 имело место двустороннее поражение, соответственно более чем в половине случаев можно было ограничиться односторонней нефрэктомией. Необходимо подчеркнуть, что эта информация не явилась для нас открытием после гистологического исследования. В 100% случаев степень и характер инфекционно-гнойного поражения почек были известны до операции по результатам лучевых методов диагностики. Хотелось бы еще раз подчеркнуть, выполняя одномоментную билатеральную нефрэктомию мы исходили из сообра- жений удалить явные и потенциальные очаги инфекции в органах, которые утратили свою основную функцию.
У 4 пациентов, у которых нельзя было исключить двусторонний гнойный пиелонефрит выполнена этапная билатеральная нефрэктомия в надежде на то, что удаление основного септического источника создаст условия для подготовке к второй нефрэктомии. Трое пациентов скончались после повторного вмешательства, при этом они имели изначальные факторы риска (сепсис, программный диализ, ранее получали терапию карбапенемами). У данного подхода есть отрицательная сторона, а именно, то что септический очаг в другой почке остается, и его негативное влияние может быть «катализировано» операцией пусть даже не такой обширной как одномоментная билатеральная нефрэктомия. Вероятно, необходима превентивная экстракорпоральная детоксикация в интервале между операциями и в послеоперационном периоде, а время между нефрэктомиями не должно превышать 2-3 суток. Этот аспект требует дальнейшего изучения.
Говоря о выборе доступа при выполнении нефрэктомии, считаем что при гнойном процессе в почке необходимо отдать предпочтение классическому доступу по Федорову, даже когда речь идет о билатеральной нефрэктомии, так как лапаротомия является практически достоверным предиктором летальности (табл. № 2). У пациентов, получающих перитонеальный диализ, люмботомия является доступом выбора. Ход оперативного вмешательства, окончание операции должны быть выполнены по принципам операции при гнойном процессе: необходимо использовать рассасывающийся шовный материал (но не кетгут) для профилактики лигатурных свищей, при наличие уретероги-дронефротической трансформации необходимо выполнять нефруретерэктомию с целью профилактики эмпиемы мочеточника, паранефральная клетчатка должна быть удалена в полном объеме, рана должна быть хорошо дренирована исключительно через кожный разрез, а не по средствам контрапертур.
При выборе доступа в случае поликистозных почек необходимо руководствоваться их размерами. При размерах менее 30х20х10 см. считаем, что люмботомия по Федорову через 11 межреберье или с резекцией 12 ребра создает нормальные условия для вмешательства, при больших размерах почек показано выполнение срединной лапаротомии.
При отсутствии гнойно-деструктивного пиелонефрита, паранефрита наиболее оптимальным вариантом является лапароскопическая нефрэктомия в том числе при поликистозных почках.
Следует подчеркнуть, что в связи с нахождением на программном гемодиализе у больных имеется склонность к кровотечению даже при нормальном анализе коагулограммы, возможно это обусловлено состоянием сосудистой стенки, капилляров. Поэтому любой, даже мелкий крово-
Таблица 2
Оценка факторов риска летального исхода (Статистически достоверные факторы выделены серым)
|
Признак |
Умершие (12 пациентов) |
Живые (14 пациентов) |
Относительный риск |
Нижняя граница 95% ДИ |
Верхняя граница 95% ДИ |
P |
|
Возраст более 60 лет |
7 |
8 |
1,02 |
0,44 |
2,38 |
>0.05 |
|
Поликистоз почек |
7 |
6 |
1,63 |
0,69 |
3,82 |
>0,05 |
|
Программный диализ |
10 |
3 |
5 |
1,35 |
18,5 |
<0,05 |
|
Предшествующее стационарное лечение по поводу активного пиелонефрита |
10 |
9 |
1,82 |
0,53 |
6,4 |
>0,05 |
|
Антибактериальная терапия более 2 недель до операции |
12 |
7 |
5,03 |
0,78 |
32,63 |
>0,05 |
|
Карбапенемы/цефоперазон сульбактам до операции |
8 |
1 |
4,74 |
1,66 |
13,49 |
<0,05 |
|
Малоинвазивное вмешательство на почках |
6 |
6 |
1,17 |
0,51 |
2,67 |
>0,05 |
|
Сепсис |
7 |
1 |
3,15 |
1,43 |
6,9 |
<0,05 |
|
Гнойная форма пиелонефрита с двух сторон |
5 |
2 |
1,939 |
0,91 |
4,1 |
>0,05 |
|
Гнойная форма пиелонефрита с одной стороны |
6 |
8 |
0,87 |
0,37 |
1,96 |
>0,05 |
|
Билатеральная нефрэктомия |
12 |
7 |
5,05 |
0,78 |
32,63 |
>0,05 |
|
Лапаротомия |
7 |
3 |
2,24 |
0,97 |
5,15 |
>0,05 |
|
Люмботомия |
5 |
8 |
0,63 |
0,29 |
1,53 |
>0,05 |
|
Лапароскопия |
1 |
2 |
0,69 |
0,13 |
3,65 |
>0,05 |
|
Интраоперационная кровопотеря более 500 мл |
6 |
5 |
1,34 |
0,6 |
3,1 |
>0,05 |
|
Послеоперационное кровотечение |
2 |
1 |
1,53 |
0,6 |
3,8 |
>0,05 |
|
Нагноение в ране |
5 |
5 |
1,14 |
0,49 |
2,63 |
>0,05 |
точащий сосуд может привести к образованию гематомы, особенно, в подкожно-жировой клетчатке. В связи с этим особое значение имеет тщательная коагуляция даже мелких кровеносных сосудов. Целесообразно использование электрохирургического инструментария.
Выводы
Одномоментная билатеральная нефрэктомия относительно безопасна у пациентов с Т-ХПН, находящихся в удовлетворительном состоянии, исключение составляют больные с поликистозом почек.
У пациентов, длительно получающих заместительную почечную терапию, находящихся в сепсисе необходимо дифференцировано подходить к вопросу об одномоментной билатеральной нефрэктомии, так как послеоперационная летальность близка к 100%. Данную операцию необходимо рассматривать как «операцию отчаяния» и выполнять ее только при подтвержденном гнойно-деструктивном пиелонефрите в обеих почках. Вероятно, целесообразна этапная нефрэктомия, начиная со стороны большего поражения, либо где патологический процесс протекает более длительно, однако это предположение требует дальнейшего изучения.
При наличии гнойного пиелонефрита с одной стороны необходимо ограничится только односторонней нефрэктомией. Объем хирургического лечения определяется по результатам дообследования, ведущее значение имеет КТ почек с обязательным контрастным усилением, а при по-ликистозе необходимо отдать предпочтение МРТ с контрастированием. Данные исследования обладают высокой чувствительностью в отношении гнойно-деструктивного пиелонефрита.
Наиболее оптимальным доступом является люмбото-мия по Федорову, при отсутствии гнойно-деструктивного пиелонефрита, паранефрита — лапароскопия.

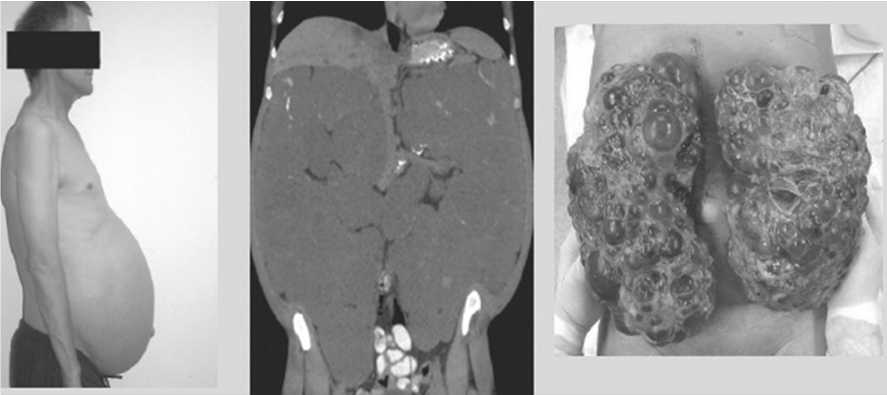
Рис. 1. Пациент с поликистозом почек. Данные КТ. Макропрепарт удаленных почек
В рамках вышеописанного очевидным становится факт актуальности «профилактической санационной» билатеральной нефрэктомии в «холодном периоде» у больных группы риска. Данная группа может быть характеризована следующими признаками: Т-ХПН, рецидивирующее течение пиелонефрита, наличие урологического заболевания (МКБ, уретерогидронефротическая трансформация с обеих сторон в силу различных причин), поликистоз почек, присутствие в верхних мочевых путях стентов, нефростом, сахарный диабет.
Пациентов, которым выполнено эндоскопическое вмешательство (дренирование верхних мочевых путей), больных с коралловидным нефролитиазом необходимо рассматривать как стопроцентных претендентов для оперативного лечения в объеме нефрэктомии.
По нашему мнению далеко не все больные с урологическими заболеваниями и Т-ХПН должны рассматриваться в качестве потенциальных для нефрэктомии, обязательным условием является рецидивирующее течение пиелонефрита, подтвержденное клинической картиной, лабораторными данными, в которых ведущее значение имеет бактериологическое исследование, данными лучевых методов диагностики. При стойкой ремиссии, выраженном нефросклерозе гнойный пиелонефрит как правило не развивается, что подтверждено рядом исследований [9].
До назначения антибиотиков необходимо бактериологическое обследование из нескольких локусов (посев мочи и крови) с целью проведения деэскалационной терапии. Данное обследование целесообразно не с позиции акцента на консервативное лечение, а из соображений адекватной терапии в послеоперационном периоде. Неэффективность этиотропной антибактериальной терапии в течение 2-3 суток должна расцениваться как показание к оперативному лечению.
У пациентов с поликистозом почек при определении хирургической тактики необходимо в первую очередь ориентироваться на клиническую картину и данные МРТ, так как изменения в клинических анализах мочи и в посеве могут отсутствовать, особенно при изолированном нагноение в кисте.
Список литературы К вопросу о нефрэктомии у вольных с терминальной стадией почечной недостаточности и острым пиелонефритом
- Rozanski J, Kozlowska I, Myslak M. et al. Pretransplant nephrectomy in patients with autosomal dominant polycystic kidney disease//Transplant Proc. 2005. Vol. 37, N2. P. 666-668.
- Knehtl M, Bevc S, Hojs R. et al. Bilateral nephrectomy for uncontrolled hypertension in hemodialysis patient: a forgotten option?//Nephrol. Ther. 2014. Vol. 10, N7. P. 528-531.
- De Santo N, Manzo M, Raiola P. et al. Failure of blood pressure to increase following erythropoietin therapy in the renoprival status//Int J Artif Organs. 1992. Vol. 15, N3. P. 144-146.
- Oettinger C, Merrill R, Blanton T. Reduced calcium absorption after nephrectomy in uremic patients//N. Engl. j. Med. 1974. Vol. 29, N9. P. 458-460.
- Гумилевский Б.Ю., Гумилевская О.П. Особенности цито-кинового статуса при заместительной почечной терапии//Мед. Иммунология. 2009. N 11. С. 458.
- Ohshima S, Fujita T, Ono Y. End stage polycystic kidney disease: the study for upper urinary tract infection & hemorrhage into the cysts//Nihon. Hinyokika Gakkai Zasshi. 1994. Vol. 85, N11. P.1673-1678.
- Lazaruy J, Bailey G, hampers C, et al. Hemodialysis an ransplant, in adults with polycystyc renal disease//j.A.M.A. 1971. Vol.217, Nl3. P. 1821-1824.
- Пытель Ю.А., Золотарев И.И. Неотложная урология. М.: Медицина. 1985. 84-88 c.


