Карбапенем-резистентные возбудители бактериемии у пациентов многопрофильного стационара
Автор: Суборова Т. Н., Егорова С. А., Орлова Е. С., Свистунов С. А.
Журнал: Вестник гематологии @bulletin-of-hematology
Рубрика: Оригинальные статьи
Статья в выпуске: 4 т.14, 2018 года.
Бесплатный доступ
В статье дана сравнительная характеристика спектра бактерий, выделенныхиз крови пациентов многопрофильного стационара в 2013-2017 гг. Большинство изолятоввыделялось от пациентов отделений хирургического профиля, но отмечено нарастание долиизолятов, полученных от пациентов терапевтических отделений. Доля грамположительных бактерий (ГПБ) составила 52,3 % (n = 379),грамотрицательных бактерий (ГОБ) - 41,7 %(п = 302), микромицетов - 6 % (п = 43). Анализданных микробиологического мониторинга показал, что доля ГПБ в спектре возбудителей бактериемии постоянно сокращалась, и к 2017 годудоля ГОБ достигла 58,6 %. В этот период средигемокультур преобладали штаммы Klebsiellapneumoniae (33 %), которые выделялись чаще,чем наиболее распространенные возбудителибактериемии - коагулазоотрицательные стафилококки (КОС), (21 %). Высокой оказаласьтакже доля Pseudomonas aeruginosa (10,2 %)и Acinetobacter baumannii (5,6 %). Ведущие возбудители бактериемии среди ГОБ отличалисьвысокой частотой устойчивости к антибиотикам разных классов, включая карбапенемы.
Спектр возбудителей, бактериемия, сепсис, карбапенемазы, полирезистентность, клинические изоляты, этиотропнаятерапия, антибактериальные препараты
Короткий адрес: https://sciup.org/170171605
IDR: 170171605
Carbapenem resistant pathogens of bacteremia in patients of a multidisciplinary hospital
A comparative characteristic of thespectrum of bacteria isolated from patients of amultidisciplinary hospital in 2013-2017 is given.Most isolates were obtaineded from patientsof surgical departments, but an increase in theproportion of isolates obtained from patients inthe therapeutic departments. The proportion ofgram-positive bacteria (GPB) was 52,3 % (n = 379),gram-negative bacteria (GNB) - 41,7 % (n = 302),micromycetes - 6 % (n = 43). Analysis of microbialmonitoring data showed that the proportion of GPBin the spectrum of pathogens of bacteremia wasconstantly declining, and by 2017 the proportion ofGPB reached 58,6 %. During this period, Klebsiellapneumoniae strains prevailed among blood cultures(33 %), which were more frequently isolated thanthe most common causative agents of bacteremia -coagulase-negative staphylococcus (CNS), (21 %).The proportion of Pseudomonas aeruginosa(10,2 %) and Acinetobacter baumannii (5,6 %)was also high. Leading pathogens of bacteremiaamong the GNB were distinguished by a highfrequency of resistance to antibiotics of variousclasses, including carbapenems.
Текст научной статьи Карбапенем-резистентные возбудители бактериемии у пациентов многопрофильного стационара
Результаты и обсуждение. При исследовании образцов крови пациентов многопро- фильного военно-медицинского стационара в 2013 году было получено 275, в 2015 г. — 234, в 2017 г. — 215 гемокультур. Бактерии чаще выделяли из крови пациентов хирургических отделений стационара. Так, в 2013 г. доля таких изолятов составила 77,8 %, в 2015 г. — 73,5 %, но к 2017 году сократилась до показателя 58,6 %. Соответственно постепенно нарастала доля гемокультур, полученных от пациентов терапевтических отделений.При этом во все годы наблюдения среди клиник хирургического профиля наибольшее количество изо-лятов было получено от пациентов клиники термических поражений,а среди терапевтических — гематологического отделения, что соответствует литературным данным о частоте развития инфекционных осложнений у пациентов с выраженным нарушением функции иммунной системы [2, 5].
В целом среди всех выделенных в этот период клинических изолятов преобладали ГПБ, доля которых составила 52,3 % (n = 379). Доля ГОБ составила 41,7 % (n = 302), микромице-тов — 6 % (n = 43). Вместе с тем, анализ результатов микробиологического мониторинга показал, что доля ГПБ и микромицетов в спектре возбудителей бактериемии постоянно сокращалась, тогда как доля ГОБ неуклонно возрастала. Так, если в 2013 г. доля ГПБ достигала 60,4 %, то к 2017 г. они утратили лидирующие позиции вследствие увеличения доли ГОБ с 30,9 % в 2013 г. до 59,1 % — в 2017 г. (Рисунок).
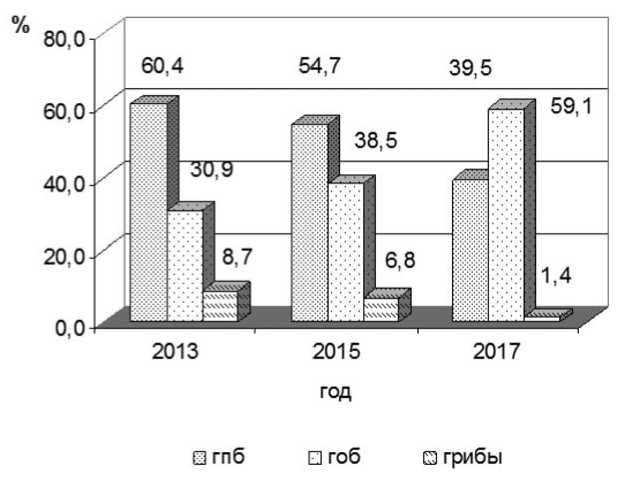
Рисунок. Изменение соотношения ГОБ, ГПБ и микромицетов в спектре возбудителей бактериемии пациентов многопрофильного военно-медицинского стационара в 2013–2017 гг.
В 2017 году среди гемокультур преобладали штаммы K. pneumoniae (33 %), которые выделялись чаще,чем наиболее распространенные возбудители бактериемии — коагулазоотрицательные стафилококки (КОС), (21 %). Высокой оказалась также доля P. aeruginosa (10,2 %) и A. baumannii (5,6 %) (таблица) .
Таблица.
Этиологическая структура гемокультур, выделенных в 2017 г.
|
Микроорганизм |
число изолятов |
|
|
Абс. |
% |
|
|
Klebsiella pneumoniae |
71 |
33,0 |
|
Staphylococcus epidermidis |
45 |
21,0 |
|
Pseudomonas aeruginosa |
22 |
10,2 |
|
Staphylococcus aureus |
17 |
8,0 |
|
Enterococcus faecalis |
13 |
6,0 |
|
Acinetobacter baumannii |
12 |
5,6 |
|
Serratia marcescens |
9 |
4,2 |
|
Enterococcus faecium |
8 |
3,7 |
|
Escherichia coli |
6 |
2,8 |
|
прочие |
12 |
5,5 |
|
Всего |
215 |
100,0 |
Анализ данных микробиологического мониторинга показал, что совокупная доля изо-лятов этих трех видов ГОБ среди гемокультур в 2013, 2015 гг. составляла 28 %, в то время как к 2017 году резко увеличилась до 49 %. При этом доля изолятов P. aeruginosa в 2013– 2017 гг. колебалась на уровне от 2,6 % до 10,9 %, A. baumannii — от 6,2 % до 10,3 %. Иную картину представляла собой динамика выделения штаммов K. pneumoniae . Если в 2013 г. ее доля составляла 10,9 % и к 2015-му году постепенно возрастала, то в 2017 г. отмечен резкий подъем частоты выделения данного возбудителя до 33 %.
Данные микробиологического мониторинга позволили установить, что среди штаммов K. pneumoniae были распространены антибиотикоустойчивые штаммы. Так, чувствительными к цефалоспоринам 3–4-го поколений были только 22–24 % изолятов. Чувствительность к аминогликозидам составляла от 24,5 % (гентамицин) до 36 % (амикацин). Все штаммы были устойчивы к ципрофлоксацину. Но особенную тревогу вызывает высокая частота обнаружения карбапенем-устойчивых штаммов: лишь 32,7 % изолятов сохраняли чувствительность к имипенему и меропенему. Еще более часто карбапенем-резистентные штаммы встречались среди представителей вида P. aeruginosa. Так, чувствительность этих культур к иминему и меропенему составила 14,3 %, что свидетельствует о невозможности использовать антибиотики группы карбапе-немов в лечении пациентов с сепсисом синегнойной этиологии.
Штаммы K. pneumoniae , проявившие ферментативную активность в СIM тесте, исследовали на наличие генов карбапенемаз. Продукция метало-бета-лактамаз NDM была отмечена у 14 штаммов, карбапенемаз группы ОХА-48 — у 11 штаммов, 14 штаммов продуцировали две карбапенемазы: NDM + ОХА-48. Среди 39 штаммов, устойчивых к карбапенемам, отмечены 14 штаммов, устойчивых к альтернативным АМП — колистину и/или тайгециклину. Можно предположить,что повышение роли ГОБ в развитии бактериемии связано с распространением штаммов, нечувствительных к меропенему вследствие продукции карбапенемаз разных молекулярных классов.
Заключение .Карбапенемы активны в отношении широкого спектра микроорганизмов (включая штаммы, устойчивые к бета-лактамам за счет продукции бета-лактамаз) и остаются препаратами резерва для терапии тяжелых инфекций.Наиболее клинически и эпидемиологически важным механизмом резистентности к карбапенемам является продукция карбапенемаз, глобальное распространение которых — наиболее серьезная угроза здравоохранению. В настоящее время ГОБ, устойчивые к карбапенемам, выявляются в стационарах разных стран, в том числе и России [1, 4, 7].
Для оптимизации антибактериальной терапии принципиально важна количественная оценка чувствительности к карбапенемам и другим антибиотикам. Необходима разработка и внедрение оптимального диагностического лабораторного алгоритма, включающего бактериологические и молекулярно-генетические методы выявления карбапенемаз. Использование современных методов диагностики позволяет значительно ускорить получение результата бактериологического исследования, необходимого врачу для коррекции проводимой антибиотикотерапии. Введение в алгоритм посева клинического материала селективных хромогенных сред позволяет получить предварительную информацию о наличии карба-пенем-устойчивых штаммов уже через 24 часа после начала исследования. Молекулярное исследование (ПЦР в режиме реального времени с готовыми тест-системами)дает информацию о классе карбапенемазы в течение 1–2 часов. Определение минимальной подавляющей концентрации карбапенемов и альтернативных АМП (колистина, тайгециклина, аминогликозидов, фторхинолонов) возможно с использованием готовых тест-систем, имеющихся на отечественном рынке,и занимает 24 часа. Таким образом, использование доступных современных питательных сред, тест-систем и молекулярных методов в работе бактериологической лаборатории позволяет получить полную информацию о возбудителе в течение 48 часов с момента начала исследования. Выявление карбапенемаз является необходимым условием обеспечения инфекционного контроля и практики рационального использования антибиотиков в стационарах.
Профилактика распространения штаммов-продуцентов карбапенемаз в стационаре основана на выявлении носителей и устранении факторов,способствующих селекции и распространению резистентных микроорганизмов [6].
Успешное решение этих задач требует тесного сотрудничества специалистов различного профиля (бактериологов, фармакологов, эпидемиологов, лечащих врачей), а также оснащения лабораторий современным оборудованием для молекулярных исследований.
Выводы . 1. В течение 2013, 2015, 2017 гг. среди клинических изолятов, выделенных из крови пациентов многопрофильного военно-медицинского стационара, постоянно возрастала частота ГОБ.
-
2. Ведущие возбудители бактериемии среди ГОБ отличались высокой частотой устойчивости к антимикробным препаратам разных классов, включая карбапенемы.
-
3. Необходимо дополнительное систематическое лабораторное тестирование клинических изолятов ГОБ, нечувствительных к карбапенемам,для выявления механизмов устойчивости, оптимизации схем эмпирической и этиотропной терапии септических осложнений и проведения своевременных адекватных противоэпидемических мероприятий.
Список литературы Карбапенем-резистентные возбудители бактериемии у пациентов многопрофильного стационара
- Агеевец В. А., Лазарева И. В., Сидоренко С. В. Проблема устойчивости к карбапенемным антибиотикам: распространение карбапенемаз в мире и России, эпидемиология, диагностика, возможности лечения // Фарматека.- 2015.- T. 307, № 14.- С 9-16.
- Новикова О. Г. Эпидемиологическая характеристика инфекций, связанных с оказанием медицинской помощи, в онкологическом стационаре / О. Г.Новикова, А. И.Локоткова // Контроль и профилактика инфекций, связанных с оказанием медицинской помощи: материалы конгресса.- М., 2017.- С. 31.
- Определение чувствительности микроорганизмов к антимикробным препаратам // Клинические рекомендации.- М., МАКмАх, 2015.
- Осипов В. А.,Тапальский Д. В.,Склеенова Е. Ю.,Эйдельштейн М. В. Металло-бета-лактамазы грамотрицательных бактерий: растущая проблема в мире и в Беларуси // Медицинские новости.- 2013.- № 2.- С. 84-88.
- Полухина О. В. Спектр возбудителей бактериемии у пациентов с иммунодефицитными состояниями различного происхождения. / О. В. Полухина, Т. Н. Суборова, А. А. Кузин и др. // Инфекция и иммунитет.- 2014.- Т. 4, № 1.- С. 43-48.
- Стратегия контроля антимикробной терапии при оказании стационарной медицинской помощи: Российские клинические рекомендации.- М., 2017.- 132 с.
- Gupta N., Limbago B. M., Patel J. B., Kallen A. J. Carbapenem-resistant Enterobacteriaceae: epidemiology and prevention // Clin Infect Dis.- 2011.- V. 53, № 1.- P. 60-67.
- Kim van der Zwaluw, Angela de Haan, G. N. Pluister, e.a. The Carbapenem inactivation method (CIM), a simple and low-cost alternative for the Carba NP test to assess phenotypic carbapenemase activity in Gram-negative rods // PLoS ONE |10.1371/journal. pone. 0123690. DOI: 10.1371/journal.pone.0123690


