Клинические и социальные факторы в роли предиктора агрессивного поведения у лиц с тяжелым течением психических расстройств
Автор: Макушкина Оксана Анатольевна, Фролова Александра Владимировна, Бурыгина Лариса Андреевна, Голенкова Валерия Андреевна
Журнал: Сибирский вестник психиатрии и наркологии @svpin
Рубрика: Пенитенциарная психиатрия
Статья в выпуске: 1 (114), 2022 года.
Бесплатный доступ
Актуальность проблемы. Насилие в любой своей форме разрушительно воздействует на всех (как совершающих насильственные действие, так и жертв) участников этого распространенного деструктивного социального явления, поэтому оценка риска и эффективной превенции проявлений насилия у пациентов является чрезвычайно актуальной для специалистов психиатрических служб. Цель: изучение роли клинических и социальных факторов в формировании агрессивного поведения у лиц с хроническими и затяжными психическими расстройствами. Материалы. Исследовательская выборка (n=150) сформирована из двух групп пациентов: основная (n=75) - тяжелые психические расстройства и устойчивое гетероагрессивное противоправное поведение; сравнения (n=75) - тяжелые психические расстройства, законопослушное поведение, без гетероагрессии. Методы: клинико-психопатологический и психометрический. Результаты. Определены статистически значимые предикторы развития агрессивного поведения у лиц с тяжелыми психическими расстройствами: 1) клинические (дисгармоничное развитие с девиантным поведением; ранний дебют и непрерывноетечение заболевания, нарушения самоконтроля, критических и прогностических способностей; стойкие психопатоподобные расстройства; экзогенно-органические вредности в анамнезе; присоединение коморбидной патологии в виде зависимости от психоактивных веществ; отсутствие приверженности к лечению и фармакорезистентность); 2) социальные (воспитание в неполных семьях по типу гипоопеки, патологичные внутрисемейные отношения с жестоким отношением к ребенку, низкий образовательный уровень, асоциальное окружение, неудовлетворенность основных жизненных потребностей, семейная дезадаптация). Полученные сведения вносят вклад в понимание генеза агрессивного поведения психически больных, их применение будет способствовать повышению результативности превенции общественной опасности.
Общественная опасность, агрессивное поведение, лица с психическими расстройствами, правонарушения насильственного характера, прогнозирование риска
Короткий адрес: https://sciup.org/142235243
IDR: 142235243 | УДК: 616.895.8:616.89-008.444.9:340.114.6:364.63 | DOI: 10.26617/1810-3111-2022-1(114)-15-26
Clinical and social factors as a predictor of aggressive behavior in people with severe mental disorders
Background. Violence in any form has a devastating effect on all participants (both perpetrators of violent acts and victims) of this widespread destructive social phenomenon, therefore, the assessment of the risk and effective prevention of manifestations of violence in patients is extremely relevant for specialists of psychiatric services. Objective: to study the role of clinical and social factors in the formation of aggressive behavior in people with chronic and long-term mental disorders. Materials. The research sample (n=75) was formed from two groups of patients: the main one (n=75) - severe mental disorders and stable heteroaggressive illegal behavior; comparison (n=75) - severe mental disorders, offensive behavior, without heteroaggression. Methods: clinical-psychopathological and psychometric. Results. Statistically significant predictors of the development of aggressive behavior in people with severe mental disorders have been determined: 1) clinical (disharmonious development with deviant behavior; early onset and continuous course of the disease, disturbances of self-control, critical and prognostic abilities; persistent psychopathic disorders; exogenous organic harmfulness in the anamnesis; attachment of comorbid pathology in the form of dependence on psychoactive substances; lack of adherence to treatment and pharmacoresistance); 2) social (upbringing in single-parent families by the type of hypocare, pathological intra-family relationships with a cruel attitude to the child, low educational level, antisocial environment, dissatisfaction with basic life needs, family maladaptation). The information obtained contributes to understanding the genesis of aggressive behavior of mentally ill people, their use will contribute to the improvement of the effectiveness of prevention of public danger.
Текст научной статьи Клинические и социальные факторы в роли предиктора агрессивного поведения у лиц с тяжелым течением психических расстройств
Доля противоправных действий, совершенных лицами с тяжелыми формами психической патологии, по отношению к общему количеству ежегодно регистрируемых в стране правонарушений относительно невысока [1]. Однако в литературе представлены убедительные данные о том, что общественная опасность психически больных характеризуется высокой долей насилия и значительным показателем повторности общественно опасных деяний, что предопределяет ее социальное значение [2, 3, 4, 5].
Корректное прогнозирование риска возникновения делинквентного поведения и обоснованная превенция противоправной активности пациентов психиатрического профиля являются ключевым направлением и важными задачами всех звеньев психиатрической службы [6], решение которых предполагает использование системного подхода с учётом многообразия факторов, в динамике участвующих в формировании агрессивного поведения и определяющих предрасположенность к совершению насильственных правонарушений [7, 8].
Несмотря на большое количество публикуемых работ, освещающих методологические, социально-психологические и клинические аспекты агрессии и насилия, эффективность существующих превентивных мероприятий на сегодняшний день остается недостаточной. В связи с этим детальный анализ параметров, детерминирующих противоправное поведение, представляется обоснованным и актуальным [9]. Выделение факторов, способствующих и препятствующих совершению правонарушений против жизни, здоровья и половой неприкосновенности окружающих, квалифицированная комплексная оценка риска и своевременное выявление агрессивных тенденций являются залогом эффективной работы специалистов психиатрической службы по предупреждению общественно опасного поведения пациентов [10]. При этом верифицированные предикторы гетероагрессии могут быть использованы в качестве главных мишеней лечебнореабилитационного воздействия и коррекции личностных и межличностных проблем [11].
ЦЕЛЬ ИССЛЕДОВАНИЯ
Изучение роли клинических и социальных факторов в формировании агрессивного поведения у лиц с хроническими и затяжными психическими расстройствами.
МАТЕРИАЛЫ И МЕТОДЫ
Тип исследования: клиническое, обсервационное исследование.
Исследование проводилось на базах: ФГБУ «Национальный медицинский исследовательский центр психиатрии и наркологии им. В.П. Сербского» Минздрава России, ГБУЗ «Клиническая психиатрическая больница № 5 Департамента здравоохранения города Москвы», ГБУЗ «Психиатрическая клиническая больница № 4 им. П.Б. Ганнушкина Департамента здравоохранения города Москвы».
В соответствии с целью и задачами были выделены две группы респондентов. В первую (основную) группу включены больные с тяжелыми психическими расстройствами и устойчивым ге-тероагрессивным противоправным поведением (n=75). Ко второй группе (группе сравнения) отнесены пациенты с тяжелыми психическими расстройствами и законопослушным поведением, без проявления гетероагрессии (n=75). Перед проведением исследования каждому респонденту предлагалось подписать добровольное информированное согласие на участие в исследовании.
Критерии включения пациентов основной группы: возраст от 18 до 60 лет; верифицированный диагноз тяжелого психического расстройства в соответствии с клиническими категориями МКБ-10; совершение правонарушения насильственного характера; сохраняющиеся расстрой- ства поведения с гетероагрессией; высокий риск общественной опасности во время обследования (суммарный балл по методике СОРОП ≥(+20). Критерии исключения пациентов основной группы: невозможность дать информированное согласие; наличие продуктивной психопатологической симптоматики на момент обследования; отказ от участия в исследовании.
Критерии включения пациентов группы сравнения: возраст от 18 до 60 лет; верифицированный диагноз тяжелого психического расстройства в соответствии с МКБ-10; отсутствие нарушений поведения с проявлением гетероагрессии; отсутствие привлечения к уголовной либо административной ответственности на протяжении жизни; низкий риск общественной опасности во время обследования (суммарный балл по методике СОРОП ≤(-20). Критерии исключения пациентов группы сравнения: невозможность дать информированное согласие; наличие продуктивной психопатологической симптоматики на момент обследования; госпитализация в психиатрический стационар в недобровольном порядке на основании пункта «а» статьи 29 Закона РФ «О психиатрической помощи и гарантиях прав граждан при её оказании»; отказ от участия в исследовании.
Основные методы исследования: клиникопсихопатологический, психометрический, статистический. Стандартизированная оценка психопатологической симптоматики проводилась при помощи психометрической методики «Шкала позитивных и негативных синдромов» (PANSS) [12]. PANSS состоит из 33 признаков, выраженность которых определяется по 7-балльной системе и позволяет проводить стандартизованную оценку различных векторов психопатологической симптоматики (позитивных, негативных и других психических нарушений), определять клинический профиль больного и прослеживать динамику изменения его состояния в процессе терапии [13]. Несмотря на то что данная методика ориентирована на оценку психического состояния лиц с шизофренией, в ряде исследований [14, 15, 16] показана диагностическая эффективность PANSS в отношении иных видов психической патологии.
Оценка риска потенциальной общественной опасности проводилась на основании клинической беседы и наблюдения за больным, анализа медицинской документации (истории болезни, медкарты). С целью объективизации данных применялась психометрическая методика «Структурированная оценка риска опасного поведения» (СОРОП) [17]. В СОРОП используются 22 параметра, разделенные на 3 блока: блок клинических признаков; блок признаков, связанных с историей жизни больного; блок признаков, характеризующих социальную адаптацию.
Все признаки СОРОП обладают разной прогностической способностью и заложены в систему оценки в порядке убывающей информативности. В методике используются два порога оценки: (–)20 и (+)20. При достижении порога (+)20 специалист дает заключение о «высоком риске совершения опасных действий по результатам скрининга», при достижении порога (–)20 – о «низком риске совершения опасных действий по результатам скрининга». Если при суммировании прогностических коэффициентов всех признаков указанный порог не достигнут, в зависимости от значения полученной суммы определяется повышенный, средний либо пониженный риск общественной опасности больного.
Первичные информационные данные структурированы с помощью специально разработанной для выполнения задач исследования карты, включающей 96 признаков, отражающих социальнодемографические, анамнестические и клинические параметры, данные о характере, повторности, механизмах совершения ООД, каждый из которых имеет несколько градаций. Полученные результаты составили основу для формирования единой электронной базы.
Для изучения статистической достоверности различий двух исследовательских групп использован хи-квадрат Пирсона с применением таблицы сопряженности признаков 2х2 (в качестве критического уровня достоверности нулевой статистической гипотезы принималось значение, равное 0,05). При сравнениях количественных значений использовали непараметрический U-критерий Манна–Уитни для оценки различий между двумя независимыми выборками. Верификация полученных результатов осуществлялась в программе SPSS Statistics 26.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Анализ гендерно-возрастных характеристик не выявил статистически значимых отличий в исследовательских группах (р>0,05). В исследовательской выборке преобладали пациенты мужского пола: в основной группе их количество составило 76,0% (n=57), в группе сравнения ‒ 66,67% (n=50). Возраст большинства респондентов обеих групп составлял 40-45 лет.
Оценка преморбидных особенностей респондентов выявила, что у большинства (n=61; 81,33%; х2=102,809) больных основной группы в детстве и пубертатном периоде имели место выраженные расстройства поведения, проявлявшиеся нарушениями дисциплины в учебных заведениях, общением в асоциальных компаниях, совершением мелких правонарушений (кражи, хулиганство), ранним началом употребления психоактивных веществ (ПАВ). В связи с антиобщественными действиями они состояли на профилактическом учёте в Комиссии по делам несовершеннолетних и защите их прав.
При сравнении преморбидного склада личности (рис. 1) установлены существенные межгрупповые различия [18].
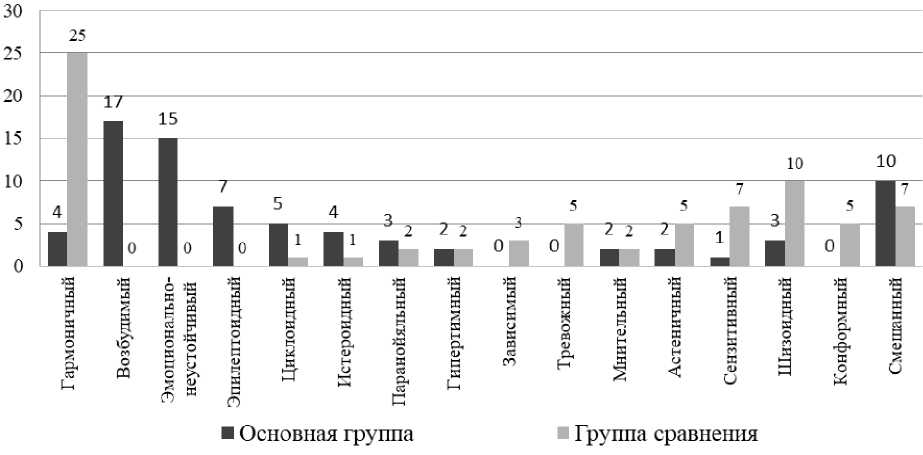
Р и с у н о к 1. Характеристика преморбидных типов личности у пациентов сравниваемых групп
Так, в основной группе статистически значимо преобладали лица как с возбудимыми (х2=19,173, p<0,001), так и с эмоционально неустойчивыми (x2=16,667, p<0,001) чертами характера. Такие пациенты с детства отличались своенравностью, вспыльчивостью, агрессивностью, что обусловливало трудности контактов в детских коллективах, конфликтные отношения с родителями и пе- дагогами, частые побеги из дома и бродяжничество, склонность к антисоциальным (делинквентным) поступкам. В целом дисгармоничное развитие личности большей части больных основной группы (n=71; 94,67%) подтверждает данные о нарушениях их социального функционирования с детского возраста. В группе сравнения выявлена статистически значимая (x2=18,852, p<0,001) высокая распространенность гармоничного склада личности в преморбиде, что выражалось в успешном социальном функционировании, отсутствии выраженных межличностных конфликтов. Сравнительная оценка особенностей школьной адаптации показала наличие нарушений психологической и социальной адаптации у большинства пациентов основной группы, что проявлялось в виде низкой успеваемости, нарушений учебной дисциплины, неоднократных пропусков школьных занятий, конфликтов с учителями. При этом 16,0% (n=12) респондентов дублировали классы или переводились на обучение по специальной (коррекционной) программе. Пациенты из группы сравнения характеризовались статистически значимой (р<0,001) лучшей успеваемостью и более высокой мотивацией к учебе, соблюдением принятых школьных правил, относительно удовлетворительными коммуникативными навыками.
Нарушения поведения, трудности межличностного общения в процессе обучения, посредственное отношение к учебе и, как следствие, низкая успеваемость определили низкий уровень образования пациентов основной группы: большинство имели неполное среднее образование (n=29; 38,67%) либо окончили вспомогательную школу (n=10; 13,33%), либо вообще не получили образования (n=8; 10,67%). Проведенное исследование продемонстрировало статистически значимое (x2=25,700, p<0,001) отличие образовательного уровня респондентов двух групп: в основной группе лишь треть (n=24; 32,35%) респондентов получили профессиональное образование, тогда как в группе сравнения большинство имели профессиональную квалификацию (n=55; 73,33%).
Известно, что стиль воспитания, взаимоотношения в родительской семье, особенности микросоциума оказывают влияние на формирование личности, её поведенческих стереотипов и способности к социальной адаптации. Результаты их оценки свидетельствуют о наличии статистически значимых различий (x2=105,915, p<0,001) в исследовательских группах. Так, большая часть респондентов основной группы (n=71; 94,67%) характеризовали взаимоотношения в семье как эмоционально холодные, безразличные, конфликтные; более половины (n=52; 69,33%) отмечали факт неоднократного жестокого отношения к ним в детском (подростковом) возрасте.
Как известно, перенесенное насилие является важным фактором, детерминирующим повышенный риск общественно опасного поведения у лиц с психическими расстройствами [9].
В изучаемых группах выявлены статистически значимые (x2=33,449, p<0,001) различия по составу семей: более половины (n=44; 58,67%) респондентов основной группы воспитывались в неполных семьях, 5,33% (n=4) - вне семьи (на попечении опекунов или в детском доме), в ситуации гипоопеки. В группе сравнения подавляющее большинство (n=65; 86,67%) пациентов жили и выросли в полных семьях, характеризовали взаимоотношения с родителями как гармоничные, доброжелательные. Лишь 7 человек (9,33%) указали на равнодушное отношение к ним со стороны одного или обоих родителей, при этом отрицая применение физического насилия.
Таким образом, у респондентов основной группы превалировало воспитание в неполных семьях по типу гипоопеки в условиях дисгармонии, равнодушного или жестокого отношения, неблагоприятного социального окружения, что способствовало формированию патологических личностных качеств, оказывало влияние на выбор способов социального взаимодействия, семейных ценностей. Данный вывод подтверждается результатами межгруппового сравнения семейной адаптации пациентов. Среди респондентов основной группы большинство (n=65; 86,67%) не только не имели собственной семьи, но и зачастую никогда не состояли в браке, около трети были разведены (n=18; 27,69%), 32,0% (n=24) имели детей, но взаимоотношения с ними были крайне формальными, эмоционально холодными. Пациенты группы сравнения чаще (х2=24,020, p<0,001) характеризовались лучшей семейной адаптацией: половина из них (n=38; 50,67%) состояли в браке, треть (n=23; 30,67%) воспитывали детей, с которыми сложились теплые, доверительные отношения. Поддержка близких, благоприятная социальная среда, как известно, способствуют социализации лиц с психическими расстройствами и относятся к факторам превенции общественной опасности.
Анализ трудовой адаптации не обнаружил различий в исследовательских группах (p>0,05): лишь 18 респондентов (по 9 человек из каждой группы) были трудоустроены на момент обследования. Установлены высокие уровни инвалидизации больных обеих групп (n=103; 68,67%). Большая часть респондентов (n=60; 80,0%) основной группы не имели установки на труд, не предпринимали даже малейших попыток к трудоустройству, выражали нежелание работать, ссылаясь на имеющуюся группу инвалидности, хотя испытывали значительные материальные трудности.
С другой стороны, даже при наличии занятости они не удерживались подолгу на одном месте работы ввиду выраженных нарушений поведения, трудностей в установлении межличностных контактов, допускаемых нарушений трудовой дисциплины (нахождение на работе в состоянии опьянения, прогулы). Таким образом, большинство (n=132; 88%) пациентов обеих групп не работали, имели единственный постоянный источник дохода в виде социальных выплат в связи с инвалидностью. Ограниченная материальная обеспеченность, высокий уровень инвалидизации, низкая трудоспособность и отсутствие мотивации к трудовой деятельности определяют социальную незащищенность данной категории граждан.
Характерной особенностью респондентов основной группы была высокая (n=71; 94,66%; x2=93,895; p<0,001) частота распространенности экзогенно-органических вредностей. Наиболее часто встречались интоксикации вследствие употребления алкоголя и его суррогатов (34,48%), неоднократно перенесенные в течение жизни ЧМТ (33,0%). Во всех случаях выявлено сочетание двух и более органических вредностей. У 46,67% (n=35) больных по результатам инструментального обследования были диагностированы органические изменения в головном мозге. В группе сравнения экзогенно-органические вредности в анамнезе зарегистрированы реже (n=12; 16,0%), преимущественно в виде черепно-мозговых травм.
В ходе исследования у больных основной группы обнаружена высокая распространенность (x2=105,915, p<0,001) коморбидности тяжелой психической патологии с болезнями зависимости. Практически у всех (n=70; 93,33%) отмечалось длительное (хроническое) злоупотребление алкогольными напитками, в 50,67% (n=38) - прием наркотических средств, тогда как в группе сравнения только 7 обследованных (9,33%) указывали на факты употребления алкоголя в анамнезе.
Установлены статистически значимые (x2=29,04, p<0,001) межгрупповые различия по параметру «наследственная отягощенность психическими заболеваниями». Большинство (n=54;
72,33%) обследованных основной группы указывали на наличие у родственников психических расстройств либо наркологической патологии, в то время как в группе сравнения отягощенная наследственность встречалась менее чем в трети (n=21; 28,0%) случаев. Зачастую у респондентов основной группы имелась склонность к злоупотреблению алкоголем либо иными ПАВ с подросткового или юношеского возраста.
Полученные данные позволяют предположить, что совокупность выявленных факторов (психопатологически отягощенная наследственность, неблагоприятные условия формирования личности с алкоголизацией родителей и применением насилия в семьях, патологические стили воспитания, неоднократно перенесенные экзогенноорганические вредности, злоупотребление либо зависимость от ПАВ, семейная дезадаптация с отсутствием помощи и поддержки родных, близких) оказывала влияние на формирование антисоциальных установок и агрессивного модуса поведения у лиц с психическими расстройствами.
Общественная опасность респондентов основной группы определялась склонностью к совершению насильственных действий в отношении других лиц и к причинению вреда себе. Более половины (60,0%; n=45) пациентов ранее предпринимали суицидальные попытки, в большинстве случаев демонстративно-шантажные, совершаемые с целью привлечения внимания окружающих либо как реакция протеста. В анамнезе пациентов группы сравнения отсутствовали факты нанесения самоповреждений. Взаимосвязь ауто- и гете-роагрессивного поведения до настоящего времени остается не раскрытой, что определяет целесообразность дальнейшей научной разработки этой социально значимой проблемы [9, 17, 20].
Клинико-психопатологический анализ психических расстройств у респондентов исследовательской выборки позволил установить определенные закономерности. Сравнение структуры заболеваний по нозологическим формам не выявило статистически значимых (p>0,05) межгрупповых различий (табл. 1).
Таблица 1. Нозологическая структура психических расстройств у пациентов сравниваемых групп
|
Диагностическая рубрика по МКБ-10 |
Основная группа |
Группа сравнения |
|
Расстройства шизофренического спектра |
||
|
Параноидная шизофрения (F20.0) |
49,34% (n=37) |
60,0% (n=45) |
|
Шизотипическое расстройство (F21) |
24,0% (n=18) |
13,33% (n=10) |
|
Простой тип шизофрении (F20.6) |
- |
6,66% (n=5) |
|
Органические психические расстройства |
||
|
Расстройство личности органической этиологии (F07.0) |
13,33% (n=10) |
2,67% (n=2) |
|
Органическое бредовое [шизофреноподобное] расстройство (F06.2) |
5,33% (n=4) |
12,0% (n=9) |
|
Умственная отсталость |
||
|
Легкой степени (F70) |
2,67% (n=2) |
2,67% (n=2) |
|
Умеренной степени (F71) |
5,33% (n=4) |
2,67% (n=2) |
В обеих группах преобладали пациенты с шизофренией и расстройствами шизофренического спектра, при этом наибольшее число наблюдений представлено параноидной формой шизофрении. В основной группе течение заболевания было более неблагоприятным - в 65,71% (n=23) случаев оно имело непрерывный характер с более ранним возрастом начала заболевания. В структуре органических психических расстройств в основной группе преобладало органическое расстройство личности, в группе сравнения его доля была минимальна.
Оценка психического состояния пациентов основной группы на момент обследования выявила преобладание в клинической картине разных нозологий психопатоподобных нарушений (n=75; 100%). Наиболее распространенным (n=39; 52%) был эмоционально неустойчивый тип психопатоподобного синдрома с выраженной аффективной неустойчивостью, чрезмерной раздражительностью, колебаниями настроения, тенденцией к конфликтному, агрессивному поведению, с не соответствующим ситуации импульсивным реагированием, без учета последствий и должной критической оценки своих поступков. У больных шизофренией и шизотипическим расстройством прослеживалось своеобразное восприятие и трактовка окружающего с неожиданными неадекватными требованиями, сопровождавшееся разнообразием эмоционально неустойчивых проявлений, колебаниями настроения. Наряду с этим у части пациентов выявлялись утратившие актуальность отрывочные бредовые идеи отношения, преследования и характерные для эндогенного процесса ассоциативные и эмоционально-волевые расстройства. Пациенты с органическими психическими расстройствами отличались эмоциональной неустойчивостью, аффективной ригидностью, конфликтностью, нарушениями поведения в сочетании с клиническими проявлениями, характерными для психоорганического синдрома. Лица с умственной отсталостью демонстрировали оппозиционность, злобность с нарушенной критической оценкой своего поведения даже в легко разрешимых конфликтных ситуациях.
Вторым по распространенности (n=33; 44,0%) являлся эксплозивный тип психопатоподобного синдрома. Для таких респондентов были характерны внезапность изменения аффекта, выраженная возбудимость, напряженность, мрачная угрюмость, подозрительность, дисфории с проявлением вербальной агрессии. Пациенты с шизофренией и шизотипическим расстройством выделялись яркой оппозиционностью и негативизмом в отношениях с окружающими, болезненной интерпретацией событий, периодически выраженными аффективными реакциями с быстрым спон- танным разрешением аффекта при наличии дефи-цитарности эмоциональной сферы. У лиц с органическими психическими расстройствами в межличностных взаимоотношениях прослеживались обидчивость, злопамятность, склонность к накоплению отрицательных эмоций; у них легко возникали раздражительность, возбудимость, отличавшиеся вязкостью и брутальностью аффективных проявлений, чаще на фоне пониженного настроения с тревожным компонентом. Бредовые идеи отношения носили отрывочный характер. Наблюдались нарушения эмоционально-волевого контроля и функций внимания, интеллектуально-мнестические расстройства, конкретность, обстоятельность, вязкость мышления, замедленность ассоциативных процессов. Пациенты с умственной отсталостью отличались неполным развитием интеллектуально-мнестических, познавательных функций, конкретностью мышления, упрямством, импульсивностью, непредсказуемыми дисфорическими реакциями с вербальной агрессией.
Истероформный вариант психопатоподобного поведения зафиксирован с минимальной частотой (n=3; 4,0%), характеризовался демонстративностью, манерностью, эгоцентризмом, тенденцией к манипулированию окружающими, чрезмерной требовательностью в немедленном удовлетворении потребностей, возникновением эксплозивных вспышек в ситуации фрустрации. У пациентов с шизофренией наблюдались абсурдная манерность, трудности коммуникации со своеобразием выдвигаемых требований в удовлетворении своих потребностей, внезапность и кратковременность возникающих аффективных реакций. При органическом расстройстве личности демонстративное поведение сочеталось с импульсивностью, эмоциональной ригидностью, вязкостью, склонностью к утрированию имеющихся соматических проблем, неустойчивостью настроения в течение дня. При умственной отсталости наблюдались назойливость, расторможенность, непредсказуемая поведенческая активность.
Несмотря на проводимую комплексную психофармакотерапию (типичными и атипичными нейролептиками, нормотимиками, антидепрессантами, анксиолитиками), у большинства (n=53; 70,67%) респондентов основной группы сохранялось выраженное агрессивное поведение. Пациенты оставались оппозиционными, конфликтными, негативистичными, проявляли недовольство режимом психиатрического стационара с требованиями его изменения, высказывали угрозы в адрес медицинского персонала, пытались организовать побег, отказывались от бесед с врачом, обсуждения совершенного ООД, прохождения дополнительных методов исследования, приема психофармакотерапии.
У пациентов основной группы в 40,0% (n=30) случаев в анамнезе отмечались случаи нападений на медицинских работников или других пациентов в период прохождения стационарного лечения. Трудности в достижении сглаживания психопатоподобных расстройств в основном были связаны с неблагоприятным течением заболевания, резистентностью к проводимой психофармакотерапии, отсутствием комплаентности, наличием коморбидной патологии, связанной с употреблением психоактивных веществ.
Больные из группы сравнения имели совершенно иные клинико-психопатологические характеристики: преобладание дефицитарной симптоматики со снижением энергетического потенциала и адаптационных возможностей, наличием астеноипохондрических и аффективных нарушений. Наиболее высокой оказалась распространенность апатоабулического синдрома (n=38; 50,66%). Реже встречались астенический (n=17; 22,67%), ипохондрический (n=11; 14,67%) и депрессивный (n=9; 12,0%) синдромы. Заниженной самооценке этих пациентов сопутствовали пассивность, безынициативность, отсутствие интересов, ослабление волевых побуждений с однообразием, невыразительностью и монотонностью эмоциональных реакций. У пациентов с шизофренией и шизотипическим расстройством, несмотря на своеобразную трактовку происходящих событий в конкретной экстремальной ситуации, отсутствовали активная реакция на их восприятие и решение действовать; аффективные колебания, фобические расстройства, навязчивые размышления не были выраженными и не определяли поведение. Клиническая картина у пациентов с органическим психическим расстройством характеризовалась апатическим вариантом психоорганического синдрома, при этом на первый план выступали безразличие, пассивность и инертность в сочетании с адинамией, подчиняемостью без учета последствий действий. При наличии внешних проявлений бредовой настроенности в виде настороженности и подозрительности структурированных высказываний патологического содержания не наблюдалось. Прослеживались более выраженные нарушения внимания и непосредственного запоминания, характерные дефекты абстрактного мышления по сравнению с основной группой. Лица с умственной отсталостью отличались пассивной подчиняемостью, повышенной внушаемостью, ведомостью, безынициативностью, трудностями дифференциации в отношениях с окружающими с недостаточным или неадекватным пониманием мотивов их действий, при этом с ориентацией на направляющую помощь медицинского персонала, со стереотипным следованием требованиям больничного режима.
В структуре астенического синдрома в группе сравнения выявлены повышенная утомляемость, истощаемость психических процессов, слабость эмоционального реагирования. Пациенты с расстройствами шизофренического спектра, помимо характерных для эндогенных заболеваний изменений личности, ассоциативных и эмоциональноволевых нарушений, предъявляли жалобы астенического характера, оставались малопродуктивными в беседе и всех видах деятельности. В то же время колебания настроения, фобии, нарушения сна носили у них невыраженный характер. У пациентов с органическим психическим расстройством преобладали жалобы церебрастенического и вегетативного спектра, эмоциональная лабильность характеризовалась доминированием пониженного настроения с компонентом тревожной слезливости, отмечались диссомнии, отдельные отрывочные, несистематизированные бредовые идеи отношения. Продолжительное время сохранялись дефекты внимания в виде снижения его концентрации, устойчивости, переключаемости и скорости, выраженные нарушения непосредственной памяти и отсроченного воспроизведения, низкая умственная работоспособность, что было обусловлено собственно астеническим компонентом. Лица с умственной отсталостью отличались быстрой утомляемостью, беспомощностью и неуверенностью в себе, особенно при нахождении в незнакомой ситуации и непривычной среде, пассивно-равнодушным настроением, склонностью к стереотипам поведения.
Ипохондрический синдром в группе сравнения характеризовался нечеткой выраженностью эмоционального реагирования и размытостью аффективных колебаний, астеническими и сенестопати-ческими проявлениями. У пациентов с шизофренией и шизотипическим расстройством прослеживалось наличие навязчивых мыслей ипохондрического характера, сопровождавшихся фобиями, защитно-символичными ритуалами, сниженным настроением, пароксизмальными психосоматическими кризами, чувством измененности, се-нестопатическими расстройствами, множеством жалоб с неестественно-вычурными описаниями своих ощущений, необоснованными навязчивыми требованиями проведения обследований и оказания помощи. Для пациентов с органическим психическим расстройством были характерны разнообразные соматические жалобы с фиксацией на неотступных тревожных ощущениях, сопровождавшиеся страхами о состоянии здоровья, сома-товегетативными кризами, эмоциональной лабильностью, сверхценными идеями наличия нераспознанного «тяжелого» заболевания. У лиц с умственной отсталостью расстройств ипохондрического характера не выявлялось.
Депрессивный синдром проявлялся пессимистическим настроением, вялостью, замедлением ассоциативных и моторных процессов. У пациентов с шизофренией и шизотипическим расстройством гипотимия в равной степени сопровождалась либо тоскливым, либо тревожным компонентом, идеями самообвинения с бедными эмоциональными проявлениями в виде снижения эмоциональной насыщенности переживаний, недостаточной критикой к своему состоянию, отмечались также утрата интересов, снижение аппетита и нарушения сна. У лиц с органическим психическим расстройством, наряду с церебрастениче-скими нарушениями, наблюдались субдепрессивные состояния с тревогой, раздражительностью, слезливостью, эпизодическими высказываниями идей вины и отрывочных бредовых идей отношения, преследования. Чувство безразличия к происходящему сочеталось со снижением уровня концентрации внимания, отвлекаемостью, значительным снижением продуктивности работы. При умственной отсталости наблюдались суточные колебания настроения, вследствие ухудшения эмоционального настроя усиливалось беспокойство с ожиданием неприятностей, чувством неуверенности, примитивными пессимистическими высказываниями, в том числе суицидальной направленности, ухудшением сна и аппетита, повышенной утомляемостью, что было связано с конкретными ситуациями, имеющими отношение к обследуемому, невозможностью дифференцированно оценить сложившуюся обстановку.
За время обследования и стационарного лечения пациенты из группы сравнения не допускали нарушений режима психиатрического стационара, демонстрировали приверженность к терапии, хотя в некоторых случаях лишь формально декларируя необходимость приема лекарств либо пассивно следуя назначениям психиатра. Наличие комплаентности также подтверждалось сведениями из анамнеза о наблюдении у врача-психиатра, точности и регулярности выполнения рекомендаций и назначений, в том числу по приему психотропных средств (n=67; 89,33%). В основной группе лишь треть больных (n=25; 33,33%) избирательно следовали врачебным рекомендациям, допуская самовольную отмену терапии.
У пациентов из группы сравнения превалирование дефицитарной симптоматики над позитивной подтверждается результатами применения шкалы PANSS. Так, на момент обследования значение показателей шкалы негативных симптомов в среднем превышало показатели позитивных более чем в 2 раза (22,89 балла и 10,75 балла соответственно). Эти показатели существенно отличались от результатов применения данной шкалы у респондентов основной группы, у которых зна- чения шкал позитивных и негативных симптомов существенно не различались (12,95 балла и 18,91 балла). В то же время показатель дополнительной субшкалы для профиля риска агрессии в основной группе в среднем составлял более 20 баллов (22,75), тогда как в группе сравнения его величина в среднем не превышала 3 балла.
Как показано на рисунке 2, все пациенты основной группы совершали противоправные действия, связанные с насилием. Более того, каждый четвертый из них признан виновным в убийстве.
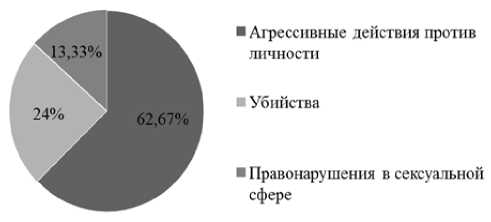
Р и с у н о к 2. Криминологическая характеристика общественно опасных действий, совершенных пациентами основной группы
Помимо представляющих особую опасность насильственных преступлений, более половины (63,10%) респондентов привлекались к уголовной ответственности и по другим статьям УК РФ, среди которых наиболее высокая распространенность приходилась на кражи (n=20; 48,78%) и корыстные правонарушения с применением насилия (грабеж, разбой) (n=22; 53,66%). С более редкой частотой выявлены правонарушения, связанные с незаконным оборотом наркотических средств (n=5; 12,2%), и хулиганство (n=2; 4,88%). Более трети (n=29; 38,67%) больных многократно привлекались к уголовной ответственности, что свидетельствует об устойчивой тенденции к противоправному поведению.
Полученные данные позволяют сделать вывод о том, что наличие в клинической картине психического расстройства устойчивой гетероагрессии и выраженной психопатоподобной симптоматики свидетельствует о высоком риске совершения насильственных правонарушений. Этим определяется необходимость выделения такой категории больных в отдельную группу, требующую тщательного динамического наблюдения и применения неспецифических и специальных мер превенции их общественной опасности.
ЗАКЛЮЧЕНИЕ
Таким образом, в сравнительном клиническом обсервационном исследовании определены статистически значимые предикторы развития агрессивного поведения у лиц с тяжелыми психическими расстройствами.
В категории социально-демографических характеристик к предрасполагающим факторам развития агрессивного поведения относятся: дисгармоничное воспитание в неполных семьях по типу гипоопеки, конфликтные и эмоциональнохолодные внутрисемейные отношения с жестоким авторитарным отношением ребенку, низкий образовательный уровень, асоциальное окружение, материальная необеспеченность, семейная дезадаптация с отсутствием поддержки близкого окружения.
Клиническими предикторами совершения противоправных действий с применением насилия являются: дисгармоничное развитие личности с девиантными формами поведения; ранний дебют и непрерывное течение заболевания с выраженными нарушениями критических и прогностических способностей, самоконтроля; стойкие психопатоподобные расстройства, проявляющиеся выраженной патологией эмоциональной сферы (эксплозивность, парадоксальность и грубость аффективных разрядов, дисфории, эмоциональная неадекватность) в сочетании с недостаточностью волевого контроля и аффективной переключае-мости, конфликтностью с проявлениями агрессии к окружающим. При этом психопатоподобные нарушения не являются синдромально-нозоспецифичными, но в то же время их проявления имеют определенные характеристики, непосредственно взаимосвязанные с иными клиническими параметрами заболеваний. Перенесенные экзогенно-органические вредности, присоединение коморбидной патологии в виде зависимости от психоактивных веществ способствуют заострению патологических черт личности, провоцируют усиление поведенческих нарушений с проявлениями гетероагрессии. Отсутствие приверженности к лечению и фармакорезистентность повышают степень потенциальной общественной опасности этого контингента больных.
Полученные данные относительно клиникосоциальных предикторов агрессивного поведения лиц с тяжелыми формами психических расстройств могут быть использованы для разработки эффективных схем фармакотерапии, дифференциации психолого-психотерапевтической коррекции и социореабилитационных мероприятий с целью повышения результативности превенции противоправных действий.
Список литературы Клинические и социальные факторы в роли предиктора агрессивного поведения у лиц с тяжелым течением психических расстройств
- Березанцев А.Ю., Кузнецов Д.А. Клинико-социальные и нейробиологические аспекты оценки общественной опасности больных с шизофренией и органическими психическими расстройствами. Неврология, нейропсихиатрия, психосоматика. 2012. № 4. С. 62-66. Berezantsev AYu, Kuznetsov DA. Clinical, social and neurobio-logical aspects of assessing the social danger of patients with schizophrenia and organic mental disor-ders. Neurology, Neuropsychiatry, Psychosomatics. 2012;4:62-66 (in Russian).
- Котов В.П., Мальцева М.М., Макушкина О.А., Голланд В.Б. Опасные действия психически больных в сопоставлении с данными криминальной статистики. Психическое здоровье ‒ фактор социальной стабильности и гармоничного развития общества. Материалы Пятого национального конгр. по социальной и клинической психиатрии: тез. участников /под ред. З.И. Кекелидзе. М., 2013. С. 81. Kotov VP, Maltseva MM, Makushkina OA, Holland VB. Dangerous actions of mentally ill people in comparison with the data of critical statis-tics. Mental health is a factor of social stability and harmonious development of society. Materials of the Fifth National Congress on Social and Clinical Psychiatry: abstracts of participants / Z.I. Kekelidze, ed. Moscow, 2013:81 (in Russian).
- Пенитенциарная психология и психопатология: руководство в двух томах / под ред. Т.Б. Дмитриевой, В.Я. Семке, А.С. Кононца. Москва, Томск, Кемерово, 2007. Т. 1. 576 с.; Т. 2. 524 с. Penitentiary psychology and psychopathology: manual in two volumes / TB Dmitriyeva, VYa Semke, AS. Kononets eds. Moscow, Tomsk, Keme-rovo, 2007;1:576; 2:524 (in Russian).
- Fazel S, Långström N, Hjern A, Grann M, Lichten-stein P. Schizophrenia, substance abuse, and violent crime. JAMA. 2009 May 20;301(19):2016-23. doi: 10.1001/jama.2009.675. PMID: 19454640; PMCID: PMC4905518.
- Fazel S, Lichtenstein P, Grann M, Goodwin GM, Långström N. Bipolar disorder and violent crime: new evidence from population-based longitudinal studies and systematic review. Arch Gen Psychiatry. 2010 Sep;67(9):931-8. doi: 10.1001/archgenpsychiatry.2010.97. PMID: 20819987.
- Макушкина О.А., Анисимова Т.Г., Макушкин Е.В. Проблема оценки риска опасности лиц, страдающих психическими расстройствами. Журнал неврологии и психиатрии им. С.С. Корсакова. 2014. № 11. С. 111-115. Makushkina OA, Anisimova TG, Makushkin EV. Problems of risk assessment of dangerous actions in people with mental disorders. S.S. Korsakov Journal of Neurology and Psychiatry. 2014;11:111-115 (in Russian).
- Гаврилова А.С., Усов Г.М. Клинико-социальная характеристика больных шизофренией, представляющих особую общественную опасность. Сибирский вестник психиатрии и наркологии. 2010. № 5 (62). С. 67-69. Gavrilova AS, Usov GM. The clinical-social characteristics of patients with schizophrenia, representing special public danger. Siberian Herald of Psychiatry and Addiction Psychiatry. 2010;5(62):67-69 (in Russian).
- Санников А.Г., Родяшин Е.В., Тюрин М.В., Шваб Д.В., Егоров Д.Б., Захаров С.Д., Кулеватов Г.В., Валеев Р.И., Колпаков С.Г. Система мер профилактики общественно опасных действий психически больных с умственной отсталостью на ос-нове выделения факторов и групп риска. Медицинская наука и образование Урала. 2017; Т. 8, № 1 (89). С. 121-126. Sannikov AG, Rodyashin EV, Tyurin MV, Shvab DV, Egorov DB, Zakharov SD, Kulevatov GV, Valeev RI, Kolpakov SG. System of measures for the prevention of socially dangerous actions of mentally ill people with mental retardation based on distinguishing the factors and risk groups. Medical Science and Education of the Urals. 2017;8;1(89):121-126 (in Russian).
- Li Q, Zhong S, Zhou J, Wang X. Delusion, excite-ment, violence, and suicide history are risk factors for aggressive behavior in general inpatients with serious mental illnesses: A multicenter study in China. Psychiatry Res. 2019 Feb;272:130-134. doi: 10.1016/j.psychres.2018.12.071. Epub 2018 Dec 13. PMID: 30580136.
- Макушкина О.А., Вяткина А.И. Клинико-психопатологические и социально-демографические предикторы общественной опасности лиц с психическими расстройствами, совершивших правонарушения с применением насилия. Психическое здоровье. 2019. № 10. С. 43-50. Makushkina OA, Vyatkina AI. Clinical-psychopathological and socio-demographic predictors of social danger of per-sons with mental disorders who have committed vio-lent offenses. Mental Health. 2019;10:43-50 doi: 10.25557/2074-014X.2019.10.43-50 (in Russian).
- Caruso R, Antenora F, Riba M, Belvederi Murri M, Biancosino B, Zerbinati L, Grassi L. Aggressive Be-havior and Psychiatric Inpatients: a Narrative Review of the Literature with a Focus on the European Expe-rience. Curr Psychiatry Rep. 2021 Apr 7;23(5):29. doi: 10.1007/s11920-021-01233-z. PMID: 33825996; PMCID: PMC8026454.
- Чембаев Б.Р., Ешимбетова С.З. К вопросу о применении шкалы PANSS у больных шизо-френией, совершивших тяжкие общественно опасные действия. Молодой ученый. 2014. № 15. С. 147-151. Chembaev BR, Yeshimbetova SZ. On the application of the PANSS scale in pa-tients with schizophrenia who have committed seri-ous socially dangerous actions. Young Scientist. 2014. No. 15. pp. 147-151 (in Russian).
- Мосолов С.Н. Шкалы психометрической оценки симптоматики шизофрении и концепция пози-тивных и негативных расстройств. М.: Изд-во Новый цвет, 2001. 238 с. Mosolov SN. Scales of psychometric assessment of schizophrenia symp-toms and the concept of positive and negative dis-orders. Moscow: Novy Tsvet Publishing House, 2001. 238 p. (in Russian).
- Eisenberg DP, Aniskin DB, White L, Stein JA, Har-vey PD, Galynker II. Structural differences within negative and depressive syndrome dimensions in schizophrenia, organic brain disease, and major de-pression: A confirmatory factor analysis of the posi-tive and negative syndrome scale. Psychopathology. 2009;42(4):242-8. doi: 10.1159/000218522. Epub 2009 May 16. PMID: 19451757; PMCID: PMC2705906.
- Giesbrecht CJ, O'Rourke N, Leonova O, Strehlau V, Paquet K, Vila-Rodriguez F, Panenka WJ, MacEwan GW, Smith GN, Thornton AE, Honer WG. The Positive and Negative Syndrome Scale (PANSS): A Three-Factor Model of Psychopathol-ogy in Marginally Housed Persons with Substance Dependence and Psychiatric Illness. PLoS One. 2016 Mar 21;11(3):e0151648. doi: 10.1371/journal.pone.0151648. PMID: 26999280; PMCID: PMC4801385.
- Milak MS, Aniskin DB, Eisenberg DP, Prikhojan A, Cohen LJ, Yard SS, Galynker II. The negative syndrome as a dimension: factor analyses of PANSS in major depressive disorder and organic brain disease compared with negative syndrome structures found in the schizophrenia literature. Cogn Behav Neurol. 2007 Jun;20(2):113-20. doi: 10.1097/WNN.0b013e3180653c35. PMID: 17558255.
- Макушкина О.А. Методика структурированной оценки риска опасного поведения лиц с психиче-скими расстройствами (СОРОП): Методические рекомендации. Москва: ФГБУ НМИЦ ПН им. В.П. Сербского Минздрава России; 2020. 37 с. Makushkina OA. Structured Risk Assessment Meth-odology for Risky Behavior in Persons with Mental Disorders (SRARDB): Guidelines. Moscow: V. Serbsky Federal Medical Research Centre of Psy-chiatry and Narcology of the Ministry of Health of the Russian Federation; 2020:37 (in Russian).
- Станиславская К.А. Описание типов акцентуа-ции характера, при использовании работы Лич-ко А.Е. «Психопатия и акцентуации характера у подростков». Студенческий. 2020. № 26 (112). С. 64-66. Stanislavskaya KA. Description of the types of character accentuation, when using the work of A.E. Lichko "Psychopathy and character accentuation in adolescents". Student. 2020; 26(112):64-66 (in Russian).
- Large M, Babidge N, Andrews D, Storey P, Nielssen O. Major self-mutilation in the first epi-sode of psychosis. Schizophr Bull. 2009 Sep;35(5):1012-21. doi: 10.1093/schbul/sbn040. Epub 2008 May 20. PMID: 18495646; PMCID: PMC2728813.
- Witt K, van Dorn R, Fazel S. Risk factors for violence in psychosis: systematic review and meta-regression analysis of 110 studies. PLoS One. 2013;8(2):e55942. doi: 10.1371/journal.pone.0055942. Epub 2013 Feb 13. Erratum in: PLoS One. 2013;8(9). doi:10.1371/annotation/f4abfc20-5a38-4dec-aa46-7d28018bbe38. PMID: 23418482; PMCID: PMC3572179.


