Клинический случай применения гибридной системы стабилизации при дегенеративной патологии пояснично-крестцового отдела позвоночника
Автор: Абоян И.А., Говорухин А.В., Бородин В.Г., Капанин А.Г., Павлов С.В.
Журнал: Московский хирургический журнал @mossj
Рубрика: Клинические наблюдения
Статья в выпуске: 2 (36), 2014 года.
Бесплатный доступ
В статье приведен случай из практики, при котором у одной пациентки имела место комбинация разрыва и выпадения диска на уровне L4-L5 и нестабильности позвоночно-двигательного сегмента L3-L4 L5-S1. Выполнен задний металлоостеосинтез наиболее проблемного сегмента позвоночника с имплантацией динамически-поддерживающих транспедикулярных болтов в смежные сегменты позвоночника, что позволило при состоявшейся нестабильности защитить указанные сегменты от перегрузки. С целью сохранения мышечного каркаса, применен парамедианный черезмы- шечный доступ с установкой кейджа по методике TLIF, что значительно сократило сроки госпитализации и реабилитации пациентки.
Гибридные операции, нестабильность, антелистез, металлоостеосинтез, динамическая стабилизация позвоночника
Короткий адрес: https://sciup.org/142211148
IDR: 142211148 | УДК: 616.721-018.3
Текст научной статьи Клинический случай применения гибридной системы стабилизации при дегенеративной патологии пояснично-крестцового отдела позвоночника
Впервые Mixter и Barr в 1934 году сообщили о хирургическом удалении межпозвонкового диска, предположив, что грыжевое выпячивание вызывает боль и нестабильность в позвоночном сегменте, и выходом в такой ситуации является его удаление [4]. Дальнейшее развитие спинальной хирургии было направлено на создание жесткого спондилодеза для устранения боли. При вмешательстве добиваются жесткого ограничения движений в двигательном сегменте и выполняют удаление межпозвонкового диска [1]. По мнению авторов, достижение сращения является эквивалентом успешности операции при лечении боли в поясничном отделе позвоночника. Однако, несмотря на достижение сращения, клиническая эффективность операции может быть недостаточной. Сегодня хирурги успешно стабилизируют позвонки в 95%, а клинического успеха добиваются всего в 70–80% случаев. В связи с этим первым проблемным моментом современной хирургии позвоночника является выбор способа фиксации сегмента позвоночника. Для достижения стабильности оперированного сегмента ранее использовался двусторонний доступ: во время операции, после того как выполнялась фиксация передних отделов (из переднего доступа), больного переворачивали на живот и осуществлялась задняя стабилизация (из стандартного заднего досту- па) [3]. Очевидно, что для снижения интраоперационной кровопотери, сокращения сроков стационарного лечения и реабилитации, уменьшения числа осложнений, а также для снижения стоимости лечения, в настоящее время применяется методика стабилизации из заднего доступа в модификации TLIF. Это привело к тому, что в последние несколько лет «золотым стандартом» стала циркумферентная стабилизация, при которой хирург выполняет и передний, и задний спондилодез из заднего доступа, после чего устанавливается стабилизирующая система. Преимуществом такой операции является то, что все манипуляции производятся из одного разреза [5].
Вторая проблема современной хирургии позвоночника заключается в правильности решения, сколько уровней позвоночника фиксировать? Следует учитывать, что чем больше уровней фиксировано во время операции, тем хуже будет клинический результат в отдаленном периоде. Фиксация более 3 и 4 уровней рекомендована лишь в крайне тяжелых случаях [6].
Третья проблема в спинальной хирургии заключается в существовании двух крайностей – артродез (исключения движений) и артропластика (восстановлению движений) [7]. В настоящий момент наиболее актуальной представля- ется возможность с помощью хирургии добиться стойкого купирования болевого синдрома, восстановления объема движений в патологически измененном сегменте, воссоздание высоты межпозвонкового диска и тем самым осуществить защиту межпозвонковых суставов и связок [7].
В рамках проведения предоперационного планирования хирург должен выбрать вид оперативного вмешательства, имплантов и костного трансплантата, который он будет использовать. Выбор должен осуществляться на основе характерных особенностей пациента и его заболевания.
В настоящее время все большее количество пациентов страдают осложненной формой остеохондроза, при которой состоявшийся разрыв диска сочетается с перегрузкой смежных сегментов и проявлением различных вариантов нестабильности.
Одним из ярких примеров является представленный случай:
Пациентка А., 58 лет, поступила в отделение с жалобами на стойкие боли в пояснично-крестцовом отделе позвоночника с иррадиацией в левую ногу, слабость левой стопы, значительное нарушение нормальной ходьбы за счет болевого синдрома и слабости. Из анамнеза: болеет в течение многих лет, постепенно стали нарастать вышеуказанные жалобы. Получала неоднократные курсы консервативного лечения по поводу остеохондроза без значительного улучшения. Учитывая выявление на МРТ пояснично-крестцового отдела позвоночника левосторонней грыжи диска L4–L5, антелистеза L3, L4, ретро-листеза L5 с компрессией нитей конского хвоста, была направлена в отделение хирургии для оперативного лечения.
Неврологический статус при поступлении: в сознании, адекватна. Походка щадящая за счет болевого синдрома и пареза слева. Поясничный лордоз сглажен. Ограничение движений позвоночного столба влево, вперед, назад. Напряжение мышц спины 2 степени, больше слева. Состояние мышц нижних конечностей: тонус мышц бедра в норме, тонус мышц голени слева снижен. Коленные рефлексы живые, симметричные, патологии нет. Ахиллов рефлекс справа сохранен, слева отсутствует. Выраженная слабость
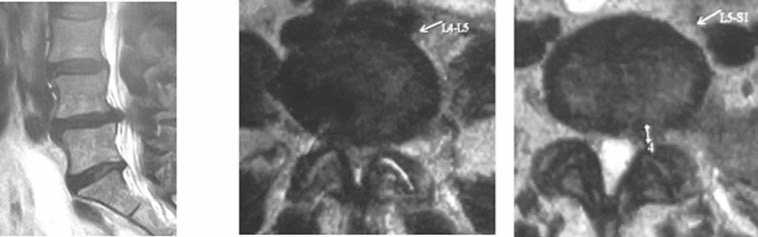
а б в
Рис. 1. МРТ пояснично-крестцового отдела позвоночника пациентки А. до операции. а – Ретро-листез L5 с компрессией нитей конского хвоста, б – циркулярная грыжа диска L4–L5, в – левосторонняя грыжа диска L5-S1
тыльного сгибателя большого пальца и стопы слева. Чувствительность: гипестезия в дерматомах L5–S1 слева. Симптомы натяжения: синдром Ласега положительный слева 200. Вегетативно-трофических расстройств нет. Болевой синдром: стойкий выраженный в дерматомах L5–S1 слева.
По данным инструментальных методов нейровизуализации отмечено следующее. МРТ пояснично-крестцового отдела позвоночника: МР-признаки остеохондроза пояснично-крестцового отдела позвоночника. Антелистез L3, L4. Ретролистез L5 с компрессией нитей конского хвоста (рис. 1а). Циркулярная грыжа диска L4–L5 (рис. 1б). Левосторонняя грыжа диска L5–S1. (рис. 1в).
Рентгенограммы пояснично-крестцового отдела позвоночника с функциональной нагрузкой выявили нестабильный антелистез L3, L4, ретролистез L5, максимально выраженный в положении сгибания (рис. 2а).
Диагноз клинический: Дегенеративно-дистрофические заболевания позвоночника. Осложненный остеохондроз пояснично-крестцового отдела, нестабильная форма. Циркулярная грыжа диска L4–L5. Левосторонняя грыжа диска L5–S1. Антелистез L3, L4. Ретролистез L5. Хронический стойкий болевой полирадикулярный синдром L5–S1 слева, глубокий парез левой стопы. Учитывая состоявшейся разрыв диска и формирование грыжи L4–L5 слева, выполнена дискэктомия, декомпрессия позвоночного спинномозгового канала на уровне L4–L5 L5–S1 слева и установка системы жесткой фиксации и Т-кейджа с целью формирования 3600 спондилодеза на уровне L4–L5. Принимая во внимание значимую нестабильность смежных сегментов, выполнена установка динамических болтов в тела L3 и S1, затем сборка системы по гибридной схеме. С целью сохранения мышечного каркаса позвоночника применен парамедианный черезмышечный доступ с установкой кейджа по методике TLIF. Для контроля позиции болтов, кейджа и коррекции листеза применялась ЭОП-ассистенция. Оперативное лечение выполнялось под эндотрахеальным наркозом, общее время операции 245 минут, интраоперационная кровопотеря около 80 мл.
На рисунках 2б и 2в представлены послеоперационные контрольные рентгенограммы.
После проведенного оперативного лечения болевой корешковый синдром регрессировал полностью, функции тазовых органов сохранены, парез в стопе уменьшился до легкого. Движения в поясничном отделе позвоночника не ограничены. Пациентка начала ходить самостоятельно на следующее утро после операции. Сохранялась легкая гипестезия в дерматомах L5–S1 слева, что обусловлено
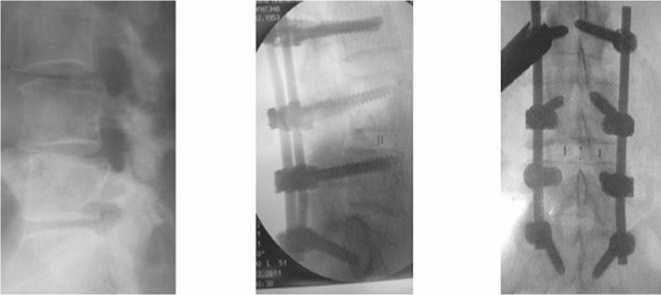
а б в
Рис. 2. Рентгенограммы пояснично-крестцового отдела позвоночника до (а) и после (б,в) операции
жа по методике TLIF, это позволило значительно снизить кровопотерю, уменьшить риск развития инфекции и значительно ускорило реабилитацию пациентки. Применение данной методики в целом позволило значительно сократить сроки госпитализации, медикаментозной поддержки и реабилитации, что приводит к существенному снижению стоимости лечения.
длительностью компрессии невральных структур, которая регрессировала в течение 3 недель после операции. Послеоперационный рубец без признаков воспаления. Заживление первичное. На рис. 3 состояние послеоперационного рубца. Соматически компенсирована.
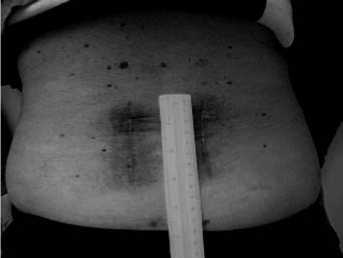
Рис. 3. Вид послеоперационного рубца
В послеоперационном периоде медикаментозная поддержка была минимальной. Пациентка выписана в удовлетворительном состоянии на 6 сутки после операции для продолжения восстановительного лечения у невролога.
В данной статье приведен случай хирургического решения проблемы состоявшегося разрыва диска и формирования грыжи одного сегмента в сочетании со значимой нестабильностью смежных сегментов. Выполнен задний металлоостеосинтез наиболее проблемного сегмента позвоночника с имплантацией динамически-поддерживающих транспедикулярных болтов в смежные сегменты позвоночника. Это позволило при состоявшейся нестабильности защитить указанные сегменты от перегрузки, что в свою очередь препятствует дальнейшему развитию дегенеративного каскада в указанных сегментах. С целью сохранения мышечного каркаса как основной опоры позвоночника применен парамедианный черезмышечный доступ с установкой кейд-
Список литературы Клинический случай применения гибридной системы стабилизации при дегенеративной патологии пояснично-крестцового отдела позвоночника
- Кущаев С.В., Педаченко Е.Г. Профилактика рубцово-спаечного эпидурита (эпидурального фиброза) при поясничных микродискэктомиях//III съезд нейрохирургов России: Тез. докл. СПб., 2002. С. 262263.
- Симонович А.Е., Маркин С.П., Байкалов А.А. и др. Лечение дегенеративных поражений поясничного отдела позвоночника с использованием межостистых динамических имплантатов COFLEX и DIAM//Хирургия позвоночника. 2007. № 1. С. 21-28.
- Симонович А.Е. Хирургическое лечение дегенеративных поражений поясничного отдела позвоночника: Автореф. дис.. д-ра мед. наук. Новосибирск, 2005. 42 с.
- Mixter W.J., Barr J.S. Rupture of the intervertebral disc with involvement of the spinal canal//N. Engl. J. Med. 1934. Vol. 211. P. 210-215.
- Djurasovic M., Bratcher K.R., Glassman S.D. et al. The effect of obesity on clinical outcomes after lumbar fusion//Spine. 2008. Vol. 33. P. 1789-1792.
- Jimenez-Avila J.M., Garcia-Valencia J., Bitar-Alatorre W.E. Risk factors affecting fusion in the treatment of lumbar spine instability//Acta. Ortop. Mex. 2011. Vol. 25. P. 156-160.
- Lawhorne T.W., Girardi F.P., Mina C.A. et al. Treatment of degenerative spondylolisthesis: potential impact of dynamic stabilization based on imaging analysis//Eur. Spine J. 2009. Vol. 18. P. 815-822.
- Stromqvist B., Ahmad M., Stromqvist F. et al. Lumbar disc herniation surgery and gender-related differences//Touch Briefings. 2008. №3. P. 61-62.


