Клинический случай застарелого повреждения полусухожильной, полуперепончатой и двуглавой мышц бедра у подростка-дзюдоиста
Автор: Рохоев С.А., Зорин В.И., Картавенко К.А., Семенов С.Ю., Лукьянов С.А.
Журнал: Клиническая практика @clinpractice
Рубрика: Клинические случаи
Статья в выпуске: 4 т.16, 2025 года.
Бесплатный доступ
Обоснование. Спортивные травмы у детей и подростков могут иметь особенности, связанные с эпидемиологией, структурой, сложностями диагностики и лечения. Повреждения мышц-сгибателей голени у детей на занятиях спортом являются редким повреждением, что может быть причиной поздней диагностики. Выбор лечебной тактики в данной ситуации может вызывать трудности у специалиста. Описание клинического случая. Под наблюдением авторов находился подросток в возрасте 17 лет, дзюдоист, с давностью травмы 3 года, полученной во время спарринга. В положении на животе произведена оценка выносливости мышц путём удержания полностью разогнутой ноги над контактной поверхностью: слева — 2 минуты, справа — 18 секунд. Оценка функции по функциональной шкале нижних конечностей LEFS составила 49 баллов, что указывает на существенные ограничения. Проведено хирургическое лечение: миолиз, тенолиз сгибателей голени, невролиз ветвей седалищного нерва, пликация сухожилия полуперепончатой мышцы, миотенодез полусухожильной мышцы. Через 3 месяца после операции проведена повторная оценка функции нижней конечности по шкале LEFS, а также выносливости мышц путём удержания полностью разогнутой ноги над контактной поверхностью в положении лёжа на животе: 62 балла и 1 минута 43 секунды соответственно. Оптимальным вариантом при повреждении мышц-сгибателей голени являются ранняя диагностика и хирургическое лечение, обеспечивающее восстановление функции повреждённых мышц. При застарелых повреждениях восстановление возможно только посредством пластики. При значительном дефекте и отсутствии требований к восстановлению высокой спортивной физической активности могут быть применены альтернативные хирургические техники. Заключение. При застарелом повреждении с выраженной ретракцией одной из мышц-сгибателей голени и относительной сохранности другой (при условии, что пациент не планирует возвращаться в профессиональный спорт) выполнение миотенодеза может рассматриваться в качестве эффективного варианта хирургического лечения.
Спортивная травма, повреждения мышц, разрыв мышцы нижних конечностей, хамстринги, сгибатели голени, тенодез
Короткий адрес: https://sciup.org/143185371
IDR: 143185371 | DOI: 10.17816/clinpract688522
The clinical case of the neglected damage of the semitendinous, the semimembranous and the biceps femoris muscles in an adolescent judo athlete
BACKGROUND: Sports-related injuries in children and adolescents can have their specific features related to the epidemiology, the structure and the difficulties of diagnostics and treatment. The injuries of the flexor muscles of the shin in children during the sports activities are a rare type of damage, which may be a reason for late diagnosis. The choice of treatment tactics in such a situation may cause difficulties for the specialist. CLINICAL CASE DESCRIPTION: The authors have followed-up the adolescent aged 17 years who was a judoka with a 3-year-old injury sustained during sparring. With the patient positioned lying prone, an evaluation was done for the muscle stamina by holding the completely extended leg above the contact surface: on the left side — 2 minutes, on the right side — 18 seconds. The lower extremity functional scale (LEFS) score was 49 points, indicating significant limitations. The following surgical treatments were performed: myolysis, tenolysis of the flexor muscles of the shin, neurolysis of the sciatic nerve branches, plication of the semimembranous muscle tendon, myotenodesis of the semitendinous muscle. Three months after surgery, a repeated evaluation was done in order to evaluate the function of the lower limb using the LEFS scale, as well as for the muscle stamina by measuring the time of holding the completely extended leg above the contact surface (position — lying prone): 62 points and 1 minute 43 seconds, respectively. The optimal variant for the injury of the flexor muscles in the shin is the early diagnostics and surgical treatment, providing the restoration of the functions in the injured muscles. In cases of neglected injuries, the restoration is possible only by means of reconstructive surgery. In cases of the significant defect and in the absence of the need for restoring the high athletic performance, alternative surgical techniques can be used. CONCLUSION: In case of the neglected injury with significant retraction of one of the flexor muscles in the shin and relative preservation of the other (provided the patient does not plan to return to professional sports), myotenodesis may be considered an effective surgical treatment option.
Текст научной статьи Клинический случай застарелого повреждения полусухожильной, полуперепончатой и двуглавой мышц бедра у подростка-дзюдоиста
The article can be used under the CC BY-NC-ND 4 license
Submitted 31.07.2025 Accepted 26.11.2025 Published online 07.01.2026
крепления и переходах сухожильной части в мышечную [10–12]. Для спортсменов, выбравших такой вид спортивного единоборства, как дзюдо, повреждения данного типа нехарактерны, о чём свидетельствуют результаты систематического обзора, посвящённого травмам, полученным на турнирах по дзюдо [13]. Наиболее часто у дзюдоистов возникают повреждения связок (42–66%), вывихи суставов (12–57%) и переломы (15–24%), при этом в структуре преобладают повреждения головы, шеи и верхней конечности, составляющие до 55% всех травм [14–16]. Разрыв мышц-сгибателей голени у дзюдоистов встречается редко, а запущенные случаи данного повреждения и вовсе не описаны [17, 18].
Приводим описание собственного наблюдения профессионального дзюдоиста подросткового возраста с застарелым повреждением полусухожильной, полуперепончатой и длинной головки двуглавой мышцы ( m. semitendinosus , ST; m. semimembranosus , SM; m. biceps femoris , BicepsLH — long head of the biceps brachii muscle).
ОПИСАНИЕ СЛУЧАЯ
О пациенте
Подросток в возрасте 17 лет поступил в НМИЦ детской травматологии и ортопедии им. Г.И. Турнера под наше наблюдение с жалобами на повышенную утомляемость мышц-сгибателей правой голени, иническая
эак1ика
Том 16 № 4
боли по задней поверхности правого бедра (со слов пациента, «сводит задние мышцы правого бедра»).
Анамнез заболевания. За 3 года до обращения получил травму правого бедра в результате неудачного падения во время схватки на турнире по дзюдо (рис. 1), после чего обратился в травматологическое отделение региональной клиники по месту жительства. По результатам ультразвукового исследования выявлен посттравматический отёк мягких тканей. В дальнейшем длительное время беспокоил болевой синдром, ограничивающий продолжительную ходьбу. Через 1,5 года после травмы повторно обратился к врачу по месту жительства, выполнена магнитно-резонансная томография (МРТ) бедра: согласно заключению, «данных за наличие узловых образований в мягких тканях средней трети бедра не получено; локальный отёк волокон тонкой мышцы и деформации прилежащей клетчатки посттравматического характера». С момента травмы для купирования болевого синдрома самостоятельно принимал нестероидные противовоспалительные препараты. Иммобилизация не проводилась, консервативные и хирургические методы лечения не применялись. В динамике стал отмечать слабость при сгибании правой голени, слабость в правой нижней конечности при ходьбе.
Обратился на заочную консультацию через 3 года с момента травмы: рекомендована госпитализация для обследования и определения тактики лечения.
Результаты физикального, лабораторного и инструментального исследования
Пациент передвигался самостоятельно, без дополнительных средств опоры, с лёгкой правосторонней хромотой. При визуальном осмотре оси нижних конечностей правильные, без отклонений. Окружность бёдер на уровне верхней, средней и нижней трети симметрична. Пальпаторно при сгибании голени по задневнутренней поверхности правого бедра отмечается дефект (прерывание) мышечного брюшка, который отсутствует на контралатеральной стороне. Амплитуда движений (по ноль-проходящему методу) в правом тазобедренном суставе: сгибание/разгибание 100/0/5 (где 100 — сгибание; 0 — нейтральное положение; 5 — разгибание), отведение/приведение 55/0/15, внутренняя/наружная ротация 35/0/30; в правом коленном суставе 120/0/0; в голеностопном суставе 45/0/5. Сила мышц-сгибателей голени слева 3 балла, справа — 5 баллов.

Рис. 1. Клинико-анамнестические данные: а — момент травмы, зафиксированный на видеозаписи во время турнира (пострадавший спортсмен обозначен стрелкой); б — экхимоз по задневнутренней поверхности правого бедра после травмы.
В положении на животе произведена оценка выносливости мышц путём удержания полностью разогнутой в суставах конечности над контактной поверхностью: слева — 2 минуты, справа — 18 секунд. При оценке функции травмированной конечности по функциональной шкале нижних конечностей (Lower Extremity Functional Scale, LEFS) получено 49 баллов, что указывает на существенные ограничения.
Осмотрен неврологом: при выполнении теста Пуранена–Оравы (Puranen–Orava Test) у пациента возникают неконтролируемый спазм мышц и боль по задней поверхности бедра. Отмечено незначительное снижение ахиллова рефлекса (гипорефлексия) на поражённой стороне; коленный рефлекс живой, симметричный.
При поступлении в центр пациенту выполнены лучевые методы исследования нижних конечностей, в частности панорамная рентгенография и компьютерная томография (КТ) нижних конечностей; сравнительная МРТ мягких тканей правого и левого бедра (рис. 2). По данным рентгенографии и КТ-исследования, костно-суставной патологии не обнаружено. По результатам МРТ определены повреждения всех трёх мышц различной степени тяжести — SM, ST, BicepsLH (расположены в порядке убывания; см. рис. 2, а ). Длинная головка двуглавой и полусухожильная мышцы, вероятно, были оторваны у места крепления и не подверглись значительной ретракции; начало брюшка полуперепон-чатой мышцы визуализировано на границе верхней и средней трети бедра (ретракция 9 см).
По данным электронейромиографии отмечались снижение скорости проведения импульса на уровне средней трети бедра, блок проведения и признаки денервации повреждённых мышц.



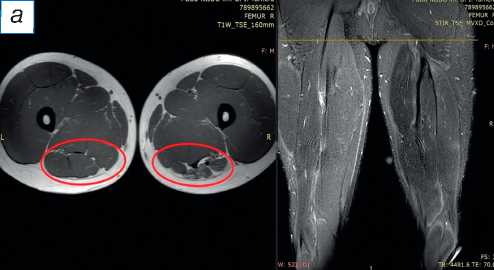
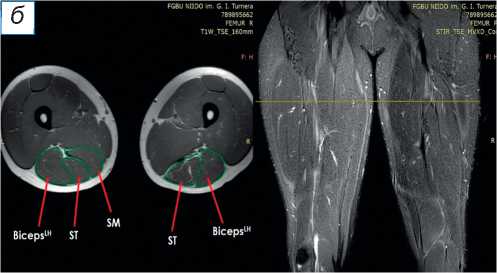
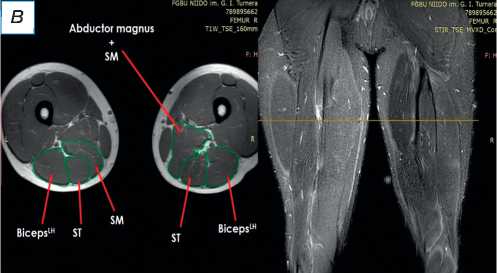
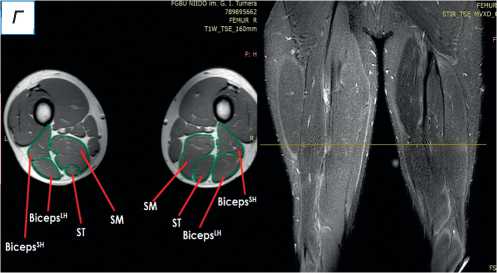
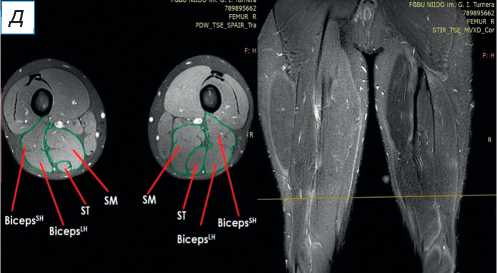
Рис. 2. Сравнительная магнитно-резонансная томография мягких тканей правого и левого бедра (аксиальные и фронтальные срезы): а — изменение нормальной архитектоники полусухожильной, полуперепончатой и длинной головки двуглавой мышцы на уровне верхней трети правого бедра; б — на данном уровне не прослеживается мышечное брюшко полуперепончатой мышцы; в — на границе верхней и средней трети прослеживается мышечное брюшко полуперепончатой мышцы, спаянное с большой приводящей; определяется разница по форме и диаметру поперечника полусухожильной мышцы; г — на уровне средней трети отчётливо проявляются мышечное брюшко полусухожильной мышцы, несоответствие поперечного диаметра полуперепончатой и полусухожильной мышц с контралатеральной стороной, гипертрофия короткой и длинной головки бицепса; д — аналогичная картина и на границе средней и нижней трети. ST ( m. semitendinosus ) — полусухожильная мышца; SM ( m. semimembranosus ) — полуперепончатая мышца; BicepsLH ( m. biceps femoris ) — длинная головка двуглавой мышцы.
Диагноз
В результате клинико-инструментального обследования пациенту установлен диагноз: «Застарелое повреждение полусухожильной и двуглавой мышц с минимальной ретракцией; повреждение полуперепончатой мышцы со значительной ретракцией; невропатия правого седалищного нерва».
Учитывая данные проведённого обследования, у пациента определён 6-й тип повреждения по классификации Wood (табл. 1) [19], требующий оперативного лечения с невролизом седалищного нерва. Планируемый объём хирургического вмешательства учитывал значительную ретракцию по-луперепончатой мышцы при удовлетворительной сохранности полусухожильной и двуглавой мышц, а также отсутствие желания пациента возвращаться к профессиональному спорту, в связи с чем было принято решение о выполнении миолиза, тенолиза, невролиза и миотенодеза полуперепон-чатой мышцы к полусухожильной.
Лечение
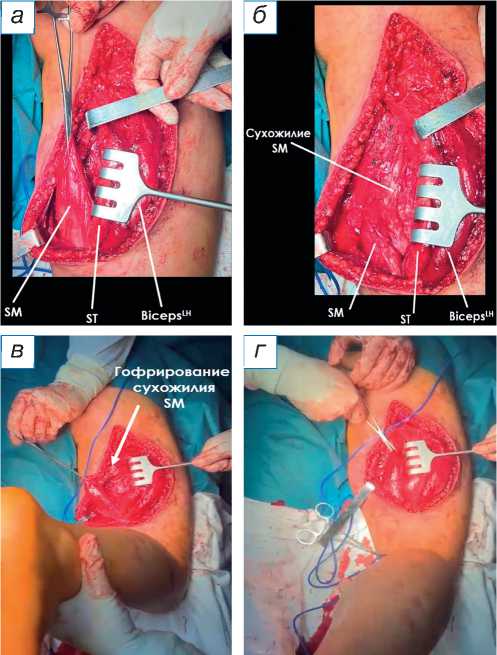
В положении больного на животе, с валиком под правой голенью для сгибания коленного сустава на 30 градусов из линейного разреза 20 см осуществлён доступ к повреждённым мышцам. При ревизии отмечено большое количество спаек по ходу мышц, в проксимальном отделе ST и BicepsLH спаяны друг с другом: осуществлён миолиз (освобождение мышечной ткани от рубцов и спаек). На уровне средней трети бедра визуализировано и мобилизовано оторванное брюшко SM, проксимальный край которого не имеет связи с собственным сухожилием (рис. 3, а ). Под мышечным брюшком SM, в толще руб-
Таблица 1
Классификация Wood для отрывов проксимального конца сухожилий
|
Тип |
Патологический вид |
Рекомендации |
|
1 |
Отрывной перелом |
Хирургическое иссечение костного фрагмента с рефиксацией сухожилия, если смещение составляет >1–2 см |
|
2 |
Мышечно-сухожильное прикрепление |
Большинство можно лечить консервативно. Элитным спортсменам с разрывами, возможно, потребуется оперативное лечение |
|
3 |
Неполные/частичные отрывы |
Изначально лечатся консервативно, однако у части пациентов консервативное лечение может быть неэффективно, что потребует оперативного вмешательства. Первичное восстановление следует рассматривать для профессиональных спортсменов с частичным отрывом высокой степени тяжести |
|
4 |
Полный отрыв с отсутствием или минимальной ретракцией сухожилия |
Восстановление рекомендуется спортсменам для возвращения к функциональному уровню до травмы. Неоперативное лечение можно попробовать у пациентов с низкими функциональными потребностями |
|
5 |
Полный отрыв с ретракцией сухожилия |
Рекомендуется хирургическое восстановление |
|
6 |
Полный отрыв с ретракцией сухожилий и ущемлением седалищного нерва |
Рекомендуется хирургическое восстановление с невролизом седалищного нерва |
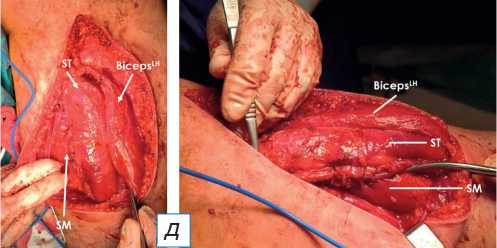
Рис. 3. Этапы оперативного вмешательства: а — миолиз оторванного брюшка SM; б — тенолиз сухожилия SM; в — гофрирование сухожилия SM при пробном сгибании голени; г — провизорная фиксация голени в положении сгибания 50° для ушивания; д — визуальная картина после пликации и миотенодеза. ST ( m. semitendinosus ) — полусухожильная мышца; SM ( m. semimembranosus ) — полуперепончатая мышца; BicepsLH ( m. biceps femoris ) — длинная головка двуглавой мышцы.
цовой ткани визуализировано сухожилие SM: выполнен тенолиз (освобождение сухожильной ткани от рубцов и спаек), сухожилие мобилизовано до уровня верхней трети (рис. 3, б ). Отмечено наличие рубцовых спаек по ходу седалищного и двигательных ветвей нервов, идущих к мышцам SM и ST: произведён невролиз (декомпрессия) седалищного нерва и его ветвей. При пробном сгибании отмечается гофрирование мобилизованного сухожилия SM (см. рис. 3, в ): выполнены пликация (уменьшение размера путём создания складки) и ушивание сухожилия с его укорочением на 3 см. В положении сгибания коленного сустава на 50 градусов (см. рис. 3, г ) проксимальная часть мышечного брюшка SM подшита к собственному сухожилию, сухожилие и мышечное брюшко подшито к полусухожильной мышце, выполнен миотенодез (создание искусственного соединения между мышцей и сухожилием; см. рис. 3, д ). В ходе операции выполнен тщательный гемостаз; рана ушита без установки дренажа. Конечность фиксирована задней гипсовой лонгетой от верхней трети правого бедра до нижней трети правой голени в положении сгибания коленного сустава на 30 градусов.

kV ГА
Таким образом, пациенту выполнена операция, включающая миолиз, тенолиз сгибателей голени, невролиз ветвей седалищного нерва, пликацию сухожилия полуперепончатой мышцы, миотенодез полусухожильной мышцы.
Динамика и исходы
На 5-е сутки после операции пациент выписан на амбулаторное лечение; рекомендована иммобилизация в течение 6 недель с момента операции. По окончании срока иммобилизации рекомендована механореабилитация при помощи аппарата «Артромот» (Германия), а также соблюдение реабилитационного протокола при повреждениях мышц описываемой группы [20, 21].
Пациент находился на дистанционном наблюдении (фотоиллюстрация упражнений, выполняемых пациентом, согласно реабилитационному протоколу, спустя 12 недель с момента операции, представлена на рис. 4).
Через 3 месяца после операции проведена повторная оценка амплитуды движений, суммы баллов по шкале LEFS и оценка выносливости мышц путём удержания полностью разогнутой ноги над контактной поверхностью в положении лёжа на животе. По результатам исследования, достигнута амплитуда движений в правом тазобедренном суставе: сгибание/разгибание 125/0/15, отведение/ приведение 55/0/15, внутренняя/наружная ротация
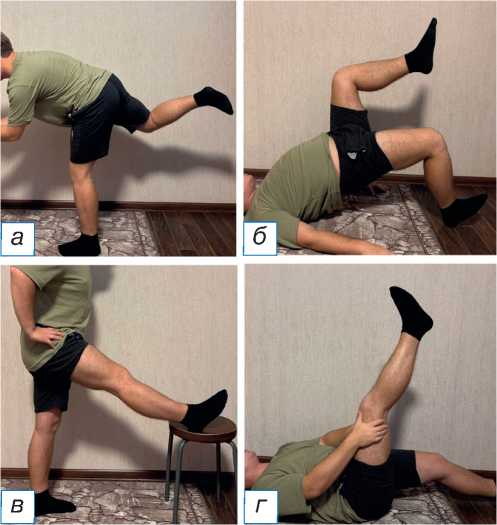
Рис. 4. Выполнение пациентом упражнений из рекомендованного реабилитационного протокола [20, 21] спустя 12 недель с момента операции ( а–г ).
35/0/30; в правом коленном суставе 135/0/0; в голеностопном суставе 45/0/5. Сумма баллов по шкале LEFS 62 балла, длительность удержания разогнутой конечности 1 минута 43 секунды, что отражает положительный клинико-функциональный результат проведённого лечения.
Проведено также контрольное МРТ-исследова-ние правого бедра: отмечается состоятельность выполненного миотенодеза (рис. 5).
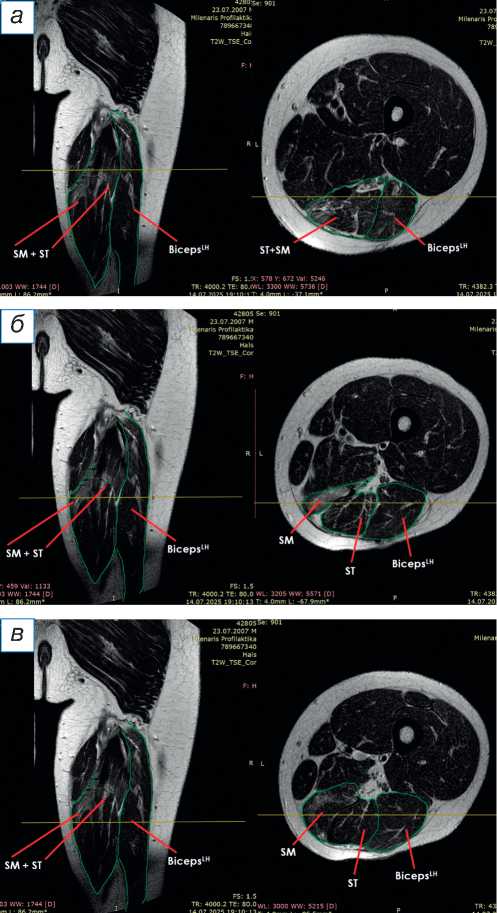
Рис. 5. Магнитно-резонансная томография мягких тканей правого бедра спустя 3 месяца с момента операции (аксиальные и фронтальные срезы): а — миотенодез состоятелен, на аксиальном срезе визуализируется спаянный конгломерат из подшитого сухожилия SM (округлая точка чёрного цвета), проксимального брюшка SM и брюшка ST; б — отмечается разделение брюшка SM от ST; в — отчётливо видны все три брюшка мышц. ST ( m. semitendinosus ) — полусухожильная мышца; SM ( m. semimembranosus ) — полуперепончатая мышца; BicepsLH ( m. biceps femoris ) — длинная головка двуглавой мышцы.
Ограничения
Авторы отмечают, что представленная публикация имеет ограничения, свойственные описанию клинических наблюдений, а также связанные с небольшим периодом наблюдения после проведённого вмешательства (3 месяца).
ОБСУЖДЕНИЕ
Выбор тактики лечения, по данным литературы, различается среди профессиональных спортсменов и у спортсменов-любителей. Для профессиональных спортсменов, лиц с высокими требованиями к физическим нагрузкам и срокам возвращения в спорт высоких достижений предпочтительным является хирургическое лечение, и здесь имеют значение следующие факторы: мужской пол, изолированное повреждение полуперепончатой мышцы, проксимальный разрыв свободного сухожилия [22]. У спортсменов-любителей может применяться консервативное лечение. Предлагаемая реабилитационная программа включает три фазы:
-
• снижение рубцового процесса, минимизация отёка;
-
• увеличение интенсивности и диапазона движений, эксцентрические упражнения;
-
• добавление специфических движений, характерных для определённого вида спорта [23].
Следует отметить, что применение местных инъекций с использованием как глюкокортикоидов, так и ортобиологической терапии (platelet-rich plasma, PRP), остаётся противоречивой по своим результатам [7]. Следует отметить, что в ходе анализа литературы не обнаружено научных работ, описывающих тактический алгоритм в зависимости от статуса пациента (возраст, требования к физической активности, давность травмы) с обоснованием его эффективности.
По мнению некоторых авторов, показанием к хирургическому лечению проксимальных отрывов сухожилий SM, ST и BicepsLH являются отрыв всех трёх сухожилий; отрыв двух сухожилий с ретракцией >2 см; отрывной перелом со смещением, а также наличие хронического болевого синдрома с функциональными нарушениями [24, 25].
В остром периоде после травмы лечение не составляет трудностей, однако в некоторых случаях отмечается поздняя диагностика повреждения, а иногда повреждение вовсе пропускается при первичном обращении пациента к специалисту [26, 27], как это было в представленном наблюдении. Лучшие функциональные исходы и быстрое возвра- щение к повседневной деятельности наблюдаются при раннем лечении, в сроки до 6 недель, однако общая удовлетворённость пациента по-прежнему сопоставима с отсроченным восстановлением и реконструкцией [26, 28].
J.D. Harris и соавт. [26] в систематическом обзоре провели сравнение оперативного и консервативного лечения, а также клинических результатов при острых и запущенных случаях: более высокие функциональные показатели отмечены у пациентов, обратившихся в первые несколько суток после травмы и перенёсших хирургическое вмешательство. Отмечено также, что раннее после травмы восстановление позволяет проводить технически более простую операцию с меньшими доступами, мобилизацией сухожилия и отсутствием потребности в невролизе седалищного нерва. При застарелых разрывах с выраженной ретракцией сухожилия, требующей мобилизации мышечного брюшка и невролиза седалищного нерва, приходится прибегать к широкому доступу [19, 26].
Некоторые авторы считают, что если ретракция сухожилия превышает 5 см, то для лучшего восстановления функции потребуется реконструктивное вмешательство с использованием различных сухожильных трансплантатов с последующей анкерной фиксацией к седалищному бугру [29–31].
Имеются различные вариации оперативных техник и выбора сухожильного материала. В нашем случае у пациента от момента травмы прошло 3 года, имелась выраженная ретракция (9 см) с формированием спаек вокруг седалищного нерва и его ветвей, при этом у пациента не было высоких функциональных требований, связанных с возвращением в профессиональный спорт. По этой причине мы отказались от реконструктивно-пластического вмешательства, учитывая в том числе величину дефекта. По итогам проведённого лечения пациент и его ближайшие родственники не предъявляли жалоб и были удовлетворены результатом. Исходя из этого можно допустить, что при застарелом повреждении с выраженной ретракцией одной из мышц-сгибателей голени и относительной сохранности другой (при условии, что пациент не планирует возвращаться в профессиональный спорт) выполнение миотенодеза может рассматриваться в качестве эффективного варианта хирургического лечения.
ЗАКЛЮЧЕНИЕ
При обращении пациентов с подозрением на спортивную травму важным аспектом является ве-
рификация возможного мягкотканного повреждения, в частности сухожильно-мышечных структур, что является определяющим в тактике лечения.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Вклад авторов. С.А. Рохоев — лечение, написание текста рукописи; В.И. Зорин — концепция и дизайн исследования, редактирование; К.А. Картавенко — лечение, редактирование; С.Ю. Семенов — описание клинического случая, оформление рукописи, С.А. Лукьянов — анализ литературы и данных. Все авторы одобрили рукопись (версию для публикации), а также согласились нести ответственность за все аспекты работы, гарантируя надлежащее рассмотрение и решение вопросов, связанных с точностью и добросовестностью любой её части.
Согласие на публикацию. Авторы получили письменное информированное добровольное согласие пациента на публикацию персональных данных, в том числе фотографий (с закрытием лица), в научном журнале, включая его электронную версию (дата подписания 17.03.2025). Объём публикуемых данных с пациентом согласован.
Источники финансирования. Исследование выполнено в рамках государственного задания, тема НИР «Мониторинг состояния опорно-двигательного аппарата у детей, занимающихся спортом и не занимающихся спортом, на основе комплексной оценки уровня двигательной активности, клини-ко-визуализирующих, биомеханических параметров, а также биомаркеров состояния костной и мышечной ткани» (регистрационный номер 124020400015-5).
Раскрытие интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
Оригинальность. При проведении исследования и создании настоящей работы авторы не использовали ранее опубликованные сведения (текст, иллюстрации, данные).
Доступ к данным. Редакционная политика в отношении совместного использования данных к настоящей работе неприменима.
Генеративный искусственный интеллект. При создании настоящей статьи технологии генеративного искусственного интеллекта не использовали.
ADDITIONAL INFORMATION
Author contributions: S.A. Rokhoev , treatment, manuscript writing; V.I. Zorin , study concept and design, editing; K.A. Kartavenko , treatment, editing; S.Yu. Semenov , case report, manuscript preparation; S.A. Lukyanov , literature and data analysis. Thereby, all authors provided approval of the version to be published and agree to be accountable for all aspects of the work in ensuring that questions related to the accuracy or integrity of any part of the work are appropriately investigated and resolved.
Consent for publication: The authors received written informed voluntary consent from the patient to publish personal data, including photographs (with the face covered), in a scientific journal, including its electronic version (signed on 2025 March 17). The volume of published data was agreed upon with the patient.
Funding source: The study was carried out within the framework of the state assignment, the research topic “Monitoring the state of the musculoskeletal system in children who play sports and do not play sports, based on a comprehensive assessment of the level of motor activity, clinical imaging, biomechanical parameters, as well as biomarkers of the state of bone and muscle tissue” (registration number 124020400015-5).
Disclosure of interests: The authors declare that they have no competing interests.
Statement of originality: The authors did not use previously published information (text, illustrations, data) while conducting this work.
Data availability statement: The editorial policy regarding data sharing does not apply to this work.
Generative AI: Generative AI technologies were not used for this article creation.


