Лучевая дифференциальная диагностика остеомиелитов челюстно-лицевой области при иммунодефицитных состояниях
Автор: Егорова Е.А., Зорина И.С., Сангаева Л.М.
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: Клинические исследования
Статья в выпуске: 3-2 т.25, 2010 года.
Бесплатный доступ
Данная статья посвящена результатам лучевого исследования 64 пациентов с клиническими проявлениями остеомиелитов челюстно!лицевой области. У 34 больных при проведении лабораторных исследований выявлены признаки вторичных иммунодефицитных состояний. При анализе данных комплексного клинико-лабораторного и лучевого исследований определена корреляционная зависимость между изменениями показателей специфического иммунитета и тяжестью течения гнойно!воспалительного процесса, а также риском развития системных воспалительных реакций.
Остеомиелит, челюстно-лицевая область, иммунодефицитные состояния
Короткий адрес: https://sciup.org/14919255
IDR: 14919255 | УДК: 616.716!018.46!002:008!073.75
Radiology differential diagnosis of osteomyelitis in the maxillofacial area in case of immunodeficiency state
The article deals with radiologic study of 64 patients with clinical presentations of osteomyelitis in the maxillofacial area. Laboratory study showed signs of secondary immunodeficiency state in 34 patients. Complex clinical laboratory and radiologic study determined correlation between changes of specific immunity and severity of pyoinflammatory process, risk of systemic inflammatory reactions.
Текст научной статьи Лучевая дифференциальная диагностика остеомиелитов челюстно-лицевой области при иммунодефицитных состояниях
Остеомиелит – воспалительная деструкция костной ткани, сопровождающаяся ее септическим некрозом [4]. Выделяют травматический, первично-хронический и гематогенный остеомиелит.
Ряд факторов (последствия перенесенных повреждений, соматические заболевания, химио- и лучевая терапия, алиментарная недостаточность, хроническая интоксикация, алкоголизм, наркомания и т.п.), которые сопровождаются изменениями системы гомеостаза, развитием иммунодефицитных состояний, определяют высокий риск развития системных воспалительных реакций при остеомиелитах. Летальность от генерализованных форм гнойно-воспалительных заболеваний составляет 10–14% [1, 2, 4]. Отмечено, что в 35–40% случаев возбудителями гнойных процессов на фоне иммунодефицитов является сапрофитная флора [2, 3].
Цель проведенного исследования – определение клинико-лучевой семиотики остеомиелитов челюстно-лицевой области (ЧЛО) при вторичных иммунодефицитах.
Материал и методы
Обследовано 64 человека в возрасте от 3 до 68 лет с остеомиелитами челюстно-лицевой области (рис. 1). В ходе исследования выделены 2 группы пациентов:
-
1) в основную группу входило 34 человека с остеомиелитом при вторичном иммунодефиците;
-
2) группу сравнения составили 30 пациентов с остеомиелитом без вторичного иммунодефицита.
В основной группе причинами иммунодефицитных состояний в 55,8% случаев был хронический алкоголизм, в 26,5% – наркомания, у 17,7% пациентов – ранее проведенная полихимиотерапия.
В обеих группах остеомиелит имел посттравматическую (72%) или одонтогенную природу (28%). Всем пациентам проводилось комплексное клинико-лабораторное и лучевое исследования.
Оценивались общий и местный статус, выполнялись
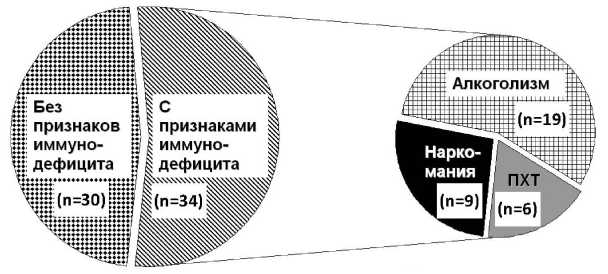
Рис. 1. Причины развития остеомиелита челюстно-лицевой области в группах наблюдения (n=64)
рентгенограммы заинтересованного сегмента для уточнения характера изменений кости и окружающих мягких тканей, при определении состояния сложных по своему строению анатомических областей проводили муль-тиспиральную компьютерную томографию (СКТ) на аппарате Brilliance 64 (Philips, Голландия, 2007). Для выявления скопления жидкости, анализа структуры мягких тканей и кровотока применяли ультразвуковое исследование (УЗИ), которое выполнялось на ультразвуковом сканере Philips AU-22 (Philips, Голландия, 2007) с использованием конвексных и линейных датчиков (2,5–8 МГц).
Анализы крови с определением лейкоцитарной формулы, количества субпопуляций лимфоцитов, иммунограммы, бактериологический анализ – выполняли при помощи полуавтоматических и автоматических анализаторов. Гемолитическую активность классического пути активации комплемента определяли по методу Л.М. Вавиловой и соавт. (1984). Для исследования фагоцитарной активности нейтрофилов использовался метод И.Д. По-някиной и соавт. (1983) с подсчетом процента активированных нейтрофилов (фагоцитарного индекса), поглотительной способности нейтрофилов (фагоцитарного числа), индекса завершенности фагоцитоза и активности внутриклеточного переваривания (бактерицидности).
Результаты и обсуждение
Наиболее многочисленную группу составили пациенты с переломами нижней челюсти (n=46; 72%). Чаще всего встречались двойные переломы нижней челюсти (в зоне приложения силы и отраженные) – 81,7% случаев, остальные локализации составили 18,3% (рис. 2 а, б).
В зоне приложения травмирующей силы обычно воз-
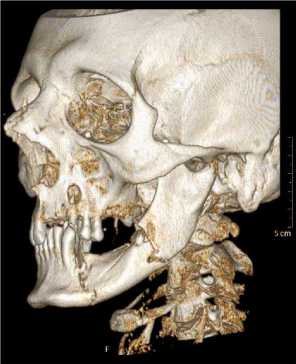
Рис. 2. Мультиспиральные компьютерные томограммы пациента Н. (20-е сутки после повреждения нижней челюсти): а – объемная реконструкция; б – аксиальная проекция. Отмечаются поперечные переломы угла и тела нижней челюсти слева и оскольчатый перелом основания головки мыщелкового отростка слева. Имеется утолщение и неоднородность мягких тканей в левой щечной области
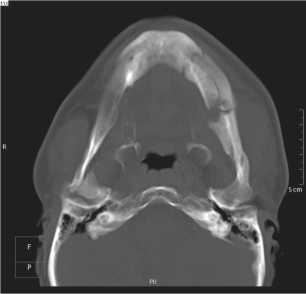
б никали оскольчатые переломы со сложной линией излома, смещение фрагментов зависело от мышечной тяги и направления травмирующей силы. Отраженные переломы возникали в наименее прочных местах – по срединной сагиттальной плоскости тела, в области угла челюсти, ее ветвей, в основании мыщелкового отростка. В альвеолярной части все переломы были открытыми (доходили до лунок зубов), первично инфицированные.
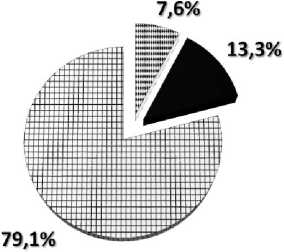
При развитии гнойных осложнений из ран, свищей и ротовой полости высевалась грамположительная и гра-мотрицательная микрофлора, которая в 7,6% случаев была антибиотикорезистентной или чувствительной к антибиотикам 3–4 поколения.
В 43,8% наблюдений роста микрофлоры не получено в виду того, что на ранних этапах медицинской помощи в качестве превентивной антибактериальной терапии использовались антибиотики (цефалоспорины, аминогликозиды, карбипинемы), в максимальных терапевтических дозах (рис. 3 а, б).
Отмечено, что независимо от причин и локализации воспалительной деструкции кости развитие остеомиелита проходило в три фазы своего развития: острую, подострую и хроническую.
В острую (септическую) фазу по данным рентгенологических исследований структурных изменений кости установить не удавалось. Эта фаза имела достаточно выраженные клинические проявления и постановка диагноза не вызывала затруднений. Эффективность лучевых методов повышалась в подострую (секвестрации) и хроническую (рубцовая перестройка тканей, нарушение кровоснабжения, остеосклероз, формирование гнойных полостей и свищей) фазы остеомиелита.
Остеомиелиты при вторичном иммунодефиците на фоне интоксикации, алкоголизма, наркотической зависимости, лучевой и полихимиотерапии также имели ряд особенностей. Возбудителями воспалительной деструкции кости в 1/3 случаев являлась сапрофитная флора (рис. 4 а, б).
Воспаление протекало длительно, с образованием воспалительных инфильтратов, свищей, характеризовалось распространенностью процесса, наличием септических осложнений (энцефалитов, септических пневмоний и т.п.).
тальном отделе нижней челюсти выявлен патологический перелом (рис. 5 б).
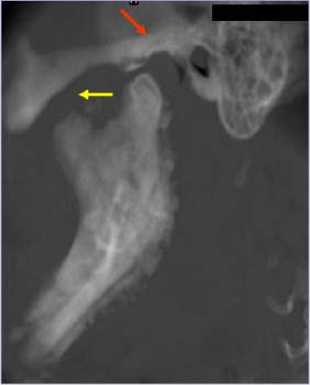
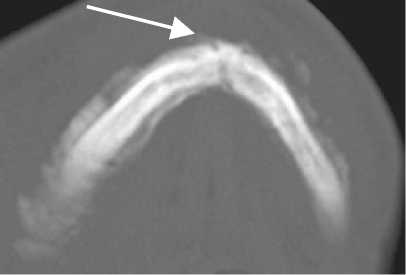
Имели место выраженные бахромчатые периостальные наслоения. Суставной отросток правой ветви нижней челюсти деформирован, смещен кпереди (патологический подвывих головки суставного отростка). Суставные поверхности с неровным, нечетким контуром. Верхушки корней зубов были погружены в зону деструкции, частично лизированы, периодонтальные щели расширены (рис. 5 в, г).
Мягкие ткани в области правой половины нижней челюсти и в проекции тела выглядели утолщенными, лишенными дифференцировки. При гистологическом исследовании биоптата – признаки гнойного воспаления. У всех пациентов в условиях уже развившихся, длительно протекающих осложнений показатели естественного иммунитета (фагоцитоза и комплементарной активности) были в пределах нормы.
Снижение количества активированных нейтрофилов (фагоцитарный индекс), их поглотительной способности (фагоцитарное число), а также индекс завершенности фагоцитоза был в пределах нормы, и значительных колебаний его не наблюдалось.
Угнетение фагоцитоза и активности системы комплемента отмечалось в септической (острой) фазе остеомиелита, сохранялось в среднем до 5–7 суток развития воспалительного процесса. Последующая динамика этих величин характеризовалась тенденцией к нормализации и теряла свое прогностическое значение. Противоположная картина отмечалась при изучении изменений специфического – клеточного и гуморального иммунитета. При повышенном содержании лейкоцитов процентное соотношение лимфоцитов оставалось в пределах нормальных значений. Однако отмечался дисбаланс в соотношениях Т- и В-лимфоцитов, а также изменение состава субпопуляций Т-лимфоцитов с уменьшением хелпер-но-супрессорного индекса до 0,2 (при норме 1,8–2,0). Количество В-лимфоцитов приближалось к нормальным значениям, однако совершенно отчетливо прослеживался недостаток Jg G и количества циркулирующих иммунных комплексов.
Таким образом, при оценке иммунного статуса паци-
Клинический пример
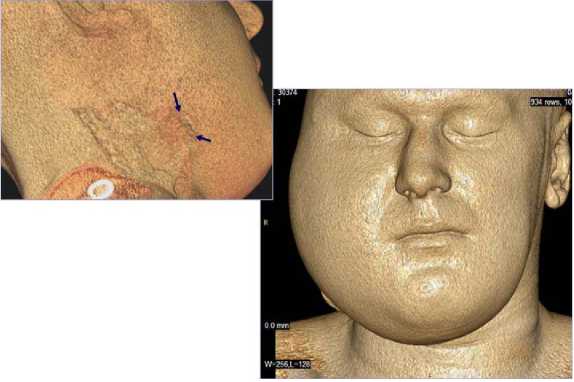
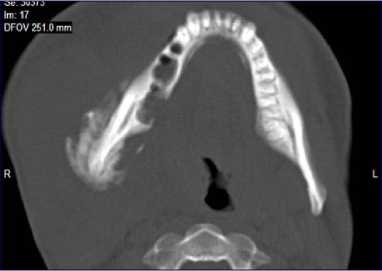
Пациент З., 28 лет (опиатная зависимость – 5 лет). В течение 6 месяцев (после удаления 4.5–4.7 зубов) отмечалось наличие инфильтративных изменений мягких тканей правой половины лица с формированием свищей в правой подчелюстной области (рис. 5 а).
При МСКТ определялись деструктивные изменения суставного и венечного отростков, правой ветви нижней челюсти с переходом на ее тело без признаков формирования секвестров. На фоне деструкции во фрон-
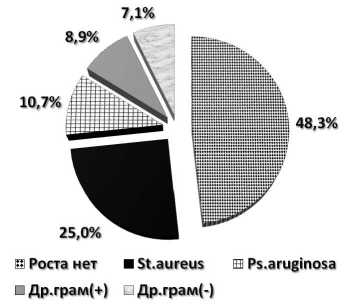
Рис. 3. Характер микрофлоры, высеваемой из минно-взрывных и огнестрельных ран (n=46): а – видовой состав микрофлоры; б – антибиотикочувствительность
Bl Антибиотикорезистентность
■ Фторхинолоны, тетрациклины, аминогликазиды
ЕВ Цефалоспорины, карбопенемы
б
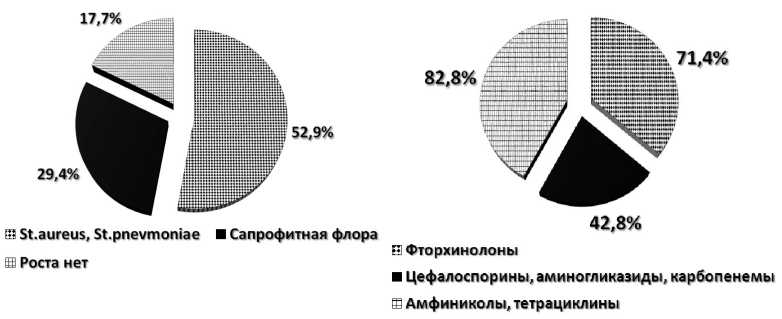
Рис. 4. Возбудители, вызывающие гнойно-воспалительные процессы при вторичном иммунодефиците: а – видовой состав микрофлоры; б – антибиотико-чувствительность
б
a
б
г
Рис. 5. Мультиспиральные компьютерные томограммы лицевого скелета (поверхностная и мультипланарная реконструкция изображений) пациента со вторичным иммунодефицитом, вызванным опиатной зависимостью: а – инфильтративные изменения мягких тканей правой половины лица с формированием свищей в правой подчелюстной области (стрелки); б – воспалительные изменения правого височно-нижнечелюстного сустава, патологический подвывих правой ветви нижней челюсти (стрелки); в – деструктивные изменения и патологический перелом нижней челюсти (стрелка); г – частичный лизис корней нижней челюсти, погруженных в зону деструктивных изменений
ентов с длительно протекающими воспалительными процессами прослеживалась картина иммунодефицитного состояния. На стадии возникших осложнениях наиболее показательными являются результаты изучения специфического иммунитета (клеточного и гуморального), характера микрофлоры, ее чувствительности к антибактериальной терапии. У этих пациентов процессы имели хроническое, распространенное, неограниченное течение. При вовлечении в воспаление костной ткани характерным являлись гиперостоз, периостит, остеосклероти- ческие изменения, наличие свищей, но без тенденции формирования секвестров.
Дифференциальную диагностику остеомиелитов при вторичных иммунодефицитах проводили со злокачественными опухолями, вторичным поражением и дистрофическим изменениями скелета.
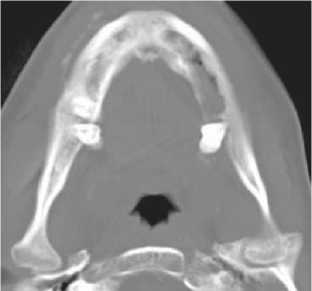
Например, верификацию саркомы Юинга (или круглоклеточной саркомы), ретикулосаркомы, которые исходят из костного мозга, и остеомиелита на основании клинико-лабораторных и рентгенологических данных бы-
a
б
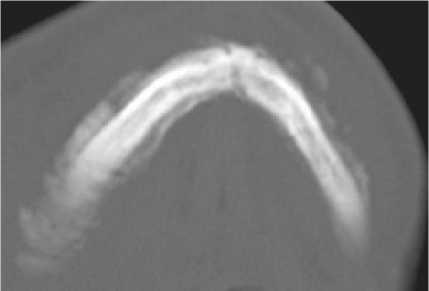
в
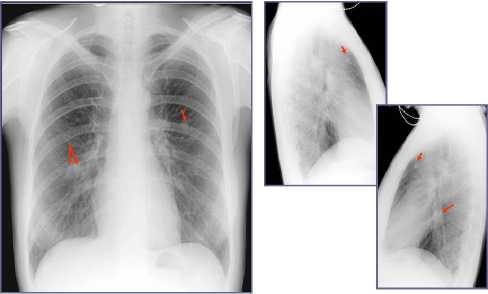
Рис. 6. Мультиспиральные компьютерные томограммы лицевого скелета (в аксиальной проекции) и рентгенограммы органов грудной клетки в прямых и боковых проекциях пациентов с деструктивными процессами нижней челюсти и вторичным поражением легких: а – остеосклеротическая деструкция и бахромчатые периостальные наслоения при саркоме Юинга; б – метастатическое поражение легких при саркоме Юинга (стрелки); в – остеосклеротическая деструкция и бахромчатые периостальные наслоения при остеомиелите на фоне вторичного иммунодефицита; г – септическая полисегментарная двусторонняя пневмония с левосторонним гидротораксом у пациента при остеомиелите на фоне вторичного иммунодефицита
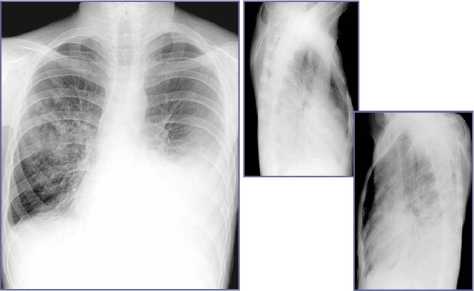
г
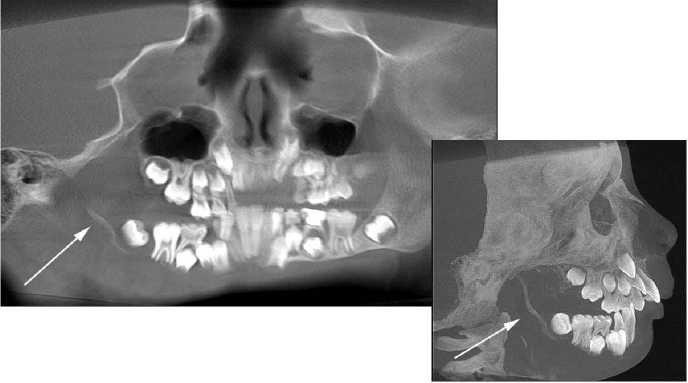
Рис. 7. Дентальные объемные томограммы пациента Ж., 8 лет: отмечается обширная остеолитическая деструкция нижней челюсти (стрелки)
вает провести достаточно сложно. Ретикуло- и круглоклеточная саркомы протекают с периодами обострения и ремиссии. В период обострения отмечается общая воспалительная реакция, местно проявляются болью, гиперемией, припухлостью. Дифференциальную диагности- ку можно провести только по результатам гистологических исследований и по наличию поражения других органов. Метастатическое поражение (чаще всего легких) характерно для злокачественных процессов. Септические осложнения присущи остеомиелитам, и в 75%
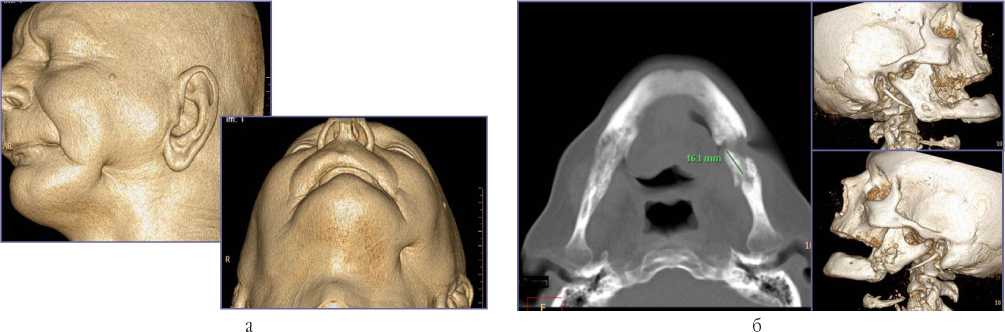
Рис. 8. Мультиспиральные компьютерные томограммы лицевого скелета пациента через 2 года после лучевой терапии по поводу заболевания ротоглотки (а, б – поверхностная реконструкция, аксиальная проекция и объемная реконструкция): а – рубцовые изменения мягких тканей левой подбородочной области с формированием свища; б – смешанная деструкция тела нижней челюсти с признаками секвестрации костной ткани, периостальная реакция на указанном уровне не прослеживается
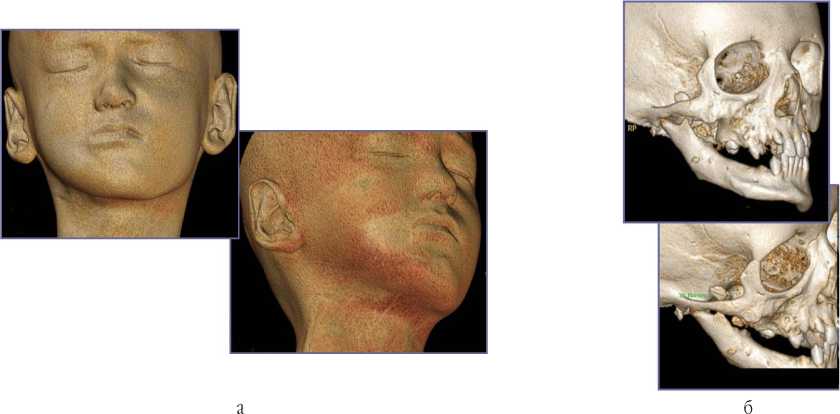
Рис. 9. Мультиспиральные компьютерные томограммы лицевого скелета пациента 10 лет через 8 лет после термического поражения правой половины лица – ожога пламенем (а, б – поверхностные и объемные реконструкции): отмечаются признаки дегенеративно-дистрофических изменений тканей с нарушением формирования ветви нижней челюсти и височно-нижнечелюстного сустава справа с эктопической оссификацией окружающих мягких тканей (стрелки)
случаев проявляются септическими пневмониями (рис. 6 а–г).
Прогрессирующий остеолиз (синдром Гарама) - очень редкая форма дегенеративных изменений кости. По мнению ряда авторов (Суслова О.Я., 1989), имеет врожденный характер, встречается у детей, лиц подросткового и юношеского возраста. По данным Волкова В.А. (1985), литические процессы кости развиваются после повреждения: ятрогенного (оперативные вмешательства, экстракции зубов и т.п.), внешнего механического воздействия. Они могут развиваться в любом возрасте, относятся к остеодистрофическим процессам, сопровождающимся остеолитической деструкцией, которая распространяется на всю кость, суставы не являются препятствием для распространения остеолиза (рис. 7 а, б).
В отсроченный период после воздействия низких и высоких температур и лучевого поражения имеют место нейротрофические изменения мягких тканей с рубцовой дегенерацией, атрофией, образованием свищей.
После лучевого поражения (обычно через 6–12 мес. после близкофокусной лучевой терапии злокачественных новообразований) кость подвергается смешанной перестройке: остеолизу и остеонекрозу вследствие гибели клеточных элементов кости, облитерации сосудов. Через 2–3 года отмечается выраженный остеопороз. Некротизированная ткань постепенно резорбируется, секвестрируется, возникают патологические переломы (рис. 8 а, б).
Рентгенологическая картина очень сходна с остеомиелитом, но без периостальных реакций. В посевах отделяемого из свищей роста патогенной флоры не определяется, при цитогистологическом исследовании тканей – признаки фиброзной дегенерации.
Последствия глубоких ожогов также выражаются нейротрофическими нарушениями тканей, их рубцовой перестройкой. Уже через 4–6 месяцев отмечается нарушение остеогенеза, что наиболее ярко проявляется у детей.
Ожоговые раны у них быстро эпителизируются, формируются мягкоэластичные рубцы. Но отмечается нарушение развития костей, деформации скелета, эктопическая оссификация (рис. 9 а, б).
Работа выполнена в рамках ведущей научной школы НШ 3481.2010.7
Выводы
-
1. Дифференциальная диагностика деструктивных изменений костно-суставной системы при вторичных иммунодефицитах может быть проведена только с учетом анамнеза, клинико-лабораторных данных и результатов лучевых методов исследования.
-
2. Об угрозе развития гнойно-воспалительных осложнений может свидетельствовать снижение значений показателей естественного иммунитета в ранний период после травмы (5–7 сутки), на начальных этапах развития заболевания.
-
3. В отсроченный период, при развитии гнойных осложнений, наиболее достоверно свидетельствуют о тяже-
- сти иммунодефицитных состояний:
-
a) характер местных и общих изменений;
-
b) показатели специфического (клеточного и гуморального) иммунитета;
-
c) характер высеваемой микрофлоры из ран (в том числе сапрофитной);
-
d) показатели цитогистологических анализов;
-
e) наличие поражений других органов и систем.
Список литературы Лучевая дифференциальная диагностика остеомиелитов челюстно-лицевой области при иммунодефицитных состояниях
- Волков М.В. Болезни костей у детей. -М.: Медицина, 1985. -496 c.
- Зарецкая Ю.М. и др. Иммунология и иммуногенетика человека. -М.: Триада-фарм, 2002. -138 с.
- Редькин Ю.В. Нарушения иммунитета при множественных и сочетанных травмах//Ортопедия, травматология и протезирование. -1983. -№ 6. -С. 17-22.
- Суслова О.Я. Рентгенодиагностика повреждений и заболеваний костей и суставов. -Киев: Здоров'я, 1989. -216 с.


