Мочекаменная болезнь на фоне почечного канальцевого ацидоза
Автор: Анохин Николай Валерьевич, Просянников М.Ю., Голованов С.А., Константинова О.В., Войтко Д.А., Сивков А.В.
Журнал: Экспериментальная и клиническая урология @ecuro
Рубрика: Мочекаменная болезнь
Статья в выпуске: 1 т.16, 2023 года.
Бесплатный доступ
Введение. Почечный канальцевый ацидоз дистального типа (дПКА) согласно общепринятым в урологическом сообществе представлениям, является достаточно редкой причиной камнеобразования при мочекаменной болезни (МКБ). Тем не менее согласно последним исследованиям частота встречаемости неполной формы дПКА у пациентов с идиопатическими кальциевыми камнями равна 16,8%, при этом у мужчин неполная форма дПКА была диагностирована в 13,6% случаев, а у женщин в 25,5%. Ранее нами была опубликована обзорная статья, где подробно описаны особенности этиологии, патогенеза дПКА, представлены алгоритмы диагностики и терапии данного заболевания. В продолжение предыдущей публикации считаем интересным представить клинический случай. Клинический случай. Представлен анамнез, данные лабораторных и инструментальных обследований пациентки Ж. с диагнозом МКБ, дПКА. Пациентке был назначен длительный курс консервативной терапии в объеме: цитратные смеси + тиазидные диуретики. На фоне проводимой терапии у больной удалось достичь нормализации основных показателей крови и мочи, стойкой ремиссии заболевания. Выводы. Больные с ПКА дистального типа и МКБ достаточно часто встречаются в клинической практике врача уролога. Своевременная диагностика заболевания и назначение адекватной терапии способны улучшить качество жизни пациента и снизить количество рецидивов уролитиаза.
Уролитиаз, почечный канальцевый ацидоз, ренальный тубулярный ацидоз, причины камнеобразования, метафилактика
Короткий адрес: https://sciup.org/142238179
IDR: 142238179 | DOI: 10.29188/2222-8543-2023-16-1-73-79
Urolithiasis and renal tubular acidosis
Introduction. Distal renal tubular acidosis (dRTA) is a rare cause of stone formation in urolithiasis patients according to the conventional wisdom in the urological community. At the same time prevalence of the incomplete dRTA in patients with idiopathic calcium stones is 16.8% (13.6% in men and 25.5% in women) according to the recent studies. Previously, we published a review article, which describes the features of the dRTA etiology and pathogenesis, and presents diagnostic and treatment algorithms. We consider it interesting to present a clinical case in continuation of the previous publication. Clinical case. There are anamnesis data, results of laboratory and instrumental analysis of the patient Zh. with a urolithiasis and renal tubular acidosis are presented. The patient was prescribed a long course of conservative citrate and thiazide diuretics therapy. The patient managed to achieve normalization of the main parameters of blood and urine, stable remission of the disease against the background of ongoing therapy. Conclusions, patients with distal renal tubular acidosis and urolithiasis are quite common in the clinical practice of urologist. Timely diagnosis of the disease and the appointment of adequate therapy can improve the quality of patient's life and reduce the number of stone relapses.
Текст научной статьи Мочекаменная болезнь на фоне почечного канальцевого ацидоза
Почечный канальцевый ацидоз дистального типа (ренальный тубулярный ацидоз, дПКА), согласно общепринятым в урологическом сообществе представлениям, является достаточно редкой причиной камне-образования при мочекаменной болезни (МКБ). По данным мировой литературы у пациентов с уролитиа- зом дПКА встречается в 0,3 – 8% случаев [1]. При этом данные показатели отражают заболеваемость, в основном, полной формой дПКА. В то же время встречаемость неполной формы дПКА у больных уролитиазом до последнего времени не изучалась.
Согласно результатам исследования, в котором принимали участие 386 больных с идиопатической формой кальциевого уролитиаза, частота встречаемости неполной формы дПКА у данной категории пациентов равна 16,8%, при этом у мужчин неполная форма дПКА была диагностирована в 13,6% случаев, а у женщин в 25,5% [2].
Необходимо подчеркнуть, что особенностью полной формы дПКА является щелочная моча (pH >7,0) гиперкальциурия и гипоцитратурия [3]. Специфичным признаком неполной формы дПКА является только стойкое повышение показателей pH мочи >5,8, при этом у данной категории больных не встречаются характерные для полной формы изменения в крови и суточной моче или изменения бывают не столь выраженными [2].
Дифференциальная диагностика дистальной формы ПКА проводится с помощью нагрузочной функциональной пробы с применением аммония хлорида [4]. В качестве альтернативы аммония хлориду можно использовать пробу с фуросемидом и флудрокортизоном [5, 6]. В случае неспособности организма снизить показатели рН мочи <5,4 после приема вышеуказанных пре-паратов,у пациента фиксируется наличие дефекта секреции ионов Н+ в дистальных почечных канальцах и ставится диагноз ПКА дистального типа.
Наиболее часто с дПКА в своей практике сталкиваются детские нефрологи,поскольку выраженные формы дПКА проявляют себя клинически, в основном в детском возрасте,являются генетически детерминированными и требуют соответствующей терапии. Тем не менее,заболевание может манифестировать и во взрослом возрасте. Данный тип тубулопатии может носить и приобретенный характер [7-12].
Ранее нами была опубликована обзорная статья где подробно описаны особенности этиологии, патогенеза дистальной формы ПКА, представлены алгоритмы диагностики и терапии данного заболевания [13]. В продолжение предыдущей публикации считаем интересным представить клинический случай.
КЛИНИЧЕСКИЙ СЛУЧАЙ
Пациентка Ж., 31 год в 2020 году впервые обратилась в поликлинику НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина – филиал «НМИЦ радиологии» Минздрава России с жалобами на регулярное камнеобразование. Из анамнеза известно, что пациентка с 18 лет страдает МКБ, является камневыде-лителем. Со слов пациентки, с наступлением совершеннолетия ежегодно возникали почечные колики с отхождением мочевых камней. При этом все конкременты отходили самостоятельно, оперативное лечение по поводу уролитиаза не проводилось.
Из анамнеза также известно, что в 2019 году у пациентки наступила первая беременность, на фоне которой на 17-ой неделе возникла почечная колика самостоятельное отхождение 5 мочевых конкрементов.
Во время беременности пациентка неоднократно находилась на лечении в отделении патологии беременных получала консервативную терапию.
На 30 неделе беременности (2019 год) в связи с атакой пиелонефрита и наличием гидронефроза пациентке были установлены внутренние стенты с обеих сторон, которые были заменены на нефростомические дренажи на 35 неделе беременности в связи с неадекватным дренированием верхних мочевых путей стен-тами.После родоразрешения путем кесарева сечения пациентке была выполнена мультиспиральная компьютерная томография, диагностированы множественные камни чашечек обеих почек (рис. 1). В связи с отсутствием камней,вызывающих обструкцию мочевых путей, нефростомические дренажи были удалены.
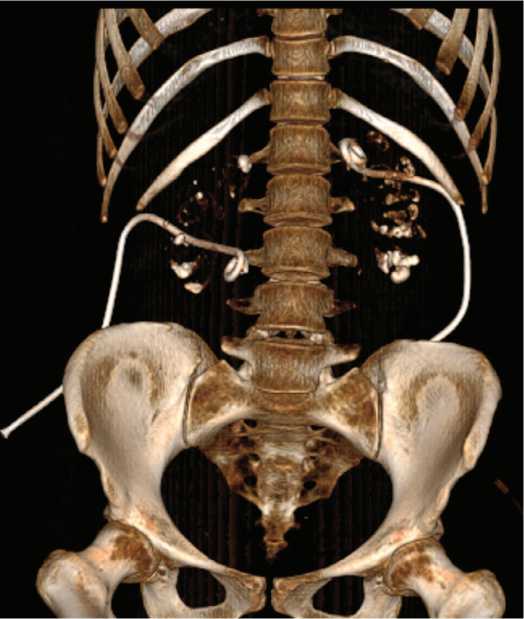
Рис. 1. 3D-реконструкция мультиспиральной компьютерной томографии пациентки Ж., апрель 2020 г
Fig. 1. 3D reconstruction of the multispiral computed tomography of patient Zh., April 2020
Пациентка также сообщила, что с возраста 3-х лет до наступления совершеннолетия регулярно наблюдалась у детского нефролога с диагнозом дПКА и принимала цитратную смесь Олбрайта. После достижения 18 летнего возраста пациентка Ж. периодически посещала нефролога, консервативную терапию регулярно не принимала.
В НИИ урологии пациентке было рекомендовано воздержаться от приема препаратов в течение 14-ти суток, в дальнейшем выполнить биохимический анализ крови, биохимический анализ суточной мочи на предмет нарушений обмена камнеобразующих веществ определить кислотно-щелочной состав (КЩС) крови и химический состав мочевого камня, а также выполнять pH-метрию мочи 3 раза в день в течение 7 суток.
По данным обследования в биохимическом анализе крови и суточной мочи у пациентки были выявлены гиперхлоремия, гиперфосфатемия, гипохло-рурия, гипоцитратурия, гипомагниурия. При этом уровень кальция в моче находился в пределах нормальных значений (табл. 1).
Согласно результатам анализа КЩС крови у пациентки было зафиксировано увеличение парциального давления углекислого газа (pCO 2 ) и кислорода (pO 2 ), увеличение уровня лактата и бикарбонатов крови (табл. 2).
Химический состав мочевого камня: карбонатапа-тит 80%, струвит 20%.
При pH-метрии мочи, выполненной с помощью одноразовых тест-полосок, показатели pH стабильно находились на уровне 6,5-7,0.
По данным проведенного обследования сделано предположение, что причиной литогенеза является почечный канальцевый ацидоз дистального типа. С целью оценки кислотовыделительной функции почек, для про- ведения дифференциальной диагностики дПКА пациентке была выполнена функциональная нагрузочная проба с фуросемидом и флудрокортизоном [5, 6].
Алгоритм проведения функциональной пробы: в 08:00 у пациента определяется pH утренней мочи. Далее в 08:00 после приема пищи пациент однократно принимает 40 мг фуросемида и 100 мкг флудрокортизона. В последующем 1 раз в час в течение 6 часов измеряется pH мочи (в 09:00, 10:00, 11:00, 12:00, 13:00, 14:00). При стабильном уровне показателей pH мочи >5,4 у больного диагностируется ПКА. В случае, если значение pH мочи хотя бы в одной пробе определяется <5,4 – диагноз ПКА исключается.
Результаты pH мочи, полученные после нагрузочной пробы, выполненной пациентке Ж., подтвердили диагноз ПКА (табл. 3).
Пациентке Ж. была выполнена денситометрия, по результатам которой был диагностирован остеопороз.
С целью замедления течения процессов литогенеза пациентке были назначены цитратные смеси и
Таблица 1. Биохимический анализ крови и суточной мочи до терапии и через 1 месяцев после начала консервативного лечения
Table 1. Biochemical analysis of blood and daily urine before therapy and 1 month after the start of conservative treatment
Дальнейшее наблюдение пациентки показало, что на фоне проводимой терапии у больной отсутствовали рецидивы почечной колики в 2021 и 2022 годах. Результаты контрольного исследования (мультиспиральная компьютерная томография органов брюшной полости без контрастного усиления) показали, что за 2021-2022 гг удалось достичь стойкой ремиссии заболевания на фоне проводимой терапии, роста мочевых камней отмечено не было (рис. 2).
Результаты контрольного биохимического анализа крови и суточной мочи также продемонстрировали нормализацию уровня цитратов в моче на фоне терапии цитратными смесями в сочетании с гипотиазидом. При этом показатели кальциурии не превышали верхнего предела нормальных значений (табл. 1, 4). По данным контрольного анализа КЩС крови уровень лактата и бикарбонатов в крови нормализовался (табл. 2).
У пациентки по данным контрольных анализов наблюдалось снижение активности процессов литогенеза, отсутствие новых эпизодов почечной колики и роста мочевых камней. В связи с этим больной с целью избавления от существующих конкрементов и профилактики снижения функции почек было предложено оперативное лечение в объеме ретроградной интраренальной лазерной каликолитотрипсии с обеих сторон. Пациентка приняла решение воздержаться от хирургического лечения.
В настоящее время больная получает выше названную консервативную терапию, наблюдается у уролога и нефролога.
ОБСУЖДЕНИЕ
Вышеописанный клинический случай приведен с целью обратить внимание урологов, нефрологов и врачей других специальностей на необходимость поиска причин литогенеза при МКБ.
Практикующему специалисту стоит помнить, что ПКА дистального типа является одной из причин литогенеза при МКБ. Согласно проводимым ранее эпидемиологическим исследованиям, дПКА встречается крайне редко и поэтому практически не диагностируется в клинической практике [1]. Это относится в основном к полной форме дПКА. В то же время, результаты последних работ показали, что неполная форма ПКА дистального типа является достаточно распространенной причиной камнеобразова-ния [2]. Более того, некоторые исследователи считают, что неполная форма дПКА является самостоятельным видом тубулопатии, приводящей к литогенезу при МКБ [2].
Вышеописанный клинический случай показал, что изменения в результатах анализов у пациентов с дПКА не всегда соответствуют традиционным представлениям описанным в литературе. Так, в «классическом» понимании считается, что у больных дПКА в биохимическом анализе крови наблюдается гипокалиемия, в КЩС крови –
Таблица 2. Кислотно-щелочной состав крови до терапии и на фоне консервативного лечения Table 2. Acid-base composition of blood before therapy and during conservative treatment
|
Показатели Indicators |
Ед. измерения Unit measurements |
Референтные значения Reference values |
До лечения Before therapy |
Через 12 мес. после начала лечения 12 month after the start of treatment |
|
pH |
7,32-7,42 |
7,32 |
7,36 |
|
|
pCO 2 |
мм.рт.ст mmHg |
41-51 |
61 |
46 |
|
pO 2 |
ммоль/л mmol/l |
35-49 |
30 |
28 |
|
К+ |
ммоль/л mmol/l |
3,4-4,5 |
3,9 |
3,8 |
|
Na+ |
ммоль/л mmol/l |
142 |
136-146 |
140 |
|
Ca++ |
ммоль/л mmol/l |
1,15-1,29 |
1,24 |
1,15 |
|
Лактат Lactate |
ммоль/л mmol/l |
0,5-1,6 |
2,1 |
1,1 |
|
Глюкоза Glucose |
ммоль/л mmol/l |
3,89-5,83 |
4,9 |
4,6 |
|
HCO 3 - |
ммоль/л mmol/l |
21,0-26,0 |
31,4 |
26,0 |
|
BEecf |
ммоль/сут mmol/day |
-2,9-2,9 |
5,3 |
0,6 |
|
BE(B) |
ммоль/сут mmol/day |
-2,5-2,5 |
3,6 |
-1,6 |
Таблица 3. Показатели pH мочи на фоне применения функциональной пробы
Table 3. Urine pH values against the background of the functional test
|
Показатель Indicator |
08:00 |
09:00 |
10:00 |
11:00 |
12:00 |
13:00 |
14:00 |
|
pH мочи Urine pH |
8,0 |
8,0 |
7,5 |
7,0 |
7,0 |
7,0 |
7,0 |
Таблица 4. Биохимический анализ крови и суточной мочи на фоне консервативного лечения
Table 4. Biochemical analysis of blood and daily urine against the background of conservative treatment
|
Показатели Indicators |
Ед. измерения Unit measurements |
Референтные значения Reference values |
2021 г 2021 year |
2022 г 2022 year |
|
Кровь, Blood |
||||
|
Кальций Calcium |
ммоль/л mmol/l |
2,20-2,65 |
2,35 |
2,44 |
|
Натрий Sodium |
ммоль/л mmol/l |
135-152 |
141 |
141 |
|
Магний Magnesium |
ммоль/л mmol/l |
0,66-1,07 |
0,79 |
0,68 |
|
Фосфор Phosphorus |
ммоль/л mmol/l |
0,81-1,45 |
1,12 |
1,21 |
|
Хлор Chlorine |
ммоль/л mmol/l |
98-107 |
103 |
103,3 |
|
Мочевина Urea |
ммоль/л mmol/l |
2,8-7,2 |
5,5 |
6,3 |
|
Креатинин Creatinine |
ммоль/л mmol/l |
53,0-97,0 |
71,6 |
87,0 |
|
Мочевая кислота Urinary acid |
ммоль/л mmol/l |
154,7-357,0 |
191,2 |
182,0 |
|
Калий Potassium |
ммоль/л mmol/l |
3,5-5,1 |
3,7 |
3,9 |
|
Моча, Urine |
||||
|
Кальций Calcium |
ммоль/сут mmol/day |
2,5-5,0 |
1,8 |
1,34 |
|
Натрий Sodium |
ммоль/сут mmol/day |
40-220 |
123 |
214,0 |
|
Магний Magnesium |
ммоль/сут mmol/day |
2,47-5,20 |
3,36 |
2,98 |
|
Фосфор Phosphorus |
ммоль/сут mmol/day |
12,9-42,0 |
30,3 |
16,5 |
|
Хлор Chlorine |
ммоль/сут mmol/day |
110-250 |
104 |
165 |
|
Мочевина Urea |
ммоль/сут mmol/day |
400-710 |
377 |
332,9 |
|
Креатинин Creatinine |
ммоль/сут mmol/day |
5300-17700 |
10806 |
9350 |
|
Мочевая кислота Urinary acid |
ммоль/сут mmol/day |
1480-4130 |
1581 |
3470 |
|
Оксалаты Oxalates |
ммоль/сут mmol/day |
<0,44 |
0,13 |
0,11 |
|
Цитраты Citrates |
ммоль/сут mmol/day |
1,67-6,45 |
2,85 |
2,25 |
|
pH мочи Urone pH |
7,0 |
7,0 |
||
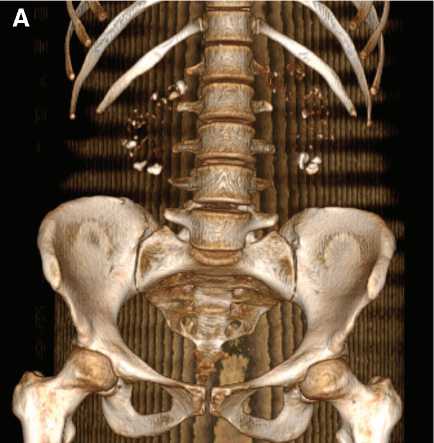
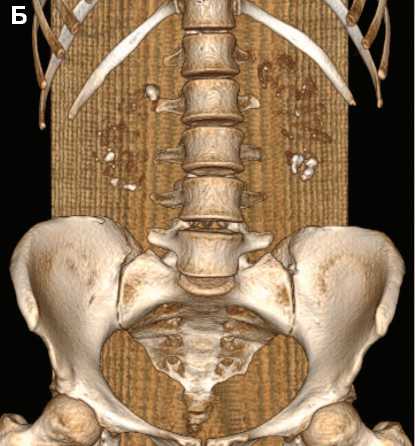
Рис. 2. 3D-реконструкция мультиспиральной компьютерной томографии органов брюшной полости пациентки Ж., май 2021 г (а), май 2022 г (б) (на фоне терапии)
Fig. 2. 3D reconstruction of multislice computed tomography of the abdominal organs of patient Zh., May 2021 (a), May 2022 (b) (during therapy)
пониженный уровень бикарбонатов (HCO 3 -) и низкие показатели pH (pH <7,32) [14, 15].
У пациентки Ж. в результатах анализов крови обнаружены изменения, прямо противоположные «классическим» представлениям о течении дПКА: показатели pH крови и уровень калия крови находились в пределах нормы, а уровень бикарбонатов (HCO 3 -) в сыворотке крови, напротив, был повышен (табл. 1, 2). При этом, у пациентки Ж. наблюдались «классические» для дПКА изменения – гиперхлоремия, гипохлорурия и гипоцитратурия (табл. 1). Этот факт говорит о том, что дПКА недостаточно изучен и описан специалистами и этот синдром может проявляться различными вариантами течения. В то же время, в клинической практике достаточно редко встречаются ситуации, полностью соответствующие «традиционным» представлениям о течении заболевания.
Особое внимание следует обратить на наличие остеопороза у данной категории больных. Развитие остеопороза у пациентов с ПКА дистального типа связано с особенностями кислотно-основного состояния и водноэлектролитного обмена в организме человека. Согласно общепринятым представлениям гидрокарбонатная буферная система является главной буферной системой организма [16]. Ионы бикарбоната HCO 3 - являются главным связующим звеном между электролитным и кислотно-основным балансом, то есть сдвиги кислотно-основного состояния сопровождаются изменениями количества бикарбоната в сыворотке крови [16, 17]. При нарушении функционирования почечных канальцев при ПКА дистального типа, согласно «классическим» представлениям происходит повышение уровня ионов водорода H+ и снижение уровня бикарбоната HCO 3 - в сыворотке крови. Нейтрализация кислотной нагрузки в данном случае, главным образом, происходит за счет солей угольной кислоты костной ткани. Нейтрализация ионов водорода H+ костным карбонатом сопровождается высвобождением кальция из костей во внеклеточную жидкость, что приводит к гиперкальциурии, развитию остеопороза и в условиях защелачивания мочи активирует главным образом процессы литогенеза у данной категории больных. Согласно «классическим» представлениям снижение уровня бикарбонатов сыворотки крови также сопровождается увеличением уровня ионов хлора Cl- и остаточных анионов (сульфатов, фосфатов, лактата и др.) в сыворотке крови для сохранения электронейтральности организма.
Анализ описанного клинического случая показал что у пациентки Ж.первично был диагностирован повышенный уровень фосфора, хлора и лактата в сыво- ротке крови, что соответствует традиционным представлениям. В то же время уровень бикарбонатов в сыворотке крови первично был выше нормальных значений (31,4 ммоль/л), что противоречит общепринятым представлениям о функционировании буферных систем организма и должно сопровождаться прямо противоположными изменениями в показателях крови.
Консервативное лечение пациентов с МКБ на фоне дПКА заключается в основном в применении цитратных смесей и тиазидных диуретиков и направлено на нормализацию показателей крови, восстановление нормального уровня цитратурии и снижение степени кальциурии [18-20]. В данном клиническом случае, несмотря на нормальный уровень кальция в суточной моче, было принято решение назначить пациентке тиазидные диуретики (гипотиазид) с целью замедления процессов литогенеза.
Необходимо подчеркнуть, что большая часть пациентов с диагнозом дПКА обязаны получать консервативную терапию регулярно, в течение всей жизни. Существующие препараты обладают большим количеством побочных действий, которые ограничивают их применение. В связи с этим требуется разработка новых лекарственных средств для проведения длительной консервативной терапии. Одним из перспективных направлений развития является создание и производство пероральных гранулированных препаратов пролонгированного действия на основе цитратных смесей. Подобные работы в настоящий момент проводятся за рубежом [21]. Считаем, что проведение разработки подобной группы препаратов в Российской Федерации следует считать весьма актуальной задачей. Учитывая тот факт, что у 13-25% пациентов, страдающих идиопатической формой кальциевого уролитиаза диагностируют неполную форму дПКА, данная группа препаратов будет востребована при метафилактике МКБ.
ЗАКЛЮЧЕНИЕ
Согласно последним опубликованным научным работам неполная форма ПКА дистального типа достаточно часто является причиной литогенеза при МКБ. Больные с ПКА дистального типа имеют ряд отличительных особенностей в показателях крови и мочи, при выявлении которых специалист может предположить наличие тубулопатии данного вида. Проведение специальных функциональных проб с применением аммония хлорида или фуросемида/флудрокортизона является общепринятым способом дифференциальной диагностики ПКА дистального типа.
Список литературы Мочекаменная болезнь на фоне почечного канальцевого ацидоза
- Buckalew VM Jr, Caruana RJ. The pathophysiology of distal (type 1) renal tubular acidosis. In: Gonick H.C., Buckalew V.M. Renal tubular disorders: pathophysiology, diagnosis and management 1985; New York: Marcel Dekker; 357-386 p.
- Sromicki J, Kacl G, Föhl M, Hess B. Prospective long-term evaluation of incomplete distal renal tubular acidosis in idiopathic calcium nephrolithiasis diagnosed by low-dose NH4CL loading - gender prevalences and impact of alkali treatment. J Nephrol 2022;35(6):1619-1626. http://doi.org/10.1007/s40620-021-01207-7.
- Daniel G Fuster, Orson W Moe. Incomplete distal renal tubular acidosis and kidney stones. Adv Chronic Kidney Dis 2018;25(4):366-374. http://doi.org/10.1053/j.ackd.2018.05.007.
- Wrong O, Davies HE. The excretion of acid in renal disease. Quart J Med 1959;28(110):259-313.
- Dhayat NA, Gradwell MW, Pathare G, Anderegg M, Schneider L, Luethi D, et al Furosemide/Fludrocortisone test and clinical parameters to diagnose incomplete distal renal tubular acidosis in kidney stone formers. Clin J Am Soc Nephrol 2017;12(9):1507-1517. http://doi.org/10.2215/CJN.01320217.
- Walsh SB, Shorley DG, Wrong OM, Unwin RJ (2007) Urinary acidification assessed by simultaneous furosemide and fludrocortisone treatment: an alternative to ammonium chloride. Kidney Int 2007;71(12):1310-6. http://doi.org/10.1038/sj.ki.5002220.
- François H, Mariette X. Renal involvement in primary Sjögren syndrome. Nat Rev Nephrol 2016;12(2):82-93. http://doi.org/10.1038/nrneph.2015.174.
- Agrawal N, Mahata R, Chakraborty PP, Basu K. Secondary distal renal tubular acidosis and sclerotic metabolic bone disease in seronegative spondyloarthropathy. BMJ Case Rep 2022;15(3):e248712. http://doi.org/10.1136/bcr-2021-248712.
- Wang S, Dong B, Wang C, Lu J, Shao L. From Bartter's syndrome to renal tubular acidosis in a patient with Hashimoto's thyroiditis: A case report. Clin Nephrol 2020;94(3):150-54. http://doi.org/10.5414/CN109820.
- Bharani A, Bharani T, Bharani R. Distal renal tubular acidosis secondary to vesico-ureteric reflux: A case report with review of literature. Saudi J Kidney Dis Transpl 2018;29(5):1240-1244. http://doi.org/10.4103/1319-2442.243943.
- Evan AP, Willis LR, Lingeman JE, McAteer JA. Renal trauma and the risk of long-term complications in shock wave lithotripsy. Nephron 1998;78(1):1–8. https://doi.org/10.1159/000044874.
- Parks JH, Worcester EM, Coe FL, Evan AP, Lingeman JE. Clinical implications of abundant calcium phosphate in routinely analyzed kidney stones. Kidney Int 2004;66(2):777–85. https://doi.org/10.1111/j.1523-1755.2004.00803.x.
- Анохин Н.В., Просянников М.Ю., Голованов С.А., Константинова О.В., Войтко Д.А., Сивков А.В. Почечный канальцевый ацидоз как одна из причин мочекаменной болезни. Экспериментальная и клиническая урология 2022;15(4):60-69. [Anokhin N.V., Prosyannikov M.YU. Golovanov S.A., Konstantinova O.V., Voytko D.A., Sivkov A.V. Renal tubular acidosis as one of the causes of urolithiasis. Eksperimentalnaya i Klinicheskaya urologiya = Experimental and Clinical Urology 2022;15(4):60-69. (In Russian)]. http://doi.org/10.29188/2222-8543-2022-15-4-60-69.
- Баранов А.А., Намазова-Баранова Л.С., Цыгин А.Н., Сергеева Т.В., Чумакова О.В., Паунова С.С., и др. Тубулопатии у детей. Клинические рекомендации 2016; 57 с. [Baranov A.A., Namazova-Baranova L.S., Tsygin A.N., Sergeeva T.V., Chumakova O.V., Paunova S.S., et al. Tubulopathies in children. Klinicheskie rekomendatsii = Clinical guidelines 2016; 57 p. (In Russian)]. URL: https://www.pediatr-russia.ru/information/klinrek/deystvuyushchie-klinic... %B8%D0%B8%20%D0%A1%D0%9F%D0%A0.v1%2028%2002%202017-1.pdf.
- Козыро И.А., Сукало А.В., Белькевич А.Г. Тубулопатии у детей: учебно-методическое пособие. Минск: БГМУ 2019; 26 с. [Kozyro I.A., Sukalo A.V., Belkevich A.G. Tubulopathy in children: educational and methodical manual. Minsk: BSMU 2019; 26 p. (In Russian)].
- Литвицкий П.Ф. Нарушения кислотно-основного состояния. Вопросы современной педиатрии 2011;10(1):83-92. [Litvitskiy P.F. Нарушения кислотно-основного состояния. Voprosy Sovremennoi Pediatrii = Current Pediatrics 2011;10(1):83-92. (In Russian)].
- McCance K., Huenter S. Pathophysiology. The biologic basis for disease in adults and children. 5th Ed. Elsevier 2006; 110–121 p.
- Rodríguez Soriano J. Renal tubular acidosis: the clinical entity. J Am Soc Nephrol 2002;13(8):2160–2170. http://doi.org/10.1097/01.asn.0000023430.92674.e5.
- Alonso-Varela M, Gil-Pena H, Coto E, Gómez J, Rodríguez J, Rodríguez-Rubio E, et al. Distal renal tubular acidosis. Clinical manifestations in patients with different underlying gene mutations. Pediatr Nephrol 2018;33(9):1523–1529. http://doi.org/10.1007/s00467-018-3965-8.
- Both T, Zietse R, Hoorn EJ, van Hagen PM, Dalm VA, van Laar JA, et al. Everything you need to know about distal renal tubular acidosis in autoimmune disease. Rheumatol Int 2014;34(8):1037–1045. http://doi.org/10.1007/s00296-014-2993-3. 21. Bertholet-Thomas A, Guittet C, Manso-Silván MA, Castang A, Baudouin V, Cailliez M, et al. Efficacy and safety of an innovative prolonged-release combination drug in patients with distal renal tubular acidosis: an open-label comparative trial versus standard of care treatments. Pediatr Nephrol 2021;36(1):83-91. http://doi.org/10.1007/s00467-020-04693-2.


