Оценка липидного статуса у пациентов со стабильной ишемической болезнью сердца, направленных на коронарную ангиопластику и стентирование
Автор: Тишко Валерий Владимирович, Тыренко В.В., Барсуков А.В., Шишкевич А.Н., Пятченков М.О.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 4 т.9, 2014 года.
Бесплатный доступ
Нарушения липидного обмена могут поддерживать локальный воспалительный ответ в месте имплантации стента и быть неблагоприятным фоном для восстановления интимы и предотвращения рестеноза и тромбоза стента в отдаленном периоде. Оценены маркеры липидного метаболизма у 120 пациентов стабильной ишемической болезнью сердца, которым была выполнена коронарная ангиопластика и стентирование. В образцах крови определяли общий холестерин, триглицериды, холестерин липопротеидов низкой плотности, холестерин липопротеидов высокой плотности, липопротеидй, апопротеин A-1, апопротеин B-100. Выявлено, что у большинства пациентов исходные значения общего холестерина и холестерина липопротеидов низкой плотности были значительно выше целевых. Установлено увеличение соотношения АпоВ-100/АпоА-1 более чем у 75% пациентов, которое служит одним из надежных показателей атерогенного сдвига и прогрессирования атеросклероза. У 25% пациентов выявлена гиперлипопротеидемия(а), превышающая 500 мг/л. Заключение. Высокие значения холестерина липопротеидов низкой плотности и липопротеида(а) свидетельствуют о неадекватности гиполипидемической базисной терапии у пациентов, направленных на коронарную реваскуляризацию, и требуют более агрессивного лечения. В противном случае, они способствуют клиническому манифестированию атеросклероза и ухудшению результатов коронарного стентирования.
Атеросклероз, ишемическая болезнь сердца, холестерин липопротеидов низкой плотности, липопротеид(а), чрескожная транслюминальная коронарная ангиопластика, стентирование
Короткий адрес: https://sciup.org/140188363
IDR: 140188363 | УДК: 616.12-005.4:
Assessment of lipid status in patients with stable coronary artery disease directed to coronary angioplasty and stenting
Lipid metabolism disturbances can maintain a local inflammatory response at the site of stent implantation and be unfavorable background for the restoration of the intima and the prevention of restenosis and stent thrombosis in the long term. Evaluated markers of lipid metabolism in 120 patients stable coronary artery disease who underwent coronary angioplasty and stenting. Blood samples were determined total cholesterol, triglycerides, cholesterol, low density lipoprotein, high density lipoprotein cholesterol, lipoprotein(a), apoprotein A-1, apoprotein B-100. Revealed that the majority of patients the initial values of total cholesterol and low density lipoprotein cholesterol were significantly higher than the target. Increasing the ratio of АpoB-100/АpoA-1 had more than 75% of patients, which is a good indicator of atherogenic shift and progression of atherosclerosis. About 25% of patients had hyperlipoproteinemia(a) exceeding 500 mg/l. Conclusion. High values of low density lipoprotein cholesterol and lipoprotein(a) indicate the inadequacy of the basic lipid-lowering therapy in patients referred for coronary revascularization, and require more aggressive treatment. Otherwise, they contribute to the clinical manifestation atherosclerosis and worse outcomes after coronary stenting.
Текст научной статьи Оценка липидного статуса у пациентов со стабильной ишемической болезнью сердца, направленных на коронарную ангиопластику и стентирование
В нескольких исследованиях было показано, что рестеноз внутри стента редко происходит в течение первого года после коронарной интервенции [3]. Тем не менее, в повседневной клинической практике, можно часто обнаружить прогрессирование атеросклеротических изменений у больных стенокардией с предыдущей историей коронарного стентирования, несмотря на стабилизацию стенокардии. Серийные ангиографические оценки показали возникновение фазы позднего повторного сужения спустя несколько лет после стентирования, в то время как стентированный сегмент эндотелизировался без признаков раннего рестеноза [4]. Основным механизмом, лежащим в основе развития рестеноза внутри стента в ранней фазе, является неоинтимальная гиперплазия. Тем не менее, механизм сужения просвета в поздней фазе, как сообщалось, отличается от наблюдаемого сужения в ранней фазе [6]. Данные внутрикоронарной оптической когерентной томографии и гистопатологических исследований показали, что в поздней фазе часто наблюдаются признаки развития атеросклероза в стенте, и эти изменения могут влиять на прогрессирование атеросклеротического повреждения и на развитие очень позднего тромбоза стента [10].
Эффективная терапия, направленная на снижение уровня холестерина липопротеидов низкой плотности (Х-ЛПНП) до целевых значений, является фундаментом для первичной и вторичной профилактики сердечно-сосудистых заболеваний [9]. В нашем исследовании мы попытались оценить состояние липидного обмена накануне коронарной ангиопластики и стентирования.
Материалы и методы исследования
В исследование было включено 120 пациентов (113 мужчин и 7 женщин) в возрасте 58 ± 9 лет стабильной ишемической болезнью сердца (ИБС), документированной коронароангиографией. У всех пациентов была выполнена чрескожная транслюминальная коронарная ангиопластика (ЧТКА) и стентирование.
Критериями включения были стенокардия напряжения 2 и 3 функциональных классов в течение 6 месяцев и более, а также выраженный стеноз одной и более коронарных артерий (сужение просвета сосуда более 70%). Клиническая характеристика пациентов представлена в таблице 1.
Все пациенты перед коронарным стентированием в течении 2 дней получали лечение: клопидогрель по 75 мг и ацетилсалициловую кислоту по 100 мг в сутки. После имплантации стента пациентам рекомендован прием
Тишко В.В., Тыренко В.В., Барсуков А.В., Шишкевич А.Н., Пятченков М.О.
ОЦЕНКА ЛИПИДНОГО СТАТУСА У ПАЦИЕНТОВ СО СТАБИЛЬНОЙ ИШЕМИЧЕСКОЙ БОЛЕЗНЬЮ СЕРДЦА, НАПРАВЛЕННЫХ НА КОРОНАРНУЮ АНГИОПЛАСТИКУ И СТЕНТИРОВАНИЕ
Табл. 1. Клиническая характеристика пациентов
|
Количество пациентов (n = 120) |
||
|
Возраст (лет) |
58 ± 9 |
|
|
Пол (мужчины) |
113 (94) |
|
|
Продолжительность болезни (лет) |
7 ± 6 |
|
|
АКШ |
29 (24) |
|
|
Окклюзия шунта |
12 (10) |
|
|
Рестеноз в стенте |
14 (12) |
|
|
Артериальная гипертензия |
86 (72) |
|
|
Сахарный диабет |
20 (17) |
|
|
Инфаркт миокарда |
62 (52) |
|
|
Курение |
65 (55) |
|
|
ИМТ (кг/м2) |
28,5±3,4 |
|
|
Фракция выброса (%) |
57 ± 8 |
|
|
Медикаменты |
АСК |
120 (100) |
|
Клопидогрель |
120 (100) |
|
|
Статины |
64(53) |
|
Табл. 2. Лабораторные показатели липидного обмена (n = 120)
|
Показатель |
Норма1 |
X ± m |
Медиана |
Перцентили |
|
|
25-й |
75-й |
||||
|
ОХ, ммоль/л |
3,3 – 5,2 <4,02 |
4,78 ± 0,11 |
4,74 |
3,89 |
5,51 |
|
Триглицериды, ммоль/л |
0,4 – 2,3 <1,72 |
1,69 ± 0,09 |
1,42 |
1,1 |
2,0 |
|
Х-ЛПНП, ммоль/л |
2,59 – 3,37 <1,82 |
2,71 ± 0,1 |
2,55 |
2,0 |
3,15 |
|
Х-ЛПВП, ммоль/л |
0,9 – 2,5 >1,22 |
1,27 ± 0,03 |
1,27 |
1,03 |
1,48 |
|
Х-ЛПОНП, ммоль/л |
0,3 – 1,0 |
0,77 ± 0,04 |
0,67 |
0,51 |
0,92 |
|
КА |
<3,0 |
2,94 ± 0,11 |
2,89 |
2,1 |
3,66 |
|
Лп(а), мг/л |
0 – 320 <5003 |
367 ± 42 |
180 |
90 |
510 |
|
АпоА-1, мг/дл |
94 – 178 |
117,2 ± 2,1 |
115,5 |
105,5 |
126,7 |
|
АпоВ-100, мг/дл |
65 – 133 <802 |
123,7 ± 5,1 |
114,9 |
91 |
148 |
|
АпоВ/АпоА |
менее 0,9 |
1,08 ± 0,04 |
1,0 |
0,8 |
1,3 |
Показатели: М ± SD или количество пациентов (n) (%).
АКШ: аорто-коронарное шунтирование. ИМТ: индекс массы тела.
АСК: ацетилсалициловая кислота.
клопидогреля по 75 мг и аспирина по 100 мг ежедневно в течение года. Другие препараты, такие как статины, 6 -блокаторы, ингибиторы ангиотензин-превращающего фермента или антагонисты рецептора ангиотензина II, назначались по показаниям.
Исследование было одобрено этическим комитетом Военно-медицинской академии им. С.М. Кирова. Все участники дали письменное информированное согласие.
Статистическая обработка
Вариационно-статистическая обработка результатов проводилась с использованием пакетов прикладных программ Statistica for Windows v.7,0. Применялись методы описательной статистики. Данные представлены как среднее арифметическое (Х) + стандартное отклонение (SD), Х + стандартная ошибка среднего арифметического (m), медиана (межквартильный промежуток (25–75%)).
Лабораторные исследования
Забор образцов крови проводился согласно стандартному протоколу, применяемому к лабораторным методикам. У всех пациентов перед выполнением ЧТКА и стентирования коронарных артерий исследовали образцы крови на показатели липидного обмена и атерогенеза (общий холестерин (ОХ), триглицериды, Х-ЛПНП, холестерин липопротеидов высокой плотности (Х-ЛПВП), холестерин липопротеидов очень низкой плотности (Х-ЛПОНП), коэффициент атерогенности, липопротеид(а) (Лп(а)), апопротеин A-1 (АпоА-1), апопротеин В-100 (AпoB-100), соотношение AпoB-100/АпоА-1.
ОХ, триглицериды, Х-ЛПВП в сыворотке и плазме крови были исследованы колориметрически фотометрически на анализаторе «Beckman Coulter» серии AU (Cоединённые Штаты Америки). Х-ЛПНП рассчитывали по формуле Фридвальда. AпоA-1, AпoB-100 (реактивы
Примечание: 1 – диапазон нормы приводится согласно инструкциям к наборам реактивов, 2 – ESC/EAS Guidelines [9], 3 – B.G. Nordestgaard [7].
«BioSystems», Испания), Лп(a) (реактивы «RANDOX», Великобритания) определяли иммунотурбидиметрически на анализаторе «Sapphire-400» (Япония).
Результаты
Выявлено, что более чем у 50% пациентов, которым была выполнена ЧТКА и стентирование, отмечался повышенный уровень общего холестерина сыворотки крови (таб. 2).
Уровень Х-ЛПНП рекомендуется в качестве основной цели гиполипидемической терапии. Только у 19% пациентов выявлен рекомендованный уровень Х-ЛПНП (менее 1,8 ммоль/л), что отражает высокую атерогенность крови у большинства больных очень высокого сердечно-сосудистого риска. Распределение пациентов (%) в зависимости от уровня Х-ЛПНП представлено на рисунке 1. Данная тенденция свидетельствует о неадекватности гиполипидеми-ческой базисной терапии или о ее отсутствии у пациентов, направленных на коронарную реваскуляризацию.
Установлено увеличение соотношения АпоВ-100/ АпоА-1 более чем у 75% пациентов, которое служит одним из надежных показателей атерогенного сдвига и прогрессирования атеросклероза, а также коррелирует с данными распределения пациентов в зависимости от уровня Х-ЛПНП.
Следует отметить, что у 25% пациентов выявлена Лп(а)-гиперлипидемия, превышающая 500 мг/л (таб. 2). Высокий уровень Лп(а) является одним из факторов риска прогрессирования коронарного атеросклероза [5, 7]. Распределение пациентов (%) в зависимости от уровня Лп(а) представлено на рисунке 2.
Комбинированный вариант дислипидемии, обусловленный высокими значениями Лп(а) (выше или равно 500 мг/л) и Х-ЛПНП (выше 1,8 ммоль/л), имели 21% пациентов (25 чел.). Эта группа пациентов является

Тишко В.В., Тыренко В.В., Барсуков А.В., Шишкевич А.Н., Пятченков М.О. ОЦЕНКА ЛИПИДНОГО СТАТУСА У ПАЦИЕНТОВ СО СТАБИЛЬНОЙ ИШЕМИЧЕСКОЙ БОЛЕЗНЬЮ СЕРДЦА, НАПРАВЛЕННЫХ НА КОРОНАРНУЮ АНГИОПЛАСТИКУ И СТЕНТИРОВАНИЕ
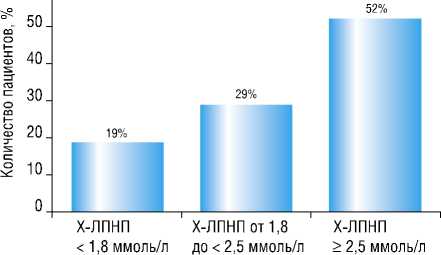
Рис. 1. Распределение пациентов (%) в зависимости от уровня Х-ЛПНП особенно неблагоприятной в отношении развития постимплантационных осложнений, таких как рестеноз и тромбоз стента в отдаленном периоде, и требует пристального динамического наблюдения.
Обсуждение
Дислипидемия, характеризуемая высокими значениями Х-ЛПНП является важным фактором риска атеросклероза и его клинических проявлений [9]. В настоящее время чрескожная коронарная ангиопластика и стентирование являются широко распространенным методом выбора при реваскуляризации миокарда. Эпидемиологические исследования показывают, что, несмотря на терапию статинами, в некоторых популяционных группах остаётся достаточно высокий риск рестеноза в месте постановки стента, предполагая, что кроме Х-ЛПНП существуют другие факторы риска, которые могут способствовать прогрессированию сердечно-сосудистого заболевания [8]. Выявление таких потенциальных факторов является полезным и предпочтительным для улучшения исходов ИБС. Поэтому профилактика и снижение частоты коронарного рестеноза после имплантации стента имеют первостепенное значение.
Endo A., et al. [2] показали высокую частоту поздней повторной реваскуляризации у пациентов с повышенным отношением Х-ЛПНП/Х-ЛПВП, чем у пациентов с пониженным отношением Х-ЛПНП/Х-ЛПВП. В исследовании Cai A., et al. [1] установлено, что у пациентов с уровнем Х-ЛПНП ≥ 1,8 ммоль/л, высокий уровень Лп(а) (≥ 300 мг/л) обуславливает достоверное (р = 0,006) повышение частоты коронарной реваскуляризации в течение года после стентирования по сравнению с группой с низкими значениями Лп(а). Уровень Лп(а) у пациентов с окклюзиями шунтов и рестенозом после ЧТКА значительно выше, чем у пациентов без рестеноза и окклюзий. Эти пациенты имеют ранний дебют и агрессивное течение коронарного заболевания, а также ранние окклюзии аорто-коронарных шунтов [5]. Нарушения липидного обмена могут поддерживать локальный воспалительный ответ в месте имплантации стента и быть неблагоприятным фоном для восстановления интимы и предотвращения рестеноза и тромбоза стента в отдаленном периоде.
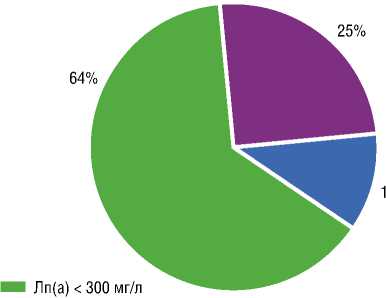
■ Лп(а) >500 мг/л
■ Лп(а) от 300 до < 500 мг/л
Рис. 2. Распределение пациентов (%) в зависимости от уровня Лп(а)
Заключение
Выявленные на фоне терапии статинами высокие уровни холестерина ЛПНП и Лп(а) требуют более агрессивного лечения, в противном случае, они способствуют клиническому манифестированию атеросклероза и ухудшению результатов коронарного стентирования, что угрожает привести к повторной реваскуляризации и увеличению неблагоприятных кардиальных событий в отдаленном периоде.
Список литературы Оценка липидного статуса у пациентов со стабильной ишемической болезнью сердца, направленных на коронарную ангиопластику и стентирование
- Cai A. Baseline LDL-C and Lp(a) elevations portend a high risk of coronary revascularization in patients after stent placement/A. Cai //Dis Markers. -2013. -Vol. 35 (6). -P. 857-862.
- Endo A. Contributors to Newly Developed Coronary Artery Disease in Patients with a Previous History of Percutaneous Coronary Intervention beyond the Early Phase of Restenosis/A. Endo //Internal Medicine. -2014. -Vol. 53 (8). -P. 819-828.
- Fujii N. Coronary stent implantation in patients with coronary artery disease-observational study over a decade/N. Fujii //Circ. J. -2007. -Vol. 71. -P. 1360-1365.
- Kimura T. Long-term clinical and angiographic follow-up after coronary stent placement in native coronary arteries/T. Kimura //Circulation. -2002. -Vol. 105. -P. 2986-2991.
- Malaguarnera, M. Lipoprotein(a) in cardiovascular diseases/M. Malaguarnera //Biomed. Res. Int. -2013. -Vol. 2013. -P. 1-9.
- Nakazawa, G. The pathology of neoatherosclerosis in human coronary implants bare metal and drug-eluting stents/G. Nakazawa //J. Am. Coll. Cardiol. -2011. -Vol. 57. -P. 1314-1322.
- Nordestgaard B.G. Lipoprotein(a) as a cardiovascular risk factor: current status/B.G. Nordestgaard //Eur. Heart J. -2010. -Vol. 31. -P. 2844 -2853.
- Pedersen T. R. High-dose atorvastatin vs usual-dose simvastatin for secondary prevention after myocardial infarction: The IDEAL study: a randomized controlled trial/T. R. Pedersen //Journal of the American Medical Association. -2005. -Vol. 294 (19). -P. 2437-2445.
- Reiner Z. ESC/EAS Guidelines for the management of dyslipidaemias: the Task Force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and the European Atherosclerosis Society (EAS)/Z. Reiner //Eur. Heart J. -2011. -Vol. 32. -P. 1769 -1818.
- Takano M. Appearance of lipid-laden intima and neovascularization after implantation of bare-metal stents extended late-phase observation by intracoronary optical coherence tomography/M. Takano //J. Am. Coll. Cardiol. -2010. -Vol. 55. -P. 26-32.


