Операция по Брикер при двустороннем удвоении мочеточников. Опыт хирургического лечения
Автор: Павлов А.Ю., Дзидзария А.Г., Гафанов Р.А., Узденов Р.А., Хорошевская И.В.
Журнал: Вестник Российского научного центра рентгенорадиологии Минздрава России @vestnik-rncrr
Рубрика: Клинические наблюдения
Статья в выпуске: 4 т.22, 2022 года.
Бесплатный доступ
Представлен клинический случай, демонстрирующий целесообразность выполнения операции по Брикер после радикальной цистэктомии даже при аномалии развития мочевыводящей системы в виде удвоения верхних мочевых путей.
Рак мочевого пузыря, деривация мочи, цистэктомия, операция по брикер
Короткий адрес: https://sciup.org/149142065
IDR: 149142065
Bricker surgery for bilateral doubling of the ureters. Surgical treatment experience
We present a clinical case demonstrating the possibility of performing Bricker surgery after radical cystectomy even with an abnormality of the urinary tract development in the form of doubling of the upper urinary tract.
Текст научной статьи Операция по Брикер при двустороннем удвоении мочеточников. Опыт хирургического лечения
Гафанов Рустем Айратович – к.м.н., старший научный сотрудник отделения онкоурологии ФГБУ «Российский научный центр рентгенорадиологии» Минздрава России, SPIN-код: 2663-3760, Author ID: 96769, ORCID:
Узденов Расул Анзорович – врач-уролог отделения урологии с койками онкологии и кабинетами ударно-волновой литотрипсии ФГБУ «Российский научный центр рентгенорадиологии» Минздрава России, ORCID:
Хорошевская Ирина Викторовна – врач-аспирант отделения урологии с койками онкологии и кабинетами ударно-волновой литотрипсии ФГБУ «Российский научный центр рентгенорадиологии» Минздрава России, Author ID: 1022722, ORCID:
Рак мочевого пузыря составляет 4% от числа всех онкологических заболеваний в мире и 40 – 50% от числа всех урологических злокачественных новообразований. За последние 10 лет отмечается тенденция в сторону увеличения частоты развития данной патологии [1]. Важно отметить, что частота инвазивных форм уротелиального рака мочевого пузыря, при которых радикальная цистэктомия является "золотым стандартом" в комбинированном хирургическом лечении, составляет до 25% всех форм заболевания [2].
Выбор метода лечения инвазивного рака мочевого пузыря осложняется тем, что существуют сложности своевременной диагностики и определения степени местного распространения опухолевого процесса. Важное значение имеет также анатомическое строение мочевых путей, физиологические особенности мочевого пузыря и биологические свойства опухоли. Радикальная цистэктомия представляет собой операцию выбора при инвазивном раке мочевого пузыря, требующей обеспечение деривации мочи после выполнения [3].
В настоящее время существует несколько видов деривации мочи, каждый из которых имеет определенный ряд показаний и противопоказаний, что обусловливает необходимость индивидуального подхода в каждом конкретном случае. Одним из методов отведения мочи является операция по Брикер. Техника выполнения данного вида хирургического вмешательства, заключается в создании гетеротопического резервуара из сегмента подвздошной кишки, в который имплантируются мочеточники. Дистальный конец петли выводится на переднюю брюшную стенку [6]. Нередко, операция по Брикер становится методом выбора в связи с относительной простотой техники деривации мочи, удобством при послеоперационном уходе за стомой, отсутствием необходимости катетеризации [4]. Клинический случай
Анамнез
Пациент С., 61 год, на протяжении трех месяцев стал отмечать периодически возникающую гематурию после переохлаждения. Был госпитализирован в урологический стационар, где проходил лечение по поводу обострения хронического простатита без положительного эффекта.
В январе 2020 года пациент обратился в ФГБУ «РНЦРР» для дообследования и лечения. Была выполнена смотровая цистоскопия с биопсией. По данным цистоскопии : шейка мочевого пузыря склеротически изменена. По левой боковой стенке медиальнее устья левого мочеточника визуализировано образование нежноворсинчатого характера размерами около 0,5 поля зрения, при контакте кровоточит. По передней стенке мочевого пузыря видно аналогичное образование. По задней стенке определяются участки измененной слизистой ворсинчатого характера (карцинома in situ ). Из всех образований взята щипковая биопсия.
По данным гистологического заключения: пласты клеток низкодифференцированного уротелиального рака мочевого пузыря.
В связи с развитием у пациента неотложного состояния, профузной гематурии и тампонады мочевого пузыря, было принято решение о незамедлительном проведении хирургического лечения в объёме цистпростатвезикулэктомии с деривацией мочи по Брикер. Результаты
Хирургическое лечение
Лапароскопия. При ревизии брюшной полости: органы брюшной полости расположены в типичном анатомическом расположении. Тупым и острым путем с использованием аппарата Ligashure выполнено выделение подвздошных сосудов с двух сторон от жировой клетчатки и лимфатических узлов. Тазовые и подвздошные лимфатические узлы удалены. Далее выполнено выделение мочеточников с обеих сторон до мочевого пузыря. Справа имеются два мочеточника, слева два мочеточника на уровне средней трети сливаются в один. Следующим этапом выполнено выделение мочевого пузыря, с пресечением сосудов, кровоснабжающих мочевой пузырь.
Далее выполнено выделение предстательной железы от окружающих мягких тканей, с пересечением сосудов, питающих предстательную железу. Выполнено отделение от уретры. По белой линии живота сделан разрез 10 см. Удаленный мочевой пузырь, предстательная железа, лимфатические узлы извлечены (Рис. 1).
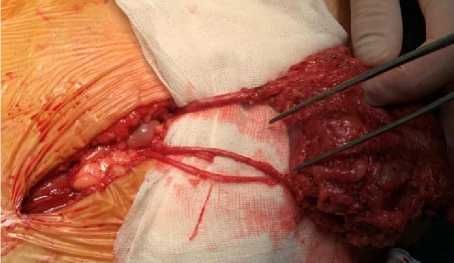
Рис.1. Выделенный мочевой пузырь с мочеточниками.
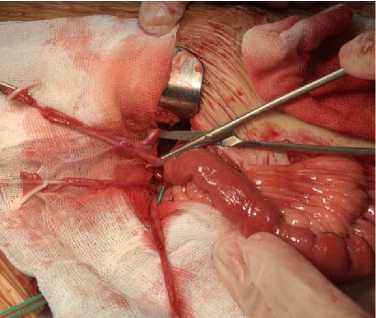
Выделен участок тощей кишки на протяжении 50 см на питающей сосудистой ножке. Выполнена резекция данного участка кишки. Целостность кишечника восстановлена наложением аппаратного анастомоза бок в бок. Проксимальный конец кондуита перемещен влево через окно в брыжейке. Мочеточники справа интубированы каждый по отдельности интубатором 6Ch. В мочеточники слева установлены внутренние стенты по типу pig tail 5Ch.
Рис. 2. Наложение анастомоза.
Произведено наложение анастомоза одного из левых мочеточников конец в конец (Рис. 2). Второй мочетоник слева пришит к кондуиту анастомозом конец в бок. Концы стентов сформированы в кондуите. На концах стентов фиксированы нитки, проходящие через кондуит. Правый мочеточник анастомозирован конец в бок. Гемостаз. Кондуит выведен на кожу, страховые дренажи – в малый таз и в область кондуита. Выполнено послойное ушивание раны, обработка йодом, использованы асептическая наклейка и повязка с инстилягелем на кондуит. Кровопотеря составила 200 мл.
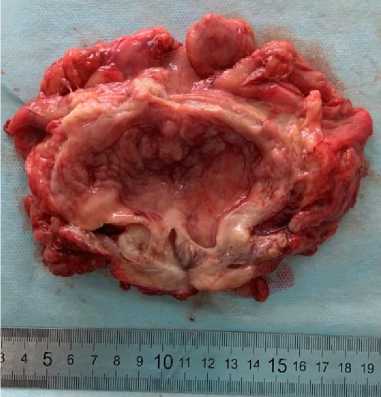
Рис.3. Макропрепарат. Мочевой пузырь.
Послеоперационный период
Ранний п/о период протекал без особенностей. Страховые дренажи были удалены в срок.
Гистологическое заключение
Низкодифференцированный уротелиальный рак дна и правой боковой стенки мочевого пузыря (Рис. 3). В кровеносных сосудах подслизистой – эмболы рака. Опухоль врастает в слизистую, посдлизистую и 1/3 мышечной оболочки мочевого пузыря. Не обнаружено врастания опухоли в устья мочеточников, шейку мочевого пузыря, простатическую часть уретры. В правой и левой долях предстательной железы определяются метастазы уротелиального рака. В крае резекции верхушки предстательной железы наблюдается рост уротелиального рака. Семенные пузырьки обычного строения. В 2-х лимфоузлах опухолевые клетки не обнаружены. С учетом полученных данных, пациенту был установлен диагноз: С67 Злокачественное новообразование мочевого пузыря
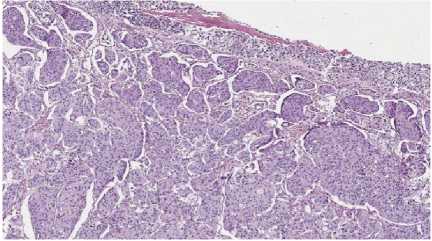
pT2AN0M0 G3 (Рис. 4).
Рис 4. Низкодифференцированный (G3) уротелиальный рак ( 100х увеличение).
Пациенту после хирургического лечения спустя 3 месяца была выполнена контрольная компьютерная томография органов брюшной полости и таза (Рис. 5).
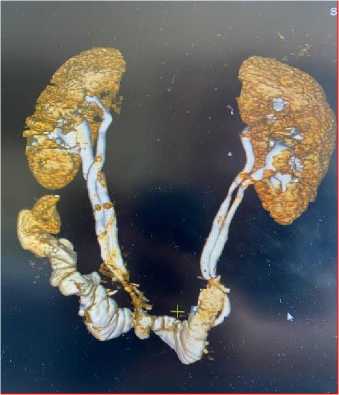
Рис. 5. КТ органов брюшной полости после хирургического лечения.
Обсуждение
Впервые методика уретероилеокутанеостомии была описана в 1935 году. С течением времени она стала широко применяться и была популяризирована E.M. Bricker [7]. Было выяснено, что данный метод приводит к снижению таких послеоперационых осложнений как пиелонефрит и гиперхлоремический ацидоз [5]. В литературе описано достаточно большое количество вариантов инконтинентного отведения мочи с использованием различных кишечных сегментов (тощая, поперечная ободочная, сигмовидная ободочная кишка, илеоцекальный сегмент), илеокондуит по Брикер остается наиболее распространенной методикой [8].
Выводы
Представленный нами клинический случай демонстрирует целесообразность выполнения операции по Брикер после радикальной цистэктомии даже при аномалии развития мочевыводящей системы (в виде удвоения верхних мочевых путей).
Список литературы Операция по Брикер при двустороннем удвоении мочеточников. Опыт хирургического лечения
- Аляев Ю.Г., Рапопорт Л.М., и др. Современные возможности и новые направления диагностики и лечения рака почек, мочевого пузыря и предстательной железы. М.: Медицина. 2001. С. 181-185.
- Лопаткин Н.А., Даренков С.П., Чернышев И.В. и др. Радикальное лечение инвазивного рака мочевого пузыря. Урология. 2003. № 4. С. 3-8.
- Матвеев Б. П. Рак мочевого пузыря / Клиническая онкоурология; под ред. Б. П. Матвеева. М.: Вердана, 2001. 243 с.
- Петров C.Б., Лесковский Н.С., Король В.Д. и др. Радикальная цистэктомия как основной метод лечения мышечно-инвазивного рака мочевого пузыря (показания, профилактика, осложнения). Практическая онкология. 2003. № 4. С. 225-230.
- Milhoua P.M., Miller N.L., Cookson M.S., et al. Primary endoscopic management versus open revision of ureteroenteric anastomotic strictures after urinary diversion-single institution contemporary series. J Endourol. 2009. V. 23. No. 3. P. 551-555.
- Liu L., Chen M., Li Y. Technique selection of Bricker or Wallace ureteroileal anastomosis in ileal conduit urinary diversion: A strategy based on patient characteristics. Ann Surg Oncol. 2014. V.21. No. 8. P. 2808-2812.
- Davis N.F., Burke J.P., McDermott T., et al. Bricker versus Wallace anastomosis: A meta- analysis of ureteroenteric stricture rates after ileal conduit urinary diversion. Can Urol Assoc J. 2015. V. 9. No. 5-6. P. E284-290.
- Scott McDougal W. Use of intestinal segments and urinary diversion. Campbell's Urology. 2002.


