Панцитопения в клинической практике. Обзор литературы
Автор: Богданов А.Н.
Журнал: Вестник гематологии @bulletin-of-hematology
Рубрика: Обзор литературы
Статья в выпуске: 4 т.21, 2025 года.
Бесплатный доступ
В статье представлено определение панцитопении, данные о частоте и основных причинах панцитопении в различных регионах мира, методах исследования и алгоритме диагностики этого синдрома.
Панцитопения, частота, причины, алгоритм диагностики
Короткий адрес: https://sciup.org/170211144
IDR: 170211144
Pancytopenia in clinical practice. Literature review
The article provides the definition of pancytopenia, data on the frequency and main causes of pancytopenia in different regions of the world, as well as research methods and an algorithm for diagnosing this syndrome.
Текст научной статьи Панцитопения в клинической практике. Обзор литературы
Наиболее распространёнными причинами панцитопении являются В12-дефицитная анемия, апластическая анемия, гиперспленизм и злокачественные новообразования, в том числе миело-диспластический синдром и острый миелоидный лейкоз [2]. К другим важным причинам относятся инфекции, приём лекарственных препаратов и аутоиммунные заболевания. У пациентов в тяжёлом состоянии также следует учитывать возможность гемофагоцитарного лимфогистиоцитоза, ДВС-синдрома и пароксизмальной ночной гемоглобинурии [3].
Во время пандемии Covid-19 описаны повторные случаи панцитопении, в том числе с инфильтрацией костного мозга SARS-CoV-2 [6]. Несмотря на тщательное обследование, у некоторых пациентов наблюдается необъяснимая цитопения, классифицируемая как идиопатическая цитопения неясного значения [7].
Причины панцитопении различаются в зависимости от экономического уровня региона. По данным проекта ВОЗ GLOBOCAN (Global Cancer Incidence, Mortality And Prevalence), в развитых странах наблюдается более высокая заболеваемость онкогематологическими заболеваниями, в том числе лимфомой Ходжкина, множественной миеломой, лейкозами и неходжкинскими лимфомами [8].
В США, несмотря на увеличение выживаемости при опухолях системы крови, не наблюдается достоверного снижения их частоты, а у мужчин моложе 50 лет распространенность лейкозов увеличилась [9]. Закономерно, что в Северной Америке наиболее распространёнными причинами панцитопении являются онкогематологические заболевания, за которыми следуют апластическая анемия, мегало-бластная анемия и ВИЧ-инфекция [10].
В странах Азии частыми причинами панцитопении являются мегалобластные анемии и инфекции, а также гиперспленизм и апластические анемии.
В исследовании, проведенном в Индии у пациентов молодого возраста (средний возраст 33 ± 13,23 года), наиболее распространенной причиной панцитопении был дефицит витамина В12 (47,5% случаев), который чаще выявлялся у строгих вегетарианцев. Реже встречались малярия (22,5%), лихорадка денге (12, 5%) и гиперспленизм (11,2%), на долю апластической анемии и острого лейкоза пришлось по 2,5% [11].
При обследовании пациентов в Пакистане ведущими причинами панцитопении были инфекции (17,9%), прежде всего брюшной тиф, малярия и туберкулез, за ними следовали мегалобластная анемия (17%), гиперспленизм (16%), злокачественные новообразования (15,1%), гиперспленизм и лекарственная анемия (по 9,4%), а также апластическая анемия, выявленная у 7,5% больных [12].
В ряде исследований, проведенных в Пакистане и Индии, наиболее частой причиной панцитопении были апластическая и мегалобластная анемия [1315]. Это коррелирует с данными о том, что апластическая анемия встречается в Азии достоверно чаще, чем в Северной Америке и Европе [16].
Панцитопению могут вызывать ятрогенные воздействия: 1) алкоголь; 2) антибиотики (хлорамфеникол, триметоприм, линезолид); 3) цитостатики и иммунодепрессанты; 4) лучевая терапия; 5) противоэпилептические препараты (карбамазепин, вальпроевая кислота); 6) лекарственные взаимодействия, например аллопуринол в сочетании с азатиоприном или метотрексат в сочетании с триметопримом [3].
При оценке состояния пациента с панцитопенией необходимо тщательно изучить анамнез, в том числе семейный (генетические заболевания) и географический (путешествия в регионы, эндемичные по тропическим инфекциям), характер питания, наличие хронической патологии (аутоиммунные заболевания, болезни печени, злокачественные новообразования), перенесенные недавно вирусные инфекции, алкогольный анамнез, проводимое лечение, прежде всего химиотерапию или лучевую терапию. Следует также оценить наличие желтухи, геморрагического синдрома, рецидивирующих инфекций, симптомов интоксикации (повышение температуры выше 38°C, проливные ночные поты, снижение массы тела более чем на 10 % в течение последних 6 месяцев), лимфаденопатии и гепато-спленомегалии [3].
В ряде случаев панцитопения возникает при заболеваниях, непосредственно угрожающих жизни. Описано развитие панцитопении при сепсисе, осложнившемся развитием ДВС-синдрома и токсическим воздействием ванкомицина, с успешным обратным развитием на фоне смены антибактериальной терапии и лечения коагулопатии [17].
Причиной тяжелой панцитопении может быть вторичный гемофагоцитарный синдром, который развивается при тяжелых инфекциях, аутоиммунных заболеваниях, злокачественных новообразованиях, после аллогенной трансплантации гемопоэтических стволовых клеток и проявляется лихорадкой, увеличением печени и селезенки, развитием полиорганной недостаточности, цитопении и вторичных инфекций [18]. Возможность гемофагоцитарного синдрома следует рассмотреть при концентрации ферритина ≥ 2000 нг/мл, для подтверждения диагноза используются критерии H-score [19].
У пациентов с панцитопенией и тромботическими осложнениями следует заподозрить пароксизмальную ночную гемоглобинурию (ПНГ), которая возникает из-за дефицита ингибиторов комплемента CD55 и CD99 и характеризуется развитием опосредованного комплементом разрушения эри-троцитов[20]. Клиническая картина включает гемолитическую анемию, венозные и артериальные тромбозы необычной локализации, боли в брюшной полости, эректильную дисфункцию и хроническую болезнь почек [21]. Диагноз подтверждается выявлением в периферической крови ПНГ-клона методом проточной цитометрии [19].
Независимо от причины панцитопении, ее развитие ассоциируется с достоверным увеличением сроков госпитализации и риска летального исхода [22].
При обследовании пациента с панцитопенией первоначально выполняют развернутый клинический анализ крови с подсчетом количества ретикулоцитов. Повышенное количество ретикулоцитов характерно для периферической деструкции клеток, ретикулоцитопения – для макроцитарной анемии.
Подсчет лейкоцитарной формулы позволяет выявить изменения, характерные для опухолей системы крови (циркулирующие бластные клетки, признаки дисплазии ростков кроветворения, лейкоэритробластическая картина крови и т.д.). Для постановки диагноза онкогематологического заболевания используют все необходимые дополнительные исследования (стернальную пункцию, трепанобиопсию костного мозга, цитогенетические и молекулярно-генетические исследования).
При исключении опухоли системы крови про-
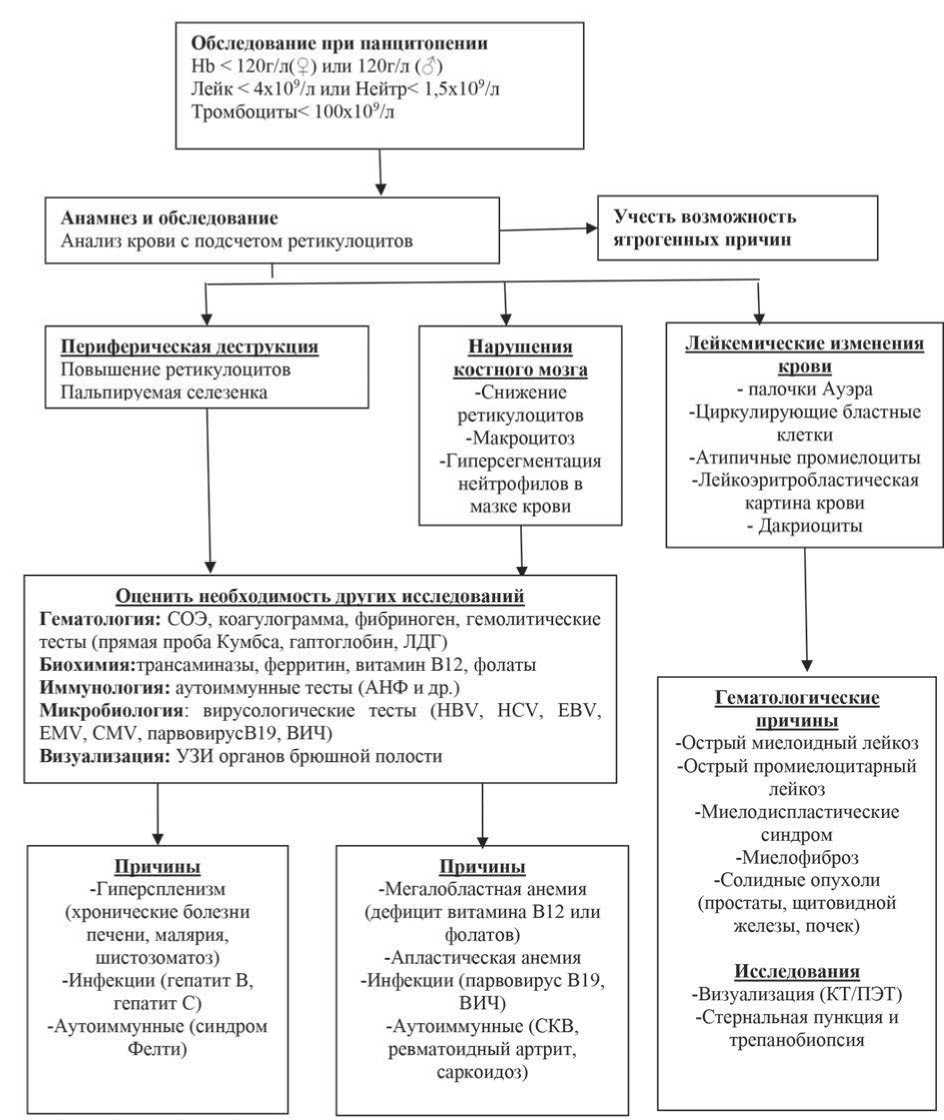
Рисунок 1. Алгоритм диагностики при панцитопении [3, с изменениями].
водят поиск для диагностики других причин панцитопении: неопухолевых заболеваний системы крови (В12-дефицитная, фолиеводефицитная, апластическая анемия), инфекций, гиперсплениз-ма, аутоиммунных заболеваний.
Лечение панцитопении направлено на устранение основной причины, при тяжелой нейтропении и нейтропенической лихорадке используют антибиотики, при уровне гемоглобина ниже 70 г/л – трансфузии эритроцитарной массы [23].
Алгоритм диагностики панцитопении представлен на рисунке 1.
Список сокращений: Hb – Гемоглобин, Лейк – Лейкоциты, Нейтр - нейтрофилы, ЛДГ – лактатдегидрогеназа, СРБ- С-реактивный белок, АНФ – ан-тинуклеарный фактор, HBV – вирус гепатита В, HCV – вирус гепатита С, EBV – вирус Эпштейна-Барр, CMV – цитомегаловирус, СКВ – системная красная волчанка, КТ – компьютерная томография, ПЭТ – позитронно-эмиссионная томография.


