Пути стандартизации оказания этапной помощи пациентам раком предстательной железы в Российской Федерации
Автор: Аполихин О.И., Катибов М.И., Шадеркин И.А.
Журнал: Экспериментальная и клиническая урология @ecuro
Рубрика: Организация урологической помощи
Статья в выпуске: 2-3, 2011 года.
Бесплатный доступ
Рак предстательной железы, скрининг, экономические затраты, брахитерапия, радикальная простатэктомия
Короткий адрес: https://sciup.org/142187845
IDR: 142187845
Ways of prostate cancer treatment standartization in Russia
Текст статьи Пути стандартизации оказания этапной помощи пациентам раком предстательной железы в Российской Федерации
ЭКСПЕРИМЕНТАЛЬНАЯ И КЛИНИЧЕСКАЯ УРОЛОГИЯ №2-3 2011
-
• требуют повторного обследования из-за низкого качества предыдущего – 30-45% пациентов;
-
• имеют ошибочный или неполный направительный диагноз – 1520% пациентов.
Одной из основных причин необоснованного роста расходов на лечение РПЖ является ситуация связанная с оказанием высокотехнологичной медицинской помощи (ВМП). Так как этот вид медицинской помощи является самым затратным вариантом лечения, необоснованное включение в ВМП многих методов привело к диспропорции между числом вмешательств и затратами на них. Например, в ходе реализации Программы государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи в 2009 г. 36,1% всех расходов пришлись на ВМП, тогда как доля пациентов, получивших ВМП, составила лишь 2,6% от всех пациентов.
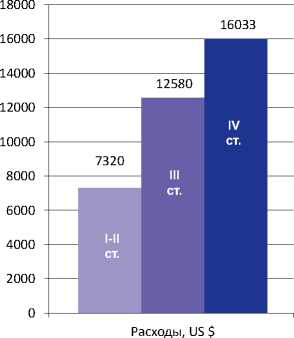
В соответствии с Приказом Минздравсоцразвития РФ № 1248н от 31 декабря 2010 г. к ВМП отнесены различные методы лечения локализованного РПЖ. Согласно данному Приказу, эти методы лечения существенно различаются между собой по нормативам финансовых затрат (таблица 1), при том, что все они преследуют одну и ту же цель – лечение РПЖ на ранних стадиях.
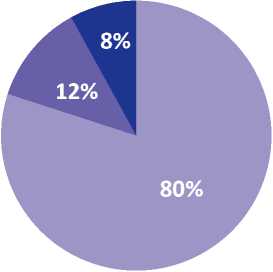
National Cancer Institute, 201 0
Рисунок 1. Высокая частота распространенных форм РПЖ в России
■ I-II стадии
■ III стадия
■ IV стадия
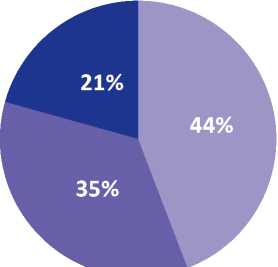
Чиссов В.И. и соавт., 2010
Такой же пример разницы в расходах при различных видах лечения РПЖ, направленных на лечение основного заболевания, представлен в исследовании С. Bolenz et al. (2010). Авторы выявили, что медиана прямых медицинских расходов на лечение 1 больного при открытой радикальной простатэктомии (РПЭ) составляет 4437 долларов США, лапароскопической РПЭ – 5687 долларов и роботизированной РПЭ – 9450 долларов (рисунок 3).
Согласно нашим данным, полученным при анализе материалов пациентов поступивших в НИИ урологии по программе ВМП, частота осложнений после лечения проведенного по месту жительства превышает 20% (Аполихин О.И., 2011). Насколько сильно влияют на рост расходов различного рода ос- ложнения предыдущего этапа лечения РПЖ, можно понять из данных таблицы 2, составленной на основании работы S.A. Grover et al. (1999).
СТАНДАРТИЗАЦИЯ ОКАЗАНИЯ
МЕДИЦИНСКОЙ ПОМОЩИ БОЛЬНЫМ РПЖ
В условиях современной России оптимальная организация медицинской помощи больным РПЖ и ее экономическое обеспечение достижимы только на основе стандартизации диагностических и лечебных подходов. Существенной проблемой является отсутствие документов, регламентирующих единые требования по обследованию и лечению больных, что влечет за собой возникновение существенных различий в уровне оказания уро- в
Радикальная простатэктомия
■ Радикальная простатэктомия+наружная лучевая терапия
■ Адъювантная гормональная терапия
Рисунок 2. Рост затрат по мере нарастания стадии РПЖ
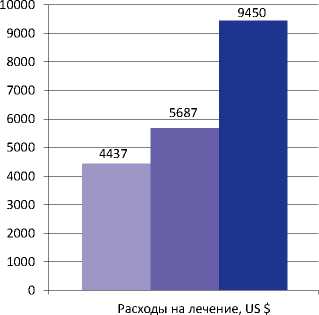
■ Открытая радикальная простатэктомия
■ Лапароскопическая радикальная простатэктомия
■ Роботизированная радикальная простатэктомия
Рисунок 3. Стоимость различных методов оперативного лечения РПЖ
Bolenz C. et al., 2010
Таблица 1. Нормативы финансовых затрат на оказание ВМП больным РПЖ
|
Метод лечения больных РПЖ |
Нормативы финансовых затрат на 1 больного, руб. |
|
Открытая радикальная простатэктомия (РПЭ) |
109 800 |
|
Лапароскопическая РПЭ |
109 800 |
|
Криодеструкция |
109 800 |
|
Высокоинтенсивная фокусированная ультразвуковая терапия (HIFU) |
109 800 |
|
Робот-ассистированная РПЭ |
200 200 |
|
Брахитерапия |
459 000 |
Таблица 2. Госпитальные расходы на РПЭ и лечение осложнений
|
Вид лечения |
Затраты на 1 больного (долл. США) |
|
Первичное лечение – радикальная простатэктомия |
8267 |
|
Лечение осложнений: |
|
|
прямокишечные свищи |
10 788 |
|
стриктура уретры |
2842 |
|
имплантация сфинктера мочевого пузыря |
5179 |
|
фаллопротезирование |
5041 |
|
сердечно-легочные осложнения |
5941 |
|
сосудистые осложнения |
4396 |
логической помощи в центре и регионах. С учетом этого необходимо официально регламентировать этапы оказания медицинской помощи при РПЖ с позиций доказательной медицины.
Согласно принципам доказательной медицины существуют 3 вида профилактики. К первичной профилактике относят мероприятия, направленные на предупреждение возникновения болезни, т.е. на устранение факторов риска. При РПЖ к первичной профилактике можно отнести пропаганду здорового образа жизни, выявление факторов риска и борьбу с ними.
Под вторичной профилактикой подразумевают систему раннего обнаружения и лечения заболевания. По отношению к РПЖ вторичная профилактика включает в себя раннее выявление заболевания и его лечение на начальных стадиях, т.е. проведение скрининга, стадирова-ние и радикальное лечение.
Третичная профилактика представляет собой действия, которые осуществляются для предотвращения ухудшения течения заболевания или его осложнений (Флетчер Р. и соавт., 2011). Третичная профилактика РПЖ будет заключаться в выполнении мероприятий по снижению вероятности прогрессии основного заболевания (метастазирования или рецидива опухоли) и уменьшению проявлений негативных последствий предыдущего лечения (эректильной дисфункции, недержания мочи, стриктуры уретры и др.). Согласно указанным принципам, все вышеперечисленные методы лечения локализованного РПЖ (лечение основного заболевания) следует рассматривать как мероприятия вторичной профилактики. Это дает основание отнести данные варианты лечения к категории специализированной помощи.
Таким образом, на основе принципов доказательной медицины этапы оказания медицинской помощи больным РПЖ могут быть представлены следующим образом.
I этап: неспециализированная помощь
IА этап. Мероприятия данного этапа относятся к первичной профилактике. Осуществляется фельдшером фельдшерско-акушерского пункта или участковым терапевтом районной (городской) поликлиники (сельским врачом, врачом общей практики, семейным врачом).
Задачи:
-
• информационное обеспечение;
-
• учет и контроль мужчин старше 45 лет;
-
• своевременное направление пациентов с нарушениями мочеиспускания к хирургу или урологу районной (городской) поликлиники.
IБ этап. Мероприятия этапа относятся к начальным действиям вторичной профилактики – скринингу РПЖ. Осуществляется хирургом районной (городской) поликлиники.
Задачи:
-
• профилактические осмотры мужчин старше 45 лет;
-
• проведение диспансеризации;
-
• прием пациентов, имеющих повышенный уровень ПСА, нарушения мочеиспускания или онкологический анамнез;
-
• установление предварительного диагноза РПЖ и направление пациентов к урологу межрайонного урологического центра (МУЦ).
II этап: специализированная урологическая помощь
Главная задача данного этапа – ранняя диагностика – является мерой вторичной профилактики.
IIА этап. Специализированная амбулаторная урологическая помощь.
Осуществляется урологами МУЦ, районной (городской) поликлиники.
Задачи:
-
• консультации и амбулаторная помощь;
-
• направление на госпитализацию.
IIБ этап. Специализированная стационарная урологическая помощь.
Осуществляется специалистами урологического отделения районной (городской) больницы.
Задачи:
-
• диагностика РПЖ, в т.ч. выполнение биопсии простаты;
-
• ургентная помощь;
ЭКСПЕРИМЕНТАЛЬНАЯ И КЛИНИЧЕСКАЯ УРОЛОГИЯ №2-3 2011
-
• плановые оперативные вмешательства.
-
III этап: высокоспециализированная урологическая помощь
Все мероприятия данного этапа относятся к вторичной профилактике, главным из них является лечение основного заболевания. Осуществляется на базе областной (республиканской) больницы и/или онкологического диспансера.
IIIA. Высокоспециализированная амбулаторная урологическая помощь.
Задачи:
-
• дообследование, стадирование;
-
• определение тактики лечения.
IIIБ. Высокоспециализированная стационарная урологическая помощь.
Задачи:
-
• лечение основного заболевания (открытая РПЭ, лапароскопическая РПЭ, роботизированная РПЭ, брахитерапия, HIFU, криоабляция, лучевая терапия);
-
• ранняя реабилитация.
-
IV этап: высокотехнологичная урологическая помощь
Мероприятия высокотехнологичной помощи относятся к третичной профилактике. Осуществляется на базе центров, имеющих необходимую подготовку и оборудование, специалистов соответствующей аттестационной категории.
Задачи: контроль и анализ специализированной медицинской помощи через систему лечения осложнений, возникших на предыдущем уровне.
Всех пациентов с осложнениями после оказания специализированной помощи необходимо направлять по квотам регионов в федеральные специализированные центры. Например, к вариантам лечения осложнений предшествующего этапа могут быть отнесены имплантация искусственного сфин- ктера мочевого пузыря или сетчатого протеза при недержании мочи, фаллопротезирование при эректильной дисфункции, внутренняя уретротомия или пластические операции при стриктуре уретры, трансуретральная резекция шейки мочевого пузыря при ее склерозе и различные реконструктивно-пластические операции. Местом оказания такого характера медицинской помощи реально может быть только уровень высокотехнологичной помощи, где будет осуществляться исправление возникших осложнений, что требует наиболее современного оснащения, высокой квалификации специалистов и достаточного финансирования. Только медицинская помощь такого содержания должна быть предоставлена по квотам ВМП. Остальные мероприятия по своевременному выявлению заболеваний и лечению в полном объеме ложатся на специализированную медицинскую помощь на местах.
Этап ВМП – это, в том числе, этап осуществления контроля качества лечения на предыдущих этапах. При этом, частота и характер осложнений играют роль показателя для последующего анализа качества медицинской помощи на местах. В результате появляется возможность осуществления контроля качества лечения в зависимости от числа осложнений по каждому региону. Более того, это позволит дать аналитическую оценку перспективных затрат и будет влиять на систематизацию работы по специализированной помощи. В конечном итоге такая система должна привести к уменьшению затрат на ВМП.
Реализация указанных принципов этапного оказания медицинской помощи позволит коренным образом изменить сложившуюся ситуацию профилактики РПЖ с позиций доказательной медицины. Это приведет к уменьшению доли пациентов, которые будут нуждаться в проведении действий третичной профилактики, т.е. в оказании ВМП, и, следовательно, снижению расходов на лечение РПЖ в целом. Для внедрения этого механизма в практику необходимо создать нормативную базу, регламентирующую стандарты оказания медицинской помощи, с указанием этапов осуществления различных видов медицинской помощи и источников финансирования этих стандартов. Ожидается, что утверждение единых требований по оказанию медицинской помощи больным РПЖ, обязательных для всех учреждений здравоохранения, независимо от их ведомственной подчиненности, формы собственности и места проживания пациентов, позволит повысить качество лечения, приблизить его к лучшим мировым стандартам и добиться существенной экономии финансовых средств.
ЗАКЛЮЧЕНИЕ


