Роль лучевых методов исследования в диагностике болезни Мойа-Мойа у молодого пациента, осложненная острым нарушением мозгового кровообращения
Автор: Лагкуева И.Д., Джигкаева М.М., Рагимов В.А., Котляров П.М., Черниченко Н.В., Сергеев Н.И., Солодкий В.А.
Журнал: Вестник Российского научного центра рентгенорадиологии Минздрава России @vestnik-rncrr
Рубрика: Клинические наблюдения
Статья в выпуске: 4 т.22, 2022 года.
Бесплатный доступ
В клиническом наблюдении представлен случай болезни Мойа-Мойа у молодого пациента, диагностированный посредством компьютерно-томографической и магнитно-резонансной ангиографии после развития грозных осложнений в виде геморрагического инфаркта в области базальных ядер слева и ишемического инфаркта в лобной доле справа.
Болезнь мойамойа, компьютерно-томографическая ангиография, магнитно-резонансная ангиография
Короткий адрес: https://sciup.org/149142063
IDR: 149142063
The role of radiological methods in the diagnosis of Moya-Moya disease in a young patient complicated by acute cerebral circulatory disorder
The clinical observation presents a case of Moya-Moya disease in a young patient diagnosed by computed tomography and magnetic resonance angiography after development of formidable complications in the form of hemorrhagic infarction in the basal nuclei on the left and ischemic infarction in the right frontal lobe.
Текст научной статьи Роль лучевых методов исследования в диагностике болезни Мойа-Мойа у молодого пациента, осложненная острым нарушением мозгового кровообращения
Author ID: 759369, ORCID: , e-mail:
Сергеев Николай Иванович – д.м.н., ведущий научный сотрудник лаборатории лучевой диагностики заболеваний (включая молочную железу) научно-исследовательского отдела комплексной диагностики заболеваний и радиотерапии ФГБУ «Российский научный центр рентгенорадиологии» Минздрава России, SPIN-код: 2408-6502, Author ID: 720796, ORCID: , e-mail:
Солодкий Владимир Алексеевич – академик Российской академии наук, профессор, доктор медицинских наук, директор ФГБУ «Российский научный центр рентгенорадиологии» Минздрава России, ORCID: , e-mail: Контактное лицо
Болезнь Мойа-Мойа – ангиопатия терминальных отделов внутренних сонных артерий (ВСА) и их проксимальных ветвей, характеризующаяся прогрессирующим стенозированием просветов вплоть до полной окклюзии, с последующим развитием сети патологических сосудов Мойа-Мойа («клубки дыма, туман») [1]. Заболевание встречается как у детей, так и у взрослых, может приводить к тяжелым клиническим последствиям, таким как ишемический инсульт и внутричерепное кровоизлияние, последнее состояние чаще встречается у взрослых, чем у детей [2]. Предрасполагающими факторами являются генетические нарушения и условия внешней среды, заболевание наиболее распространено среди жителей стран Восточной Азии, реже встречается в странах Европы и США [3]. Первый случай болезни был описан Takeuchi и Shimizu в 1957 г. [4]. Позднее, в 1974 году в Японии создан исследовательский комитет, который на протяжении 45 лет занимается диагностикой и лечением данной патологии, а в 1978 году организацией впервые установлены диагностические критерии заболевания. С тех пор критерии неоднократно пересматривались в соответствии с изменениями в концепции заболевания и достижениями в области диагностической визуализации [5].
Хирургическое лечение болезни Мойа-Мойа является наиболее эффективным у данной категории больных, состоит в удалении гематомы и в создании анастомозов между внутри- и внечерепными артериями: прямых экстраинтракраниальных анастомозов (ЭИКМА) и непрямых анастомозов - синангиозов. При прямом шунтировании соединяют поверхностную височную артерию со средней мозговой артерией. При создании синангиоза богато кровоснабженные мягкие ткани скальпа фиксируют к поверхности мозга, тем самым создавая условия для формирования новых сосудов - неоангиогенеза. Возможно сочетание прямого и непрямого анастомозов. Как правило, для полноценной реваскуляризации головного мозга требуется несколько операций [6]. Медикаментозная терапия имеет лишь вспомогательное значение и не предотвращает прогрессию заболевания.
Клиническое наблюдение
Пациент Н., 1971 г.р. с направительным диагнозом: последствия острого нарушения мозгового кровообращения, обратился в отделение лучевой диагностики РНЦРР для выполнения компьютерной томографии головного мозга с внутривенным контрастным усилением (КТ в/в к.у.) по назначению невролога. Поводом для обращения к врачу послужил эпизод интенсивной головной боли, возникший резко около трех месяцев назад на фоне подъема артериального давления до 180/120 мм. рт. ст., потеря равновесия и афазия. В анамнезе у пациента геморрагический инсульт базальных ядер слева, перенесенный около полугода назад. По данным КТ с в/в к.у. в лобной доле справа определялся кистозной плотности участок, не накапливающий контрастный препарат, размерами до 4,3 х 4,3 см (Рис. 1). Отмечалось компенсаторное расширение переднего рога правого бокового желудочка. Кроме того, в базальных ядрах слева определялась аналогичная по структуре зона, размерами до 1,4 х 0,7 см (Рис. 2). При анализе сосудов, выявлено неравномерное контрастирование просветов проксимальных отделов средних мозговых артерий (СМА) и передних мозговых артерий (ПМА) с обеих сторон, нечеткость наружных контуров, повышение плотности периваскулярного пространства (Рис. 3), что и вызвало подозрение в отношении болезни Мойа-Мойа и было в последующем подтверждено при магнитнорезонансной томографии (МРТ) с безконтрастной ангиографией. По данным МРТ в сосудистом режиме выявлен резкий стеноз и окклюзия проксимальных отделов СМА и ПМА с обеих сторон, сеть капилляров в виде «клубков дыма» в базальных отделах головного мозга-патогномоничная картина для болезни Мойа-Мойа (Рис. 4). В лобной доле справа определялся участок кистозно-глиозных изменений, соответствующий инфаркту в хронической стадии (Рис. 5–7). В базальных ядрах слева определялся участок измененного сигнала, соответствующий гематоме в хронической стадии (Рис. 8). Изменений в бассейне артерий вертебрально-базалярной системы выявлено не было, задние коммуникантные артерии определялись с обеих сторон.
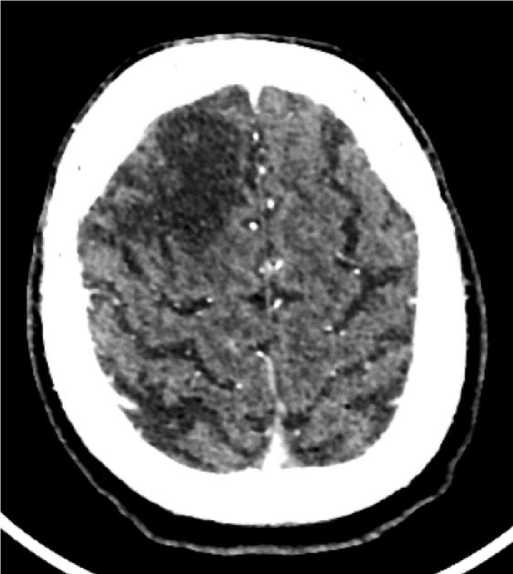
Рис. 1. КТ. Мягкотканный режим. Аксиальная плоскость. В лобной доле справа отмечается участок кистозных изменений.
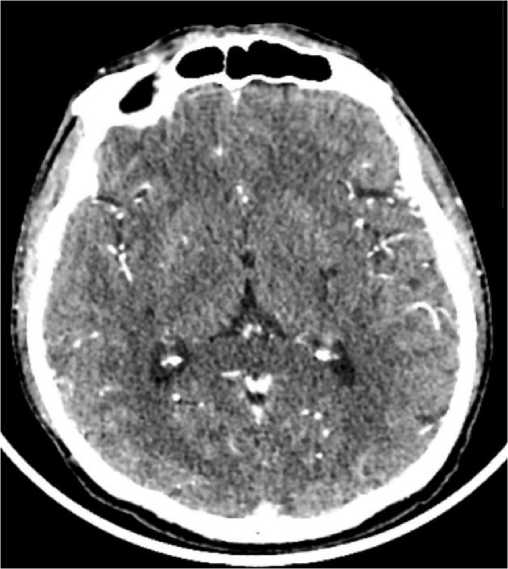
Рис. 2. КТ. Мягкотканный режим. Аксиальная плоскость. В области базальных ядер слева участок кистозных изменений.
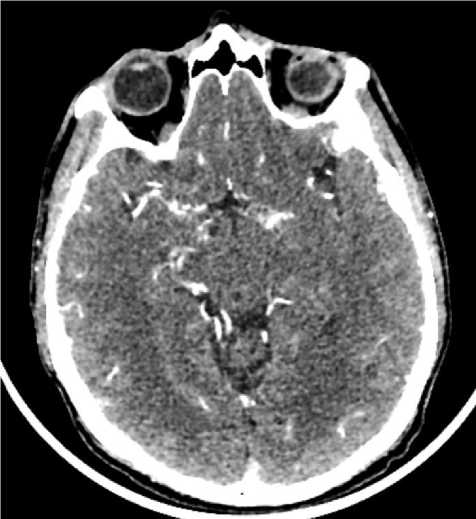
Рис. 3. КТ. Мягкотканный режим. Аксиальная плоскость. Определяется неравномерное контрастирование просветов СМА и ПМА с обеих сторон, нечеткость наружных контуров, повышение плотности периваскулярного пространства.
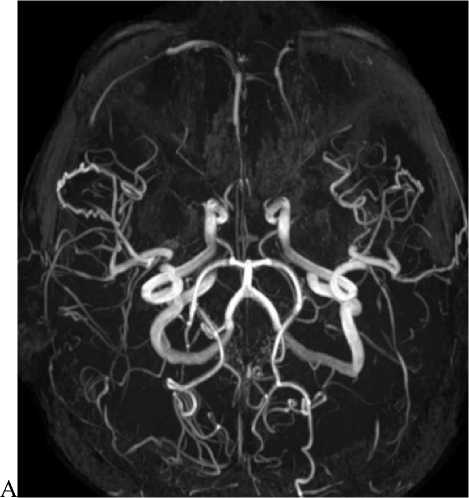
Рис. 4. МРТ. 3D TOF. Аксиальная (А) и корональная (Б) плоскости. Окклюзия СМА и ПМА с обеих сторон. В базальных отделах отмечается патологическая сосудистая сеть в виде «клубков дыма».
Б
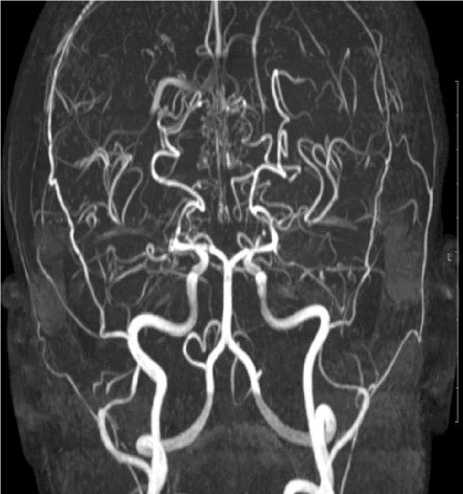
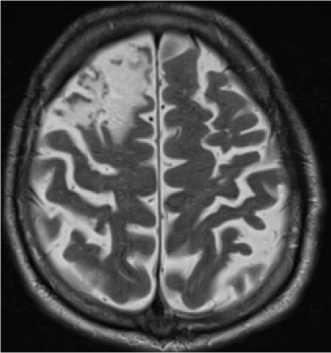
Рис. 5. МРТ. Т2ВИ. Аксиальная плоскость. В лобной доле справа определяется участок кистозно-глиозных изменений.
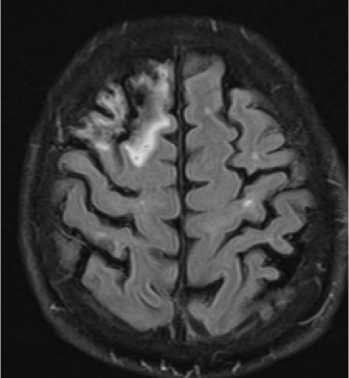
Рис. 6. МРТ. Т2 dark-fluid. Аксиальная плоскость. В лобной доле справа определяется участок кистозно-глиозных изменений.
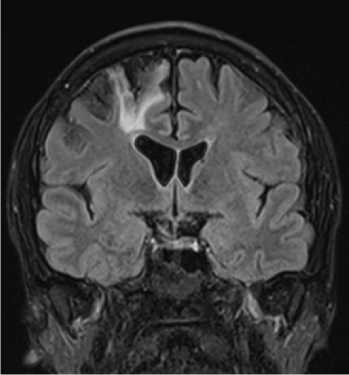
Рис. 7. МРТ. Т2 dark-fluid. Корональная плоскость. В лобной доле справа определяется участок кистозно-глиозных изменений, компенсаторное расширение переднего рога правого бокового желудочка.
А
Б
В
Г
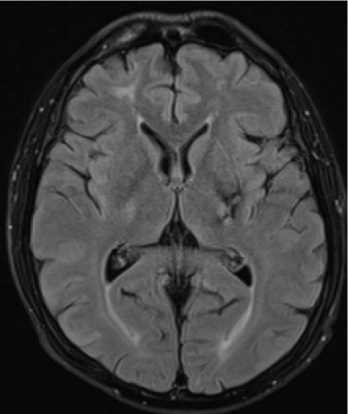
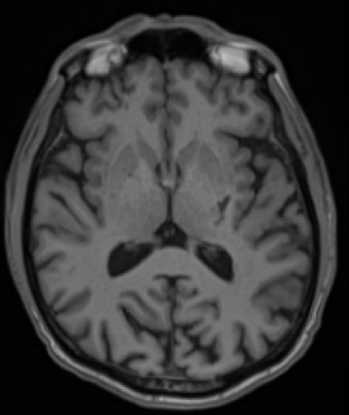
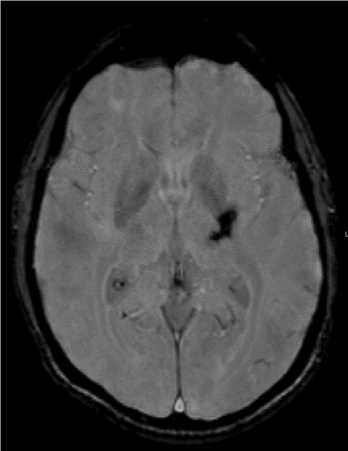
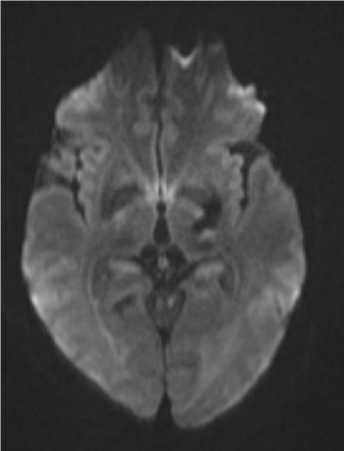
Рис. 8. МРТ. (А) Т2 darc-fluid. (Б) Т1ВИ. (В) Т2*. (Г) DWI. Аксиальная плоскость. В области базальных ядер слева определяется участок постгеморрагических изменений, соответствующий гематоме в хронической стадии.
Обсуждение
Несмотря на то, что болезнь Мойа-Мойа не является крайне редко встречающейся патологией в популяции, диагностика данного состояния в случае с нашим пациентом оказалась несколько несвоевременной. Относительно молодой возраст пациента и отсутствие в анамнезе гипертонической болезни должны являться поводом заподозрить врожденную патологию сосудов Виллизиева круга. Дифференциальную диагностику следует проводить с артерио-венозными мальформациями, которые, как правило, бывают односторонними и редко вызывают стеноз магистрального русла. Последний пересмотр 299
диагностических критериев болезни Мойа-Мойа был осуществлен в 2021 г. Согласно пересмотренным критериям, рентгенологический диагноз по данным МРТ и МРА TOF напряженностью магнитного поля 1,5 Тесла (Т) и выше устанавливается в случае одно- или двусторонних изменений: стеноза или окклюзии терминального отдела интракраниальной внутренней сонной артерии; уменьшения наружного диаметра конечной части внутренней сонной артерии и горизонтальной части средней мозговой артерии с обеих сторон на Т2-взвешенной МРТ; при наличии аномальной сосудистой сети в базальных ганглиях и/или перивентрикулярном белом веществе. Выполнение церебральной ангиографии является обязательным при подозрении на данное состояние, в особенности при одностороннем характере изменений. Диагноз устанавливается после исключения аутоиммунных заболеваний, менингита, опухоли головного мозга, нейрофиброматоза 1 типа [5].
На примере данного клинического наблюдения еще раз подчеркиваем насколько важно врачам-рентгенологам развивать клиническое мышление и уметь по данным лучевых методов исследования не только констатировать свершившиеся изменения (ОНМК), но и постараться разобраться в причинах их возникновения.
В данном случае, корректно поставленный диагноз при первом обращении пациента за полгода до последнего события, вероятно, помог бы своевременно оказать специализированную медицинскую помощь и предотвратить второй эпизод нарушения мозгового кровообращения. В приведенном нами наблюдении у мужчины выявлены диагностические критерии болезни Мойа-Мойа по данным МРА TOF, пациент направлен на консультацию к специалистам в профильное учреждение для определения дальнейшей лечебной тактики.
Заключение
Магнитно-резонансная томография является методом выбора для оценки структур головного мозга; возможности метода существенно увеличиваются с применением парамагнитных веществ, позволяющих на основании характера накопления контрастного препарата проводить дифференциальную диагностику выявленных изменений. Наш клинический случай в очередной раз демонстрирует роль МР-ангиографии в диагностике патологии церебральных сосудов, влияющей на прогноз и качество жизни пациентов с
Мойа-Мойа.
Список литературы Роль лучевых методов исследования в диагностике болезни Мойа-Мойа у молодого пациента, осложненная острым нарушением мозгового кровообращения
- Fujimura M., Bang O.Y., Kim J.S. Moyamoya Disease. Front Neurol Neurosci. 2016. V. 40. P.204-220.
- Ancelet C., Boulouis G., Blauwblomme T., et al. Imaging Moya-Moya disease. Rev Neurol (Paris). 2015. V. 171. No. 1. P. 45-57.
- Ihara M., Yamamoto Y., Hattori Y., et al. Moyamoya disease: diagnosis and interventions. Lancet Neurol. 2022. V. 21. No. 8. P. 747-758.
- Takeuchi K, Shimizu K. Hypoplasia of the bilateral internal carotid arteries. Brain Nerve. 1957. V. 9. P. 37-43.
- Kuroda S., Fujimura M., Takahashi J., et al. Diagnostic Criteria for Moyamoya Disease - 2021 Revised Version. Neurol Med Chir (Tokyo). 2022. V. 62. No. 7. P. 307-312.
- Fujimura M., Bang O.Y., Kim J.S. Moyamoya Disease. Front Neurol Neurosci. 2016. V. 40. P.204-220.


