Система оценки степени выраженности диспластических изменений тазобедренного сустава у детей раннего возраста
Автор: Бахтеева Н.Х., Анисимова Е.А., Зоткин В.В., Анисимов Д.И.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Травматология и ортопедия
Статья в выпуске: 3 т.14, 2018 года.
Бесплатный доступ
Цель: персонализировать выбор метода лечения детей 1-3 лет с дисплазией тазобедренного сустава с учетом комплекса патологических изменений в суставе с помощью разработанной программы для электронно-вычислительных машин. Материал и методы. У 82 детей (113 суставов) в возрасте от 1 до 3 лет с дисплазией тазобедренного сустава определяли степень выраженности диспластических изменений элементов сустава с помощью программы для ЭВМ. Результаты. С помощью разработанной программы пациентам определена степень выраженности диспластических изменений тазобедренного сустава (легкая — I, умеренная — II, выраженная — III) и назначено лечение. С легкими диспластическими изменениями ТБС (I) выявлено 28 детей (33 сустава), с умеренными (II) 31 (42 сустава) и с выраженными (III) 23 (38 суставов). При сумме баллов от 5 до 13 определяется легкая степень (I) дисплазии, пациентам назначается консервативное лечение с динамическим наблюдением и профилактикой развития коксартроза; при сумме баллов от 14 до 26 — умеренная (II), выполняют корригирующую межвертельную деторсионно-варизирующую остеотомию; при сумме баллов от 27 до 39 — выраженная степень (III), выполняют остеотомию таза и корригирующую межвертельную деторсионно-варизирующую остеотомию. Заключение. Лечение детей с дисплазией тазобедренного сустава зависит от степени выраженности диспластических изменений. Разработанная программа позволяет оперативно определить степень дисплазии и выбрать метод лечения пациентов.
Дети, дисплазия тазобедренного сустава
Короткий адрес: https://sciup.org/149135134
IDR: 149135134
Part of parameters of immune and cytokine status at pregnant patients with purulent pyelonephritis
The purpose of the research was the study of cellular immune status and serum cytokines at pregnant patients with pyelonephritis. We have studied 106 pregnant with purulent pyelonephritis. 50 patients with serous pyelonephritis s and 30 healthy pregnant were the group of control. Clinical, microbiological and immunological methods of research have been used. Distinctions in parameters of cellular immune status and serum level of interleukin-1-betta, interleukin-8, interleukin-4, interleukin-10 and interferon-gamma at pregnant patients with serous and purulent pyelonephritis were determined. Deep depression of cellular immunity, the increase of serum concentration of interleukin-1b, interleukin-8, interleukin-4, interleukin-10 and lower contents of interferon-gamma were registered at pregnant patients with purulent pyelonephritis. Most radical immune changes at patients with apostems and renal abscess were registered. Criteria of early diagnostics of a bacterial shock by pyelonephritis in pregnancy are offered.
Текст научной статьи Система оценки степени выраженности диспластических изменений тазобедренного сустава у детей раннего возраста
несоответствие тазового и бедренного компонентов сустава, мышечный дисбаланс и другие диспласти-ческие факторы способствуют формированию «пре-артрозного» сустава с нарушением конгруэнтности его поверхностей, биомеханического равновесия и функциональных расстройств [4]. Профилактической мерой развития диспластического коксартроза является только своевременное адекватное хирургическое вмешательство [5].
При изучении литературы не найдены информационные источники, описывающие выбор тактики хирургического лечения у конкретных детей с определенным типом дисплазии.
Цель: персонализировать выбор метода лечения детей 1–3 лет с дисплазией ТБС с учетом комплекса патологических изменений в суставе путем разра-
Таблица 1
Распределение пациентов с дисплазией тазобедренных суставов по группам в зависимости от степени выраженности диспластических изменений
Материал и методы . В основу исследования положен анализ диспластических изменений ТБС у 82 детей (113 суставов) в возрасте от 1 года до 3 лет, средний возраст 2,3±0,8 года (22,8±4,3 месяца). Все пациенты находились на лечении в детском травматолого-ортопедическом отделении НИИТОН СГМУ с 2011 по 2017 г. Исследование проводилось при получении информированного согласия родителей ребенка в соответствии со статьей 32 Основ законодательства Российской Федерации об охране здоровья граждан, гарантирующей соблюдение врачебной тайны. Результаты исследований сравнивали с аналогичными показателями 32 детей без признаков дисплазии ТБС.
Детям проведен комплекс обследования, включающий клинический (жалобы, анамнез, характер боли, походки, объем движений в ТБС, наличие и выраженность симптома Дюшена — Тренделенбурга), рентгенологический и электрофизиологический методы (электромиография (ЭМГ) и электронейромиография (ЭНМГ)) [5].
На рентгенограммах определяли угловые параметры ТБС: угол Виберга (УВ), угол Шарпа (УШ), ацетабулярный угол (АУ), шеечно-диафизарный угол (ШДУ), угол антеверсии шейки бедренной кости (АтШ), угол вертикального соответствия (УВС) [6, 7].
После обследования детей в баллах (от 1 до 3) определяли степень выраженности симптомов (легкая — I, умеренная — II, выраженная — III) и определяли тактику ведения пациентов.
Для объективизации оценки степени выраженности патологических изменений в ТБС у детей с дисплазией предложена балльная система оценки с учетом возраста и комплекса клинических, лучевых и инструментальных методов исследования (Программа для ЭВМ №2016610621, 2016 г.).
У детей 1–3 лет степень диспластических изменений определяется по программе при оценке 13 пунктов диагностических критериев: интенсивность боли (при нагрузке — 1, периодические — 2, постоянные — 3 балла); объем движений в ТБС (избыточная ротация — 1, ограничение отведения — 2, избыточная ротация и ограничение отведения — 3 балла); симптом Тренделенбурга (слабо положительный — 1, положительный — 2, резко положительный — 3 балла); походка (с ротацией стоп вовнутрь — 1, с ротацией стоп вовнутрь и незначительной хромотой — 2, с ротацией стоп вовнутрь и выраженной хромотой — 3 балла; АУ (26–30° — 1; 31–35° — 2; >30° — 3 балла); ШДУ (146–154° — 1; 155–160° — 2; >160° — 3 балла); УВ (20–16° — 1; 15–11–2; <11–3 балла); УВС (50– 55° — 1; 56–60° — 2; >60° — 3 балла); АтШ (35–45–1; 46–55° — 2; >50–3 балла); ЭМГ большой ягодичной мышцы (499–400–1; 399–200–2; <200–3 балла); ЭМГ средней ягодичной мышцы (399–300–1; 299–200–2; <200–3 балла); ЭНМГ (5–4–1; 4–3–2; <3–3 балла).
Статистическую обработку материала проводили с применением пакета прикладных программ Statistica 10,0. Данные представлены амплитудой (А — min, max), средней арифметической (М), стандартным отклонением (SD), медианой (Ме), межквартильным размахом [25%; 75%]. Определяли коэффициент вариации (Cv%), как меру относительного разброса случайной величины, показывающую, какую долю среднего значения этой величины составляет ее средний разброс. При Cv%<10% выборка вариабельна слабо, Cv%=10-20% — средне, Cv%>20% — сильно. Проверку на нормальность проводили с применением критерия Шапиро — Уилка, при распределении, приближающемся к нормальному, для определения статистически значимых различий использовали критерий Стьюдента, Вилкоксона независимо от типа распределения. Различия считали статистически значимыми при 95%-ном пороге вероятности.
Результаты . Легкая степень (I) дисплазии ТБС у детей 1–3 лет определяется при оценке состояния в 5–13 баллов, умеренная (II) в 14–26 баллов, выраженная (III) в 27–39 баллов (табл. 1).
C легкими диспластическими изменениями ТБС (I) было 28 детей (33 сустава), с умеренными (II) 31 (42 сустава) и с выраженными (III) 23 (38 суставов).
Из 28 детей с легкими диспластическими изменениями боли при нагрузке отмечались у 22 детей (78,6%), у 6 детей (21,4%) боли были периодическими. Из 31 пациента с умеренными диспластически-ми изменениями боль при нагрузке отмечалась у 12 детей (38,7%), у 18 детей (58,1%) боли были периодическими и у одного ребенка (3,2%) боль носила постоянный характер. Из 23 детей с выраженными диспластическими изменениями боль при нагрузке отмечалась у 5 пациентов (21,7%), у 17 детей (73,9%) боли были периодическими и также у одного ребенка (4,4%) боль была постоянной (табл. 2).
У пациентов с легкими диспластическими изменениями ТБС клинические проявления носили «смазанный» характер и могли только косвенно свидетельствовать о наличии патологии в ТБС. В то же время выявленные симптомы являлись показанием к назначению тщательного инструментального обследования и решению вопроса о дальнейшей тактике лечения. У детей с умеренными диспластическими изменениями степень тяжести клинических проявлений диспластичных изменений в суставах нарастает. При выраженных диспластических изменениях возникающий болевой синдром является одним из тревожных симптомов, свидетельствующих о возможном развитии дегенеративно-дистрофических изменений
Таблица 2
|
Клинический симптом |
Выраженность симптома |
Степень дисплазии (количество детей, абс.) |
||
|
I |
II |
III |
||
|
Боли при нагрузке |
22 |
12 |
5 |
|
|
Боль в ТБС |
Боли периодические |
6 |
18 |
17 |
|
Боли постоянные |
- |
1 |
1 |
|
|
Избыточная ротация |
22 |
9 |
7 |
|
|
Объем движений в ТБС |
Ограничение отведения |
5 |
16 |
14 |
|
Избыточная ротация и ограничение отведения |
1 |
3 |
4 |
|
|
Слабоположительный |
18 |
10 |
7 |
|
|
Симптом Тренделенбурга |
Положительный |
7 |
18 |
18 |
|
Резко положительный |
- |
- |
1 |
|
|
Ротация стоп вовнутрь |
20 |
15 |
9 |
|
|
Походка |
Ротация и хромота |
4 |
17 |
14 |
|
Ротация и выраженная хромота |
- |
1 |
2 |
|
Выраженность клинических симптомов у детей с различной степенью дисплазии ТБС
в компонентах ТБС. В 70% случаях отмечается тяжелое клиническое течение заболевания, которое требует тщательного обследования пациента и решения вопроса о выборе тактики хирургического лечения.
Угол Виберга, характеризующий степень дисплазии крыши вертлужной впадины (ВВ) или смещение головки бедренной кости (БК) относительно ВВ, в норме без признаков дисплазии ТБС составляет 24,5° [22,0; 28,0°], А=21,0–30,0°, при легкой степени дисплазии уменьшается на 67,4% — до 19,5°; при умеренной на 46,9% — до 13,0°; при выраженной на 67,4% — до 8,0°, различия статистически значимы (р<0,05).
Изменчивость угла Виберга средняя, в группе сравнения коэффициент вариации составляет 13,3% и увеличивается пропорционально нарастанию дис-пластических явлений до 21,2% в группе с выраженными нарушениями.
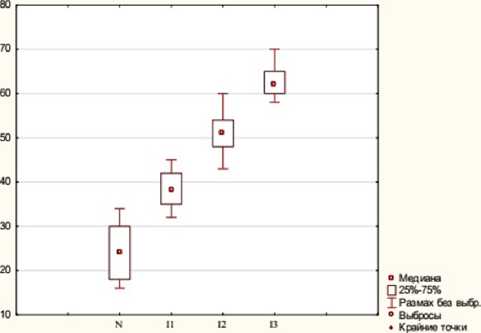
Угол Шарпа, напротив, с нарастанием диспла-стических изменений в ТБС увеличивается от 45,5º у детей группы сравнения [44,0; 48,0º], А=43,0–49,0º до 52,0° (на 12,5%) в группе с легкими диспласти-ческими изменениями; до 58,0° (на 21,6%) в группе с умеренными и до 63,0° (на 27,8%) в группе с выраженными диспластическими изменениями в ТБС (табл. 3, рис. 1).
Таблица 3
|
Параметр |
Группа |
Min |
Max |
М |
SD |
Me |
25% |
75% |
Cv% |
Р 1 |
Р 2 |
|
N |
21,0 |
30,0 |
26,5 |
3,3 |
24,5 |
22,0 |
28,0 |
13,3 |
<0,05 |
- |
|
|
I |
16,0 |
24,0 |
22,8 |
2,8 |
19,5 |
17,0 |
20,0 |
14,3 |
<0,001 |
<0,001 |
|
|
Угол Виберга |
II |
8,0 |
19,0 |
16,2 |
2,3 |
13,0 |
11,0 |
15,0 |
17,4 |
<0,001 |
<0,001 |
|
III |
2,0 |
14,0 |
7,1 |
1,7 |
8,0 |
5,0 |
10,0 |
21,2 |
<0,001 |
<0,001 |
|
|
N |
43,0 |
49,0 |
46,4 |
2,0 |
45,5 |
44,0 |
48,0 |
4,4 |
<0,05 |
- |
|
|
I |
50,0 |
55,0 |
52,8 |
1,9 |
52,0 |
51,0 |
54,0 |
3,6 |
<0,001 |
<0,001 |
|
|
Угол Шарпа |
II |
56,0 |
65,0 |
60,9 |
2,3 |
58,0 |
57,0 |
60,0 |
4,0 |
<0,001 |
<0,001 |
|
III |
60,0 |
70,0 |
67,7 |
2,8 |
63,0 |
62,0 |
65,0 |
4,3 |
<0,001 |
<0,001 |
|
|
N |
20,0 |
25,0 |
16,6 |
1,8 |
22,5 |
21,0 |
24,0 |
7,8 |
<0,05 |
- |
|
|
Ацетабулярный |
I |
21,0 |
30,0 |
23,9 |
2,6 |
27,0 |
22,0 |
28,0 |
9,6 |
<0,001 |
<0,001 |
|
угол |
II |
25,0 |
35,0 |
28,1 |
2,9 |
33,0 |
31,0 |
34,0 |
9,1 |
<0,001 |
<0,001 |
|
III |
31,0 |
45,0 |
41,1 |
3,2 |
40,0 |
38,0 |
41,0 |
8,1 |
<0,001 |
<0,001 |
|
|
N |
130,0 |
145,0 |
128,4 |
5,0 |
137,5 |
133,0 |
141,0 |
3,6 |
<0,05 |
- |
|
|
Шеечно- |
I |
136,0 |
154,0 |
142,9 |
6,0 |
148,5 |
140,0 |
151,0 |
4,1 |
р<0,05 |
р<0,05 |
|
диафизарный угол |
II |
148,0 |
165,0 |
148,8 |
3,7 |
157,0 |
155,0 |
160,0 |
2,4 |
р<0,05 |
р<0,05 |
|
III |
151,0 |
170,0 |
154,2 |
4,8 |
162,0 |
160,0 |
164,0 |
3,0 |
<0,001 |
р<0,05 |
|
Окончание табл. 3 |
|||||||||||
|
Параметр |
Группа |
Min |
Max |
М |
SD |
Me |
25% |
75% |
Cv% |
Р 1 |
Р 2 |
|
N |
76,0 |
86,0 |
88,1 |
4,0 |
78,5 |
77,0 |
84,0 |
5,0 |
<0,05 |
- |
|
|
Угол вертикаль- |
I |
68,0 |
78,0 |
74,4 |
2,6 |
72,0 |
71,0 |
74,0 |
3,7 |
<0,001 |
<0,001 |
|
ного соответствия |
II |
64,0 |
71,0 |
68,7 |
1,7 |
67,0 |
66,0 |
68,0 |
2,5 |
<0,001 |
<0,001 |
|
III |
58,0 |
64,0 |
63,7 |
1,8 |
62,0 |
61,0 |
63,0 |
3,0 |
<0,001 |
<0,001 |
|
|
N |
16,0 |
34,0 |
23,1 |
1,7 |
24,0 |
18,0 |
30,0 |
7,1 |
<0,05 |
- |
|
|
Угол |
I |
32,0 |
45,0 |
36,6 |
3,9 |
38,0 |
35,0 |
42,0 |
10,2 |
<0,001 |
<0,001 |
|
антеверcии шейки |
II |
43,0 |
60,0 |
48,7 |
5,7 |
51,0 |
48,0 |
54,0 |
11,2 |
<0,001 |
<0,001 |
|
III |
58,0 |
70,0 |
69,5 |
5,5 |
62,0 |
60,0 |
65,0 |
10,5 |
<0,001 |
<0,001 |
|
Примечание:P1 — различия параметров в исследуемых группах по сравнению с нормой; Р2 — межгрупповые различия, через дробь — различия между I и II, а также I и III группами.
Изменчивость рентгенологических признаков в норме и при различной степени выраженности диспластических изменений тазобедренного сустава детей 1–3 лет
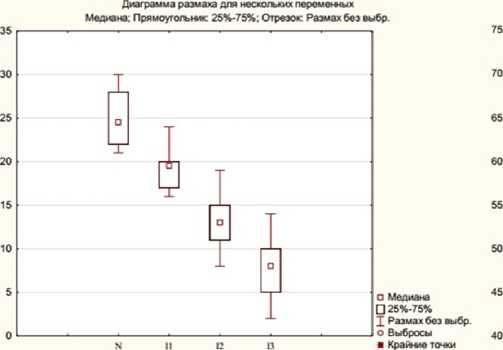
Диаграмма размаха для нескольких переме»мых
Медиана; Прямоуголымк; 25%-75%; Отрезок: Размах без выбр.
□ Медиана
D25%-75% I Размах без выбр.
О Выбросы
■ Крайние точки
Рис. 1. Угол Виберга ( 1 ) и угол Шарпа ( 2 ) у детей 1–3 лет в зависимости от степени выраженности диспластических изменений ТБС
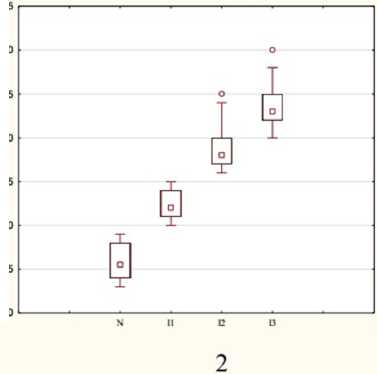
Ацетабулярный угол в норме (N) у детей 1–3 лет составляет 22,5° [21,0; 24,0°], А=20,0–25,0°. В зависимости от выраженности диспластических изменений АУ статистически значимо увеличивается до 27,0° (на 16,7%) в группе с легкими диспластическими изменениями, до 33,0° с умеренными (на 31,8%) и до 40,0° с выраженными (на 43,8%) диспластическими нарушениями в ТБС (р<0,05). Вариабельность признака АУ ниже средней, Cv% находится в пределах от 7,8 до 9,6%, что говорит об однородности совокупности по данному признаку.
В группе сравнения (N) ШДУ составил 137,5º [133,0; 141,0º], А=130,0–145,0º, при увеличении степени выраженности диспластических изменений проксимального конца БК увеличивается ШДУ на 7,4% в I группе (Ме=148,5°), на 12,4% во II группе (Ме=157,0°) и на 15,1% в III группе (Ме=162,0°). Различия статистически значимы в исследуемых группах по сравнению с нормой, межгрупповые различия также статистически значимы (р<0,05). ШДУ обладает низкой изменчивостью, коэффициент вариации находится в диапазоне от 2,4 до 4,1%, что свидетельствует об однородности совокупности по данному признаку.
Относительно высокие цифры ШДУ подтверждают значительные диспластические изменения проксимального отдела БК на фоне слабости мышечного компонента, поскольку формирование coxa valga на- прямую зависит от биомеханической неадекватности рычагов сил приводящих мышц, прямой мышцы бедра, ягодичных мышц и силы тяжести (рис. 2).
Угол отклонения шейки БК от фронтальной плоскости (плоскости ориентации мыщелков БК) — ан-теверсия шейки БК (АтШ) в группе детей без дисплазии ТБС составляет 24,0º [18,0; 30,0º], А=16,0–34,0º. В исследуемых выборках угол составляет: в I группе 38,0º, во II группе 51,0º, в III группе 62,0º, что превышает значения АтШ в группе сравнения на 36,9; 53,0; 61,3% соответственно (р<0,05). Изменчивость признака низкая в группе сравнения (Cv=7,1 %), в исследуемых выборках средняя (Cv 10,2-11,2%).
Угол вертикального соответствия в группе сравнения составил 78,5º [77,0; 84,0º], А=76,0–86,0º. У детей с легкими изменениями в ТБС угол уменьшается на 8,3% (Ме=72,0°), в группе детей с умеренными изменениями на 14,7% (Ме=67,0°) и в группе детей с выраженными диспластическими изменениями в ТБС на 21,1% (Ме=62,0°), различия статистически значимы (р<0,05). Изменчивость признака низкая, коэффициент вариации не превышает 5,0% (рис. 3).
При оценке изменения антеверсии головки и шейки БК выявили три типа нарушения: 1) антеверсия головки и шейки БК в пределах 10° с инклинацией шейки БК кзади; 2) антеверсия головки и шейки БК с колебаниями в пределах 10–35° с передней, задней инклинацией; 3) антеверсия головки и шейки БК
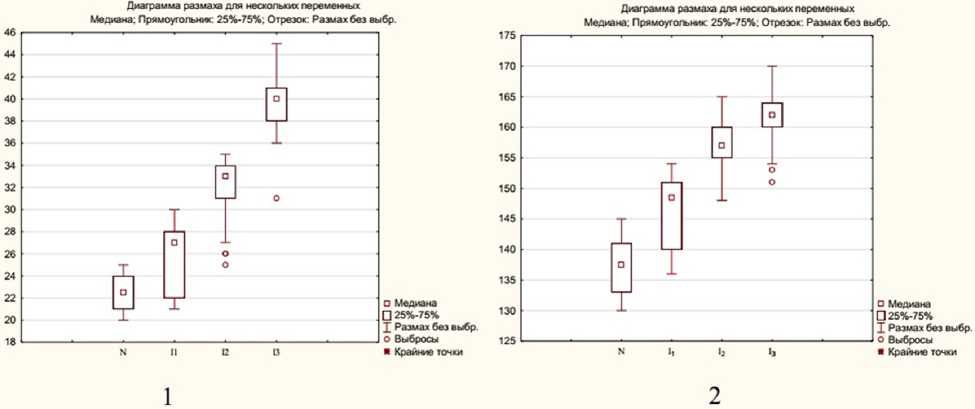
Рис. 2. Ацетабулярный ( 1 ) и шеечно-диафизарный угол ( 2 ) у детей 1–3 лет в зависимости от степени выраженности диспластических изменений ТБС
о Выбросы о Медиана □ 25%-75%
Диаграмма размаха для нескольких перемен*»
Медим: Прямоугольник: 25%*75%: Отрезок: Размах без выбр.
Рис. 3. Угол антеверсии шейки бедренной кости ( 1 ) и угол вертикального соответствия ( 2 ) у детей 1–3 лет в зависимости от степени выраженности диспластических изменений ТБС
Диаграмма размаха для нескольких перемен*» Мед нэпа. Прямоугольна: 25%-75%; Отрезок: Размах без выбр
свыше 35° с различной инклинацией. У 39 пациентов констатировали нарушения антеверсии головки и шейки БК в пределах 10°, в то время как у остальных пациентов отмечали колебания антеверсии головки и шейки БК от 10 до 58°. Однако у 30 детей предел колебаний не выходил за 35°. Все показатели достоверно отличались от нормальных значений антевер-сии головки и шейки БК.
Электрофизиологическим методом обследованы 60 детей с дисплазией ТБС с оценкой следующих параметров до операции: амплитуда мышечного ответа (М-ответа), латентный период (ЛП) М-ответа, скорость проведения импульса по двигательным волокнам (СПИэфф) n. femoralis, n. tibialis, n. peroneus profundus. Сравнение проводили с общепринятыми показателями нормы ЭНМГ. Принимая во внимание важное значение нейромышечного компонента в развитии торсионно-вальгусных деформаций у детей, оценивали общие изменения при различной степени выраженности дисплазии ТБС.
У детей с дисплазией ТБС отмечали увеличение амплитуды и полифазности M-ответа n. tibialis, что свидетельствовало о значимой степени десинхронизации прихода импульсов к мышечным волокнам по аксонам и последовательность разрушения суммарного мышечного потенциала действия, т.е. начала демиелинизирующего процесса. Увеличение ЛП по n. tibialis говорило в пользу первично демиелинизирующего повреждения нервных волокон, также фиксировали значимое снижение СПИэфф по n. tibialis, что подтверждало природу первично демиелинизирующего повреждения волокон.
Подобная картина изменений характерна и для показателей n. peroneus profundus. М-ответ n. femoralis умеренно повышен, однако колебания значений его амплитуды статистически незначимы, что, возможно, связано с несколькими факторами: относительной «недлительностью» заболевания, вто-ричностью характера поражения, преобладанием нарушений функционального статуса в дистальных отделах нижних конечностей, хорошими компенсаторными возможностями крупного n. femoralis.
В зависимости от степени выраженности диспла-стических изменений в ТБС с помощью программы для ЭВМ предложены различные методы ведения пациентов данной категории. При легких диспласти-ческих изменениях (истинная торсионно-вальгусная деформация проксимального отдела БК с величиной ШДУ до 160° без явлений подвывиха при минимальных изменениях ВВ) большинству детей (28 детей) показано динамическое наблюдение, консервативное лечение и профилактика развития коксартроза.
31 ребенку с умеренной степенью выраженности дисплазии ТБС (подвывих, торсионно-вальгусная деформация проксимальных отделов БК с величиной ШДУ до 170° с умеренным дефицитом покрытия) выполнено оперативное вмешательство в виде корригирующей деторсионно-варизирующей межвертельной остеотомии с фиксацией Г-образной пластиной фирмы «SINTEZ» (США) и рассчитанной медиализацией дистального отдела БК. После операции ребенок получал курс физиотерапевтических процедур на ТБС, стимулирующих кровоснабжение сустава и обеспечивающих условия для регенерации костной ткани.
При выраженных изменениях в ТБС, сопровождающихся вывихом, торсионно-вальгусной деформацией проксимального отдела БК с величиной ШДУ до 170°, выраженным дефицитом ВВ, которые выявлены у 23 детей, выполняли сложное реконструктивное оперативное вмешательство: комбинацию операций остеотомии таза с межвертельной остеотомией.
При двустороннем поражении ТБС через два месяца пациента повторно госпитализировали и проводили аналогичную операцию на другой стороне с последующим удалением металлоконструкций с проксимальных отделов БК через 6 месяцев. Контрольный осмотр проводили через 1 и 3 года после операции.
Обсуждение . Нарушение биомеханики ТБС в результате дисплазии может привести к тяжелым нарушениям функции нижних конечностей, к инвалидизации как непосредственно с первых шагов ребенка, так и в более старшем возрасте [7]. Диспластичный ТБС характеризуется прежде всего инконгруэнтностью суставных поверхностей, т.е. неполным соответствием суставных поверхностей головки БК и полулунной поверхности ВВ [8]. При дисплазии радиус кривизны ВВ гораздо больше радиуса кривизны головки БК, площадь контакта суставных поверхностей уменьшается, нагрузка на ВВ значительно увеличивается, что в меньшей степени ограничивает подвижность в ТБС, приводит к функциональной перегрузке определенных частей сустава и снижает устойчивость сустава к физическим нагрузкам.
Лечение дисплазии ТБС у пациентов раннего детского возраста осуществляется консервативно с использованием функциональных устройств и физиотерапевтических методов [3, 8]. Но, несмотря на успешное консервативное лечение, 10-15% больных нуждаются в хирургическом пособии. По разным литературным данным, врожденные дефекты строения ТБС приводят к развитию диспластического коксар-троза в 40-87% случаев [9-11]. Вмешательство в старшем возрасте у ребенка снижает его эффективность ввиду грубой деформации элементов сустава и параартикулярных мышц, особенно при осложненных формах. Оптимальным возрастом для проведения операции считается 2–3-й годы жизни. Хирургическое лечение проводится с целью восстановления конгруэнтности суставных поверхностей, устранения нестабильности ТБС, полного восстановления функций конечности, профилактики осложнений и потери трудоспособности [9]. Выбор метода хирургического лечения зависит от характера деформации сустава. При ацетабулярном типе дисплазии больным осуществляют коррекцию формы и положения вертлужной впадины, при бедренном — изменяют пространственное расположение головки бедренной кости. В случае комбинированной дисплазии ТБС выполняют операцию сразу на обеих структурах.
Таким образом, нами предпринята попытка персонализации выбора метода хирургического лечения дисплазии ТБС, адекватного тяжести диспластиче-ских изменений элементов сустава и околосуставной области, документированная совокупностью определяемых параметров в виде систематизированного заключения с помощью разработанной программы для ЭВМ, что позволило оптимизировать работу по отбору пациентов для выполнения им высокотехнологичных оперативных вмешательств.
Заключение. Лечение детей с дисплазией ТБС зависит от степени выраженности диспластических изменений в суставе. Разработанная программа позволяет оперативно определить степень дисплазии при введении возраста ребенка и результатов клинического, рентгенологического, электрофизиологического и биомеханического обследования (легкая — I, умеренная — II, выраженная — III) и выбрать метод лечения пациентов.
Список литературы Система оценки степени выраженности диспластических изменений тазобедренного сустава у детей раннего возраста
- Руководство по хирургии тазобедренного сустава / под ред. P.M. Тихилова, И.И. Шубнякова. СПб.: РНИИТО им. P.P. Вредена, 2015; 368 с.
- Сертакова А. В., Морозова О.Л., Норкин И. А., Анисимов Д. И. Современные представления о механизмах развития дисплазии тазобедренных суставов у детей (обзор). Саратовский научно-медицинский журнал 2011;7(3): 704-10
- Анисимова E.A., Юсупов К. С, Анисимов Д. И., Бондарева Е.В. Морфология костных структур вертлужной впадины и бедренного компонента тазобедренного сустава. Саратовский научно-медицинский журнал 2014;10(1): 32-8
- Семернев Е.В. Стандартные методы диагностики, лечения и профилактики дисплазии тазобедренного сустава: Морфологические изменения костной ткани при дисплазии. Молодежь и наука 2016; 2: 68
- Тихилов P.M., Шубняков И.И., Плиев Д. Г., Богопольский О.Е., Гуацаев М.С. Возможности рентгенографии в ранней диагностике патологии тазобедренного сустава. Травматология и ортопедия России 2017; 23(1): 117-31
- Юсупов К. С, Анисимова Е.А., Павленко Н.Н. и др. Рентгеноанатомиче-ские и биомеханические особенности пациентов с диспластическим вывихом в тазобедренном суставе. Саратовский научно-медицинский журнал 2014; 10 (1): 114-9
- Li LY, et al. Development of the osseous and cartilaginous acetabular index in normal children and those with developmental dysplasia of the hip: A cross-sectional study using MRI. Journal of Bone & Joint Surgery, British Volume 2012; 94 (12): 1625-31
- Камоско M.M., Познович М.С. Консервативное лечение дисплазии тазобедренных суставов. Ортопедия, травматология и восстановительная хирургия детского возраста 2014; 2 (4): 51-60
- Ахтямов И.Ф., Соколовский О. А. Хирургическое лечение дисплазии тазобедренного сустава. Казань, 2008; 371 с.
- Юсупов К.О, Анисимова Е.А., Воскресенский О.Ю. и др. Тотальное эндопротезирование тазобедренного сустава в сочетании с двойной V-образной укорачивающей подвертель-ной остеотомией бедра у пациентов с диспластическим коксартрозом типа Crowe IV Вестник Тамбовского университета. Сер.: Естественные и технические науки 2014; 19 (3): 970-6
- Zurmuhle СА, Anwander Н, Albers СЕ, et al. Periacetabular osteotomy provides higher survivorship than rimtrimming for acetabular retroversion. Clin Orthop Relat Res 2017; 475(4): 1138-40.


