Сочетание институционально-эволюционного и функционального подходов в оценке эффективности функционирования региональной системы здравоохранения
Автор: Пепеляева Анна Владиславовна, Третьякова Елена Андреевна
Журнал: Вестник Пермского университета. Серия: Экономика @economics-psu
Рубрика: Региональная и муниципальная экономика
Статья в выпуске: 1 т.13, 2018 года.
Бесплатный доступ
На основе синтеза принципов институционально-эволюционной парадигмы и функционального подхода разработана методика оценки (дис)функциональности системы здравоохранения региона, позволяющая оценить конечный результат ее функционирования в виде состояния общественного здоровья и провести оценку поведения основных акторов региональных процессов здоровьесбережения. Рассмотрение системы здравоохранения региона с позиции институциональной и эволюционной экономической теории выражается в ряде положений: 1) оценивается влияние отдельных элементов институциональной здравоохранительной среды на функционирование всей региональной системы охраны здоровья; 2) учитываются изменения (дис)функциональности региональных систем здравоохранения на различных этапах реформирования отрасли; 3) проводится учет дифференциации систем здравоохранения как по результирующим параметрам (медико-демографической ситуации), так и по факторам институциональной среды (экологическая обстановка, ресурсное обеспечение отрасли, поведенческие факторы) и сравниваются региональные системы здравоохранения со схожими условиями развития. Рассмотрение системы здравоохранения региона с позиции функционального подхода выражается в следующем: 1) система здравоохранения рассматривается как комплекс выполняемых ею функций с целью обеспечения демографической и экономической безопасности, повышения уровня и качества жизни в регионе; 2) индикаторы оценки выполнения функций системы здравоохранения подбираются на основе оперативных функций общественного здоровья Всемирной организации здравоохранения. Методической базой реализации синтеза институционально-эволюционного и функционального подходов является метод межрегиональных сравнений. Представлены результаты апробации предлагаемой методики на примере систем здравоохранения Пермского края, Татарстана, Башкирии, Нижегородской, Самарской, Свердловской и Челябинской областей. Система здравоохранения Пермского края на протяжении 2007-2015 гг. характеризовалась высоким уровнем дисфункциональности. По результатам регрессионного анализа, наибольший вклад в состояние здоровья жителей Пермского края внесли такие факторы, как качество управления системой здравоохранения, ресурсное обеспечение отрасли и социальные условия в регионе. Регрессионные модели, оценивающие влияние состояния здоровья населения Пермского края как на региональный ИРЧП, так и на ВРП на душу населения, также отражают существенную связь между этими переменными. В дальнейших исследованиях авторов на основе выявленных зон максимальной дисфункциональности будет разработан комплекс мер по повышению эффективности региональной политики в сфере здравоохранения Пермского края.
Человеческий капитал, капитал здоровья, человеческий потенциал, региональная система здравоохранения, дисфункциональность, эффективность, институционально-эволюционный подход, функциональный подход, методика оценки, регрессионный анализ
Короткий адрес: https://sciup.org/147201615
IDR: 147201615 | УДК: 332.1:[330.837+614.2] | DOI: 10.17072/1994-9960-2018-1-58-74
Synthesis of institutional and evolutionary and functional approaches to assess the efficiency of the regional health care system functioning
The methodology for assessing the dysfunctionality of the regional health care system has been developed on the basis of the synthesis of the principles of the institutional and evolutionary paradigm of scientific cognition and the functional approach. It allows us to assess not only the final result of its functioning in a form of public health condition at a particular territory, but also to assess the behavior of the main actors of regional health preservation or health consumption processes. From the view point of the institutional and evolutionary economic theory the regional health care system is considered in the following regulations: 1) the health care system is considered as an integral system, the influence of certain elements of the institutional health care environment on the functioning of the entire regional health protection system is assessed; 2) the changes of regional health care system dysfunctionality are taken into account at various stages of the industry reformation; 3) the regional differentiation of health care systems is taken into account both by the resulting parameters (medical and demographic situation) and by the factors of the institutional environment (environmental situation, resource support of the industry and behavioral factors), other regional heal care systems with the similar development conditions have been compared. From the view point of the functional approach the health care system is considered in the following regulations: 1) the health care system is considered as a complex of the functions it conducts in order to provide regional demographic and economic security, to increase quality and level of life in a region; 2) indicators that assess the implementation of the health care system functions are chosen and systematized on the basis of operation functions of the public health of the World Health Organisation. Method of interregional comparison is the basis for the synthesis of institutional, evolutionary and functional approaches implementation. This method suggests the performance of comparative assessment of quality indicators of regional health care system functions, the normalization of these indicators in accordance to the beat values, the calculation of integral and general indicators that allow us to characterize the level of the health care system dysfunctionality of the case study regions and to range these systems. The results of this methodology approbation in the case study of the health care systems of Perm Krai, Tatarstan, Bashkiria, Nizhny Novgorod, Samara, Sverdlovsk and Chelyabinsk regions have been presented. The health care system of Perm Krai was characterized by high rate of dysfunctionality during 2007-2015. According to the regression analysis such factors as the quality of the health care system management, the resource provision of the branch and social conditions in the region have greatly contributed to the state of health of residents of Perm Krai. The regression models that assess the impact of the health of the population of Perm Krai on both a regional Human Development Index and a Gross regional product also demonstrate the relations between these variables. Further on the basis of the revealed zones of maximum dysfunctinality the authors will develop a set of measures aimed at an efficiency increase of the regional policy in the field of the health care system of Perm Krai.
Текст научной статьи Сочетание институционально-эволюционного и функционального подходов в оценке эффективности функционирования региональной системы здравоохранения
Одним из условий перехода к постиндустриальному обществу по Д. Беллу является качественное здравоохранение, которое входит в пятеричный экономический сектор [1]. Влияние качественного здравоохранения на региональное социальноэкономическое развитие проявляется в том, что оно участвует в формировании главного ресурса постиндустриального общества – регионального человеческого капитала - за счет снижения уровня заболеваемости, инвалидности и смертности в регионе.
Инвестиции в здоровье с позиции теории человеческого капитала были рассмотрены у Г. Беккера (в первоначальном варианте) и А. Пигу, который еще в 1947 г. отмечал, что «самые важные из всех инвестиций – это инвестиции в здоровье, ум и личность людей» [2; цит. по: 3]. Развивая концепцию человеческого капитала, М. Гроссман в 1972 г. предложил термин «капитал здоровья», рассматривая здоровье и как потребительское благо, и как средство для получения прибыли, т.е. как часть человеческого капитала, и объект инвестиционных вложений [4, с. 223–255; 5].
Однако, по мнению историка экономической мысли М. Блауга, исследовательская программа человеческого капитала в 1980-х гг. начала деградировать, бесконечно перерабатывая все тот же материал без продвижения в понимании проблем, используя принцип «методологического индивидуализма и рациональности принимаемых решений», игнорируя многие неопределенности [6, с. 334; 7, с. 89].
Ограниченность принципа «методологического индивидуализма» можно преодолеть, используя в анализе человеческого капитала, капитала здоровья и системы здравоохранения как сферы их формирования и развития институциональный подход. По мнению Е.Е. Мосейко, институциональный подход в оценке капитала здоровья позволяет расширить видение неоклассических абстракций с учетом сложившейся институциональной среды, условий осуществления экономических взаимодействий акторов, динамики, противоречий, предпочтений, неопределенности, риска, многовариантности выбора [8, с. 20–21].
С позиции институционального подхода целесообразнее использовать термин «человеческий потенциал», поскольку он отражает экономические, социальные и поведенческие условия формирования, развития и использования человеческого капитала, т.е. важно учитывать не только и не столько объем инвестиций в здравоохранение, образование и т.п., сколько качество институциональной среды, которая формирует систему ценностей, интересов, степень активности жителей территории, а также региональные социально-экономические условия. Если условия благоприятны, то возникает возможность реализации человеческого потенциала в человеческий капитал, который выполняет функцию локомотива регионального социальноэкономического развития. Кроме того, как отмечают В. Буланов и Е. Катайцева, инвестиции в образование и т.п. представляют собой лишь возможные выгоды в будущем, а к сфере возможного относится понятие «потенциал» [9, с. 15].
По мнению авторов, данные положения необходимо использовать при выявлении воздействия различных институциональных условий (экологических, социальных, поведенческих, управленческих) на эффективность функционирования региональной системы здравоохранения и оценке ее влияния на формирование человеческого потенциала региона и, как следствие, на ВРП.
В связи с этим целью настоящего исследования является обоснование использо- вания институционально-эволюционного и функционального подходов в исследовании системы здравоохранения на региональном уровне и разработка методики оценки (дис)функциональности, которая позволит оценить уровень дисфункций системы в целом и ее отдельных элементов в частности, влияние различных факторов на состояние здоровья жителей региона, а также связь между качеством функционирования системы и человеческим потенциалом в региональной экономической системе
Обоснование синтеза институци онально-эволюционного и функцио- нального подходов к изучению регио- нальной системы здравоохранения
С конца XX в. здравоохранение начинает рассматриваться с позиций институциона- лизма. В.А. Медик и А.М. Осипов трактуют его как социальный институт, включа- ющий совокупность формальных и неформальных организаций и практик и социально-типичных комплексов поведения индивидов и групп в сфере охраны здоровья населения [10, с. 30]. И.В. Розмаинский объясняет проблемы российского здравоохранения с помощью причинно-следственной цепочки: «…институциональная неадекватность государства – завышенная неопределенность будущего – инвестиционная близорукость – сокращение или низкий уровень инвестиций в капитал здоровья – проедание капитала здоровья – снижение или низкий уровень средней продолжительности жизни» [12, с. 113–131].
В институционально-эволюционном аспекте региональная система здравоохранения представляет собой совокупность политико-правовых, экономических, медицинских и организационных норм и правил, культурных моделей и социальных отношений основных акторов региональных процессов здоровьесбережения, взаимодействие, взаимовлияние и эволюция которых обеспечивает определенный уровень выполнения функций системы, формирует состояние режима ее функционирования и влияет на уровень развития человеческого потенциала в регионе [11, с. 110–111].
Ряд аргументов применения институционально-эволюционного подхода к оценке и управлению региональной системой здравоохранения представлены в работе [13]. Преимущество применения институционально-эволюционного подхода заключается в оценке взаимовлияния различных элементов институциональной здравоохранительной среды региона, формирующих определенный уровень развития человеческого потенциала в регионе, таких как уровень самосохранительного поведения жителей региона, уровень выполнения трудоохранных функций работодателей, качество управления региональной системой здравоохранения, социальные и экологические условия и т.п.
Что касается методических подходов к оценке функционирования систем здравоохранения, то есть работы, в которых представлены методики оценки влия- ния различных факторов институциональной среды (как правило, через интегральные показатели) на отдельные медикодемографические показатели в конкретных субъектах РФ. Так, например, предлагаются методики оценки влияния на среднюю ожидаемую продолжительность жизни или показатель общей смертности таких факторов, как удельные бюджетные расходы на одного жителя [14], покупательная способность населения и социальное неравенство [15], условия труда [16], уровень социальной защищенности населения (доля расходов на выплату пособий и социальную помощь в консолидированных бюджетах субъектов РФ, индекс реальных денежных доходов населения, доля семей, получивших жилье и улучшивших жилищные условия в отчетном году и др.) [17], причем в качестве зависимой переменной берется только один показатель, чаще ожидаемая продолжительность жизни.
Н.М. Логачева оценивает влияние уровня развития социальной инфраструктуры регионов РФ, в частности мощность и ввод в действие больничных и амбулаторно-поликлинических учреждений региона, подушевые инвестиции региона в здравоохранение, на ИРЧП [18; 19; 20]. Также проводится оценка влияния на формирование человеческого потенциала состояния общественного здоровья [21], определяется размер упущенной выгоды в производстве ВРП в результате преждевременной смертности населения [22], оценивается влияние на экономический рост финансирования здравоохранения [23; 24] и состояния общественного здоровья [25; 26, с. 623–682].
Данные работы обладают высокой теоретико-методической и практической значимостью, учитывают отдельные стороны сложившейся институциональной здравоохранительной среды, но не учитывают поведенческие факторы (неформальные институты), не всегда отражают эволюцию институционального пространства и не оценивают систему регионального здравоохранения с позиции функционального подхода.
Целесообразность применения принципов эволюционного подхода к изучению экономической деятельности описана в работах Т. Веблена, Р. Нельсона, Д. Норта, Дж. Ходжсона, О. Уильямсона и др. [2731].
Системность регионального здравоохранения определяет применение в нашем исследовании конвергенции институционально-эволюционного и функционального подходов как методологического и инструментально-методического базиса анализа региональной системы охраны здоровья.
Конвергенция институционально -эволюционного и функционального подходов к исследованию регионального здравоохранения обусловлена тем, что институционально-эволюционный подход представляет собой синтез всех разновидностей системного подхода, в том числе системно-функционального. Функциональный подход к исследованию региональной системы здравоохранения предполагает формулировку функций, которые должна выполнять система, и закрепление сформулированных функций за основными акторами - жителями региона, работодателями, медицинским сообществом и управленческими структурами. Уровень выполнения каждой функции определяет режим функционирования системы в целом и результируется в состоянии здоровья населения (выход системы – Y ), которое влияет на формирование человеческого потенциала региона и, как следствие, на ВРП.
Понимание сути этих функций позволит подобрать и систематизировать индикаторы оценки выполнения основных функций региональной системы здравоохранения, комплексно оценить их выполнение и выявить дисфункции, их причины и масштабы; сопоставить масштаб и глубину дисфункций в сравниваемых региональных системах здравоохранения для их ранжирования; обосновать необходимые направления управленческих воздействий в сфере здоровьесбережения.
Под дисфункциональностью региональной системы здравоохранения авторы понимают ситуацию, при которой общественные потребности в охране здоровья не находят адекватного отражения в структуре и функциях региональной системы охраны здоровья либо основные функции данной системы выполняются не в полном объеме или недостаточно эффек- тивно с позиции соотношения результатов и затрат.
Высокий уровень дисфункциональности российского здравоохранения и значительная региональная дифференциация здравоохранительного пространства обуславливает потребность в разработке инструментария оценки дисфункций регио- нального здравоохранения и его отдельных подсистем, позволяющий выявлять зоны его максимальной дисфункциональности.
Методика оценки (дис)функцио- нальности региональной системы здра- воохранения и результаты ее апробации
Алгоритм оценки функционирования региональной системы здравоохранения включает несколько этапов.
Первый этап заключается в формулировке функций, которые необходимо в полном объеме выполнять региональной системе здравоохранения для решения социально-демографических задач, сохранения и укрепления человеческого потенциала, роста качества и уровня жизни в регионе. Целевой функцией региональной системы здравоохранения является улучшение медико-демографической ситуации в регионе, от которой зависит расширенное воспроизводство человеческих ресурсов региона, в т.ч. трудовых. Результатом реализации данной функции является состояние здоровья населения в регионе. К обеспечивающим функциям относятся: повышение качества и эффективности оказания медицинской помощи в регионе, обеспечение безопасности окружающей среды и воздействие на социальные детерминанты и сокращение неравенств по показателям здоровья, создание условий для выполнения функций основных акторов процесса здоровьесбережения, в т.ч. работодателей и населения.
Второй этап заключается в отборе показателей, отражающих степень выполнения сформулированных выше функций и отвечающих требованиям представительности, доступности (отобранные показатели либо являются данными официальной статистики, либо рассчитываются на их основе), объективности, учета региональных особенностей (табл. 1). Третий этап включает формирование базы данных по выбранным индикаторам и регионам. На четвертом этапе проводится полная нормализация индикаторов. При этом, если рост показателя способствует улучшению функционирования региональной системы здравоохранения, используется формула 1, в противном случае – формула 2. Затем на основе нормализованных значений рассчи-
~ Х; — Х
Х~ =---i i Х. - Х. .
i max
,
~ Х i— Х i max i~ Хг— i max
,
Х~
Х i = ^—i- n
.
где Х i – интегральный показатель по уровню выполнения i -й функции, Х~ – нормализованный частный индикатор, оценивающий выполнение i -й функции, n – число частных индикаторов, оценивающих выполнение i -й функции.
тываются интегральные показатели по каждой функции (формула 3):
Показатели выполнения функций системы здравоохранения региона
Таблица 1
|
Показатели оценки состояния здоровья населения в регионе ( Y i ) |
|
|
Y 1 |
Ожидаемая продолжительность жизни при рождении, число лет |
|
Y 2 |
Общий коэффициент смертности, на 1000 чел. населения |
|
Y 3 |
Коэффициент естественного прироста населения, на 1000 чел. населения |
|
Y 4 |
Число зарегистрированных заболеваний у пациентов с диагнозом, установленным впервые в жизни, на 1000 чел. населения |
|
Y 5 |
Численность лиц в возрасте 18 лет и старше, впервые признанных инвалидами, на 10 000 человек населения соответствующего возраста |
|
Y 6 |
Коэффициент младенческой смертности, на 1000 родившихся |
|
^^^^^^^~ Y |
Интегральный показатель медико-демографической результативности системы здравоохранения |
|
Показатели оценки выполнения обеспечивающих функций системы здравоохранения региона (X i ) |
|
|
Показатели, оценивающие выполнение функции «Повышение качества и эффективности оказания медицинской помощи в регионе через функцию ресурсного обеспечения» |
|
|
X 1 |
Численность врачей на 10 000 чел. населения, чел. |
|
X 2 |
Численность среднего медицинского персонала на 10 000 чел. населения, чел. |
|
Х з |
Обеспеченность больничными койками на 10 000 жителей |
|
Х 4 |
Обеспеченность амбулаторно-поликлиническими учреждениями (посещений в смену на 10 000 населения) |
|
Х 5 |
Инвестиции в основной капитал, направленные на развитие здравоохранения, на душу населения, тыс. руб. |
|
_ I |
Интегральный показатель (дис)функциональности доступности медицинской помощи |
|
Показатели, оценивающие выполнение функции «Обеспечение безопасности окружающей среды и воздействие на социальные детерминанты и сокращение неравенств по показателям здоровья» |
|
|
Показатели, оценивающие выполнение функций экологической подсистемы |
|
|
X 6 |
Объем оборотной и последовательно используемой воды, кубические метры/чел. |
|
Х 7 |
Сброс загрязненных сточных вод в поверхностные водные объекты, кубических метров на душу населения |
|
Х 8 |
Выбросы в атмосферу загрязняющих веществ от стационарных источников, тонн/чел. |
|
Х 9 |
Улавливание загрязняющих атмосферу веществ, отходящих от стационарных источников, тонн/чел. |
|
X 10 |
Использование свежей воды, кубические метры/чел. |
|
^^^^^^^^^^^^^^~ EI |
Интегральный показатель (дис)функциональности региональной экологической подсистемы |
Окончание табл. 1
|
Показатели, оценивающие выполнение функций региональной социальной подсистемы |
|
|
X 11 |
Доля населения с денежными доходами ниже региональной величины прожиточного минимума в общей численности населения, процент |
|
X 12 |
Обеспеченность населения жильем, квадратный метр общей площади на одного жителя |
|
X 13 |
Доля ветхого и аварийного жилищного фонда в общем объеме жилищного фонда субъекта Российской Федерации, процент |
|
X 14 |
Удельный вес площади, оборудованной центральным отоплением, процент |
|
X 15 |
Удельный вес площади, оборудованной горячим водоснабжением, процент |
|
X 16 |
Удельный вес площади, оборудованной водопроводом, процент |
|
X 17 |
Удельный вес площади, оборудованной ваннами (душами), процент |
|
X 18 |
Уровень безработицы, процент |
|
X 19 |
Число зарегистрированных преступлений на 100 000 чел. населения, случай |
|
X 20 |
Валовой региональный продукт на душу населения, руб. |
|
57 |
Интегральный показатель (дис)функциональности социальной подсистемы |
|
Показатели оценки (дис)функциональности поведения работодателей в области здоровьесбережения |
|
|
X 21 |
Численность пострадавших при несчастных случаях на производстве с утратой трудоспособности на один рабочий день и более и со смертельным исходом, на 1000 работающих |
|
X 22 |
Доля работников, работавших на оборудовании, не отвечающем требованиям охраны труда, в процентах от общей численности работников |
|
X 23 |
Доля работников, работающих в условиях, не отвечающих гигиеническим нормативам условий труда, в процентах от общей численности работников |
|
X 24 |
Численность пострадавших при несчастных случаях на производстве со смертельным исходом, на 1000 работающих |
|
^^^^^^^~ Е |
Интегральный показатель (дис)функциональности поведения работодателей в области здоро-вьесбережения |
|
Показатели оценки (дис)функциональности поведения населения в области здоровьесбережения |
|
|
X 25 |
Численность пациентов с алкоголизмом и алкогольными психозами, состоящих на учете в ЛПО, на 100 000 чел. населения |
|
X 26 |
Численность пациентов с наркоманией, состоящих на учете в ЛПО, на 100 000 чел. населения |
|
X 27 |
Число абортов на 1000 женщин в возрасте 15-49 лет |
|
X 28 |
Число больных с впервые в жизни установленным диагнозом ВИЧ-инфекции, на 100 000 населения |
|
X 29 |
Число больных с впервые в жизни установленным диагнозом, взятых под диспансерное наблюдение с синдромом зависимости от наркотических веществ (наркомании), на 100 000 населения |
|
X 30 |
Число больных с впервые в жизни установленным диагнозом, взятых под диспансерное наблюдение с синдромом зависимости от ненаркотических веществ (токсикомании) на 100 000 населения |
|
X 31 |
Число больных с вновь установленным заболеванием сифилис (все формы), на 100 000 населения |
|
X 32 |
Доля лиц, занимавшихся в физкультурно-оздоровительных клубах, секциях и группах, в процентах от численности населения |
|
^^^^~ р |
Интегральный показатель (дис)функциональности поведения населения в области здоровьесбере-жения |
|
Показатели, оценивающие дисфункции управления |
|
|
^^^^~ м |
Для оценки дисфункций управления регионального здравоохранения сопоставляются индикаторы реализации региональных программ в области охраны здоровья, утвержденные региональными Министерствами здравоохранения, с фактическими полученными значениями показателей, отраженных в региональной статистике. |
|
Интегральный показатель дисфункций управления системой здравоохранения (результативности управления здравоохранением региона) |
|
Для оценки уровня дисфункций управления регионального здравоохранения рассчитывается интегральный показатель результативности управления здравоохранением региона (М) как простая сред- няя геометрическая частных показателей результативности (Mi) (формула 6).
Для вычисления частных показателей результативности (M j ) применяем два варианта расчета:
-
1) если целевой индикатор по i -му
показателю в региональных программах в области охраны здоровья должен снижаться (например, показатель младенческой смертности), то Mi следует определять как отношение значения планового показателя к его фактическому значению (формула 4);
-
2) если целевой индикатор по i -му показателю должен повышаться, то M i следует определять как отношение фактического показателя к плановому (формула 5).
M , =
X
i ( план )
Х
11 ( факт )
М , =
X
i ( факт )
Х
i ( план )
M = nJМ 1 X М 2 X Мn (6)
Если фактический индикатор по i -му показателю достиг или превышает плановый показатель, то он принимается равным 1,0.
Таким образом, дисфункциональность управления можно определить как ситуацию, при которой комплексная результативность реализации региональной здравоохранительной программы ниже 1,0:
D упр. = M <1,0. (7)
По рассчитанным нормализованным показателям определяется наличие и уровень (дис)фунциональности системы здравоохранения региона по каждой функции системы здравоохранения. Авторские критерии оценки уровня (дис)функциональ-ности: значение показателя меньше 0,40 соответствует максимальному уровню дисфункций, 0,40-0,59 – высокому, 0,60-0,79 – среднему, 0,80-0,89 – низкому, 0,90-0,99 – минимальному, значение показателя равном 1,0 свидетельствует об отсутствии дисфункции.
На пятом этапе проводится расчет общего интегрального показателя (дис)функциональности системы здравоохранения региона (F(D)) (формула 8) и условного показателя эффективности региональной системы здравоохранения, который характеризует сопоставление интегрального показателя доступности медицинской помощи (Г) через ресурсное обес- печение отрасли (по сути это затраты на отрасль) с результатами, выражающимися в состоянии общественного здоровья в регионе (У) (формула 9):
^^^^^^
^^^^^^
(MXIXEIXSIXPXE)
F(D) =
п
где n – количество интегральных показателей,
E = J - (9)
Сопоставление уровня выполнения функций региональной системой здравоохранения ( F(D) ) и ее эффективность ( Е ) позволит выделить четыре типа систем здравоохранения: 1 тип – высоко дисфункциональная и неэффективная система здравоохранения региона, которая характеризуется максимальным или высоким уровень общего показателя (дис)функ-циональности (показатель ниже 0,6) и значением условного показателя эффективности меньше 1,0 (располагается в 1 квадранте матрицы); 2 тип (располагается во 2 квадранте матрицы) – умеренно дисфункциональная ( F ( D) > 0,6 ) и неэффективная ( Е <1,0) система здравоохранения региона; 3 тип (3 квадрант) – умеренно дисфункциональная ( F ( D ) > 0,6 ) и эффективная ( Е > 1,0 ), оптимальное состояние системы здравоохранения региона; 4 тип (4 квадрант) – высоко дисфункциональная ( F(D )<0,6), но эффективная ( Е > 1,0 ) система здравоохранения региона.
Матрица комплексной оценки функционирования региональной системы здравоохранения представлена на рис. 1.
На основе рассчитанных интегральных показателей на шестом этапе проводится построение регрессионных моделей, оценивающих вклад каждой функции в состояние общественного здоровья (У), влияние медико-демографической результативности (У) на ИРЧП региона и на ВРП, и проводится анализ полученных результатов.
F(D) Ж
1,00
2 КВАДРАНТ
Система здравоохранения умеренно дисфункциональна и неэффективна 0,6
1 КВАДРАНТ
Система здравоохранения высоко дисфункциональна и неэффективна
0 1,0
-
3 КВАДРАНТ
Система здравоохранения умеренно дисфункциональна и эффективна
-
4 КВАДРАНТ
Система здравоохранения высоко дисфункциональна и эффективна
---------------> Е
2,0 и более
Рис. 1. Матрица комплексной оценки функционирования региональной системы здравоохранения
Ниже представлены результаты апробации предлагаемой методики. Поскольку региональные системы здравоохранения отличаются значительной дифференциацией как по результативным параметрам (медико-демографической ситуации), так и по факторам влияния - экологической обстановке, ресурсному обеспечению отрасли и т.п., - то были определены региональные системы здравоохранения для оценки (дис)функциональности системы здравоохранения Пермского края с помощью метода межрегионального сравнения. К ним относятся системы здравоохранения Республик Татарстан и Башкортостан, Нижегородской, Самарской, Свердловской и Челябинской областей. Выбранные для сравнения регионы схожи по ряду параметров институциональной среды - географическим условиям (5 из 7 анализируемых регионов входят в состав
ПФО и 2 региона – в УФО, 4 из 7 регионов входят в Уральский экономический район), структуре экономики (старопромышленные регионы), высоким инвестиционным потенциалом, наличием в своем составе городов-миллионеров.
Для оценки динамики (дис)функ-циональности системы здравоохранения была проведена фиксация режима функционирования выбранных региональных систем здравоохранения в разные временные периоды, связанные с реформированием отрасли (2000, 2005, 2011 и 2014–2015 гг.).
В табл. 2 представлены результаты оценки выполнения целевой функции в анализируемых регионах. По результативному показателю функционирования системы здравоохранения, характеризующему состояние медико-демографической ситуации в регионе, Пермский край стабильно находится на нижних позициях среди оцениваемых регионов.
Однако, несмотря на максимальный уровень дисфункциональности по состоянию общественного здоровья, система охраны здоровья Пермского края все же демонстрирует позитивную динамику. Наряду с Пермским краем регионом-аутсайдером является Нижегородская область, которая характеризует наихудшую позицию по выполнению целевой функции как в статике, так и в динамике. Регионом-лидером на протяжении всего исследуемого периода является Республика Татарстан. Второе и третье места делят Свердловская область, Республика Башкортостан и Самарская область.
Таблица 2
Динамика интегрального показателя и рангов анализируемых регионов по уровню выполнения целевой функции ( Y ) системы здравоохранения*
|
Год |
Регионы* |
|||||||||||||
|
ПК |
РБ |
РТ |
НО |
СО |
СвО |
ЧО |
||||||||
|
2000 |
0,20 |
7 |
0,69 |
2 |
0,74 |
1 |
0,22 |
6 |
0,43 |
4 |
0,42 |
5 |
0,46 |
3 |
|
2001 |
0,23 |
6 |
0,65 |
2 |
0,78 |
1 |
0,16 |
7 |
0,45 |
5 |
0,54 |
3 |
0,49 |
4 |
|
2002 |
0,18 |
6=7 |
0,58 |
2 |
0,77 |
1 |
0,18 |
6=7 |
0,57 |
3 |
0,53 |
4 |
0,47 |
5 |
|
2003 |
0,17 |
6 |
0,59 |
2 |
0,79 |
1 |
0,15 |
7 |
0,57 |
3 |
0,53 |
5 |
0,55 |
4 |
|
2004 |
0,33 |
6 |
0,47 |
5 |
0,77 |
1 |
0,28 |
7 |
0,62 |
3 |
0,66 |
2 |
0,50 |
4 |
|
2005 |
0,32 |
6 |
0,52 |
5 |
0,79 |
1 |
0,28 |
7 |
0,68 |
2 |
0,65 |
3 |
0,64 |
4 |
|
2006 |
0,20 |
6 |
0,59 |
5 |
0,75 |
1 |
0,15 |
7 |
0,65 |
3 |
0,71 |
2 |
0,64 |
4 |
|
2007 |
0,19 |
7 |
0,60 |
4=5 |
0,79 |
1 |
0,27 |
6 |
0,64 |
3 |
0,77 |
2 |
0,60 |
4=5 |
Окончание табл. 2
|
Год |
Регионы* |
|||||||||||||
|
ПК |
РБ |
РТ |
НО |
СО |
СвО |
ЧО |
||||||||
|
2008 |
0,20 |
7 |
0,54 |
3 |
0,81 |
1 |
0,30 |
6 |
0,52 |
4 |
0,71 |
2 |
0,49 |
5 |
|
2009 |
0,22 |
7 |
0,72 |
3 |
0,83 |
1 |
0,26 |
6 |
0,48 |
4 |
0,77 |
2 |
0,42 |
5 |
|
2010 |
0,23 |
6=7 |
0,71 |
3 |
0,83 |
1 |
0,23 |
6=7 |
0,49 |
4 |
0,82 |
2 |
0,45 |
5 |
|
2011 |
0,28 |
6 |
0,62 |
3 |
0,93 |
1 |
0,27 |
7 |
0,45 |
4 |
0,75 |
2 |
0,35 |
5 |
|
2012 |
0,31 |
6 |
0,61 |
3 |
0,90 |
1 |
0,20 |
7 |
0,50 |
4 |
0,70 |
2 |
0,32 |
5 |
|
2013 |
0,43 |
5 |
0,64 |
3 |
0,95 |
1 |
0,20 |
7 |
0,47 |
4 |
0,77 |
2 |
0,34 |
6 |
|
2014 |
0,35 |
6 |
0,50 |
3 |
0,88 |
1 |
0,12 |
7 |
0,46 |
4 |
0,74 |
2 |
0,42 |
5 |
|
2015 |
0,40 |
5=6 |
0,56 |
3 |
0,83 |
1 |
0,19 |
7 |
0,47 |
4 |
0,67 |
2 |
0,40 |
5=6 |
* ПК – Пермский край; РБ – Республика Башкортостан; РТ – Республика Татарстан; НО – Нижегород- ская область; СО – Самарская область; СвО – Свердловская область; ЧО – Челябинская область.
В табл. 3 представлена динамика ных систем здравоохранения.
F(D) и ранги анализируемых региональ-
Таблица 3
Динамика общего показателя (дис)функциональности региональных систем здравоохранения
|
Год |
Регионы* |
|||||||||||||
|
ПК |
РБ |
РТ |
НО |
СО |
СвО |
ЧО |
||||||||
|
2007 |
0,37 |
7 |
0,59 |
2 |
0,64 |
1 |
0,45 |
6 |
0,58 |
3 |
0,51 |
4 |
0,50 |
5 |
|
2008 |
0,38 |
7 |
0,61 |
2 |
0,64 |
1 |
0,47 |
5 |
0,58 |
3 |
0,53 |
4 |
0,45 |
6 |
|
2009 |
0,37 |
7 |
0,64 |
2 |
0,67 |
1 |
0,47 |
5 |
0,54 |
3 |
0,52 |
4 |
0,45 |
6 |
|
2010 |
0,41 |
7 |
0,61 |
2 |
0,67 |
1 |
0,45 |
6 |
0,51 |
4 |
0,54 |
3 |
0,49 |
5 |
|
2011 |
0,38 |
7 |
0,58 |
2 |
0,70 |
1 |
0,43 |
5=6 |
0,55 |
3 |
0,51 |
4 |
0,43 |
5=6 |
|
2012 |
0,39 |
7 |
0,57 |
2 |
0,69 |
1 |
0,46 |
5 |
0,55 |
3 |
0,52 |
4 |
0,42 |
6 |
|
2013 |
0,40 |
6=7 |
0,57 |
2 |
0,68 |
1 |
0,48 |
5 |
0,55 |
4 |
0,56 |
3 |
0,40 |
6=7 |
|
2014 |
0,36 |
6=7 |
0,59 |
2 |
0,62 |
1 |
0,51 |
3 |
0,49 |
4 |
0,56 |
5 |
0,36 |
6=7 |
|
2015 |
0,39 |
6=7 |
0,50 |
5 |
0,58 |
1 |
0,55 |
3=4 |
0,56 |
2 |
0,55 |
3=4 |
0,39 |
6=7 |
Система здравоохранения Пермского края на протяжении всего периода находилась в зоне высокой дисфункциональности и занимала последние места в рейтинге оцениваемых регионов. В целом можно отметить, что Пермская система охраны здоровья характеризуется масштабностью и глубиной дисфункций как по ее отдельным структурным элементам, так и в це- лом. За период 2013–2015 гг. регионом-аутсайдером также является Челябинская область, демонстрирующая как максимальный уровень дисфункций, так и его негативную динамику. Результаты оценки условного показателя эффективности региональных систем здравоохранения и их ранжирование по данному показателю представлены в табл. 4.
Таблица 4
Динамика эффективности региональных систем здравоохранения
|
Год |
Регионы |
|||||||||||||
|
ПК |
РБ |
РТ |
НО |
СО |
СвО |
ЧО |
||||||||
|
2000 |
0,32 |
7 |
1,47 |
2 |
1,32 |
3 |
0,67 |
6 |
2,05 |
1 |
0,81 |
5 |
0,85 |
4 |
|
2001 |
0,36 |
7 |
1,13 |
4 |
1,14 |
3 |
0,49 |
6 |
1,72 |
1 |
1,20 |
2 |
0,94 |
5 |
|
2002 |
0,28 |
7 |
1,37 |
2 |
1,11 |
3 |
0,45 |
6 |
2,04 |
1 |
1,01 |
4 |
1,00 |
5 |
|
2003 |
0,28 |
7 |
1,08 |
4 |
1,14 |
2=3 |
0,36 |
6 |
2,29 |
1 |
1,07 |
5 |
1,14 |
2=3 |
|
2004 |
0,52 |
7 |
0,98 |
4 |
1,15 |
3 |
0,66 |
6 |
2,21 |
1 |
1,35 |
2 |
0,84 |
5 |
|
2005 |
0,55 |
7 |
1,41 |
2 |
1,32 |
3 |
0,65 |
6 |
2,34 |
1 |
1,27 |
4 |
1,25 |
5 |
|
2006 |
0,39 |
6 |
1,31 |
4 |
1,60 |
1 |
0,27 |
7 |
1,54 |
2 |
1,36 |
3 |
1,20 |
5 |
|
2007 |
0,39 |
7 |
1,51 |
2 |
2,09 |
1 |
0,49 |
6 |
1,50 |
3 |
1,33 |
4 |
1,22 |
5 |
|
2008 |
0,35 |
7 |
1,18 |
2 |
3,66 |
1 |
0,48 |
6 |
1,11 |
3 |
1,04 |
4 |
1,02 |
5 |
Окончание табл. 4
|
Год |
Регионы |
|||||||||||||
|
ПК |
РБ |
РТ |
НО |
СО |
СвО |
ЧО |
||||||||
|
2009 |
0,36 |
7 |
1,41 |
3 |
2,07 |
1 |
0,44 |
6 |
1,70 |
2 |
1,40 |
4 |
0,95 |
5 |
|
2010 |
0,35 |
7 |
1,72 |
3 |
2,59 |
1 |
0,40 |
6 |
2,46 |
2 |
1,30 |
4 |
0,71 |
5 |
|
2011 |
0,51 |
6 |
1,48 |
2 |
2,31 |
1 |
0,36 |
7 |
1,22 |
4 |
1,42 |
3 |
0,76 |
5 |
|
2012 |
0,60 |
6 |
1,56 |
2 |
2,09 |
1 |
0,26 |
7 |
1,52 |
3 |
1,08 |
4 |
0,67 |
5 |
|
2013 |
0,81 |
5 |
1,72 |
2 |
2,42 |
1 |
0,28 |
7 |
0,95 |
4 |
1,10 |
3 |
0,75 |
6 |
|
2014 |
0,71 |
6 |
0,94 |
5 |
3,14 |
1 |
0,16 |
7 |
2,00 |
2 |
1,03 |
4 |
1,08 |
3 |
|
2015 |
0,87 |
6 |
1,37 |
2 |
1,84 |
1 |
0,26 |
7 |
1,00 |
3=4 |
0,99 |
5 |
1,00 |
3=4 |
Примечание: Цветом выделены показатели, отражающие неэффективные системы здравоохранения регионов в конкретный момент времени, т.е. ситуацию, когда затраты на обеспечение системы здравоохранения региона превышают ее медико-демографическую результативность.
Как видно из табл. 4, Пермский край и Нижегородская область – два региона, наименее эффективно использующие вы- деленные на здравоохранение средства. Лучшее соотношение результатов и затрат у системы здравоохранения Самарской области и Республики Татарстан.
На рис. 2 представлена матрица оценки функционирования системы здра- воохранения Пермского края за период 2007–2015 г.
Как видно из рис. 2, на протяжении всего периода система здравоохранения Пермского края находилась в 1 квадранте матрицы, что соответствует наихудшему состоянию системы охраны здоровья среди оцениваемых регионов.
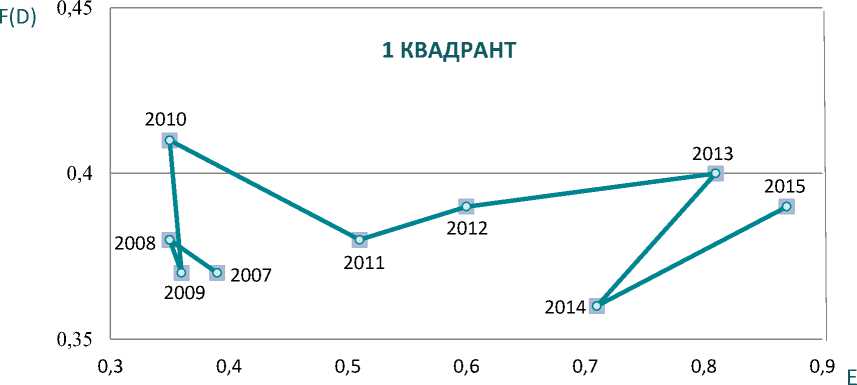
Рис. 2. Матрица оценки функционирования системы здравоохранения Пермского края в период 2007–2015 гг.
В табл. 6 представлены результаты регрессионного анализа влияния каждой функции на состояние общественного здоровья (Y). Проведенный регрессионный анализ подтвердил наличие существенной прямой связи между медикодемографической результативностью системы здравоохранения Пермского края, характеризующей состояние здоровья жителей Прикамья, и интегральными показателями ее ресурсного обеспечения (Г), со циальной компоненты (SI), самосохрани-тельного поведения жителей региона (Р) и обратной связи с интегральными показателями функционирования экологической компоненты региональной системы охраны здоровья (EI) и поведения работодателей в сфере охраны труда работников (E) и комплексным показателем результативности управления здравоохранением региона ^^^™
(М ).
Таблица 6
Регрессионная модель оценки влияния интегральных показателей (дис)функциональности подсистем здравоохранения региона на медикодемографическую ситуацию в анализируемых регионах
|
Регион |
Уравнение регрессии |
|||
|
R2 |
Нормированный R2 |
F |
Значимость F |
|
|
Пермский край |
^^^^в ______ ^^^^В __________ ^^^^в ^^^^в ____ Y = 1,94 - 1,73М + 1,23/ - 0,885/ + 1,125/ + 0,64Р - 0,385 |
|||
|
0,92 |
0,69 |
3,9 |
0,22 |
|
На качество модели (статистическую значимость коэффициента детерминации и статистическую надежность уравнения регрессии) указывают нескорректированный и скорректированный коэффициенты множественной детерминации, которые составили соответственно 0,92 и 0,69, а также проверка значимости уравнения множественной регрессии с использованием F-критерия Фишера:
F расч . (3,9) > F крит . (0,22).
Далее была построена регрессионная модель, оценивающая влияние медикодемографической результативности системы здравоохранения Пермского края (F) на региональный ИРЧП. Уравнение регрессии имеет вид ИРЧП=0,57+0,29 Y и подтверждает наличие существенной положительной связи между ИРЧП Пермского края и состоянием общественного здоровья его жителей ( R2= 0,84, нормированный R2 =0,82, Fрасч. (37,67) > F крит. (0,0005)).
Модель регрессии, оценивающая влияние интегрального показателя медикодемографической результативности системы здравоохранения Пермского края (Y) на ВРП на душу населения Пермского края, также показывает наличие существенной положительной связи между состоянием общественного здоровья в регионе и ВРП.
Уравнение регрессии имеет вид ВРП = 96088,12+421820,8 Y.
Для полученного уравнения
R2 =0,79, нормированный R2 =0,76,
Fрасч. 26,26 > F крит. (0,001).
Показатели общественного здоровья в регионе зависят от региональных социально-экономических условий и могут считаться одними из индикаторов регионального качества жизни (ИРЧП региона) и факторами влияния на уровень жизни населения в регионе (ВРП). Не только состояние здоровья людей в значительной степени формируется под влиянием уровня жизни и региональной социальноэкономической среды, но и здоровье насе- ления влияет на региональное социально- экономическое развитие.
Заключение
Авторская точка зрения заключается в необходимости использования институционально-эволюционного и функционального подходов в оценке функционирования региональной системы здравоохранения. Институционально-эволюционный подход позволяет оценивать влияние региональных факторов и условий сложившейся институциональной здравоохранительной среды и ее эволюции на режим функционирования мезоуровневых систем здравоохранения и предполагает проведение межрегионального сравнительного анализа систем здравоохранения субъектов РФ, близких по климатическим, экономическим, социальным и т.п. условиям. Функциональный подход позволяет оценивать уровень выполнения функций различными акторами здравоохранительного пространства и их влияние на режим функционирования региональной системы здравоохранения и социально-экономические параметры региона.
Последовательность этапов оценки (дис)функциональности региональной системы здравоохранения раскрывается в предложенном авторами алгоритме. Апробация предложенной методики проведена на примере Пермского края, Республик Татарстан и Башкортостан, Нижегородской, Самарской, Свердловской и Челябинской областей.
По результатам проведенной оценки региональные системы здравоохранения Пермского края и Челябинской области на протяжении всего исследуемого периода демонстрировали наибольший уровень дисфункций. По оценке эффективности региональных систем здравоохранения последние места поочередно делили Пермский край и Нижегородская область. Все вышеперечисленное обусловило нахождение системы здравоохранения Пермского края в 1-м квадранте матрицы комплексной оценки функционирования системы здравоохранения. Результаты регрессионного анализа свидетельствуют о значительном влиянии состояния здоровья жителей Пермского края на ИРЧП региона, и, следовательно, реализация мер по улучшению общественного здоровья на нашей территории приведет к росту регионального человеческого потенциала.
Представленный обзор теоретического материала, предложенная методика оценки функционирования региональной системы здравоохранения и некоторые результаты ее апробации направлены на формирование более глубокого понимания сущности возникновения дисфункций системы здравоохранения регионального уровня.
Проведенный анализ позволил определить основные пути улучшения региональной здравоохранительной политики Пермского края, задачей которой является в том числе создание более благоприятных условий для развития человеческого потенциала региона. Для обеспечения положительного синергетического эффекта в региональной системе здравоохранения необходимо межсекторальное взаимодействие, результатом которого является разработка и реализация межсекторальных программ с комплексом системных мероприятий, направленных: 1) на рост социального благополучия в регионе (стимулирование социального жилищного строительства и улучшение жилищных условий, обеспечения безопасности пищевых продуктов с целью обеспечения доступа к благам, необходимым для поддержания здоровья; уменьшение уровня преступности и ДТП (для снижения потерь трудоспособного населения в результате преждевременной смертности от внешних причин); 2) улучшение экологических условий проживания в регионе (обеспечение доступа к качественной питьевой воде, разработка и реализация мер по улучшению состояния окружающей среды на основе постоянного мониторинга и оценки влияния на состояние здоровья населения уровня загрязнения атмосферы, гидросферы и почвы в регионе); 3) смену ценностных установок жителей региона в отношении здоровья (рост образованности и медицинской культуры жителей региона, изменение репродуктивного поведения, ведение здорового образа жизни (здоровое сбалансированное питание, адекватная физическая активность, своевременная профилактика заболеваний), результатом которой будет повышение уровня общественного здоровья в регионе, в т.ч. за счет снижения уровня социально значимых заболеваний, обусловленных поведенческими факторами)); 4) обеспечение безопасных условий и охраны труда (проведение специальной оценки условий труда, проведение медосмотров и т.п.), повышение ответственности работодателей за состояние здоровья работников; 5) повышение качества и доступности медицинской помощи в регионе (оказание медицинской помощи соответствующего объема и качества в установленные сроки, равный доступ к медицинским услугам для всех граждан, снижение времени ожидания получения медицинской помощи, лучшее использование имеющихся ресурсов отрасли, приведение ресурсной базы здравоохранения региона в соответствие с реальными потребностями населения в объемах и видах медицинской помощи).
Список литературы Сочетание институционально-эволюционного и функционального подходов в оценке эффективности функционирования региональной системы здравоохранения
- Bell D. The coming of post-industrial society. A Venture in social forecasting. N.Y.: Basic Books Publ., 1973. 507 p
- Becker G.S. Human capital. N.Y.: Columbia University Press, 1964. 745 p
- Григорьева Н.С., Чубарова Т.В. Современное здравоохранение: политика, экономика, управление. М.: Авторская академия, 2013. 144 с
- Grossman M. On the concept of health capital and the demand for health//Journal of Political Economy. 1972. Vol. 80. № 2. P. 223-255
- Асланов Д.И. Системные представления о здоровье как основном компоненте человеческого капитала//Фундаментальные исследования. 2012. № 12. С. 202-206
- Блауг М. Методология экономической науки, или Как экономисты объясняют/пер. с англ.; Науч. ред. и вступ. ст. B.C. Автономова. М.: НП «Журнал Вопросы экономики», 2004. 416 с
- Черковец В.Н. Категория «человеческий капитал» в общей экономической теории: исторический взгляд, содержательное определение//Российский экономический журнал. 2010. № 7-8. С. 88-107
- Мосейко Е.Е. Теоретические подходы к анализу здоровья как элемента человеческого капитала//Вестник Волгогр. гос. ун-та. Сер. 3; Экон. Экол. 2012. № 2 (21). С. 17-21
- Буланов В., Катайцева Е. Человеческий капитал как форма проявления человеческого потенциала//Общество и экономика. 2011. № 1. С. 13-22
- Медик В.А., Осипов А.М. Общественное здоровье и здравоохранение: медико-социологический анализ. М.: РИОР; ИНФРА-М, 2012. 385 с
- Пепеляева А.В. Дисфункции регионального здравоохранения как угроза социальной безопасности региона//Вестник Прикамского социального института. 2017. № 1 (76). С. 109-117
- Розмаинский И. Почему капитал здоровья накапливается в развитых странах и «проедается» в постсоветской России? (Опыт посткейнсианского анализа)//Вопросы экономики. 2011. № 10. С. 113-131
- Пепеляева А.В. Применение институционально-эволюционного подхода в изучении системы здравоохранения региона//Управление экономическими системами (электронный научный журнал). 2014. № 2 (62). URL: http://uecs.ru/regionalnaya-ekonomika/item/2753-2014-02-13-12-04-06 (дата обращения: 25.12.2017)
- Куклин А.А., Шипицына С.Е., Наслунга К.С. Сопоставление эффективности бюджетного финансирования и социальной безопасности региона//Экономика региона. 2016. Т. 12. Вып. 3. С. 638-653. doi 10.17059/2016-3-3
- Куклин А.А., Шориков А.Ф., Тюлюкин В.А., Черепанова А.В., Васильева Е.В., Некрасова Е.В. Диагностика и моделирование результативности управления системой здравоохранения для обеспечения социально-демографической безопасности регионов России//Пространственная экономика. 2011. № 4. С. 72-92
- Козлова О.А., Макарова М.Н., Тухтарова Е.Х., Беленкова Т.В. Условия труда как фактор влияния на показатели смертности населения в трудоспособном возрасте//Фундаментальные исследования. 2015. № 7. С. 161-165
- Коробицын Б.А., Куклин А.А., Манжуров И.Л., Никулина Н.Л. Оценка ущерба от сокращения ожидаемой продолжительности жизни в результате онкологических заболеваний//Экономика региона. 2013. № 3. С. 257-264
- Артемова О.В., Логачева Н.М. Методические подходы к оценке уровня развития социальной инфраструктуры регионов//Региональная экономика: теория и практика. 2011. № 20 (203). С. 12-18
- Логачева Н.М., Пилипенко Е.В. Социальная инфраструктура регионов России в современных условиях//Вопросы региональной экономики. 2015. Т. 22. № 1. С. 35-39
- Жихаревич Б.С., Логачева Н.М. Социальная инфраструктура и человеческий капитал российских регионов: подход к оценке взаимовлияния//Экономика и управление. 2012. № 3 (77). С. 150-156
- Римашевская Н.М., Русанова Н.Е. Здоровье российского населения в условиях социально-экономической модернизации//Народонаселение. 2015. № 4. С. 96-105
- Шабунова А.А., Дуганов М.Д., Калашников К.Н. Преждевременная смертность как причина экономических потерь региона//Здравоохранение Российской Федерации. 2012. № 3. С. 26-30
- Wang K.-M. Health care expenditure and economic growth: Quantile panel-type analysis//Economic Modelling. 2011, July. Vol. 28. Iss. 4. P. 1536-1549
- Lago-Peñasabc S., Cantarero-Prietod D., Blázquez-Fernándezd C. On the relationship between GDP and health care expenditure: A new look//Economic Modelling. 2013, May. Vol. 32. P. 124-129
- Bloom D.E., Canning D., Sevilla J. The Effect of health on economic growth: A Production function approach//World Development. 2004, January. Vol. 32. Iss. 1. P. 1-13
- Weil D.N. Health and economic growth. Handbook of economic growth/Ed. by Ph. Aghion, S.N. Durlauf. 2014. Vol. 2. Chapter 3. P. 623-682
- Veblen T. Why economics not an evolutionary science?//The Quarterly Journal of Economics. 1898, July. Vol. 12. № 4. P. 373-397
- Nelson R., Winter S. An evolutionary theory of economic change. Cambridge: Harvard University Press, 1982. 452 p
- Норт Д. Институты, институциональные изменения и функционирование экономики/пер. с англ. А.Н. Нестеренко; предисл. и науч. ред. Б.З. Мильнера. М.: Фонд экономической книги «Начала», 1997. 180 с
- Williamson O.E. The new institutional economics: Taking stock, looking ahead//Journal of Economic Literature. 2000. Vol. 38. Iss. 3. Р. 595-613 DOI: 10.1257/jel.38.3.595
- Ходжсон Дж. Эволюционная и институциональная экономика как новый мейнстрим?//TERRA ECONOMICUS. 2008. Т. 6. № 2. С. 8-21


