Состояние структур гемопоэтической ниши при малигнизированном В-лимфопоэзе
Автор: Семенова Наталья Юрьевна, Бессмельцев Станислав Семенович, Грицаев Сергей Васильевич, Волошин Сергей Владимирович, Ругаль Виктор Иванович
Журнал: Вестник гематологии @bulletin-of-hematology
Рубрика: Оригинальные статьи
Статья в выпуске: 1 т.14, 2018 года.
Бесплатный доступ
Гемопоэтическая ниша, лимфолейкоз
Короткий адрес: https://sciup.org/170150004
IDR: 170150004 | УДК: 616.15
Текст статьи Состояние структур гемопоэтической ниши при малигнизированном В-лимфопоэзе
и развития, но их понимание также необходимо для установления терапевтических мишеней и способов воздействия на устранение лейкозного клона и поддержание нормального гемопоэза, регулируемого нишей. Микроокружение опухолевых клеток является ведущим в развитии и прогрессировании этих заболеваний и усилия последних лет сосредоточены на исследовании взаимодействия опухоль — микроокружение для раскрытия фундаментальных основ заболевания и поиска новых прогностических факторов,кото-рые покажут клинически значимые корреляции [1–5].
В литературных источниках описаны различные клеточные и межклеточные элементы микроокружения, которые напрямую или опосредованно через сигнальные пути вовлечены в патогенез гемобластозов [2–7]. Для более детального морфологического анализа ранее нами были выбраны элементы эндостально-васкулярных ниш гемопоэтических стволовых клеток (ГСК). Ниша обеспечивает длительное, на протяжении всей жизни организма, самоподдержание стволовых клеток, регулирует их дифференцировочный и пролиферативный потенциал [4, 5]. Понимание гемопоэтической ниши значительно возросло за последние несколько лет, что,по крайней мере, частично связано с развитием новых методов клеточных исследований [8–12].
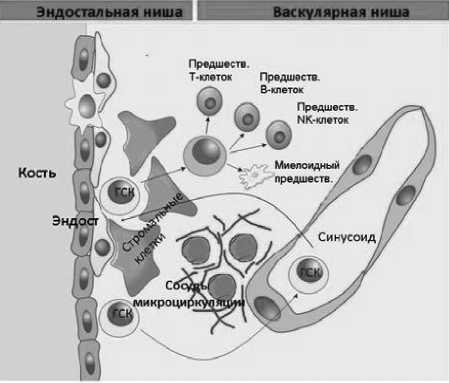
В формировании ниши принимают участие многие типы клеток, включая остеобласты, клетки эндотелия, обильно экспрессирующие СХСL12 ретикулярные клетки (CA -клетки), мультипотентные мезенхимальные стромальные клетки (ММСК), симпатические нервные волокна [1, 5, 11, 13]. В нишах ГСК могут находиться в состоянии покоя, а могут активно пролиферировать. На сегодняшний день четко выделяют две ниши — эндостальную и васкулярную, не исключено, что в ближайшем будущем появятся новые «ниши» (рис. 1) .
Стромальное микроокружение ГСК костного мозга
-
• Мезенхимальные стволовые клетки (МСК)
-
• Мультипотентные мезенхимальные стромальные клетки (ММСК)
-
• Хондроциты
-
• Остеоциты
-
• Фиброциты
-
• Ретикулярные клетки
-
• Миоциты
-
• Адипоциты
-
• Структуры соматической нервной системы
-
• Структуры автономной нервной системы
-
• Эндостальные клетки
-
• Эндотелиоциты микрососудов
-
• Интратрабекулярный и эндостальный матрикс
Формирование ниши гемопоэтических стволовых клеток
•Самоподдержание ГСК на протяжении жизни организма
•Удержание ГСК в фазе покоя
•Коммитирование ГСК в миелоидном и лимфоидном направлении
•Пролиферация ГСК
Рисунок. 1. Стромальное микроокружение ГСК костного мозга.
Схематическое изображение эндостальной и васкулярной ниши в костном мозге [рис. с изменениями по ].
Васкулярная ниша образована, главным образом, CA -клетками, ММСК и эндотелио-цитами синусоидов. ГСК в составе этих ниш, как правило, активно пролиферируют. Компонентами эндостальных ниш являются выстилающие кость клетки (эндост) и ММСК. ГСК в эндостальных нишах в основном находятся в состоянии покоя. Конкретные межклеточные взаимодействия и молекулярные механизмы, которые обуславливают статус клеточного цикла ГСК в разных костномозговых нишах до сих пор остаются до конца не-уточненными.
Совершенно очевидно, что функциональные и структурные изменения элементов микроокружения могут быть причиной нарушений кроветворной функции костного мозга. Многие публикации последних нескольких лет сосредоточены на защитных эффектах компонентов микроокружения костного мозга в поддержании жизнедеятельности лейкозных клеток. Считается, что микроокружение костного мозга содержит минимальную остаточную болезнь и обеспечивает сигналы выживания для лейкозных клеток.
Регуляторный эффект стромального микроокружения костного мозга осуществляется путем прямых контактов стромальных клеток с кроветворными предшественниками, а также посредством нарабатываемых стромой гуморальных факторов стимуляции и ингибирования процессов пролиферации и дифференцировки ГСК. Сложная сеть сигнальных путей регуляции ГСК в настоящее время является предметом интенсивных исследований [11–18].
Таким образом, изучение морфофункциональных особенностей стромального микроокружения костного мозга имеет принципиальное значение как для теоретической,так и для практической гематологии.
Цель исследования. Установить особенности морфофункционального состояния структур, формирующих гемопоэтическую нишу костного мозга в условиях злокачественной трансформации В-лимфопоэза у больных хроническим лимфолейкозом (ХЛЛ) и множественной миеломой (ММ).
Характеристика пациентов и материала исследования. В настоящей работе проанализирован материал от 96 пациентов с ХЛЛ (с 2000 по 2014 гг.) и от 30 пациентов с ММ (с 2013 по 2017 гг.). Материалом исследований послужили полученные до начала терапии трепанобиоптаты подвздошной кости 96 больных ХЛЛ (56 мужчин и 40 женщин) в возрасте от 49 до 73 лет (средний возраст группы 59,9 ± 7,2 лет, медиана 60). Стадия 0–1 по классификации ai была установлена у 23 пациентов (24 %), стадия 2 у 48 пациентов (50 %), стадия 3–4 у 25 пациентов (24 %). Материалом исследований служили также полученные до начала терапии трепанобиоптаты подвздошной кости 30 больных ММ (16 мужчин и 14 женщин) в возрасте от 39 до 86 лет (медиана 60). У всех больных была верифицирована ММ. Стадия I по классификации Salmon-Durie была установлена у 2 (6,6 %), II — у 6 (20 %), с III — у 22 (73,4 %); подстадия А — у 26 (86,7 %), подстадия В — у 4 (13,3 %) больных. Распределение больных в группы согласно стадирующей системе ISS представлено сле- дующим образом: ISS-I — 7 (23,3 %), ISS-II — 11 (36,6 %), ISS-III — 12 (40 %) пациентов.
Контрольную группу при изучении костного мозга составили фрагменты подвздошной кости 30 здоровых лиц 50–75 лет (медиана 58). Контрольная группа пациентов сопоставима по полу, возрасту и национальности с основной группой.
Методы исследований. Стромально-паренхиматозные структуры изучены с использованием гистологических, гистохимических и иммуногистохимических методов. При анализе трепанобиоптатов применялись окраски гематоксилин-эозин, азур-II-эозин, импрегнация серебром, по Массону. Иммунногистохимические реакции проводили по стандартной методике, основываясь на рекомендациях фирмы-производителя первичных антител. Проводили общепринятые отрицательные и положительные контрольные процедуры при обработке параллельных срезов.
Морфометрические исследования паренхиматозных и стромальных элементов кроветворной ткани костного мозга осуществлялись с использованием пакета программ «ВидеоТесТ-Морфология 5.2» (Россия). Анализ гистологических препаратов проводился в 20 полях зрения при увеличении 20х для каждого образца.
Статистическая обработка полученных данных проводилась методом вариационной статистики с определением средней величины М,ее средней ошибки m,стандартного отклонения SD. Достоверность различий оценивалась с помощью критерия Стьюдента (t), критерия Манна-Уитни. Различие между сравниваемыми показателями считалось статистически значимым при р ≤ 0,05. Для выяснения зависимости между показателями применялся корреляционный анализ.
Результаты и обсуждение. Микроокружение костного мозга пациентов с хроническим лимфолейкозом. На основании гистологических исследований губчатой кости 96 пациентов с ХЛЛ в паренхиме костного мозга было выделено три типа лимфоидной инфильтрации: нодулярный, интерстициальный, диффузный. Нодулярная инфильтрация отмечалась у 18 пациентов (18,8 %), интерстициальная у 26 пациентов (27 %), диффузная у 52 пациентов (54,2 %).
Распределение типов инфильтрации костного мозга по стадиям ai показано на рисунке 2. Так, 3–4 стадии характеризовались преобладанием случаев с диффузной инфильтрацией костного мозга,в то время как 0–1 стадии с преобладанием нодулярной инфильтрации. Интерстициальная инфиль- трация отмечалась на всех стадиях ai — в 3 случаях 0 стадии, в 7 случаях 1 стадии, 16 случаях 2 стадии, 10 случаях 3 стадии и 5 случаях 4 стадии.
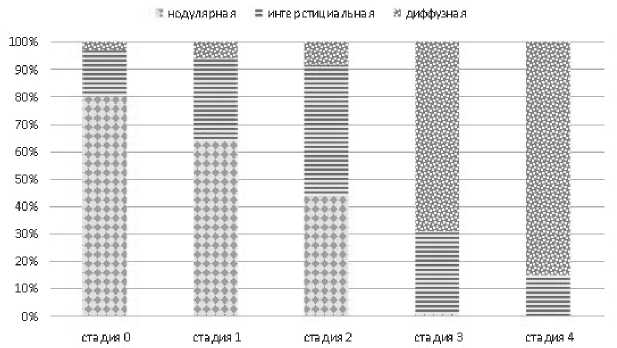
Рисунок. 2. Распределение (в % соотношении) типов инфильтрации костного мозга больных ХЛЛ по стадиям Rai.
Таблица 1. Морфометрические показатели структур костного мозга подвздошной кости в зависимости от типа лимфоидной инфильтрации (М ± m)
|
П ар е их и ма и стр о ма костного мозга |
Здоровые лица п=30 |
Больные ХЛЛ |
||
|
Нодулярная инфильтрация п=18 |
Интерстициальная инфильтрация п=26 |
Диффузная инфильтрация п=52 |
||
|
Гемопоэтическая ткань (в том числе лимфоидные пролифераты) (площадь, %) |
51,2±3,3 |
52,3±5,1 (15,7±7,5) |
57,2±4,1 (25,0±6,2) |
70,7±3,Э* (51,15±6,92) |
|
Жировая ткань (площадь, %) |
28,1±1,0 |
27,5±0,7 |
23,8±3,8 |
13,0±4,2* |
|
Костная ткань (площадь, %) |
21,0±2,4 |
19,6±4,4 |
18,3±1,0 |
17,1±1,3 |
|
Сосуды МЦР (площадь, %) |
ЭДЫ,2 |
12,3±2,5 |
13,1±1,2* |
n.gisj* |
|
Эндостальные клетки (кол-во на ед. пл.) |
1,4±0,2 |
1,3±0,5 |
1,8±0,4 |
2,3±0,4* |
|
Пролиферативная активность ki-67 (% в инфильтрате) |
Не измерялась |
2,3±0,4 |
5,2±0,7+ |
9,5±1,6+ |
Примечание: * — р < 0,05, отличия достоверны в сравнении с контролем; + — р < 0,05, отличия достоверны в сравнении с нодулярной инфильтрацией.
Морфологические признаки реакции стромы костного мозга имелись при всех трех видах опухолевой инфильтрации костномозговой паренхимы. Однако были выражены неравнозначно в целом и относительно нишеобразующих элементов стромального микроокружения (таблица 1).
Так, было показано, что площадь сосудов при диффузной инфильтрации (17,9 ± 3,7 %) возрастает почти в 2 раза по сравнению с контролем (9,1 ± 1,2 %), при интерстициальной инфильтрации увеличивается почти в 1,5 раза (13,1 ± 1,2 %), при нодулярной инфильтрации статистически значимых изменений не обнаружено (12,3 ± 2,5 %).
Также определялась экспрессия 70-kd дзета-ассоциированного белка (Zap70) и оценивалась зависимость экспрессии этого белка от изменяющейся удельной площади сосудов МЦР костного мозга больных ХЛЛ. Экспрессия Zap70 оценивалась в опухолевых клетках и характеризовалась как отрицательная (менее 20 % экспрессирующих клеток), умеренная (20–50 %) и сильная (более 50 %), внутренним положительным контролем служили Т-клетки. На рисунке 3 представлен график динамики показателей плотности микрососудов и уровня экспрессии Zap70 больных ХЛЛ,была выявлена статистически значимая корреляция между этими показателями ( = 0,7, p < 0,05, N = 96).
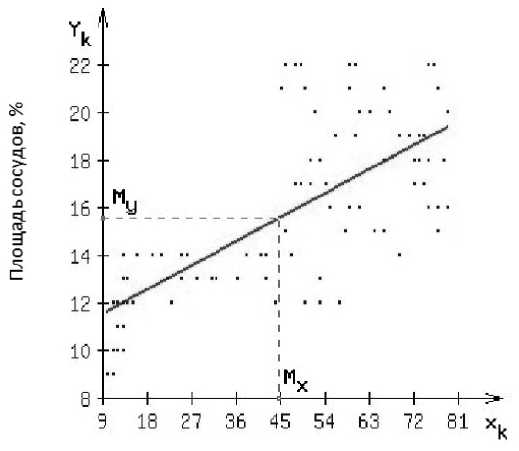
Процент клеток экспресси рующих2ар70, %
Рисунок 3. Зависимость уровня экспрессии Zap70 и площади сосудов МЦР у больных ХЛЛ.
Примечание: Наклонная линия тренда показывает зависимость исследуемых значений,
R = 0,7, p < 0,05, N = 96.
Таким образом, у больных ХЛЛ в костном мозге наблюдаются различные варианты опухолевой инфильтрации — нодулярный, интерстициальный, диффузный. Наряду с изменениями интрамедуллярной паренхимы развитие ХЛЛ сопровождается структурными перестройками стромальных образований формирующих гемопоэтическую нишу. Нарушения МЦР проявляются ростом числа микрососудов, приводящим к увеличению их плотности в миелоидной ткани. При этом рост числа сосудов также затрагивает эндостальные зоны губчатого вещества подвздошной кости. Одновременно с перестройкой МЦР происходит увеличение количества эндостальных стромальных клеток и наблюдается тенденция к изменению экстрацеллюлярного матрикса эндостальных и периваскулярных зон, что подтверждается ИГХ исследованиями коллагена III и IV типов. Так показано, что более чем на 30 % нарастает количество коллагеновых волокон III типа в экстрацеллюлярном матриксе у пациентов с ХЛЛ по сравнению с контролем, что отмечено в 53 % при диффузной инфильтрации, и в 34 % при интерстициальной инфильтрации костного мозга. В костномозговых пространствах отмечались признаки ретикулинового склероза при всех типах инфильтрации и объеме опухолевых клеток более 10 % от площади гемопоэтической ткани. Наиболее ярко выраженный ретикулиновый фиброз МФ1 и МФ2 определялся при диффузной инфильтрации костного мозга. Очевидно, что дефекты структур, формирующих гемопоэтическую нишу, могут быть значимым патогенетическим фактором неопластической трансформации В-лимфоцитов и в таких условиях функция ниши может быть направлена на поддержание лейкозного клона.
Микроокружение костного мозга пациентов с множественной миеломой. Оценка объема инфильтрации костного мозга плазматическими клетками является одним из главных критериев диагностики ММ. При гистологическом исследовании трепаноби-оптатов подвздошной кости больных ММ с первично установленным диагнозом до начала терапии в костном мозге обнаруживалась неоднородная клеточная инфильтрация кроветворной ткани миеломными клетками. Опухолевые клетки в большинстве случаев имели типичную структуру зрелых плазмоцитов, в которых не выявлялись ядрышки. Реже миеломные клетки классифицировались как проплазмоциты,плазмобласты. Среди инфильтрирующих паренхиму плазмоци- тов обнаруживались клетки с Русселевскими тельцами,двуядерные и многоядерные формы. У исследуемой группе было выделено два типа поражения костного мозга: интерстициальный и диффузный. Интерстициальный тип миеломного поражения характеризовался наличием плазматических клеток, расположенных среди элементов нормального гемопоэза,без изменения соотношения с жировой тканью. Число гемопоэтических клеток снижалось в зависимости от интенсивности насыщения костномозговых лакун миеломными клетками. Диффузный тип поражения диагностировался в случаях массивной инфильтрации миеломными клетками интрамедуллярных пространств, которая сопровождалась редукцией жировой ткани с замещением костномозговых пространств плазмоцитами и различной степенью угнетения гемопоэза.
При анализе 30 трепанобиоптатов костного мозга интерстициальная инфильтрация наблюдалась у 18 пациентов (60 %) и диффузная у 12 пациентов (40 %). На основе ги-стоморфологических и клинико-лабораторных данных нами было показано, что тип инфильтрации является одним из факторов для оценки прогноза течения заболевания.
При анализе стадий заболевания по Salmon-Durie была показана тенденция усиления инфильтрации костного мозга при увеличении стадии, так у 18 пациентов из 22 с 3 стадией заболевания определена диффузная инфильтрация костного мозга,у 8 пациентов с 1–2 стадией установлена интерстициальная инфильтрация.
Анализ стромальных структур микроокружения свидетельствовал об изменении состояния стромы при всех типах поражения интрамедуллярной паренхимы. Интерстициальная инфильтрация костного мозга плазмоцитами сопровождалась увеличением интрамедуллярных ретикулярных клеток, наличием ретикулиновых волокон, разбросанных в паренхиме без формирования склеротической сети, отмечались участки деструкции коллагена трабекул без статистически значимого уменьшения объема костной ткани. В эндотелии микрососудов, включая синусы, явных перестроек не наблюдалось. Выраженные изменения стромальной ткани костного мозга регистрировались при диффузной инфильтрации. Обнаруживался ретикулиновый склероз, увеличение плотности микрососудов, нарастание числа эндостальных клеток с уплощенными ядрами,наруше-ние структуры коллагена трабекул костной ткани (рисунок 4). Площадь костных балок была снижена на 7–12 %, однако уменьшение остеогенной ткани было статистически недостоверно (р > 0,05).
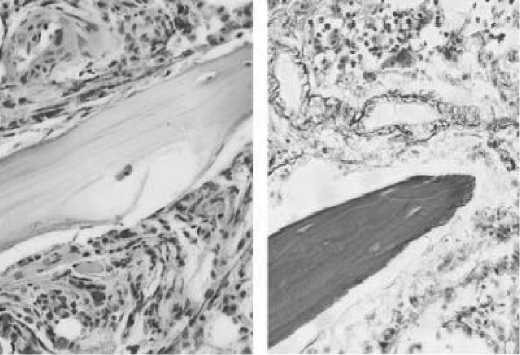
Рисунок 4. Остеодеструкция и ретикулиновый фиброз в эндостально-васкулярной нишах костного мозга, окраска гематоксилином-эозином и импрегнация серебром, ув. 400х.
Нами был проведен гистоморфометри-ческий анализ нишеобразующих структур микроокружения костного мозга на основании данных гистохимических и иммуногистохимических исследований: сосудов МЦР, эндостальных клеток, белков экстрацеллюлярного и интратрабекулярного матрикса (коллагены I, III, IV).
Таблица 2. Морфометрические показатели структур костного мозга подвздошной кости в зависимости от типа лимфоидной инфильтрации (М ± m)
|
Паренхима и строма костного мозга |
Здоровые лица n = 30 |
Больные ММ |
|
|
Интерстициальная инфильтрация n = 18 |
Диффузная инфильтрация n = 12 |
||
|
Гемопоэтическая ткань (в том числе лимфоидные пролифераты) (площадь, %) |
51,2 ± 3,3 |
45,5 ± 3,9 (21,4 ± 5,4) |
68,7 ± 3,4* (45,3 ± 5,7) |
|
Жировая ткань (площадь, %) |
28,1 ± 1,0 |
25,6 ± 2,8 |
12,0 ± 3,4* |
|
Костная ткань (площадь, %) |
21,0 ± 2,4 |
17,7 ± 1,8 |
14,6 ± 2,2* |
|
Сосуды МЦР (площадь, %) |
9,1 ± 1,2 |
12,2 ± 2,1 |
15,9 ± 3,2* |
|
Эндостальные клетки (количество на ед. пл.) |
1,4 ± 0,2 |
1,6 ± 0,7 |
2,7 ± 0,5 |
Примечание: * — р < 0,05, отличия достоверны в сравнении с контролем.
Данные, полученные на материале тре-панобиоптатов пациентов с ММ, повторяют тенденции, выявленные при исследовании стромы костного мозга у пациентов с ХЛЛ. Также при усилении инфильтрации отмечается увеличение количества сосудов, повышение количества и активности клеток в эндостальной зоне, усиление выработки коллагенов клетками стромы.
Остеолизис у пациентов с множественной миеломой встречается двух типов — гладкая костная резорбция и лакунарное рассасывание. В нашей выборке пациентов мы наблюдали оба типа костной резорбции, с преобладанием остеодеструкции по типу гладкой резорбции (61 %). Также нами было отмече-но,что остеолизис наблюдается у пациентов со всеми типами инфильтрации костного мозга, и встречаются случаи ярко выраженного остеолизиса при минимальном поражении костного мозга опухолевыми клетками (при нодулярной и интерстициальной инфильтрации менее 10 %).
Культуральные исследования костного мозга и периферической крови после мобилизации для сбора стволовых клеток показали, что пролиферативная активность и потенциал деления статистически не отличается от контрольной группы доноров костного мозга. Хотя в самой группе пациентов наблюдаются существенные колебания по КОЕ-ГМ от 39 до 300 х105 клеток. Можно предполо-жить,чтоданные отличия по КОЕ-ГМ связаны не только с режимом мобилизации, предшествующим лечением, но также с особенностями ниши гемопоэтических стволовых клеток, которая влияет на свойства ГСК.
Обнаруженные особенности ключевых стромальных элементов костномозговых ниш ГСК свидетельствуют о серьезном нарушении их морфофункционального статуса.
Прежде всего, это может быть связано с тем, что дефекты ниши могут приводить к нарушению сигнальных путей запуска генетически детерминированной программы пролиферации и дифференцировки нормальных гемопоэтических предшественников, включая клетки-предшественницы В-лимфопоэза. Дальнейшие исследования стромальной ниши гемопоэтических клеток в динамике течения заболеваний (ММ и ХЛЛ) и в условиях применения современных схем терапии позволят получить дополнительные данные о патогенетической роли нишеобразующих структур в регуляции В-лимфопоэза.


