Уродинамические и метаболические эффекты реконструкции мочевого пузыря подвздошно-кишечным J-резервуаром
Автор: Костюк И.П., Крестьянинов С.С., Васильев Л.А., Карандашов В.К.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 2 т.8, 2013 года.
Бесплатный доступ
Проведен анализ хирургического лечения 68 пациентов, которым была выполнена континентная деривация мочи путем формирования ортотопического мочевого резервуара. Объем перенесенных вмешательств включал - цистэктомию n = 46 (67,6%), полную надлеваторную эвисцерацию малого таза - 14 (20,6%) и ее переднюю модификацию - 8 (11,8%). Показанием к хирургическому лечению были рак мочевого пузыря - 48 (70,6%), колоректальный рак - 11 (16,2%), рак шейки - 4 (5,9%), рак тела матки - 2 (2,9%) и рак яичников - 3 (4,4%). В 13 (19,1%) случаях при формировании мочевого резервуара применили методику Hautmann, в 27 (39,7%) - методику Studer. У 28 (41,2%) пациентов сформировали подвздошно-кишечный J-резервуар. Исследованы уродинамические характеристики резервуаров и вызываемые ими метаболические изменения. Показано, что J-резервуар сопоставим с классическими технологиями Studer и Hautmann по уродинамическим показателям и приводит к меньшим метаболическим изменений в послеоперационном периоде. Данный метод позволяет избегать развития натяжения в зоне анастомоза между уретрой и мочевым резервуаром даже при недостаточной длине брыжейки тонкой кишки.
Цистэктомия, эвисцерация малого таза, реконструкция мочевого пузыря, ортотопическая цистопластика, континентная деривация мочи, рак мочевого пузыря, рак шейки матки, колоректальный рак, j-резервуар, метаболические расстройства
Короткий адрес: https://sciup.org/140188188
IDR: 140188188 | УДК: 616.62-089.844.168
Urodynamic and metabolic effects of intestinal J-pouch bladder reconstruction
The analysis of surgical treatment of 68 patients who underwent urinary diversion by orthotopic urinary reservoir formation. The volume of interventions were deferred cystectomy - n = 46 (67,6%), total pelvic exenteration - 14 (20,6%) and its superior modification - 8 (11,8%). The indications for surgical treatment were bladder cancer - 48 (70,6%), colorectal cancer - 11 (16,2%), cervical - 4 (5,9%), endometrial - 2 (2,9%) and ovarian cancer - 3 (4,4%). In 13 (19,1%) cases for the formation of urinary pouch used Hauthmann methodology, in 27 (39,7%) - the Studer methodology. In 28 (41,2%) patients iliac J-pouch performed. Studied urodynamic characteristics of reservoirs and they cause metabolic changes. It is shown that the J-pouch is comparable to the classic Studer and Hautmann techniques on urodynamic parameters and leads to a lower metabolic changes in the postoperative period. This method avoids the development of tension in the area of the anastomosis between the urethra and urinary reservoir, even when there is insufficient length of the mesentery.
Текст научной статьи Уродинамические и метаболические эффекты реконструкции мочевого пузыря подвздошно-кишечным J-резервуаром
Хирургические вмешательства, сопровождавшиеся удалением мочевого пузыря (МП), ранее рассматривались как тяжелые инвалидизирующие операции, сопряженные с высокими показателями летальности, тяжелыми послеоперационными осложнениями и последующим неблагоприятным прогнозом в отношении качества и продолжительности жизни больных. Это во многом было обусловлено как несовершенством техники выполнения данных вмешательств, так и методов деривации мочи. Современные технологии выполнения обширных вмешательств на органах малого таза (МТ), сопровождающихся цистэктомией (ЦЭ) и методики реконструкции МП принципиально изменили отношение к данным вмешательствам и способствовали их популяризации. Ортотопическое замещение МП стало стандартной формой его реконструкции не только после изолированных ЦЭ, выполненных по поводу рака мочевого пузыря (РМП), но и после эвисцераций малого таза (ЭМТ), выполненных в связи с местным распространением опухолей других органов. Обоснованием к выбору ортотопической цисто-пластики является отработанная хирургическая техника, низкий риск развития осложнений и удовлетворительные отдаленные функциональные результаты. Цель создания ортотопических мочевых резервуаров – максимальная медицинская и социальная реабилитация больных, которым выполнена ЦЭ. Это достигается формированием необладдера с достаточной емкостью, низким внутри- просветным давлением и адеватной защитой верхних мочевых путей (ВМП).
Для ортотопической реконструкции МП используют различные отделы желудочно-кишечного тракта: сегменты подвздошной кишки, восходящий, поперечный, нисходящий и сигмовидный отделы ободочной кишки, иногда стенку желудка. Наиболее распространенными методиками ортотопической цистопластики последних десятилетий являются техники Camey, Hemi Kock, Hau-tmann и Studer.
M. Camey в 1958 г. сформулировал концепцию использования сохраненного сфинктера мочеиспускательного канала для регуляции удержания мочи после ЦЭ. Описанная позже техника ортотопическая илеоци-стопластика – операция Camey I (1979) стала стимулом в бурному развитию технологий ортотопической подвздошно-кишечной пластики МП [6]. Относительно простая операция Camey I в настоящее время представляет главным образом исторический интерес. Важной последующей модификацией в операции Camey II (1990) была детубуляризация и реконструкция кишечного сегмента. Это привело к снижению перистальтической сократимости стенок резервуара и уменьшению давления в его просвете, что значимо улучшило функциональные результаты операции [7].
При реализации ортотопической илеоцистопласти-ки по Hautmann, создается более сферический, чем при операции Camey II, резервуар путем W-образной техники

его формирования. Это позволило добиться большей емкости резервуара [3].
Многие ранее известные способы континентной гетеротопической интестинопластики (Kock pouch, Mainz pouch I, Le Bag и др.) были адаптированы к ортотопической реконструкции. Так, континентная гетеротопическая мочевая деривация, предложенная N.G. Kock, была адаптирована автором и позднее усовершенствована M.A. Ghoneim как ортотопическая методика, получившая название «илеоцистопластика Hemi Kock» (1987) [5, 9].
В 1988 г. U.E. Studer [10] предложил ортотопическое замещение МП тонкокишечным резервуаром низкого давления, который является усовершенствованным вариантом ортотопической цистопластики Hemi Kock [10]. Отличие данного метода состоит в том, что в приводящем тубулярном сегменте не формируется клапан. Сохраненный приводящий сегмент подвздошной кишки длиной 20 см предотвращает возникновение рефлюкса в ВМП. Первый отчет был опубликован автором в 1995 г. Функциональные результаты описанных методик ортотопической илеоцистопластики варьируют и обладают как преимуществами, так и недостатками.
В настоящее время стало возможным выбрать именно тот метод мочевой деривации, который позволит выполнить операцию с наименьшим риском развития осложнений и обеспечит наилучшее качество жизни пациента после операции с учетом конкретных условий [4]. В течение последних десятилетий предпочтение отдают методикам Studer и Hautmann. Это обусловлено хорошей воспроизводимостью хирургической техники и низкой частотой развития осложнений. Тем не менее, и данные технологии не лишены недостатков. Они связаны с изначальной большой реабсорбционной площадью кишечной слизистой сформированных резервуаров, а также нередко возникающим натяжением тканей, при формировании резервуаро-уретрального анастомоза, вследствие короткой брыжейки тонкой кишки. Для разрешения указанных недостатков и предпринято настоящее исследование.
Цель исследования
Оценить характеристики подвздошно-кишечного J-резервуара при его использовании в качестве ортотопического мочевого резервуара и сравнить их с распространенными методиками Studer и Hautmann.
Материалы и методы
Проведен анализ хирургического лечения 68 пациентов, которым с января 2007 г. по июнь 2011 г. была выполнена континентная деривация мочи путем формирования ортотопического мочевого резервуара. Объем перенесенных вмешательств включал: – цистэктомию – n = 46 (67,6%), полную надлеваторную эвисцерацию малого таза – 14 (20,6%) и ее переднюю модификацию – 8 (11,8%). Показанием к хирургическому лечению были рак мочевого пузыря – 48 (70,6%), колоректальный рак – 11 (16,2%), рак шейки – 4 (5,9%) и тела матки 2 (2,9%), а также рак яичников
– 3 (4,4%) (табл. 1). Мужчин было 54 (79,4%), женщин 14 (20,6%) . Возраст пациентов колебался от 38 до 67 лет. В 13 (19,1%) случаях при формировании мочевого резервуара применили методику Hauthman, в 27 (39,7%) – методику Shtuder (табл. 2). У 28 (41,2%) пациентов сформировали подвздошно-кишечный J-резервуар. Этапы формирования J-резервуара представлены на рисунках 1–4.
Комплексное уродинамическое обследование подвздошных резервуаров, выполнялось через 3, 6, 12 и более месяцев после операции. Интерпретация результатов проводилась в соответствии с терминологией и стандартами Международного общества по удержанию мочи (International Continence Society – ICS). Функция удержания мочи и ее нарушения оценивались на основании опроса больных по классификации McGuire [8].
Табл. 1. Локализация первичной опухоли и объем выполненного хирургического вмешательства
|
Локализация опухоли |
Цистпростат-эктомия |
Полная ЭМТ |
Передняя ЭМТ |
Всего |
|
Мочевой пузырь |
46 |
– |
2 |
48 (70,6%) |
|
Толстая кишка |
– |
11 |
– |
11 (16,2%) |
|
Шейка матки |
– |
3 |
1 |
4 (5,9%) |
|
Тело матки |
– |
– |
2 |
2 (2,9%) |
|
Яичники |
– |
– |
3 |
3 (4,4%) |
|
Всего |
46 (67,6%) |
14 (20,6%) |
8 (11,8%) |
68 |
Табл. 2. Методики деривации мочи при различном объеме резекционного этапа хирургического вмешательства
|
Методика деривации |
Цистпростат-эктомия |
Полная ЭМТ |
Передняя ЭМТ |
Всего |
|
По Хаутману |
13 |
– |
– |
13 (19,1%) |
|
По Штудеру |
24 |
– |
3 |
27 (39,7%) |
|
J-резервуар |
9 |
14 |
5 |
28 (41,2%) |
|
Всего |
46 (67,6%) |
14 (20,6%) |
8 (11,8%) |
68 |
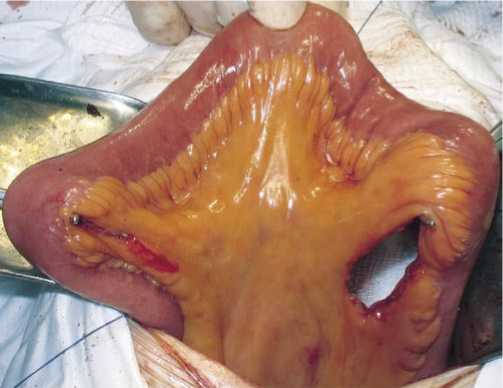
Рис. 1. Выделение сегмента подвздошной кишки для формирования мочевого резервуара
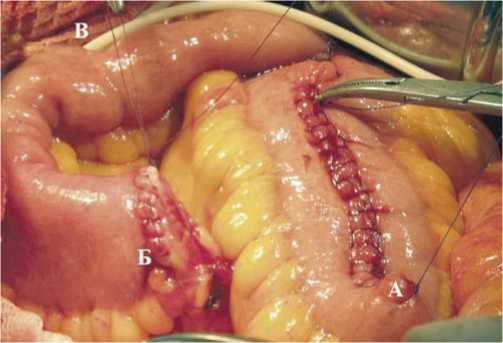
Рис. 4. Сформированный подвздошно-кишечный J-резервуар (А), подготовленный для ортотопической заместительной пластики мочевого пузыря. Б – мочеточнико-резервуарный анастомоз. В – мочеточниковые интубаторы, введенные в резервуар через его недетубулизированную часть

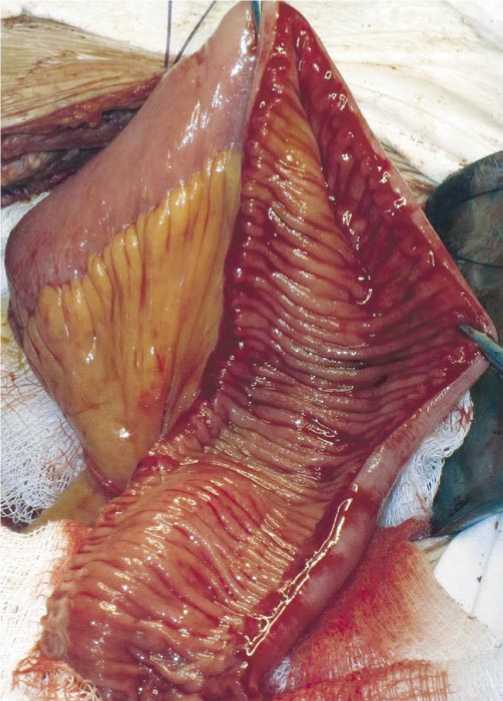
Рис. 2. Детубуляризация 2/3 сегмент подвздошной кишки, мобилизованного для формирования мочевого J-резервуара
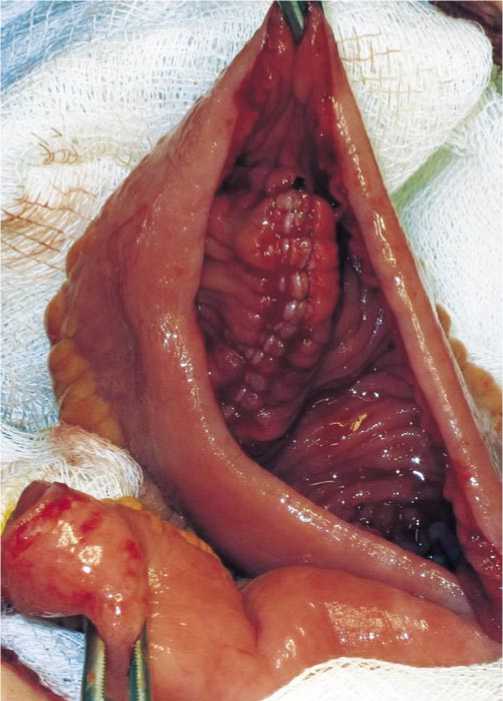
Рис. 3. Создание полости подвздошнокишечного J-резервуара
Результаты и их обсуждение
Важным критерием успеха ортотопической цисто-пластики является степень удержания мочи, от которой зависит социально-психологическая адаптация пациен- тов а, следовательно, и качество их жизни [1]. Динамика континенции мочи и качества жизни представлена в таблице 3, из которой видно, что через 1 год после операции недержание мочи 1 и 2 степени оставалось у 3-х пациенток, которое было у них и до операции. У 2 больных ургентное недержание мочи при сильном позыве субъективно воспринималось как выраженное ощущение дискомфорта в области МП, наблюдалось. Таким образом, недержание мочи наблюдалось у 5 (7,3%)больных, показатель дневной континенции составил 94,1%. Безупречную ночную континенцию отмечали 32 (47,1%) больных. Хорошее или удовлетворительное качество жизни отмечали 65 (95,6%) больных.
Табл. 3. Показатели континенции и качества жизни больных в различные сроки после операции, абс (%)
|
Сроки после операции Показатели кнтиненции |
3 мес., n = 68 |
6 мес., n = 68 |
12 мес., n = 68 |
≥ 24 мес., n = 57 |
|
Дневная континенция |
56 (82,4) |
60 (88,2) |
64 (94,1) |
55 (96,5) |
|
Ночная континенция |
9 (13,2) |
20 (29,4) |
32 (47,1) |
36 (63,2) |
|
Стрессовое недержание мочи |
3 (4,4) |
3 (4,4) |
3 (4,4) |
2 (3,5) |
|
Ургентное недержание мочи |
9 (13,2) |
5 (7,3) |
2 (2,9) |
– |
|
Хорошее и удовлетворительное качество жизни |
57 (83,8) |
62 (91,2) |
65 (95,6) |
55 (96,5) |

Таким образом, при исследовании функции удержания мочи к концу первого года после ортотопической илеоцистопластики (ИЦП) наблюдалось постепенное улучшение показателей дневной и ночной континенции, а также качества жизни, которые спустя 2 года уже существенно не изменялись. Стрессовое недержание мочи, выявленное у 3 пациенток до операции, сохранялось на протяжении всего срока наблюдения.
При анализе частоты дневного и ночного недержания мочи в течение 1-го года после ортотопической ИЦП наблюдалось статистически достоверное снижение этих показателей, которые спустя 2 года оставались на том же уровне. На рисунке 2 показана динамика частоты недержания мочи в различные сроки после операции.
Для определения лучшего метода ортотопической деривации мочи была проведена оценка степени удержания мочи в зависимости от способа ИЦП. Результаты представлены в таблице 4. Было установлено, что во все сроки после операции показатели дневной и ночной кон-тиненции при различных способах ИЦП статистически не отличались друг от друга.
Установлено, что через 3 месяца после операции происходит статистически достоверное (р < 0,05) снижение показателей максимального уретрального давления закрытия и функциональной длины уретры у мужчин и женщин с нормальной функцией удержания. Эти показатели у 54 мужчин снижались, с 72,4 до 60,4 см вод. ст. и с 120,3 до 92,1 мм, а у 14 женщин с 66,4 до 48,2 см вод. ст. и с 32,6 до 22,8 мм, соответственно. Их значения оставались без существенной динамики в течение 12 месяцев наблюдения независимо от пола и метода цистопластики. Через год максимальное уретральное давление закрытия и функциональная длина уретры у мужчин составляли 62,2 см вод. ст. и 92,5 мм, а у женщин – 52,3 см вод. ст. и 24,6 мм, соответственно.
Результаты цистометрического и уродинамического исследований представлены в таблице 5. При оценке накопительной функции наиболее важными показателями были объем «первого позыва» и максимальная емкость неоцистиса. Первый позыв расценивался как объем жидкости, приводящий к появлению первого ощущения заполнения резервуара, а максимальная емкость соответствовала объему, при котором пациент начинал испытывать болевой дискомфорт внизу живота, и/или появлялось подтекание мочи или дискомфорт в поясничной области в результате резервуарно-мочеточникового рефлюкса.
Максимальные объемные характеристики в группе больных после ИЦП по методу Hautmann были следующими: объем первого позыва и максимальная емкость резервуара увеличились в течение года более чем в 2 раза, с 330,4 ± 25,7 мл и 396,4 ± 37,6 мл после первых 3-х месяцев до 718,3 ± 132,4 мл и 776,2 ± 182,4 мл спустя год после операции.
При ИЦП по Studer рос рост объема первого позыва и максимальная емкость резервуара были меньшими
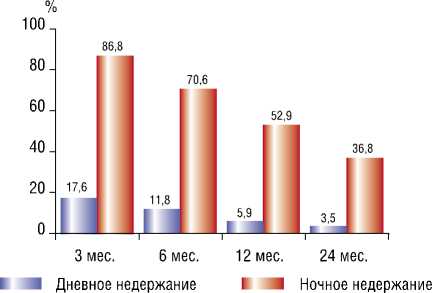
Рис. 5. Частота недержания мочи в различные сроки после ортотопической илеоцистопластики, %
Табл. 4. Показатели удержания мочи у пациентов с различными вариантами ортотопической ИЦП в различные сроки после операции
Показатели внутрирезервуарного давления при первом позыве, максимальной емкости и максимальном сокращении неоцистиса были статистически достоверно ниже в группе больных с резервуаром по методу Ha-utmann. Эти показатели снижались, соответственно, с 20,8 ± 4,2, 35,2 ± 4,3 и 51,8 ± 6,2 см вод. ст. через 3 месяца после операции до 15,5 ± 2,7, 21,2 ± 5,3 и 33,3 ± 8,4 см вод. ст. к концу первого года после операции. Статистически достоверных различий между показателями давления в группах J-образной цистопластики и по методу Studer не было. При формировании мочевого J-резервуара показатели внутрирезервуарного давления при первом позыве, максимальной емкости и максимальном сокращении резервуара через 3 месяца были 23,3 ± 3,3, 38,6 ± 9,6 и 54,6 ± 12,6 см вод. ст., а через 12 снизились до 21,8 ± 5,2, 32,4 ± 3,1 и 44,3 ± 2,2 см вод. ст. соответственно. При использовании метода Studer данные показатели в указанные сроки снижались с 25,3 ± 3,7, 35,6 ± 5,7 и 56,8 ± 14,3 см вод. ст. до 21,1 ± 4,5, 32,2 ± 4,2 и 41,6 ± 2,4 см вод. ст. соответственно.

У всех пациентов отмечалась тенденция к постепенному увеличению интервалов между перистальтическими сокращениями (средний объем жидкости, вызывающий каждое последующее сокращение). Значение этого показателя было достоверно выше у пациентов с резервуаром Hautmann и через год после операции составила 158 ± 50,2 мл.
Уникальная способность детрузора поддерживать в просвете МП низкое давление, несмотря на увеличение количества поступающей мочи получило название адаптационной способности или комплайнс (от англ. сompliance – податливость). В русской литературе этот термин чаще формулируется как растяжимость или эластичность. Снижение растяжимости приводит к повышению внутрирезервуарного давления и отрицательно сказывается на состоянии уродинамики ВМП.
Растяжимость кишечного резервуара с течением времени повышалась у всех больных, но наибольшая и статистически значимая была у больных после ИЦП по методу Hautmann – 32,7 ± 8,5 мл/см вод. ст. через 3 месяца после операции и 65,5 ± 9,2 мл/см водн. ст. спустя 12 месяцев после операции. Статистически значимых различий между значениями последних двух показателей у больных после формирования J-резервуара (26,2 ± 5,1 мл/см вод. ст. и 44,3 ± 7,1 мл/см вод. ст.) и цистопластики по методу Studer (24,8 ± 5,2 мл/см водн. ст. и 43,2 ± 8,1 мл/см водн. ст. не отмечено.
Оценка метаболических эффектов ортотопической цистопластики различными методами проведена путем исследования кислотно-основного состояния капиллярной крови, а также калия, натрия и хлора венозной крови производили через 1 месяц после операции, затем каждые три месяца в течение 1 года и каждые 6 месяцев в течение 2 года после операции. У пациентов с J-образным резервуаром через 3 месяца после операции оказались ниже нормы только средние значения дефицита оснований (таблицы 6 и 7). В остальные сроки дефицит оснований был в норме. Средние значения pH крови, парциального давления углекислого газа, калия, натрия и хлора во все сроки наблюдения у больных с подвздошно-кишечным
Табл. 5. Основные показатели цистометрии и опорожнения мочевых резервуаров при различных вариантах илеоцистопластики через 3 и 12 месяцев после операции
|
Показатель |
Методика |
|||||
|
по Хаутману, n = 13 |
по Штудеру, n = 27 |
J–резервуар, n = 28 |
||||
|
3 мес. |
12 мес. |
3 мес. |
12 мес. |
3 мес. |
12 мес. |
|
|
Объем первого позыва (мл) |
292–374* (330,4 ± 25,7) |
588–1096* (718,3 ± 132,4) |
246–346 (292,7 ± 32,2) |
478–574 (533,2 ± 28,2) |
194–259 (227,2 ± 30,3) |
502–566 (534,7 ± 29,3) |
|
Максимальная емкость (мл) |
345–482* (396,4 ± 37,6) |
653–1240* (776,2 ± 182,4) |
318–421 (374,2 ± 35,2) |
516–631 (588,4 ± 25,2) |
252–308 (284,5 ± 31,8) |
548–612 (582,3 ± 28,5) |
|
Давление (Pdet) при первом позыве (см вод. ст.) |
16–25* (20,8 ± 4,2) |
12–19* (15,5 ± 2,7) |
21–32 (25,3 ± 3,7) |
17–25 (21,1 ± 4,5) |
19–28 (23,3 ± 3,3) |
16–28 (21,8 ± 5,2) |
|
Давление (Pdet) при макси–мальной емкости (см вод. ст.) |
30–46* (35,2 ± 4,3) |
16–25* (21,2 ± 5,3) |
29–51 (35,6 ± 5,7) |
29–35 (32,2 ± 4,2) |
27–58 (38,6 ± 9,6) |
25–33 (32,4 ± 3,1) |
|
Давление при максимальном сокращении (см вод. ст.) |
44–60* (51,8 ± 6,2) |
21–43* (33,3 ± 8,4) |
44–81 (56,8 ± 14,3) |
37–49 (41,6 ± 2,4) |
44–76 (54,6 ± 12,6) |
41–49 (44,3 ± 2,2) |
|
Интервалы между сокращениями (мл) |
68–102* (92,0 ± 8,2) |
119–234* (158 ± 50,2) |
64–93 (78,8 ± 11,2) |
89–117 (106,4 ± 7,7) |
74–94 (84,6 ± 5,3) |
91–114 (106,1 ± 7,2) |
|
Комплаентность (мл/см вод. ст.) |
22,2–48,6* (32,7 ± 8,5) |
51,2–76,3* (65,5 ± 9,2) |
15,4–35,8 (24,8 ± 5,2) |
32,9–54 (43,2 ± 8,1) |
19,0–32,9 (26,2 ± 5,1) |
33,4–58,2 (44,3 ± 7,1) |
|
Максимальная скорость мочеиспускания (мл/сек) |
12,6–25,2* (21,2 ± 4,3) |
9,2–15,8* (13,1 ± 2,6) |
17,6–24,6 (23,4 ± 2,2) |
12,7–21,9 (16,5 ± 3,4) |
14,3–26,3 (20,8 ± 2,2) |
9,4–18,6 (13,8 ± 2,4) |
|
Количество остаточной мочи (мл) |
38–85* (50,6 ± 12,86) |
82–316* (150,2 ± 44,5) |
17–49 (27,7 ± 9,7) |
44–165 (67,5 ± 16,2) |
25–65 (34,5 ± 7,2) |
60–218 (114,2 ± 27,1) |
Примечание : * – р < 0,05.
Табл. 6. Показатели кислотно-основного состояния у пациентов с различными методами ортотопической илеоцистопластики
|
Месяц |
по Хаутману, n = 13 |
по Штудеру, n = 27 |
J-резервуар, n = 28 |
||||||
|
pH |
дефицит оснований |
pC02, мм.рт.ст. |
pH |
дефицит оснований |
pC02, мм.рт.ст. |
pH |
дефицит оснований |
pC02, мм.рт.ст. |
|
|
1 мес. |
7,30 ± 0,05 |
-7,54 ± 4,14 |
34,21 ± 3,15 |
7,31 ± 0,06 |
-7,47 ± 5,24 |
34,48 ± 3,35 |
7,34 ± 0,05 |
-3,97 ± 3,42 |
37,68 ± 4,38 |
|
3 мес. |
7,31 ± 0,03 |
-8,04 ± 2,28 |
35,17 ± 3,27 |
7,30 ± 0,04 |
-8,34 ± 2,68 |
35,67 ± 3,79 |
7,36 ± 0,06 |
-2,72 ± 4,48 |
37,02 ± 3,91 |
|
6 мес. |
7,32 ± 0,06 |
-5,07 ± 4,24 |
37,38 ± 2,41 |
7,32 ± 0,08 |
-5,70 ± 4,84 |
37,80 ± 2,01 |
7,38 ± 0,07 |
-1,97 ± 3,84 |
38,88 ± 3,51 |
|
12 мес. |
7,35 ± 0,08 |
-2,75 ± 2,14 |
37,44 ± 3,52 |
7,36 ± 0,04 |
-2,68 ± 2,84 |
37,94 ± 3,13 |
7,37 ± 0,05 |
-0,75 ± 2,24 |
38,96 ± 3,97 |
Табл. 7. Концентрация калия и натрия плазмы крови у пациентов с различными методами ортотопической илеоцистопластики, ммоль/л
|
Месяц |
по Хаутману, n = 13 |
по Штудеру, n = 27 |
J-резервуар, n = 28 |
||||||
|
К+ |
Na+ |
Cl- |
К+ |
Na+ |
Cl- |
К+ |
Na+ |
Cl- |
|
|
1 мес. |
4,95 ± 0,46 |
139,22 ± 4,73 |
107,3 ± 3,96 |
4,91 ± 0,58 |
139,12 ± 4,83 |
106,3 ± 3,26 |
5,07 ± 0,62 |
140,3 ± 3,56 |
105,3 ± 3,06 |
|
3 мес. |
4,98 ± 0,42 |
142,92 ± 9,14 |
106,8 ± 2,16 |
4,94 ± 0,46 |
143,02 ± 9,04 |
105,9 ± 3,63 |
5,10 ± 0,41 |
142,7 ± 4,69 |
103,4 ± 3,38 |
|
6 мес. |
5,16 ± 0,14 |
137,12 ± 4,53 |
105,8 ± 3,76 |
5,26 ± 0,07 |
137,72 ± 4,71 |
105,3 ± 3,66 |
4,92 ± 0,38 |
139,64 ± 3,02 |
104,5 ± 3,24 |
|
12 мес. |
5,11 ± 0,23 |
143,07 ± 3,02 |
105,6 ± 2,92 |
4,91 ± 0,33 |
142,87 ± 4,12 |
105,6 ± 2,86 |
4,90 ± 0,51 |
142,27 ± 5,02 |
103,8 ± 3,16 |
J-резервуаром были в норме. Средние значения pH у больных с резервуаром по Studer и Hautmann через 1 месяц после операции были ниже нормы и соответствовали умеренному ацидозу. Через 1 месяц после операции по Studer дефицит оснований был равен -7,47 ± 5,24, после операции по Hautmann -7,54±4,14. К третьему месяцу значения были еще ниже -8,34 ± 2,68 и -8,04 ± 2,28, соответственно. К 12 месяцу значения дефицита оснований возвращались к нормальным значениям.
Заключение
Предложенный способ формирования подвздошнокишечного мочевого резервуара без дополнительных затрат, усложнения техники, увеличения длительности и травматичности операции позволяет реализовывать континентную ортотопическую деривацию мочи с сопоставимыми с классическими технологиями Studer и Hautmann уродинамическими показателями и лучшими показателями метаболических изменений в послеоперационном периоде. Данный метод позволяет избежать развития натяжения в зоне анастомоза между уретрой и мочевым резервуаром даже при недостаточной длине брыжейки тонкой кишки.
Список литературы Уродинамические и метаболические эффекты реконструкции мочевого пузыря подвздошно-кишечным J-резервуаром
- Bachor R. Continence after total bladder replacement: urodynamics analysis of ileal neobladder/R. Bachor [et al.]//Brit. j. urol. -1990. -Vol. 65. -P. 462-467.
- Camay M. Le entroplasty apres cystoprostatectomie total pour cancer de la vessie/M. Camay [et al.]//Eur. urol. -1979. -Vol. 13. -P. 114-123.
- Hautmann R.E. The ileal neobladder/R.E.Hautmann [et al.]//J. urol. -1988. -Vol. 139. -P. 39-42.
- Hautmann R.E. Urinary diversion: ileal conduit to neobladder/R.E. Hautmann//J. urol. -2003. -Vol. 169. -P. 834-842.
- Kock N.G. Replacement of the bladder by the urethral Kock pouch, functional results, urodinamics and radiological features/N.G. Kock [et al.]//J. urol. -1989. -Vol. 141. -P. 1111-1116.
- Lilien Q.M. 25 yers experience with replacement of the human bladder (Camey Procedure)/Q.M. Lilien [et al.]//J. urol. -1984. -Vol. 132. -P. 886-891.
- Le Duc A. An original antireflux ureteroileal implantation technique: long term folo-ww up/A. Le Duc [et al.]//J. urol. -1987. -Vol. 137. -P. 1156-1158.
- Mc Guire E.J. Clinical assessment of urethral sphincter function/E.J. McGuire [et al.]//J. urol. -1993. -Vol. 150. -P. 1452-1454.
- Stein J.P. Carcinoma of bladder: innovations in management/J.P. Stein//-Berlin. -1998. -P. 155-168.
- Studer U.E. Three years experience with an ileal low pressure bladder substitute/U.E. Studer [et al.]//Br. j. urol. -1989. -Vol. 63. -P. 43-52.


