Влияние локализации опухоли, стадии, пола и возраста на выживаемость больных раком ободочной кишки в Республике Мордовия
Автор: Альмяшев А.З., Веснушкин Г.М., Минеев К.А., Кондрашкин А.А.
Журнал: Медицина и биотехнологии @medbiosci
Рубрика: Хирургия
Статья в выпуске: 1 т.2, 2026 года.
Бесплатный доступ
Введение. Рак ободочной кишки характеризуется выраженной гетерогенностью, обусловленной различиями эмбрионального развития первичной кишечной трубки, кровоснабжения, лимфооттока и молекулярно-биологического профиля новообразований. Правосторонний рак ободочной кишки ассоциирован с неблагоприятными факторами прогноза выживаемости больных, левосторонний – с более торпидным течением. Уточнение клинико-демографических факторов имеет ключевое значение для персонализации терапии. Цель исследования – провести ретроспективный анализ данных регионального канцер-регистра Республики Мордовия для оценки влияния локализации опухоли, стадии, пола и возраста на общую выживаемость пациентов с раком ободочной кишки. Материалы и методы. Выполнено ретроспективное нерандомизированное одноцентровое когортное исследование на базе данных канцер-регистра Республиканского онкологического диспансера Республики Мордовия за период 2015–2019 гг. Проанализированы данные историй болезни 395 первичных больных раком ободочной кишки, разделенных на две группы: с правосторонним (n = 158) и левосторонним (n = 237) раком. Первичной конечной точкой исследования являлась оценка трех- и пятилетней общей выживаемости. Статистическая обработка выполнена с использованием критерия χ² Пирсона и критерия значимости (p <0,05). Результаты исследования. Установлено, что общая трех- и пятилетняя выживаемость при раке ободочной кишки вне зависимости от пола пациента, возраста, локализации и стадии в Республике Мордовия составила 67,2 и 58,9 % соответственно; левосторонняя локализация опухоли ассоциирована с более благоприятным прогнозом. Пятилетняя выживаемость при левостороннем раке ободочной кишки II стадии в Республике Мордовия составила 83,4 %, при правостороннем – 74,5 %; при III стадии – 62,8 и 52,1 % соответственно. Наибольшие различия зарегистрированы у мужчин со II стадией заболевания: пятилетняя выживаемость составила 86,7 % при левостороннем раке против 72 % при правостороннем. Женщины с III стадией левостороннего рака ободочной кишки демонстрируют лучший долгосрочный прогноз (64 %). Выявлена обратная зависимость между возрастом больных и длительностью жизни: пациенты, достигшие 5-летнего срока наблюдения, были моложе (59,1 года при левостороннем и 61,9 года при правостороннем раке ободочной кишки соответственно). Обсуждение и заключение. Левосторонняя локализация рака ободочной кишки является фактором благоприятного прогноза независимо от пола, возраста и стадии. Пациенты с правосторонним раком ободочной кишки составляют группу высокого риска прогрессии и требуют более дифференцированного подхода с применением современных схем лечения. Полученные данные обосновывают необходимость оптимизации региональной онкологической программы с учетом стороны поражения ободочной кишки.
Рак ободочной кишки, локализация, стадии, пол, возраст, общая выживаемость, Республика Мордовия
Короткий адрес: https://sciup.org/147253467
IDR: 147253467 | УДК: 616-006.6:611.34(470.345) | DOI: 10.15507/3034-6231.002.202601.071-087
Evaluation of the Effect of Tumor Localization, Stage, Sex and Age on the Survival of Colon Cancer Patients in the Republic of Mordovia
Introduction. Colon cancer is characterized by significant heterogeneity due to differences in the embryonic development of the primary intestinal tube, blood supply, lymphatic drainage, and the molecular biological profile of tumors. Right-sided colon cancer is associated with unfavorable prognostic factors for patient survival, while left-sided colon cancer has a more sluggish course. Understanding clinical and demographic factors is key to personalizing therapy. The aim of this study was to conduct a retrospective analysis of data from the regional cancer registry of the Republic of Mordovia to assess the impact of tumor location, stage, gender, and age on overall survival in patients with colon cancer. Materials and methods. A retrospective, non-randomized, single-center cohort study was conducted using the cancer registry of the Republican Oncology Dispensary of the Republic of Mordovia for the period from 2015 to 2019. Medical history data from 395 patients with colon cancer were analyzed, divided into two groups: those with right-sided (n = 158) and those with left-sided (n = 237) cancer. The primary endpoint of the study was 3- and 5-year overall survival. Statistical analysis was performed using the Pearson χ² test and significance criterion (p < 0.05). Results. Overall 3- and 5-year survival rates for colon cancer, regardless of patient gender, age, location, and stage, were 67.2 and 58.9%, respectively, in the Republic of Mordovia. Left-sided tumors were associated with a more favorable prognosis. For stage II 5-year survival for left-sided colon cancer in the Republic of Mordovia was 83.4%, compared to 74.5% for right-sided colon cancer; for stage III, the rates were 62.8% and 52.1%, respectively. The greatest differences were observed in men with stage II disease: 5-year survival was 86.7% for left-sided cancer versus 72% for right-sided cancer. Women with stage III left-sided colon cancer demonstrate a better long-term prognosis (64%). An inverse relationship was found between the age of patients and life expectancy: patients who reached a 5-year follow-up period were younger (59.1 years for left-sided and 61.9 years for right-sided colon cancer, respectively). Discussion and conclusion. Left-sided colon cancer is a favorable prognostic factor, regardless of gender, age, or stage. Patients with right-sided colon cancer represent a high-risk group for progression and require a more differentiated approach using modern treatment regimens. The data obtained support the need to optimize the regional oncology program based on the side of the colon affected.
Текст научной статьи Влияние локализации опухоли, стадии, пола и возраста на выживаемость больных раком ободочной кишки в Республике Мордовия
ИЖЕ
ж EDN: sW УДК / UDС 616-006.6:611.34(470.345)
Рак ободочной кишки (РОК) представляет собой крайне гетерогенное заболевание по таким основным признакам, как 1) локализация первичной опухоли, 2) канцерогенез и соот- ветственно, молекулярная биология опухоли, определенные активирующие (драйверные) мутации, играющие роль в выборе терапии и прогнозе заболевания [1; 2].
Проксимальные и дистальные отделы ободочной кишки имеют различное эмбриональное происхождение: правые отделы (до левой трети поперечной ободочной кишки) происходят из среднего отдела первичной кишечной трубки, левые – из заднего отдела. Поэтому они имеют различные источники кровообращения и пути лимфооттока, отличия по молекулярногенетическому и иммунологическому профилю новообразований, в частности, транскрипционной гетерогенности, микросателлитной нестабильности (MSI-Н, статус dMMR – дефицит репарации ошибочно спаренных нуклеотидов) или стабильности (MSS, pMMR) раковых клеток [3; 4].
Биологические прогностические факторы, относящиеся к опухоли, такие как мутации генов K и N-RAS, APC, PIK3CA, p53 и BRAF-V600E ассоциированы преимущественно с раком правых отделов ободочной кишки (так называемый «мутантный» тип опухоли), тогда как EGFR-мутация в большей степени связана с новообразованиями левых отделов. Микросателлитная нестабильность имеет определенную связь с формированием муцинозного компонента в опухоли, и является благоприятным прогностическим фактором только при ранних стадиях правых локализаций РОК; при поздних стадиях прогноз для пациентов резко ухудшается [5; 6].
Различные отделы ободочной кишки заселяет специфическая микробиота. Например, в слепой кишке и восходящем отделе ободочной кишки присутствуют энтеротоксигенные штаммы кишечной палочки, которые индуцируют синтез провос-палительных и других цитокинов, стимулирующих активную пролиферацию и ремоделирование кишечного эпителия [1; 4; 6].
Рак правых отделов ободочной кишки чаще возникает у женщин, в старшей возрастной группе больных, и ассоциирован с худшим прогнозом.
Исследованию гендерно- и возраст-ассоциирован-ных особенностей колоректального рака посвящены несколько отечественных публикаций [7–9]. В них отмечено, что дифференциация больных по полу может способствовать выделению новых факторов прогноза в рамках даже одной и той же стадии заболевания. Изучение этих особенностей актуально для выбора эффективных диагностических и лечебных мероприятий.
Заболеваемость РОК в 2023 г. приводится в таблице 1.
Заболеваемость РОК в РФ на оба пола составила 7,1 % – 5-е ранговое место среди всех злокачественных новообразований (ЗНО), 4-е место у мужчин (7,1 %) и у женщин (7 %). По темпам прироста заболеваемости ЗНО на оба пола в РФ за период 2013–2023 гг. РОК находился на 4-м месте (24,2 %) (после рака щитовидной железы – 50,81 %, первичного рака печени – 43,15 %, меланомы кожи – 34,11 %). В Приволжском федеральном округе (ПФО) в 2023 г. зарегистрировано 141 648 случаев ЗНО (у мужчин – 66 009, у женщин – 75 639), из них РОК выявлен у 10 558 чел. (мужчин – 4 935, женщин – 5 623), это составило 22,2 % от всех впервые выявленных онкологических больных в РФ (каждый 5-й пациент)1.
В Республике Мордовия в 2023 г. всего было выявлено 4 631 новых случаев ЗНО (3,3 % от всех пациентов в ПФО), из них РОК у 298 (6,4%) (от всех в ПФО – 2,82 %, от всех в РФ – 0,63 %). Смертность от ЗНО в РФ в 2023 г. составила 284 320 чел., в ПФО – 54 224 (19,1 %), в Республике Мордовия – 1 259 чел. (2,32 %). РОК занимает 3-е место в структуре смертности в РФ
Т а б л и ц а 1. Заболеваемость раком ободочной кишки в 2023 г.
T a b l e 1. Incidence of colon cancer, 2023
Регион / Region Всего больных, чел. / Total number of patients
Российская Федерация / Russian Federation 47 630 (муж. – 21 791, жен. – 25 839) /
47 630 (male – 21,791; female – 25,839)
Приволжский федеральный округ / Volga Federal District 10 558 (муж. – 4 935, жен. – 5 623) /
10 558 (male – 4,935, female – 5,623)
Республика Мордовия / Republic of Mordovia 239 (муж. – 117, жен. – 112) /
239 (male – 117, female – 112)
Источник: здесь и далее таблицы составлены по материалам статистического ежегодного сборника «Злокачественные новообразования в России в 2023 году (заболеваемость и смертность)». URL: (дата обращения: 10.02.2026).
Source: from here on the tables are compiled based on materials of statistical annual collection “Malignant neoplasms in Russia in 2023 (incidence and mortality)”. URL: (accessed: 10.02.2026).
от ЗНО на оба пола (8,6 %), у мужчин – 4-е место (7,1%), у женщин – 2-е место (10,2 %). Умерло от РОК в РФ 23 392 чел., в ПФО – 4 730 чел. (20,2 %), в РМ – 100 чел., что составляет 8 % от всех умерших от ЗНО (2,1 % умерших от РОК в ПФО и 0,43 % от всех в умерших от РОК в РФ)2.
Распределение пациентов с РОК по стадиям в Республике Мордовия в 2024 г. приводится в таблице 2.
Всего на учете в региональном канцер-ре-гистре на декабрь 2025 г. состояло 31 278 чел. с ЗНО; из них больные РОК – 1 495 чел. (4,8 %), больных 5 лет и более – 782 чел. (52,3 %). Умерло 55 чел. Одногодичная летальность в Республике Мордовия при РОК составляет 22,7 %, а в целом при всех ЗНО 17,8 %.
Цель исследования – проведение стандартного статистического анализа базы данных регионального канцер-регистра Республики Мордовия за период 2015–2019 гг. с оценкой динамики отдаленной общей выживаемости больных раком ободочной кишки.
МАТЕРИАЛЫ И МЕТОДЫ
Первичная конечная точка исследования – это проведение одно- и многофакторной оценки динамики отдаленной (трех- и пятилетней) общей выживаемости больных РОК, поставленных на учет в Республиканском онкологическом диспансере Республики Мордовия (ГБУЗ РМ «РОД»), в зависимости от локализации опухоли, стадии, возраста и пола. Основным событием считали смерть пациента от любых причин, начиная с даты установления диагноза.
На первом этапе данного исследования были изучены для сравнения только данные на 101 первичного пациента с ЗНО слепой кишки
(код С18.0 по МКБ-10) за период 2015–2019 гг., и на 217 человек с ЗНО сигмовидной ободочной кишки (код С18.7 по МКБ-10) за период 2018–2019 гг. Точка начала исследования – это момент установления диагноза, далее регистрация в сроки 6 мес., 1 год, 3 года, 5 лет (пациент жив или умер от любой причины).
На втором этапе были обработаны данные больных раком левой и правой половины ободочной кишки (расширенная версия). Пациенты с РОК были распределены на 2 группы:
-
1) рак правой половины ободочной кишки (коды C18.0, C18.1, C18.2, C18.3 по МКБ-10) от слепой кишки до печеночного изгиба включительно (n =158 чел.);
-
2) рак левой половины ободочной кишки (коды C18.5, C18.6, C18.7 по МКБ-10): включены все опухоли селезеночного изгиба, нисходящей и сигмовидной ободочной кишки (n = 237 чел.).
Всего зарегистрировано 395 чел.
Рак правой половины ободочной кишки выявлен у 67 (42,4 %) мужчин, 91 (57,6 %) женщины. Соотношение мужчины / женщины 1/1,35. Рак левой половины ободочной кишки выявлен у 98 (41,3 %) мужчин, 139 (58,65 %) женщин. Соотношение мужчины / женщины 1/1,42.
По стадиям при правостороннем РОК 158 пациентов распределились следующим образом: I стадия – мужчин 5, женщин – 7 чел.; II стадия – мужчин 25, женщин 26 чел.; III стадия – мужчин 23, женщин – 27 чел.; IV стадия – мужчин 14, женщин – 31 чел. Таким образом, у мужчин при правостороннем РОК в Республике Мордовия I–II стадия процесса была выявлена у 44,8 % больных, III–IV – у 55,2 % пациентов; у женщин 36,3 и 63,7 % соответственно.
При левостороннем РОК 237 пациентов распределились следующим образом: I стадия – мужчин 21, женщин – 24 чел.; II стадия –
Т а б л и ц а 2. Распределение больных раком ободочной кишки по стадиям в Республике Мордовия в 2024 г.
T a b l e 2. Distribution of patients with colon cancer by stage in the Republic of Mordovia, 2024
Средний возраст пациентов при раке правой половины ободочной кишки составил 64,2 года, а при раке левой половины ободочной кишки 61,8 года. Для каждого временного интервала динамического наблюдения определен средний возраст больных на момент установления диагноза: у тех, кто дожил до этого срока (включая цензурированных, т.е. пациенты были живы на период 11.11.2025 г.) и на момент смерти от любой причины.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ
Анализ статистически важных предикторов выживаемости больных раком ободочной кишки в Республике Мордовия был проведен с использованием программы STATISTICA StatSoft (2014) в среде Windows, c определением критерия χ² Пирсона и критерия значимости ( p < 0,05 и выше). При построении кривых общей выживаемости и сравнения между группами применен лог-ранговый тест для анализа – метод Каплана – Мейера. Все пациенты при поступлении в ГБУЗ РМ «РОД» подписывали информированное добровольное согласие на обработку персональных данных согласно Приказу Министерства здравоохранения РФ от 4 марта 2019 г. № 110н «Об обработке персональных данных в Министерстве здравоохранения Российской Федерации» (с изменениями и дополнениями от 28 сентября 2020 г.). Также было получено одобрение этического комитета Медицинского института Национального исследовательского Мордовского государственного университета (№ 148 от 09.02.2026 г.).
Впервые была проведена комплексная оценка длительной выживаемости больных РОК. Так, общая трех- и пятилетняя выживаемость при РОК вне зависимости от пола пациента, возраста, локализации и стадии в Республике Мордовия составила 67,2 и 58,9 % соответственно (рис. 1). Впервые показано, что молодой возраст – это значимый благоприятный прогностический фактор при колоректальном раке независимо от локализации (рис. 2). При раке правой половины ободочной кишки показано, что чем продолжительнее общая выживаемость, тем моложе средний возраст в группе больных на момент установления диагноза: при сроке общей выживаемости 6 мес. средний возраст больных составил 64,1 года, 12 мес. – 63,8, 24 мес. – 63,2, 3 года – 62,5, 4 года – 61,9, 5 лет – 61,9 года соответственно. При раке левой половины ободочной кишки отмечена аналогичная тенденция: чем продолжительнее выживаемость, тем моложе пациенты в момент установления первичного диагноза РОК. В сроки наблюдения 6 мес. – 61,9 года, 12 мес. – 61,7, 24 мес. – 61,2, 3 года – 60,5, 4 года – 59,8, 5 лет – 59,1 года соответственно. Возраст смерти пациентов (от любой причины) при правостороннем раке ободочной кишки в Республике Мордовия выше, чем при левостороннем (рис. 3). При этом средний возраст пациента, умершего от рака ободочной кишки, в РФ был несколько выше, чем в Республике Мордовия, и составил в 2023 г. 71,6 года (у женщин – 73,2, у мужчин – 69,7 года)3.
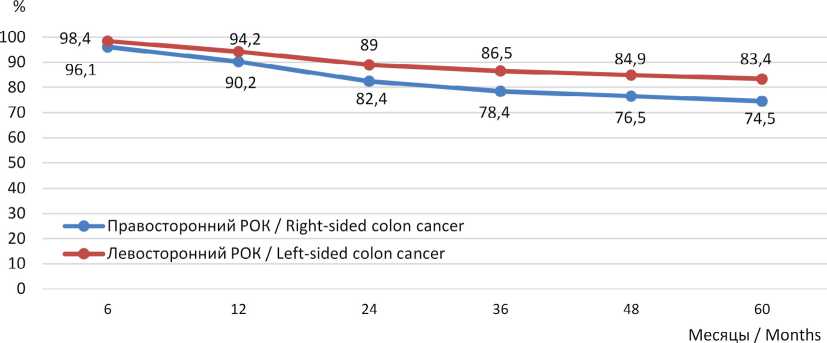
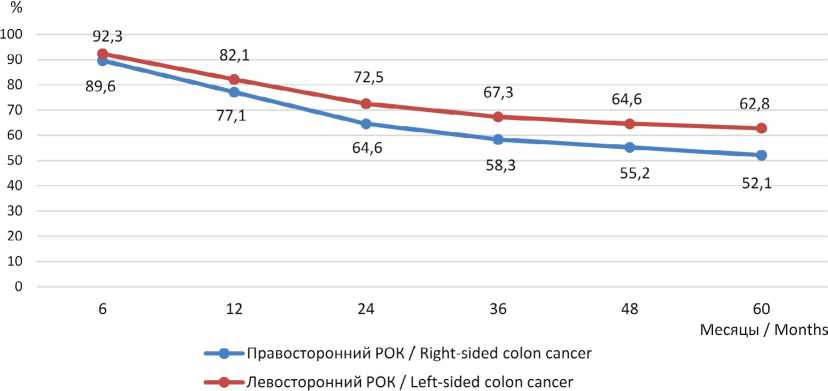
Анализ общей выживаемости пациентов в Республике Мордовия при наиболее часто встречающихся вариантах РОК – раке слепой и сигмовидной ободочной кишки – статистически достоверной разницы не выявил: отмечена тенденция к улучшению результатов лечения левостороннего рака ободочной кишки (рис. 4, 5). На I стадии правостороннего и левостороннего РОК зафиксирована идентичная выживаемость на всех сроках динамического наблюдения пациентов. При II и III стадии РОК выживаемость статистически достоверно выше, а риск смерти ниже у пациентов с локализацией опухоли в левой половине ободочной кишки: 3-летняя общая выживаемость при II cтадии левосторонней и правосторонней локализации составила 86,5 и 78,4 % соответственно, а 5-летняя – 83,4 и 74,5 % соответственно; при III стадии РОК слева и справа 3-летняя общая выживаемость составила 67,3 и 58,3 %, а 5-летняя – 62,8 и 52,1 % соответственно (рис. 6, 7).
Отчетливо показана разница между II и III стадиями через 3 года динамического наблюдения: выживаемость падает на 21,8 % (с 86,5 до 64,7 %). Через 5 лет – уже на 25 %
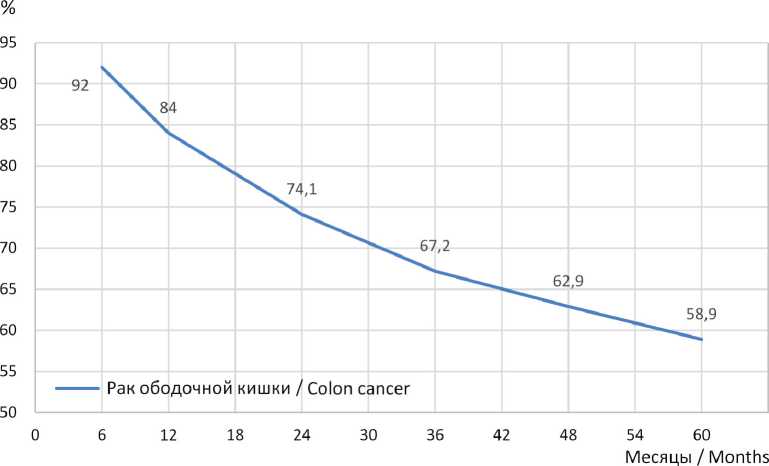
Р и с. 1. Общая выживаемость больных ЗНО ободочной кишки в Республике Мордовия от даты постановки диагноза вне зависимости от пола, возраста, локализации и стадии
F i g. 1. Overall survival rate for patients with colon cancer in the Republic of Mordovia from the date of diagnosis, regardless of gender, age, location, and stage
Источник: здесь и далее все рисунки составлены авторами.
Source: from here on all figures are drawn by the authors.
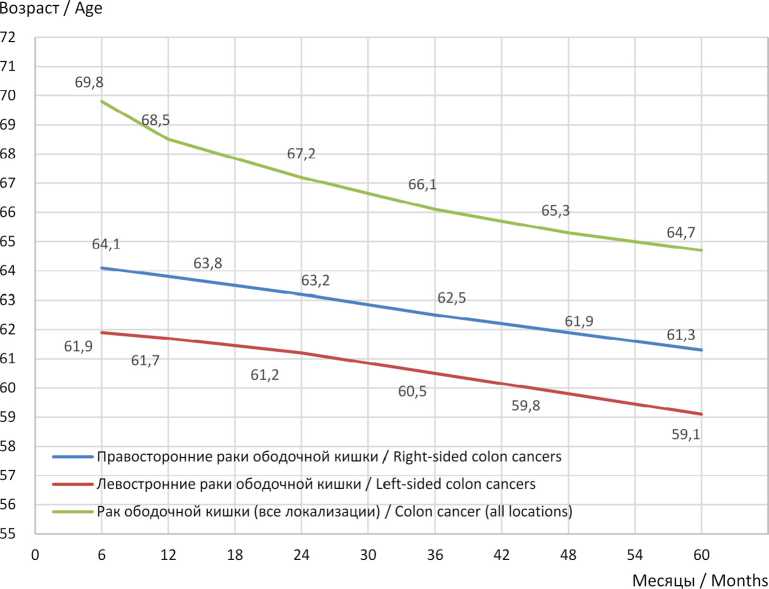
Р и с. 2. Средний возраст больных ЗНО ободочной кишки в Республике Мордовия от даты постановки диагноза и в сроки динамического наблюдения
F i g. 2. Mean age of patients with colon malignancies in the Republic of Mordovia at the time of diagnosis and during follow-up periods
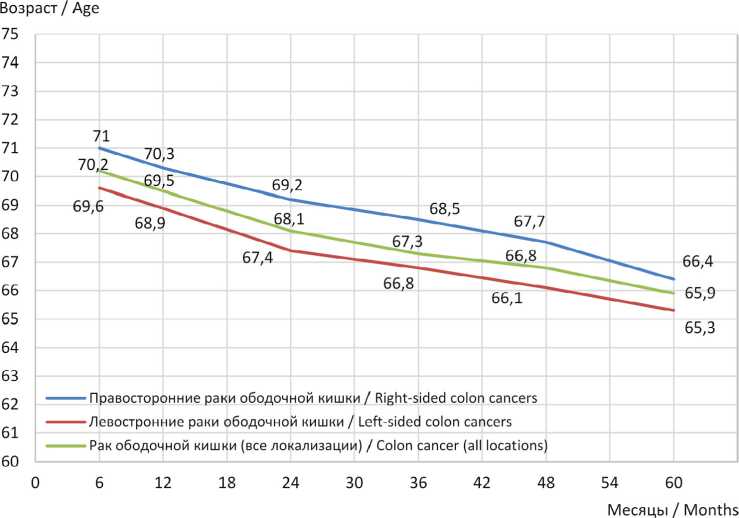
Р и с. 3. Средний возраст на момент смерти больных ЗНО ободочной кишки в Республике Мордовия от даты постановки диагноза и в различные сроки динамического наблюдения. Р-value = p (χ² > 0,055, df = 2) ≈ 0,97. Различия в выживаемости между тремя временными группами не являются статистически значимыми ( p = 0,97)
F i g. 3. Mean age at death among patients with colon malignancies in the Republic of Mordovia, calculated from the date of diagnosis and across different follow-up intervals. P-value = p (χ² > 0.055, df = 2) ≈ 0.97. No statistically significant differences in survival were observed among the three time groups ( p = 0.97)
(с 83,8 до 58,8 %). Это указывает на значительное ухудшение прогноза общей выживаемости при наличии метастазов в регионарные лимфоузлы (III стадия по TNM-8, 2017 г.) (рис. 8, 9). Различия между III и IV стадией: на 5-м году общая выживаемость в Республике Мордовия ниже почти в 5 раз (58,8 против 11,5 %). При IV стадии (диссеминация поTNM-8, 2017 г.) – прогноз отдаленной выживаемости неблагоприятный. Метастатический вариант правостороннего РОК прогностически хуже по отдаленной выживаемости, чем левосторонний (рис. 10).
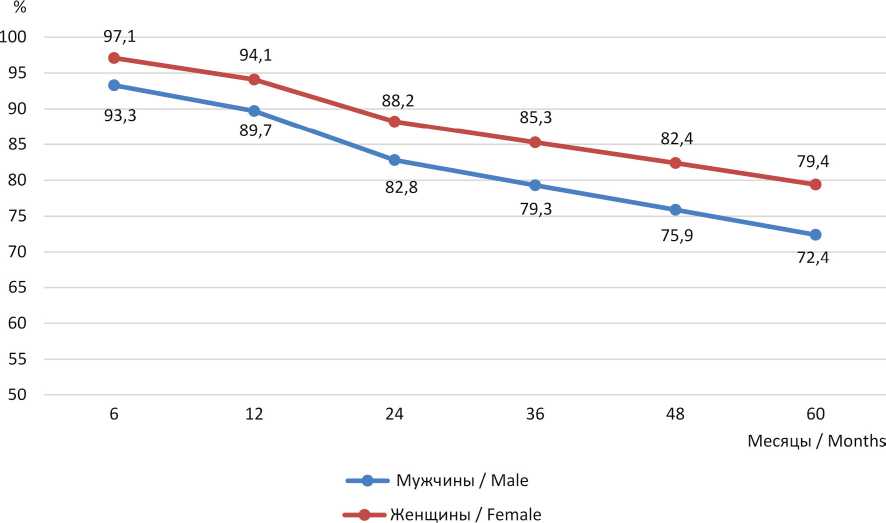
Женщины имеют более высокий показатель выживаемости, причем в течение всего времени динамического наблюдения. Разница наиболее выражена к 5 годам наблюдения: +7% (79,4 % против 72,4 % у мужчин).
Отмечается улучшение прогноза (значительный выигрыш в общей выживаемости) при левостороннем раке ободочной кишки и мужчин и у женщин в Республике Мордовия (рис. 11, 12).
Тенденция к снижению риска неблагоприятного исхода при левостороннем раке ободочной кишки в Республике Мордовия отмечается у мужчин и женщин молодого возраста (моложе 55 лет) (рис. 13, 14).
Таким образом, в Республике Мордовия при раке ободочной кишки отмечен минимальный риск смерти пациентов между 3 и 5 годами (разница на 2–5 %), что говорит о стабилизации прогноза для отдаленной выживаемости после 3 лет динамического наблюдения. Наибольшая разница в общей выживаемости между локализациями справа и слева отмечена у мужчин при II стадии рака ободочной кишки: 3 года прожили 91,1 % пациентов при левостороннем РОК против 76 % при правостороннем РОК; 5 лет – 86,7 против 72 % соответственно. Женщины при левостороннем раке III стадии демонстрируют лучший долгосрочный прогноз (68 % к 3 годам, 64 % к 5 годам наблюдения).
ОБСУЖДЕНИЕ И ЗАКЛЮЧЕНИЕ
Заболеваемость колоректальным раком в мире неуклонно растет из-за различных факторов: особенностей образа жизни пациентов, характера питания, вредных привычек (курение) и составляет до 15 % от всех новых
Р и с. 4. Общая выживаемость при ЗНО слепой кишки в Республике Мордовия в зависимости
от пола пациентов
F i g. 4. Overall survival in patients with cecal malignancy in the Republic of Mordovia, stratified by gender
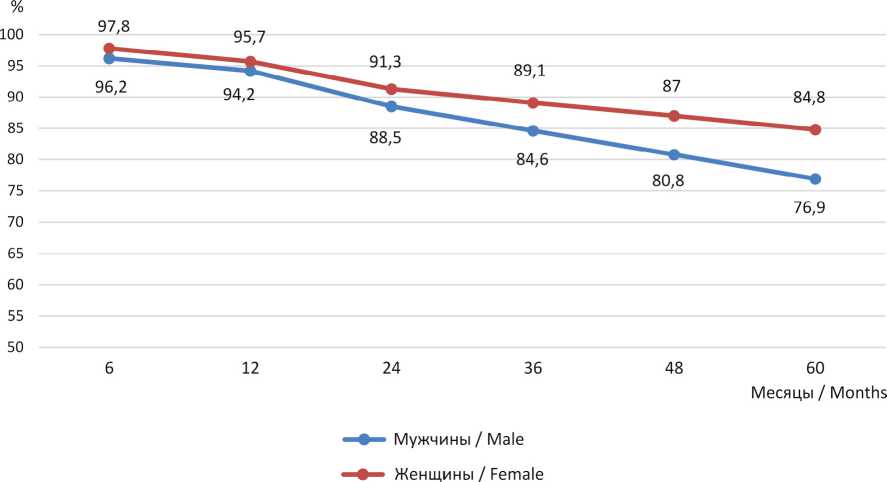
Р и с. 5. Общая выживаемость при ЗНО сигмовидной ободочной кишки в Республике Мордовия в зависимости от пола пациентов (с даты установления диагноза)
F i g. 5. Overall survival in patients with malignant neoplasms of the sigmoid colon in the Republic of Mordovia, stratified by gender (calculated from the date of diagnosis)
%
6 12 24 36 48 60
Месяцы / Months
-
♦ Правосторонний РОК I ст. / Right-sided colon cancer Stage I
— ♦ —Правосторонний РОК II ст. / Right-sided colon cancer Stage II
I Правосторонний РОК III ст. / Right-sided colon cancer Stage III
-
♦ Правосторонний РОК IV ст. / Right-sided colon cancer Stage IV
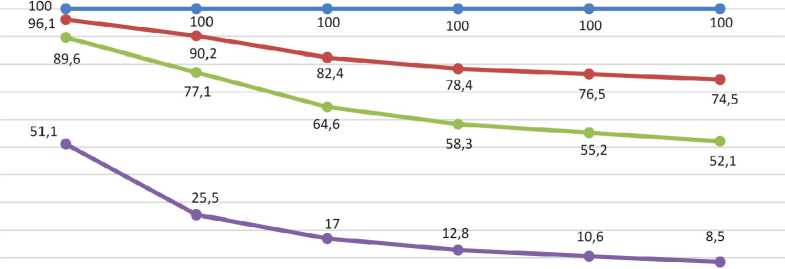
Р и с. 6. Общая выживаемость больных в Республике Мордовия при правостороннем раке ободочной кишки различных стадий: II стадия в сравнении с III стадией (χ² = 4,28; p < 0,0385); III стадия в сравнении с IV стадией (χ² = 21,63; p <0,0001); II стадия в сравнении с IV стадией (χ² = 25,91; p <0,0001)
F i g. 6. Overall survival of patients in the Republic of Mordovia with right-sided colon cancer across different stages: Stage II compared with Stage III (χ² = 4.28; p < 0.0385); Stage III compared with Stage IV (χ² = 21.63; p < 0.0001); Stage II compared with Stage IV (χ² = 25.91; p < 0.0001)
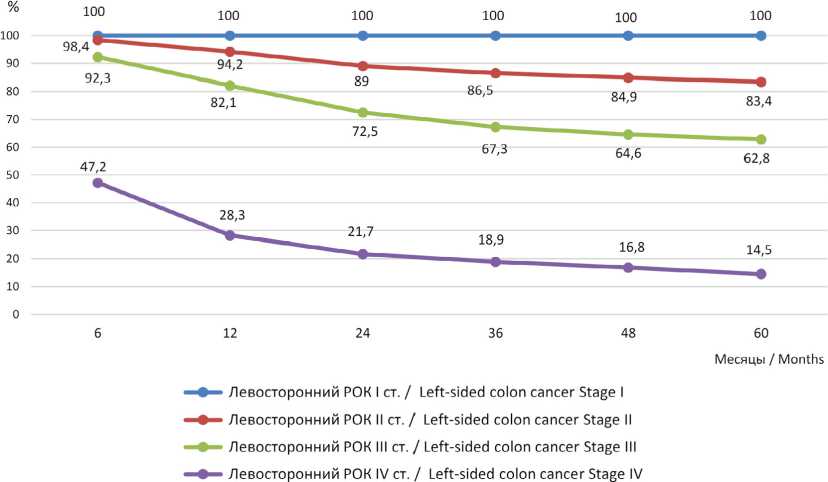
Р и с. 7. Общая выживаемость больных в Республике Мордовия при левостороннем раке ободочной кишки различных стадий: I стадия в сравнении с III стадией (χ² = 4,61; p = 0,0318); III стадия в сравнении с IV стадией (χ² = 19,84; p < 0,0001); II стадия в сравнении с IV стадией (χ² = 24,45, p < 0,0001)
F i g. 7. Overall survival among patients in the Republic of Mordovia diagnosed with left-sided colon cancer, stratified by stage: Stage I versus Stage III (χ² = 4.61; p = 0.0318); Stage III versus Stage IV (χ² = 19.84; p < 0.0001); Stage II versus Stage IV (χ² = 24.45; p < 0.0001)
Р и с. 8. Сравнение общей выживаемости при правостороннем и левостороннем раке ободочной кишки II стадии в Республике Мордовия (II стадия справа и слева: χ² = 4,12; p = 0,0424)
F i g. 8. Comparison of overall survival in patients with right-sided versus left-sided stage II colon cancer in the Republic of Mordovia (Stage II right vs left: χ² = 4.12; p = 0.0424)
Р и с. 9. Сравнение общей выживаемости при правостороннем и левостороннем раке ободочной кишки III стадии в Республике Мордовия (III стадия справа и слева: χ² = 5,37; p = 0,0204)
F i g. 9. Comparison of overall survival in stage III right-sided versus left-sided colon cancer in the Republic of Mordovia (Stage III, right vs. left: χ² = 5.37; p = 0.0204)
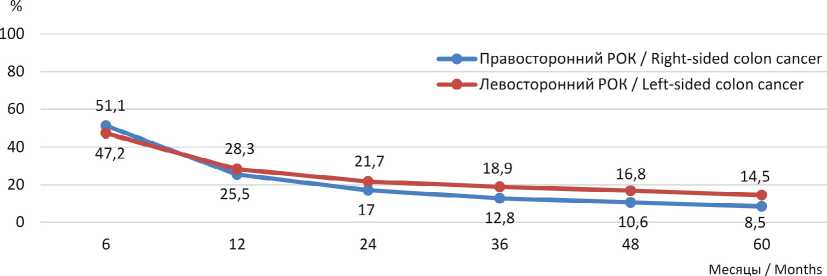
Р и с. 10. Сравнение общей выживаемости при правостороннем и левостороннем раке ободочной кишки IV стадии в Республике Мордовия (на IV стадии различия не достигают статистической значимости ( p = 0,31), хотя наблюдается определенная положительная тенденция для левостороннего рака
F i g. 10. Comparison of overall survival in right-sided versus left-sided stage IV colon cancer in the Republic of Mordovia. At stage IV, the differences do not reach statistical significance ( p = 0.31), although a modest favorable trend is observed for left-sided colon cancer
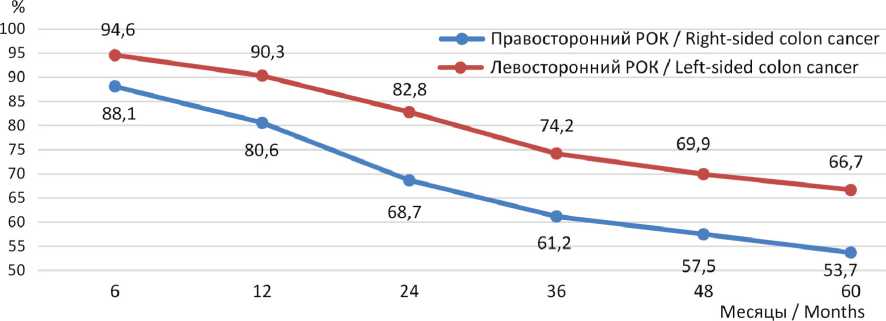
Р и с. 11. Общая выживаемость у мужчин в Республике Мордовия в зависимости от стороны поражения ободочной кишки (с даты установления диагноза)
F i g. 11. Overall survival in male patients in the Republic of Mordvia stratified by the side of colon involvement (from the date of diagnosis)
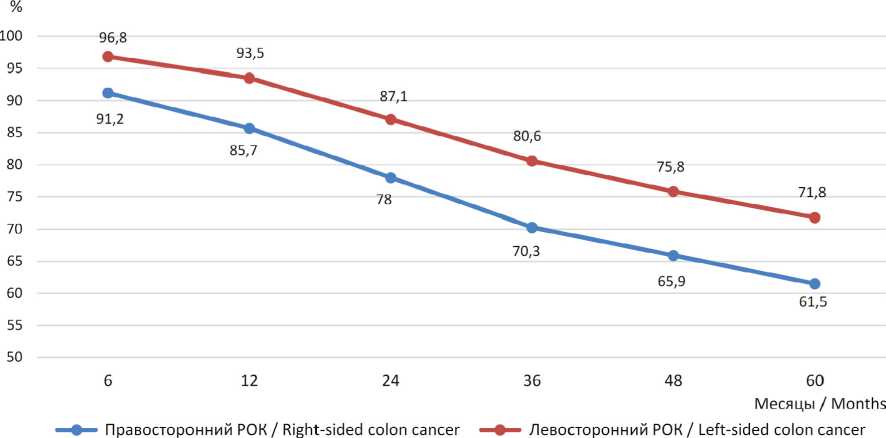
Р и с. 12. Общая выживаемость у женщин в Республике Мордовия в зависимости от стороны поражения ободочной кишки (с даты установления диагноза)
F i g. 12. Overall survival in female patients in the Republic of Mordovia, depending on the side of the colon involvement (from the date of diagnosis)
случаев рака. Ежегодно диагностируется около 1,4 млн первичных больных. Показатель заболеваемости РОК в РФ в 2023 г. составил 33 новых случая на 100 тыс. населения обоего пола в год (с приростом за 10 лет на 8,36 %). Смертность в России в 2023 г. при РОК достигла 14,52 случая на 100 тыс. населения обоего пола в год [9]. Смертность от колоректального рака становится лидером в структуре летальности от злокачественных новообразований населения многих стран, в том числе и в РФ. Некоторые авторы категорично считают, что левосторонний и правосторонний раки ободочной кишки – это два принципиально отличных друг от друга онкологических заболевания, демонстрирующих разные исходы лечения [10]. Однако в литературе продолжается дискуссия о том, является ли локализация первичной опухоли в ободочной кишке самостоятельным прогностическим фактором, влияющим на отдаленную общую выживаемость больных, указывая, например, что правосторонний РОК лучше по отдаленному прогнозу, чем левосторонний [11]. Другие, наоборот, не видят принципиальной разницы [12; 13] или отмечают преимущество только для III и IV стадий левостороннего рака, но не для II стадии [14–16]. Отмечается негативное влияние статуса MSI-Н на выживаемость
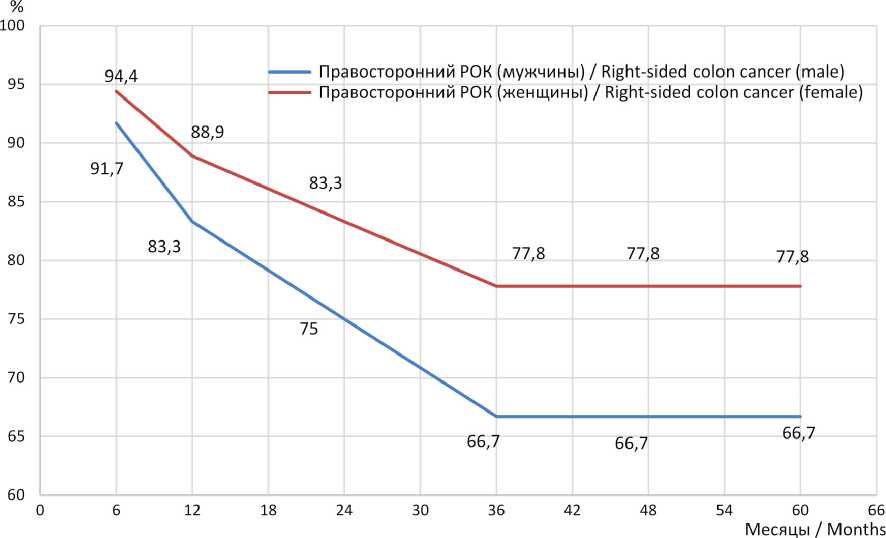
Р и с. 13. Общая выживаемость у женщин и мужчин в Республике Мордовия в зависимости от стороны поражения ободочной кишки: правосторонняя локализация (и возраст моложе 55 лет на момент даты установления диагноза)
F i g. 13. Overall survival in female and male patients in the Republic of Mordovia according to the side of colon involvement: right-sided localization (age <55 years at the time of diagnosis)
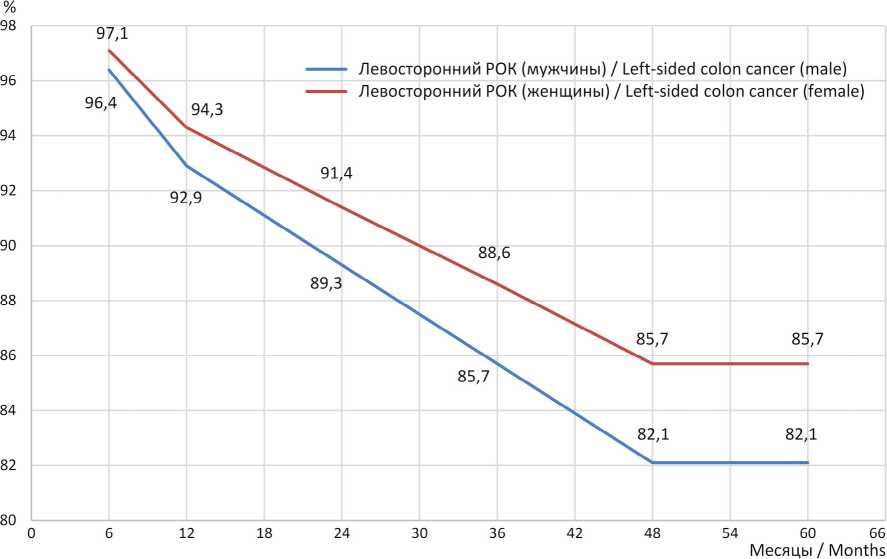
Р и с. 14. Общая выживаемость у женщин и мужчин в Республике Мордовия в зависимости от стороны поражения ободочной кишки: левосторонняя локализация (и возраст моложе 55 лет на момент даты установления диагноза)
F i g. 14. Overall survival in female and male patients in the Republic of Mordovia according to the side of colon involvement: left-sided localization (age < 55 years at the time of diagnosis)
больных РОК правых локализаций [17]. Таким образом, существует насущная потребность в проведении демографических и клинических исследований, в том числе и на региональном уровне, с целью определения прогностической роли правосторонней и левосторонней локализации опухоли у пациентов с РОК. Оценка краткосрочной и долгосрочной выживаемости пациентов с РОК в Республике Мордовия в зависимости от локализации опухоли, пола, возраста и стадии заболевания (обобщенный анализ факторов, влияющих на клинически значимое улучшение отдаленной общей выживаемости и играющих ключевое значение в снижении риска смерти) проведена впервые и демонстрирует явное преимущество левосторонней локализации при раке ободочной кишки. Результаты данного исследования будут способствовать совершенствованию тактики скрининга и планируемого лечения, диспансерного наблюдения и в целом оптимизируют цели региональной онкологической программы по колоректальному раку для жителей Республики Мордовия.
Впервые в Республике Мордовия проведен столь тщательный и подробный ретроспективный сравнительный анализ факторов прогноза выживаемости при раке ободочной кишки: пациенты стратифицированы по группам риска смерти при динамическом наблюдении (6 мес., 1 год, 3 года, 5 лет) в зависимости от локализации, стадии, пола и возраста больных. При всех локализациях рака ободочной кишки статистически значимо показана зависимость длительности выживаемости пациентов от стадии процесса: чем выше стадия, тем ниже отдаленная выживаемость больных.
В целом в Республике Мордовия пациентов с левосторонними локализациями рака ободочной кишки начальных стадий (I – II) больше, чем с правосторонними (где преобладают и среди мужчин, и среди женщин местно-распространенные и диссеминированные больные в II–IV стадии). Возраст первичных больных с левосторонним РОК ниже, чем с правосторонним – 61,8 и 64,2 года соответственно. В РФ в 2023 г. средний возраст впервые заболевших пациентов с РОК на оба пола составил в 2023 г. 68,6 года4.
Женщины имеют тенденцию к более высокой общей выживаемости при обеих локализациях (правая и левая половины ободочной кишки), но разница не является статистически значимой, на уровне р = 0,05, вероятно, из-за ограниченного объема выборки. Существует необходимость более углубленного ретроспективного анализа, включающего дополнительный пул пациентов, начиная с 2000 г. Однако имеющиеся различия (в 5–8 %) у женщин на всех временных интервалах динамического наблюдения указывают на пол как на потенциальный положительный прогностический фактор при раке ободочной кишки.
В обеих группах рак левой половины ободочной кишки ассоциирован с достоверно более высокой общей выживаемостью, чем рак правой половины ободочной кишки. Различия становятся статистически значимыми уже к 2 годам динамического наблюдения ( p < 0,05) и усиливаются к 5 годам: у мужчин общая 5-летняя выживаемость при правостороннем РОК в РМ составила 53,7 %, а при левостороннем 66,7 % ( p < 0,0069); у женщин соответственно 61,5 и 71,8 % ( p < 0,0043). Этот факт подтверждает имеющиеся литературные данные: левосторонний рак ободочной кишки имеет лучший прогноз для отдаленной общей выживаемости и не зависит от пола.
Таким образом, пациенты при правостороннем РОК относятся к группе высокого риска неблагоприятного исхода заболевания. Очевидно, что требуются дополнительные усилия для минимизации риска ранней смерти таких больных и улучшения показателей отдаленной выживаемости за счет повышения качества оказания онкологической помощи и их соответствия действующим клиническим рекомендациям, а это:
-
1) более тщательное динамическое наблюдение, планирование комбинированного или комплексного лечения, исходя из риска возможного раннего рецидива или прогрессии;
-
2) мультидисциплинарный подход с включением современных хирургических приемов – лимфодиссекции Д2 и Д3, а также режимов периоперационной (неоадъювантной и адъювантной полихимиотерапии), химиолучевой, таргетной и/или иммунотерапии с учетом доступности и стоимости инновационных препаратов или их аналогов в реальной клинической практике регионального онкодиспансера.


