Влияние препарата феназепама на уровень тревоги и депрессии, показатели сна, нарушение ритма сердца у больных острым инфарктом миокарда
Автор: Поликарпов Л.С., Деревянных Е.В., Яскевич Р.А., Карпухина Е.О., Савченко Е.А., Иванов А.Г., Балашова Н.А., Козлов Е.В.
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: Клинические исследования
Статья в выпуске: 2 т.27, 2012 года.
Бесплатный доступ
У 60 больных с ишемической болезнью сердца (ИБС), острым инфарктом миокарда (ОИМ), осложненным нару" шениями ритма, в составе комплексной терапии проведено изучение эффективности и безопасности примене" ния препарата феназепам. Установлено, что на фоне стандартного лечения кардиотропными препаратами с до" бавлением феназепама в суточной дозе 1 мг у больных острым инфарктом миокарда в целом отмечается статис" тически значимое уменьшение как наджелудочковых, так и желудочковых экстрасистол, а также снижение уров" ней тревоги и депрессии, улучшение показателей сна. В контрольной группе больных острым инфарктом мио" карда на фоне стандартного лечения, в отличие от основной группы, значимых изменений в проявлениях указан" ных расстройств не выявлено.
Ишемическая болезнь сердца, острый инфаркт миокарда, феназепам, нарушения ритма серд" ца, тревога, депрессия
Короткий адрес: https://sciup.org/14919738
IDR: 14919738 | УДК: 616.12
Effect of phenazepam on anxiety, depression, sleep quality, and cardiac arrhythmias in patients with acute myocardial infarction
We studied the efficacy and safety of phenazepam administration as a component of combination therapy in 60 patients with coronary artery disease and acute myocardial infarction (AMI) complicated by cardiac arrhythmias. Our data showed that standard cardiotropic drug therapy combined with phenazepam administration in a daily dose of 1 mg led to significant decrease in the number of supraventricular and ventricular extrasystoles, decrease in the levels of anxiety and depression, and improvement in sleep quality in AMI patients. In contrast, we did not find significant improvement in above mentioned parameters in the control group of AMI patients who did not take phenazepam.
Текст научной статьи Влияние препарата феназепама на уровень тревоги и депрессии, показатели сна, нарушение ритма сердца у больных острым инфарктом миокарда
Психические изменения у пациентов с ОИМ наблюдаются в 30–50% случаев [6, 11]. Это связано с эмоционально-личностной реакцией больных (боязнью внезапной смерти, повторного инфаркта миокарда (ИМ), потери работы, инвалидизации) на развитие такого опасного для жизни заболевания, как ИМ. Помимо личностных осо- бенностей на психологический статус влияют и внешние факторы, такие как реакция родственников на тяжелое заболевание, состояние других пациентов, работа медицинского персонала и др. Основную составляющую всех психических изменений занимают депрессивные и тревожно-депрессивные расстройства личности. Это проявляется угнетением настроения, апатией, внутренней на- пряженностью, тревогой о материальном благополучии семьи, переоценкой тяжести своего состояния (особенно у пожилых пациентов), уменьшением физической активности, что приводит к несоблюдению режима назначенной медикаментозной терапии, невыполнению рекомендаций врача по изменению образа жизни, в некоторых случаях наблюдается истерическая реакция. Клинически это выражается раздражительностью, появлением или учащением ангинозных приступов, снижением переносимости физических нагрузок, долгим засыпанием и нарушениями сна, сердцебиением, перебоями в работе сердца, повышенной потливостью. Это приводит к более тяжелому течению заболевания и удлиняет сроки лечения и реабилитации таких больных [9].
Депрессия является таким же важным фактором риска сердечно-сосудистых заболеваний (ССЗ) и их осложнений (в том числе и смертности), как курение, артериальная гипертония, ожирение и атерогенная гиперхолестеринемия [5, 6, 8]. В литературе приводятся данные, что у пожилых пациентов депрессия повышает риск развития ИБС и смертность от 15 до 60% [10]. У больных ОИМ с депрессией статистически значимо возрастает смертность от сердечной недостаточности (СН), а также смертность из-за развития жизнеугрожающих аритмий [7]. Сердечные аритмии при депрессии являются основным фактором риска развития микроэмболизации сосудов головного мозга, транзиторных ишемических атак и инсультов [10].
Имеются данные, что производные бензодиазепина (диазепам, хлордиазепоксид, феназепам) и пропандиола (мепротан) уменьшают риск возникновения тяжелых желудочковых аритмий и фибрилляции желудочков как при острой ишемии, так и при реперфузии миокарда [1, 2]. Стимуляция бенздиазепиновых рецепторов и ассоциированная с ней мобилизация ГАМК-эргических тормозных процессов в коре головного мозга снижает активность симпатико-адреналовой системы, ограничивает или подавляет избыточные адренергические влияния на сердце, являющиеся важным фактором аритмогенеза [3, 4]. Такие свойства данной группы препаратов могут быть использованы в целях профилактики и терапии аритмий.
Цель исследования: изучить влияние препарата Фе-назепам® в составе комплексной терапии у больных ИМ на уровень тревоги и депрессии, показатели сна, нарушение ритма сердца.
Материал и методы
Учитывая влияние депрессивных и тревожно-депрессивных расстройств на нарушение ритма сердца, в исследование включили 60 больных ИБС (мужчин и женщин) с установленным диагнозом ОИМ, осложненным аритмией. Критериями диагностики ОИМ являлись: клиническая картина заболевания, изменения на электрокардиограмме (ЭКГ), повышение кардиоспецифических маркеров некроза миокарда (КФК-МВ, тропонина I), данные эхокардиографии (ЭхоКГ). Пациентов разделили на основную и контрольную группы. Основную группу составили 30 человек (средний возраст – 59,5±1,6 лет), к стандартной медикаментозной терапии которых добавляли препарат феназепам в средней суточной дозе 1 мг вечером (прием в 20 00 ч). Курс приема исследуемого препарата составил 22,0±1,2 дня. В группу контроля вошли 30 пациентов с ОИМ (средний возраст – 57,5±1,5 лет), получавших стандартную медикаментозную терапию ИБС. Группы по возрасту и полу не отличались (р=0,44).
Стандартная медикаментозная терапия в основной и контрольной группах была сопоставима: нитраты получали 86,6±0,6% в основной группе и 90,0±0,7% – в контрольной; ингибиторы ангиотензинпревращающего фермента (и-АПФ) – 66,6±1,1 и 56,7±1,4% соответственно; антагонисты кальция – 33,3±1,6 и 26,6±1,9%; ацетилсалициловую кислоту – 96,7±0,3 и 93,3±0,4%. β -адренобло-каторы получали 83,3±0,4 и 86,7±0,3% пациентов (р<0,05) основной и контрольной групп соответственно. В контрольной и основной группах проводилось титрование дозы β -адреноблокаторов до достижения частоты сердечных сокращений (ЧСС) на ЭКГ покоя менее 70 уд./мин. При втором осмотре в основной группе (до назначения исследуемого препарата) на основании суточного мониторирования ЭКГ по Холтеру среднесуточная ЧСС составила 76,4±3,2 уд./мин, наджелудочковая экстрасистолия (НЖЭС) регистрировалась у 29 обследуемых (96,6%), желудочковая экстрасистолия (ЖЭС) – у 25 человек (83,3%), сочетание наджелудочковой и желудочковой экстрасистолии наблюдалось у 24 человек (80%).
Группа контроля по частоте нарушений сердечного ритма у входящих в нее больных фактически не отличалась от основной. Так, НЖЭС наблюдалась у 26 обследуемых (86,7%), ЖЭС – у 18 человек (60,0%), сочетание НЖЭС и ЖЭС выявлено у 17 человек (56,7%), р>0,05.
Таблица
Дизайн исследования
|
Анализируемые показатели |
Динамика осмотров (визиты пациентов) |
|||
|
1 |
2 |
3 |
4 |
|
|
Срок от предшествующего осмотра Исходная информация о пациенте (демографические данные, анамнез) Оценка критериев включения/исключения Оценка тревоги и депрессии по госпитальной шкале Гамильтона Оценка субъективных характеристик сна ЭКГ Мониторирование ЭКГ по Холтеру АД Назначение и учет препарата Оценка наличия и выраженности нежелательных явлений |
Начало лечения + + + + + + + |
3±2 дня + + + + + |
7±2 дня + + + + + |
Окончание лечения – 10±2 дня + + + + + + |
Обследование включало общий клинический осмотр, анкетирование, регистрацию ЭКГ, суточное мониторирование ЭКГ по Холтеру, лабораторную диагностику ОИМ, ЭхоКГ. Для выявления тревожно-депрессивных расстройств использовалась госпитальная шкала тревоги и депрессии (HADS), качество сна оценивалось по анкете субъективных характеристик сна по 25-балльной шкале. Дизайн исследования представлен в таблице.
Набор больных в исследование осуществлялся в течение 2 мес. Случаев преждевременного завершения участия в проводимом исследовании не наблюдалось. Все дополнительные лекарственные препараты, принимаемые пациентами, отмечали в индивидуальной регистрационной карте.
Статистическая обработка результатов включала стандартные методы описательной статистики (вычисление средних, стандартных отклонений и стандартных ошибок и т.д.). При использовании параметрических методов анализа предварительно определялось соответствие выборок закону нормального распределения с учетом теста Колмогорова–Смирнова с поправкой Лилиефорса. При соответствии данных нормальному распределению для их сравнения использовали t-критерий Стьюдента– Фишера. В случае отклонения распределения выборок от нормального использовались непараметрические критерии (F-критерий Фишера, критерий Манна–Уитни), корреляционный анализ Спирмена. За уровень статистической значимости принимали р ≤ 0,05.
Результаты и обсуждение
В основной группе при первом визите, согласно госпитальной шкале HADS, проявлений тревоги не имели 36,7±8,9% обследуемых, субклинически выраженные симптомы тревоги отмечали 36,7±8,9%, клинически выраженные – 26,6±8,2% пациентов. Усредненный показатель шкалы HADS составил 8,1±5,8 баллов, что соответствовало субклинически выраженной тревоге у данной группы пациентов. Депрессивных расстройств не выявлено у 53,3±9,2% больных, субклинически выраженную депрессию имели 30±8,5%, клинически выраженную – 16,7±6,9% пациентов . Средний показатель составил 7,1±6,3 баллов, что также соответствовало субклинически выраженной депрессии.
В контрольной группе получены сопоставимые результаты: не имели симптомов тревоги 50,0±9,2% пациентов (p=0,43), субклинически выраженная тревога выявлена у 30±8,5% (р=0,88) обследованных, клинически выраженная – у 20,0±6,3% (р=0,33). Средний показатель тревоги по шкале HADS составил 7,2±5,2 балла.
Симптомы депрессии не зарегистрированы у 66,7±8,7% (p=0,18) обследованных, проявления субклинической депрессии наблюдались у 20±7,4% пациентов, клинически выраженная тревога – у 13,3±6,3% (р=0,74). Средний показатель равнялся 6,2±6,6 балла (р=0,15). На 2 и 3-м визитах отмечалась тенденция к уменьшению уровней тревоги и депрессии как в основной, так и в контрольной группах, однако статистической значимости в этих показателях не достигнуто.
К 4-му визиту в основной группе больных субклини- чески выраженные симптомы тревоги имели 20,0±7,4% чел., клинически выраженные – 6,7±4,6%. Субклинически выраженные проявления депрессии оставались у 26,6±8,2% пациентов, клинически выраженные – у 6,7±4,6%. Средний показатель тревоги в баллах статистически значимо снизился и составил 6,2±4,5 балла (р=0,008), и отмечалась тенденция к снижению уровня депрессии – 6,3±3,2 балла (р=0,38).
В контрольной группе субклинически выраженный уровень тревоги сохранялся у 33,3±8,7% пациентов, клинически выраженный – у 13,3±6,3% больных. При этом субклинически выраженная депрессия отмечена у 6,7±4,3% пациентов, клинически выраженная – у 16,6±6,9%. Средние показатели тревоги/депрессии несколько снизились, но не достигли статистической значимости и составили 6,9 и 5,8 баллов соответственно. Таким образом, у больных ОИМ прием препарата фена-зепама в дозе 1 мг/сут в течение 20 дней улучшал эмоциональное состояние благодаря снижению уровня тревоги.
При 1-м визите, согласно опросу по анкете оценки субъективных характеристик сна, в группе активного вмешательства на нарушения сна жаловались 36,6±0,9% обследуемых, еще 43,3±1,3% участников исследования отмечали периодические нарушения сна, не имели проблем со сном 21,1±0,7% пациентов. При этом средний показатель составлял 19,3±0,6 баллов, что соответствовало незначительному нарушению качества сна и проявлялось долгим засыпанием, уменьшением продолжительности сна, увеличением количества ночных пробуждений. В группе контроля эти цифры соответствовали 26,7±1,2, 36,6±0,9 и 36,7±0,9%, и средний показатель составлял 20,7±0,5 баллов.
При дальнейших контрольных визитах в группе активного вмешательства установлено улучшение качества сна. К 4-му визиту сон нормализовался у 70,0±0,6% пациентов, выраженные нарушения сна сохранялись у 13,3±1,2% пациентов, пограничные нарушения наблюдались у 16,7±1,1% участников. При этом средний показатель качества сна составил 22,2±0,7 баллов (против исходного – 19,3±0,6 баллов), что соответствовало нормальному сну (р=0,0006). В группе контроля эти данные составили 30±1,3, 30±1,3 и 40±1,3% соответственно, и 20,4±0,5 баллов (против 20,7±0,5 баллов исходно), т.е. существенно не изменялись.
При изучении частоты и характера нарушений сердечного ритма у 30 обследованных пациентов с ОИМ в группе активного вмешательства на ЭКГ номотопные аритмии регистрировались в 4 случаях (13,3%). В числе последних синусовая брадикардия наблюдалась в 1 случае (3,33%), синусовая тахикардия – в 3 (или 10,0%). В группе контроля получены аналогичные результаты распределения номотопных аритмий. Низкие показатели номотопных аритмий связаны с назначением стандартной медикаментозной терапии.
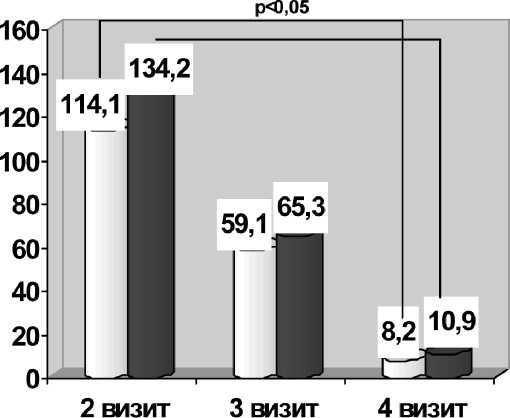
При 2-м визите исследования у пациентов основной группы по результатам мониторирования ЭКГ по Холтеру у 83,3±0,6% обследуемых выявлены ЖЭС и у 96,7±0,4% – НЖЭС со средним числом 134,2±52,4 и 114,1±55,3 экстрасистол в сутки соответственно. Пароксизмы НЖТ
□ нжэс
■ жэс
Рис. 1. Динамика изменений среднего суточного количества
НЖЭС и ЖЭС в основной группе
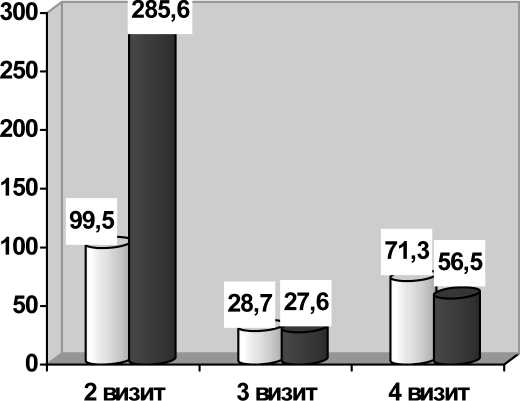
Рис. 2. Динамика изменений среднего суточного количества НЖЭС и ЖЭС в контрольной группе
□ нжэс□ жэс
имели место у 13,3±1,2% пациентов. В целом зафиксировано 24 эпизода НЖТ со средней ЧСС 156±4,5 уд./мин и общей продолжительностью 2 ч 40 мин. У 13,3±1,2% обследованных зарегистрированы 4 коротких – от 7 до 18 с – эпизода гемодинамически незначимой желудочковой тахикардии с максимальной ЧСС 166 уд./мин, которые купировались самостоятельно. По результатам 3-го визита – через 10,0±0,9 дней от начала исследования – общее количество гетеротопных аритмий уменьшилось: НЖЭС – на 55,9±1,3%, ЖЭС – на 42,8±0,8%. Выявлено статистически значимое снижение среднего количества НЖЭС за сутки до 59,1±28,7 (р=0,01), и отмечена тенденция к уменьшению среднего количества ЖЭС до 65,3±22,0 против 134,2±52,4 исходно (р=0,7). Уменьшилось и число пароксизмов НЖТ до 5 эпизодов общей продолжительностью 15 мин 46 с. В этот период зарегистрирован 1 короткий эпизод ЖТ продолжительностью 7 с. По результатам заключительного визита у больных ОИМ, отнесенных к основной группе, получены статистически значимые отличия в уменьшении среднего количества НЖЭС за сутки до 8,2±2,8 и ЖЭС – до 10,9±3,2 (р<0,05) (рис. 1). По эпизодам НЖТ и ЖТ значимой динамики по сравнению с 3-м визитом выявлено не было.
В группе сравнения при анализе динамики нарушений ритма сердца по данным суточного мониторирования ЭКГ по Холтеру при 2-м визите ЖЭС наблюдалась у 60±0,7% обследуемых, НЖЭС – у 86,7±0,5%, средние показатели составили 285,6±261,6 и 99,5±56,7 экстрасистол в сутки соответственно. Пароксизмы НЖТ со средней ЧСС 148,0±3,6 уд./мин и общей продолжительностью 24 мин выявлены у одного пациента. У двух обследуемых из группы сравнения, как и в группе активного вмешательства, имели место 2 коротких эпизода ЖТ общей продолжительностью 28 с с максимальной ЧСС 154 уд./ мин, которые были гемодинамически не значимы. По результатам 3-го визита общее количество гетеротопных аритмий НЖЭС уменьшилось, но не достигло статистической значимости. Отмечено снижение среднего количества эпизодов НЖЭС за сутки до 28,7±8,6 (р>0,05) и для ЖЭС – до 27,6±7,9 (р=0,84), а также незначимое уменьшение числа пароксизмов НЖТ и ЖТ. По результатам 4-го осмотра в группе сравнения, в отличие от ос- новной группы, не наблюдали уменьшения средних показателей гетеротопных аритмий. Напротив, эти показатели несколько выросли и составили в целом для НЖЭС – 71,3±24,6 эпизодов за сутки, а для ЖЭС – 56,5±16,9. Динамика изменений среднего суточного количества НЖЭС и ЖЭС в контрольной группе представлена на рисунке 2.
Заключение
Резюмируя вышеизложенное, следует отметить, что на фоне стандартного лечения кардиотропными препаратами с добавлением препарата феназепама в суточной дозе 1 мг у больных ОИМ снизился уровень тревоги, улучшались показатели сна. Это благотворно влияло на нарушение ритма сердца у этих больных. Отмечено статистически значимое уменьшение как наджелудочковых, так и желудочковых экстрасистол. На эпизоды желудочковой и наджелудочковой тахикардии существенного влияния за 20-дневный период наблюдения не получено.
У больных контрольной группы существенного снижения проявлений тревожно-депрессивного синдрома выявлено не было. Отмечалось некоторое уменьшение числа гетеротропных аритмий, которое, в отличие от основной группы, не достигло статистически значимого уровня.
Исходя из полученных в нашем исследовании результатов, больным ОИМ, осложненным нарушением сердечного ритма по типу ЖЭС и НЖЭС, целесообразно добавление препарата феназепам в суточной дозе 1 мг в сутки в течение 20 дней.
Список литературы Влияние препарата феназепама на уровень тревоги и депрессии, показатели сна, нарушение ритма сердца у больных острым инфарктом миокарда
- Булдакова Н.Г. Психофармакотерапия в кардиологии//Рус. мед. журн. -2006. -№ 10. -С. 8-13.
- Бурчинский С.Г. Анксиолитики в кардиологической практике//Здоров'я Украiни. -2008. -№ 11. -С. 30-31.
- Закусов В.В., Островская Р.У. Новые доказательства ГАМК-ергического компонента в механизме действия бенздиазепиновых транквилизаторов//Бюл. эксперим. биологии и медицины. -1981. -№ 5. -С. 571-574.
- Меерсон Ф.З., Белкина Л.М., Пшенникова М.Г. Предупреждение аритмий и фибрилляции сердца при ишемии и реперфузии с помощью фактора, вызывающего накопление ГАМК в головном мозге//Кардиология. -1987. -№ 5. -С.87-89.
- Ariyo A.A. Depressive symptoms and risks of coronary heart disease and mortality in elderly americans//Circulation. -2000. -Vol. 102. -P. 1773-1779.
- Bankier B., Januzzi J.L., Littman A.B. The high prevalence of multiple psychiatric disorders in stable outpatients with coronary heart disease//Psychosom. Med. -2004. -Vol. 66. -P. 645-650.
- Gottlieb S.S., Kop W.J., Thomas S.A. et al. A double-blind placebocontrolled pilot study of controlled"release paroxetine on depression and quality of life in chronic heart failure//Am. Heart J. -2007. -Vol. 153. -P. 868-873.
- Lesperance F., Frasure"Smith N., Talajic M. et al. Five"year risk of cardiac mortality in relation to initial severity and one-year changes in depression symptoms after myocardial infarction//Circulation. -2002. -Vol. 105. -P. 1049-1053.
- O'Connor C.M., Glassman A.H., Harrison D.J. Pharmacoeconomic analysis of sertraline treatment of depression in patients with unstable angina or a recent myocardial infarction//J. Clin. Psychiatry. -2005. -Vol. 66. -P. 346-352.
- Strik J.J., Honig A., Lousberg R. et al. Special supplement on depression and heart disease//Psychosomatic Medicine. -2005. -Vol. 67. -P. S1-S73.
- Thombs B.D., Bass E.B., Ford D.E. et al. Prevalence of depression in survivors of acute myocardial infarction//J. Gen. Intern. Med. -2006. -Vol. 21. -P. 30-38.


