Желудочковые аритмии структурно нормального сердца
Автор: Яковлева Марина Владимировна
Журнал: Клиническая практика @clinpractice
Рубрика: Обзоры
Статья в выпуске: 4 (20), 2014 года.
Бесплатный доступ
Одним из основных вопросов, остающихся без ответа на сегодняшний день, является вопрос о стратификации риска пациентов с желудочковыми аритмиями структурно нормального сердца. Ниже представлена наша попытка стратификации риска желудочковых аритмий у этой группы пациентов, с учетом клинических, анамнестических и инструментальных данных обследования.
Идиопатические желудочковые аритмии, структурно нормальное сердце, внезапная сердечная смерть, выводной тракт правого желудочка, выводной тракт левого желудочка, фасцикулярная тахикардия, латентный миокардит, минимальные изменения правого желудочка
Короткий адрес: https://sciup.org/14338509
IDR: 14338509
Ventricular arrhythmias in patients without structural heart disease
Risk stratification of ventricular tachyarrhythmia in patients without structural heart disease is still one of the most important question that requires the answer. We now demonstrate our attempt of risk stratification for this group of patients, taking into account their anamnestic and history data and instrumental research results.
Текст научной статьи Желудочковые аритмии структурно нормального сердца
На сегодняшний день понятие «желудочковые аритмии структурно нормального сердца» становится все более и более условным, т. к. в клиническую практику активно внедряются методы ультраструктурного исследования миокарда, специфические иммунологические тесты, биопсия и проч., применение которых существенно сократило количество пациентов с клинически значимыми желудочковыми нарушениями ритма и неизмененной сердечной мышцей.
В профессиональный язык аритмологов прочно вошли такие понятия как «минимальные изменения миокарда правого и/или левого желудочков сердца», которые принято относить к идиопатическим желудочковым аритмиям. В действительности, накапливается все больше данных о том, что причинами возникновения «минимальных изменений миокарда»
ПЖ или ЛЖ у пациентов с ЖА могут быть как дебют АДПЖ, так и латентный миокардит, протекающий по аритмогенному варианту, а также некоторые другие, более редкие нозологии [1-3, 5, 7-9, 11].
Наиболее частой локализацией идиопатических желудочковых аритмий являются базальные отделы сердца, а именно – выводные тракты левого (ВТЛЖ) и правого (ВТПЖ) желудочков сердца и, так называемая фасцикулярная тахикардия (ФТ), аритмогенный субстрат которой жестко детерминирован местом разветвления задней или средней (значительно реже – передней) ветви левой ножки пучка Гиса на волокна Пуркинье. Другие локализации аритмо-генных зон встречаются в группе идиопатических желудочковых аритмий в статистически незначимом проценте случаев [5, 9].
Пик заболеваемости приходится на возраст до 35 лет, а в случае ФТ – до 25 лет [9].
Материалы и методы
Для систематизации пациентов с желудочковыми аритмиями на фоне «структурно нормального сердца» нами был разработан алгоритм диагностического обследования, включающий в себя как скрининговые, так и специфические исследования:
-
1. Поверхностная ЭКГ с регистрацией эктопического желудочкового комплекса во всех отведениях (c использованием алгоритма неинвазивной топической ЭКГ диагностики желудочковых аритмий) и анализом особенностей ре- и деполяризации желудочков.
-
2. ЭХО-КГ.
-
3. Суточное мониторирование ЭКГ по Холтеру (в т.ч. с использованием 12-канальных мониторов).
-
4. ЭКГ высокого разрешения.
-
5. Анализ показателей вариабельности сердечного ритма.
-
6. Стресс-тест (при отсутствии противопоказаний).
-
7. Общий и биохимический анализы крови.
-
8. Иммунологическое исследование крови (титр антител к различным структурам миокарда).
-
9. Исследование крови на гормоны щитовидной железы.
-
10. МРТ миокарда с контрастированием.
-
11. Сцинтиграфия миокарда в покое (при наличии показаний).
-
12. Вентрикулография правого и/или левого желудочков сердца.
-
13. Биопсия миокарда.
-
14. Неинвазивное электрофизиологическое исследование сердца.
-
15. Генетическое консультирование и молекулярно-генетическое исследование.
-
16. Эндокардиальное электрофизиологическое исследование.
За многие годы использования этого алгоритма мы можем отметить, что при таком объеме обследования большинство пациентов переходят из группы идиопатических в ту или иную нозологическую форму.
Ретроспективный анализ локализации арит-могенных зон в желудочках сердца продемонстрирован на рис. 1.
1. Идиопатические левожелудочковые аритмии
Наиболее типичной локализацией аритмо-генных зон является подклапанная область ВТЛЖ в проекции левого, правого и некоронарного синусов Вальсальвы аорты, имеющая характерный электрокардиографический паттерн (рис. 2, 3). Реже встречается эпикардиальная локализация зон аритмии в проекции ствола ЛКА или устья ПМЖВ, а также приточная часть ЛЖ (ПТЛЖ) под задней или передней створками МК в месте прикрепления поперечных хорд ЛЖ [9].
Характерно преобладание лиц мужского пола с дебютом ЖА до 25-30 лет. Клинически аритмия характеризуется доброкачественным течением, с редким развитием гемодинамически значимых пароксизмов ЖТ, однако, в типичных случаях, характерна выраженная эктопическая активность в виде изолированных,
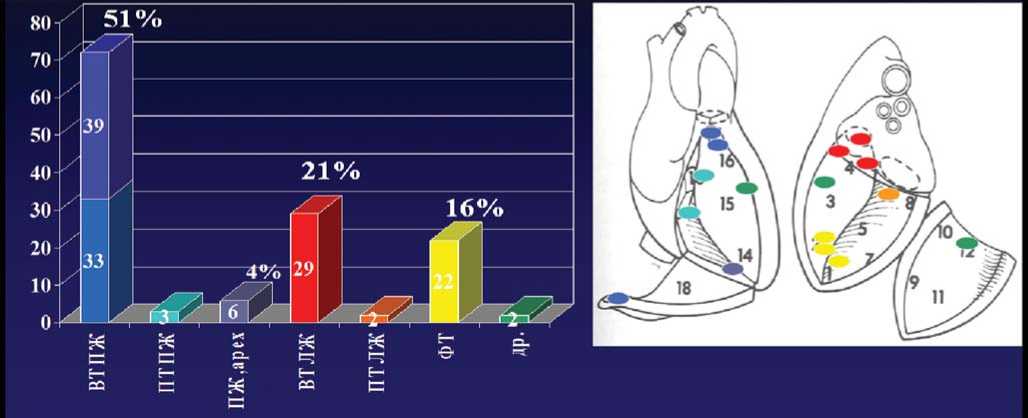
Рис. 1. Аритмогенные зоны миокарда желудочков при аритмиях структурно нормального сердца.
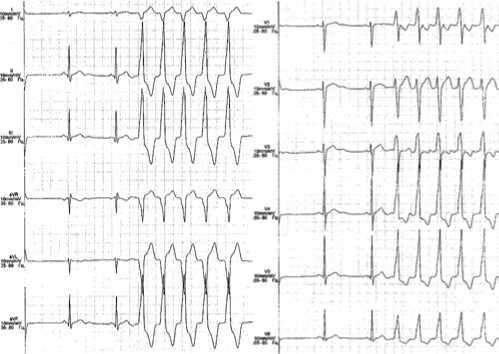
Рис. 2. ЭКГ: нестабильная ЖТ из ВТЛЖ, проекция ЛСВ.
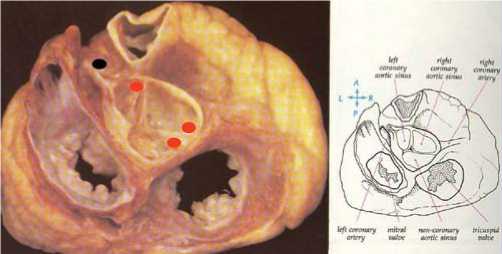
Рис. 3. Анатомия выводного тракта ЛЖ и зоны РЧА.
парных и групповых экстрасистол и нестабильных пробежек ЖТ с ДЦ более 400 мс при фоновой склонности к синусовой брадикардии. При длительности анамнеза более 5 лет и отсутствии антиаритмической терапии описаны случаи исхода в аритмогенную кардиопатию [5, 9].
В большинстве случаев для устранения тахикардии использовался ретроградный трансаортальный подклапанный доступ. Однако при расположении очага непосредственно под клапаном аорты доступ к нему и контакт катетера со стенкой желудочка затруднены из-за малого диаметра ВОЛЖ в этом месте, большой амплитуды движения миокарда и створок клапана, что мешает достижению стойкого контакта электрода с миокардом и делает невозможным доступ в подклапанную зону [Callans D.J.,1997, Kamakura S.,1998]. В связи с этим был разработан ретроградный трансаортальный надклапанный доступ к ВТЛЖ через правый и левый синусы Вальсальвы [Shimoike E.,1998] (рис. 4).
Первые сообщения об устранении очага ЖТ из ЛСВ появились в тезисах, опубликованных в журнале PACE в 1997 г. Tsuboi N. и соавт. Они описали два случая успешной аблации ЖТ из ВТЛЖ, используя доступ из ЛСВ. Fabian Т. и Cecchin F. опубликовали сообщение об устранении ЖТ у 4-х пациентов, используя аналогичную методику. В дальнейшем различными авторами были описаны случаи успешной РЧА идиопатической левожелудочковой тахикардии из правого и некоронарного синусов Вальсальвы аорты.
При проведении РЧА из синусов Вальсальвы аорты необходимо учитывать непосредственную близость устья левой коронарной артерии, левого предсердия, легочной артерии и контакт со створками аортального клапана.
H. Hachiya и соавт. В 2000 г. продемонстрировали безопасность применения РЧ-воздей-ствия на полулунные створки аортального клапана при надклапанном доступе.
Исследования, проведенные Inden Y. и соавт., используя изолированное сердце собаки, также показали, что при температуре радиочастотного воздействия 50-70оС и общим временем не более 3 мин в синусах Вальсальвы не происходит структурных изменений створок клапана и близлежащих анатомических элементов, а повышение температуры до 80оС приводит к их деформации.
Однако следует осторожно использовать данную методику, так как Friedman P.L. (1997) описаны случаи окклюзии левой коронарной артерии. Поэтому воздействие нужно проводить на расстоянии 6-15 мм в сторону от устья коронарной артерии под постоянным ангиографическим контролем.
По данным большинства авторов, использующих доступ из синусов Вальсальвы аорты, для успешного устранения очага аритмии не-
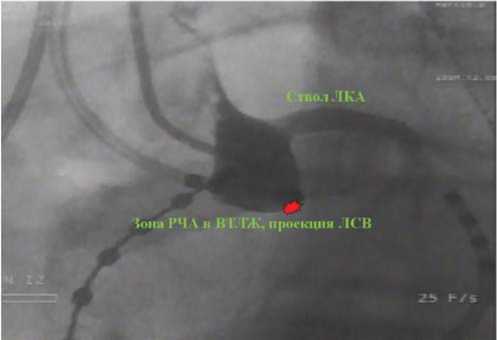
Рис. 4. Контрастирование левого синуса Вальсальвы в ходе картирования желудочковой экстрасистолии.
обходима температура от 52 до 56 оС, количество воздействий – не более 5, а расстояние до устьев коронарных артерий не менее 8-10 мм. [Inden Y., 1997].
На основании аортографии и коронарографии также была создана рентгенологическая картина расположения аритмогеных зон в левом и правом синусах Вальсальвы [S. Каmaku-ra,1998].
При идиопатической ЖТ из ВТЛЖ возможно эпикардиальное расположение аритмоген-ного очага. Были опубликованы материалы об успешном устранении эпикардиальных очагов из венечного синуса через большую вену сердца и передней межжелудочковой вены [Arruda M., 1996; Sterllbrink C., 1997]. Однако такой доступ имеет ограниченные показания и пригоден лишь для устранения очагов, расположенных в непосредственной близости от венозного русла. Кроме того, РЧА из венечного синуса и передней межжелудочковой вены сопряжена с близостью огибающей и передней межжелудочковой артерий, и, соответственно, возможно их повреждение.
Данные об электрофизиологических особенностях этого вида аритмий весьма разнообразны. Имеются публикации о триггерном механизме аритмий с описанием феномена «over-drive suppression» и чувствительностью к аденозину [Hitoshi Hachiya, 2002]. Встречаются также исследования с описанием успешного устранения re-entry тахикардий доступом из правого и некоронарного синусов Вальсальвы. Исследователи описали возможность индукции и купирования тахикардии, а также возможность проведения «entrainment» для подтверждения механизма аритмии [Vi-Gang Li.,2002]. Однако Hitoshi Hachiya и др. указывают на механизм риентри лишь у одного из 15-ти пациентов.
По мере накопления собственного опыта ведения пациентов с аритмиями, локализованными в выводном тракте левого желудочка, нами было отмечено, что для этой группы характерен молодой возраст (в среднем – моложе 19 лет) и преобладание пациентов мужского пола.
Данные МРТ миокарда и сцинтиграфии левого желудочка у пациентов с аритмиями, локализованными в подклапанной зоне ВТЛЖ, как правило, не выявляют каких-либо изменений со стороны миокарда. ЭКГ высокого разрешения у абсолютного большинства этих пациентов также оказывается неизмененной, что коррелирует с данными электрофизиологического обследования, при котором подтверждается не-реентри механизм желудочковой аритмии. Аритмии по механизму re-entry, по нашим данным, не характерны для обсуждаемой локализации и встречаются крайне редко.
Анализ клинических симптомов выявил, что желудочковая эктопическая активность в данной ситуации, как правило, сопровождается жалобами на ощущение перебоев в работе сердца (37,8%), сердцебиение (18,9%), редко – одышку (5,4%). Тяжелая симптоматика (син-копальные и предсинкопальные состояния) не свойственна пациентам этой группы. 32,4% пациентов вообще не имели специфических жалоб, а нарушения ритма были выявлены у них в результате профилактического осмотра.
Аритмический профиль пациентов, по данным суточного мониторирования ЭКГ по Холтеру, характеризуется преобладанием непре-рывно-рецидивирующих нестабильных пробежек ЖТ (37,8%) со средней ДЦ = 550,4 ± 31,1 мс на фоне длительных эпизодов аллоритмии, преобладающих в ночное время и в периоды отдыха (рис. 5). При этом желудочковая эктопическая активность может составлять до 4060% всех сердечных сокращений, зарегистрированных за период мониторирования. Стабильные пароксизмы ЖТ встречаются крайне редко. Примечательно, что эпизоды идиовентрикулярного ритма мы наблюдали только у 8% пациентов.
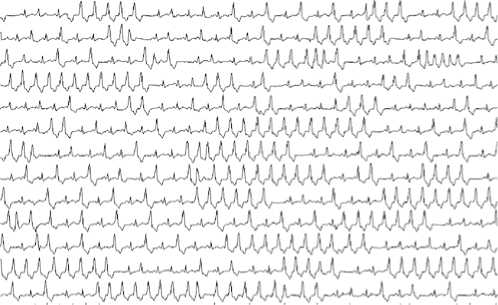
Рис. 5. Фрагмент ЭКГ с непрерывно рецидивирующей желудочковой тахикардией.
Отмечено, что желудочковая активность в этих случаях чаще всего подавляется при физических нагрузках. Объяснение этих особенностей мы видим в результатах анализа вариабельности ритма сердца: у большинства паци- ентов с аритмиями, локализованными в подклапанной зоне ВТЛЖ, выявляются признаки выраженной ваготонии (патологическое увеличение показателей временного анализа и значительное преобладание высокочастотной составляющей при спектральном анализе). Именно поэтому любое усиление симпатических влияний (физическая нагрузка, эмоции, медикаменты), приводя к учащению базового ритма, приводит к подавлению эктопической желудочковой активности. Понятно, что такой вид аритмии хоть и не сопряжен с риском син-копальных состояний, однако при длительном существовании неизбежно приведет к возникновению аритмогенной кардиопатии с дилятацией и снижением сократительной способности левого желудочка. Такой сценарий развития заболевания подтверждается выявленной прямой зависимостью между длительностью аритмического анамнеза и выраженностью симптоматики: так, при первоначальном выявлении желудочковой аритмии в этой группе высока доля бессимптомных пациентов, а по мере увеличения срока существования аритмии нарастает выраженность одышки, снижается переносимость физических нагрузок, многие пациенты начинают жаловаться на длительные головные боли.
2. Идиопатические желудочковые аритмии из ВТПЖ
На сегодняшний день большая часть аритмий из ВТПЖ при детальном клиническом анализе оказывается нозологически принадлежащей к группе дебюта АДПЖ или латентно протекающего аритмогенного варианта очагового миокардита. Значительному снижению количества истинно идиопатических желудочковых аритмий из ВТПЖ способствует широкое внедрение в клиническую практику таких методов обследования как МРТ миокарда с контрастированием, исследование иммунологического статуса пациентов с ЖА с определением титров антител к различным структурам миокарда, генетический скрининг на АДПЖ, ГКМП, синдром некомпактного миокарда и различные каналопатии. Кроме того, накапливается все больше информации о результатах биопсии при правожелудочковых аритмиях, в подавляющем большинстве случаев демонстрирующих диагностически значимые изменения на гистологическом и цитологическом уровне у пациентов с ЖА без макроструктур- ных изменений миокарда [1-3, 5, 6, 7, 9, 11]. Таким образом, сегодня постулат о том, что самой частой локализацией при идиопатических ЖА является ВТПЖ, может быть пересмотрен, в связи с расширением возможностей диагностических методик.
Наиболее типичными локализациями являются перегородочная область ВТПЖ под клапаном легочной артерии (типична для аритмо-генного варианта латентного миокардита), реже – передне-перегородочная область под клапаном ЛА и перегородочная область над клапаном ЛА. Другие правожелудочковые локализации (передняя стенка ВТПЖ, приточный тракт, верхушка ПЖ) встречаются значительно реже и почти всегда свидетельствуют о существующей скрытой нозологии (ранние стадии АДПЖ и пр. Рис. 6) [1-3, 5, 9].
Клинически аритмия характеризуется доброкачественным течением с редким развитием гемодинамически значимых пароксизмов ЖТ. Выраженность эктопической активности может варьировать от единичных экстрасистол в сутки до высоких градаций по Lown. Склонность к фоновой синусовой брадикардии отмечается редко. В этой группе пациентов определенно не прослеживается склонность к гендерной акцентуации. Дебют аритмии обычно происходит в возрасте до 35 лет [9].
Тахикардии из выводного тракта ПЖ составляют более 70 % всех идиопатических желудочковых аритмий, являются относительно доброкачественными, не более чем в 10% случаев сопровождаются синкопальными состоя-
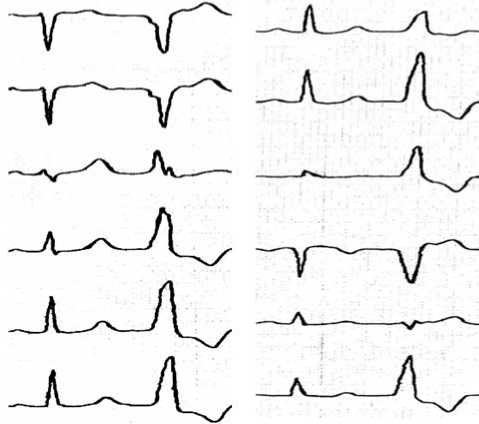
Рис. 6. ЭКГ: Желудочковая экстрасистолия из ВТПЖ, передняя стенка.
ниями, а случаи ВС крайне редки [25]. Около 30% пациентов асимптомны. Выраженность аритмии варьирует от редкой монотопной экстрасистолии до стабильных пароксизмов ЖТ. На ЭКГ желудочковый экстрасистоличес-кий комплекс характеризуется вертикальным положением ЭОС и морфологией блокады ЛНПГ.
В основе данного вида аритмий в подавляющем большинстве случаев лежит механизм триггерной активности, обусловленный поздними постдеполяризациями. Идиопатическая ЖТ из ВТПЖ является, как правило, аденозин-чувствительной и характеризуется стабильной длительностью цикла без периодов «разогрева и охлаждения». В редких случаях очаг тахикардии может локализоваться в приточной части или верхушке ПЖ, что характеризуется отклонением ЭОС на экстрасистоли-ческом комплексе вверх. Описана также локализация идиопатической ЖТ в МЖП со стороны ЛЖ, характеризующаяся на ЭКГ морфологией блокады ПНПГ.
Анатомический и гистологический субстрат желудочковой аритмии в этих случаях до настоящего времени остается неясным. Данные различных исследований на эту тему противоречивы и весьма вариабельны. Так, в работах D. Coggins et al. (1994), C. Movsowitz, D. Schwartzman (1996), B. O Connor et al. (1996) каких-либо структурных дефектов миокарда ВТПЖ при проведении МРТ миокарда и ангиокардиографии выявлено не было. Напротив, в серии исследований M. Carlson et al. (1994) и J. Merini et al. (1998) на томографических срезах выявлены зоны истончения, снижения степени систолического утолщения и локального дискинеза стенки ПЖ. Эти изменения чаще всего локализовались в области передней и латеральной стенки ПЖ и совпадали с очагом аритмии, что позволило сделать предположение о взаимосвязи анатомических дефектов и возникновении ЖТ. Однако сведений о причине возникновения структурной неоднородности миокарда ПЖ при идиопатических ЖТ в литературе не встречается, имеются гипотетические предположения о том, что в данной ситуации речь может идти о дебюте АДС. Это предположение подтверждается в работе итальянских исследователей, которые провели повторное обследование, включающее МРТ миокарда у 61 пациента через 15 лет после выявления у них идиопатических частых право- желудочковых экстрасистол. В 73 % случаев на томографических срезах выявлялись очаги жировой ткани и другие структурные аномалии в области выводного тракта ПЖ. Данные вентрикулографии в этой группе пациентов также не проясняют ситуацию, так как в большинстве случаев не обнаруживается никаких отклонений от нормы в конфигурации ПЖ или выявляется умеренное расширение ВТПЖ, что не может рассматриваться как диагностический критерий АДС.
Ввиду того, что идиопатические ЖТ из ВТПЖ относятся к группе относительно доброкачественно протекающих аритмий и, за исключением редких случаев, не приводят к ВС и развитию аритмической кардиопатии, выбор метода лечения зависит от выраженности клинических симптомов.
Редкая изолированная бессимптомная экстрасистолия из ВТПЖ не требует ни медикаментозного, ни, тем более, хирургического лечения, однако эти пациенты нуждаются в амбулаторном наблюдении. Напротив, если тахикардия вызывает возникновение синкопаль-ных или предсинкопальных состояний, отмечаются стабильные пароксизмы или непрерыв-но-рецидивирующее течение тахикардии, то методом выбора в этих случаях является катетерная радиочастотная аблация аритмогенного очага в ВТПЖ. Выраженность клинической симптоматики определяет степень агрессивности лечения: от антиаритмической терапии до интервенционного воздействия.
Известно, что идиопатические аритмии из ВТПЖ лучше поддаются ААТ, чем ЖТ, возникшие на фоне структурно измененного миокарда. Однако даже препараты III класса (сота-лол и амиодарон) эффективны при идиопатических ЖТ лишь в 50-60 % случаев. Принимая во внимание молодой возраст пациентов, необходимость длительного приема лекарств, развитие толерантности к препаратам и возможное проаритмогенное действие, в случаях симптоматичных ЖТ из ВТПЖ приоритетным методом лечения, по мнению большинства авторов, является радиочастотная катетерная аблация аритмогенного очага. Широкому распространению катетерных методов лечения данной аритмии способствовали также удобный для катетера доступ и дискретность арит-могенной зоны в выходном тракте ПЖ.
Эффективность РЧА идиопатических правожелудочковых тахикардий достаточно высо- ка и составляет по данным различных авторов от 80 до 95 %. Радиочастотное воздействие в этой области может быть проведено у детей и подростков. Осложнения при РЧА в области выходного тракта ПЖ достаточно редки: описаны единичные случаи окклюзии левой коронарной артерии и перфорации свободной стенки ПЖ при большом количестве аппликаций и высокой температуре воздействия. В 3-4 % случаев возможно развитие блокады ПНПГ.
В целом прогноз у больных с идиопатическими ЖТ из области ВТПЖ благоприятный, тахикардия, как правило, не прогрессирует, а случаи внезапной смерти крайне редки и связаны с существованием недиагностированной АДС, немотивированной отменой ААТ или проаритмогенным действием лекарств.
3. Фасцикулярная левожелудочковая тахикардия
В группе ФТ преобладают пациенты мужского пола, дебют заболевания обычно приходится на возраст до 25 лет.
Клинически характерны стабильные пароксизмы ЛЖТ, легко купирующиеся внутривенным введением изоптина, отсутствие эктопической желудочковой активности в межприс-тупном периоде и крайне редкое развитие син-копальных состояний на фоне ЖТ. Генетические детерминанты ФТ не изучены. При отсутствии лечения и непрерывно-рецидивирую-щей форме течения ЖТ описаны случаи исхода в аритмогенную кардиопатию, с хорошим восстановлением размеров и ФВ ЛЖ при устранении ЖТ [9, 12].
Другой формой «идиопатической» левожелудочковой тахикардии с четко определенной локализацией аритмогенного субстрата является «фасцикулярная» тахикардия (рис. 7), возникающая в области дистальных разветвлений левой ножки пучка Гиса, в месте перехода ее в волокна Пуркинье. Данный вид тахикардии характеризуется ЭКГ-морфологией блокады ПНПГ, отклонением ЭОС влево, узкими комплексами ЖТ. Как правило, субстрат ФТ локализуется в области задней, реже – средней ветви ПГ, но может быть связан и с передней ветвью ЛНПГ с ЭКГ-признаками блокады ПНПГ и отклонением ЭОС вправо.
В настоящее время большинство авторов склоняется к тому, что механизмом ФТ является reentry в системе волокон Пуркинье с наличием зоны «медленного» проведения, чувстви- тельной к верапамилу (рис. 7). Однако, диску-табельными остаются вопросы, связанные с размерами цепи reentry, точной локализацией зоны «медленного» проведения, ролью дополнительных хорд левого желудочка в возникновении ФТ.
Так, H. Nakagawa и соавт. (1993) высказывают мнение о том, что цепь reentry замкнута в системе волокон Пуркинье; M. Wen и соавт. (1997) описывают зону замедленного проведения значительных размеров (около 2 см), которая начинается в средних отделах перегородки (область «входа») и заканчивается в верхушечной ее части (область «выхода»). Имеются данные об участии в цепи reentry дополнительных хорд ЛЖ, создающих зону «медленного» проведения, и являющихся, таким образом, причиной возникновения ФТ. Описаны единичные варианты полиморфной ФТ, обусловленной существованием нескольких областей «выхода» при единственной критической зоне «медленного» проведения. Кроме того, некоторые исследователи продолжают придерживаться мнения о триггерном механизме ФТ, связанном с поздними постдеполяризациями, что объясняет эффективность изоптина для купирования и профилактики пароксизмов ФТ.
При проведении ЭКГ высокого разрешения у этой группы пациентов не выявляются поздние потенциалы желудочков, что косвенным образом свидетельствует о том, что ФТ не связана с гетерогенностью возбуждения миокарда в отличие от ЖТ, возникшей на фоне аритмо-генной дисплазии или постинфарктного рубца. Данные МРТ и сцинтиграфии также не выявляют какой-либо патологии миокарда при фасцикулярной тахикардии.
Нами также отмечено, что фасцикулярной тахикардией чаще страдают пациенты мужско-
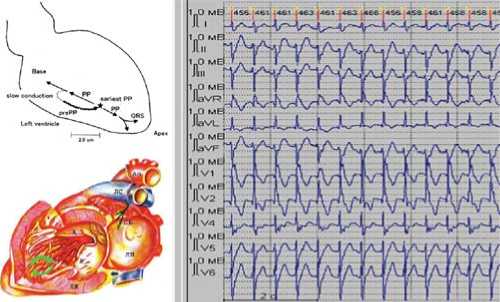
Рис. 7. Анатомическая локализация и ЭКГ при ФТ.
го пола в возрасте 5-25 лет. Аритмический фон характеризуется стабильными пароксизмами желудочковой тахикардии, имеющими у некоторых пациентов непрерывно-рецидивирую-щее течение, протекающими без значимых нарушений гемодинамики, синкопальных состояний и, в большинстве случаев, отсутствием эктопической желудочковой активности в межприступном периоде.
Заключение.
Определение риска ВСС у пациентов с
желудочковыми аритмиями структурно нормального сердца.
Одним из основных вопросов, остающихся без ответа на сегодняшний день, является вопрос о стратификации риска пациентов с желудочковыми аритмиями структурно нормального сердца.
Ниже (таблицы 1-5) представлена наша попытка стратификации риска желудочковых аритмий у этой группы пациентов, с учетом клинических, анамнестических и инструментальных данных.
Таблица 1
Клинические данные
|
1. Эпизод ВСС в анамнезе |
|
|
Да |
Нет |
|
Обсуждать имплантацию ИКД |
см. пункт 2 |
|
2. Головокружения, синкопальные состояния на фоне ЖТ |
|
|
Да |
Нет |
|
Обсуждать возможность ЭФИ, РЧА |
см. пункт 3 |
|
3. Одышка при физических нагрузках на фоне ЖА |
|
|
Да |
Нет |
|
Обсуждать ААТ или ЭФИ и РЧА |
см. пункт 4 |
|
4. Индукция ЖТ или увеличение количества ЖЭС на фоне физической нагрузки или в восстановительном периоде |
|
|
Да |
Нет |
|
ААТ 0-блокаторами/ соталолом; Обсуждать возможность ЭФИ, РЧА |
см. пункт 5 |
|
5. Эффект от проводимой антиаритмической терапии |
|
|
Да |
Нет |
|
Динамическое наблюдение кардиологом |
см. рекомендации |
Таблица 2
Анамнестические (в т.ч. семейные) данные
|
1. Синкопальные состояния неизвестной этиологии в анамнезе |
|
|
Да |
Нет |
|
Обсуждать проведение ЭФИ |
см. пункт 2 |
|
2. Синкопальные состояния у родственников |
|
|
Да |
Нет |
|
Генетическая консультация, кардиологический скрининг кровных родственников, в т.ч. детей |
см. пункт 3 |
|
3. Данные о наличии желудочковой аритмии у родственников |
|
|
Да |
Нет |
|
Генетическая консультация, кардиологический скрининг кровных родственников, в т.ч. детей |
см. пункт 4 |
|
4. Реализация проаритмическихи/ или аритмогенных эффектов лекарственных препаратов |
|
|
Да |
Нет |
|
Коррекция ДАТ, обсуждать ЭФИ Генетическая консультация |
см. рекомендации |
Таблица 3
Данные эндокардиального ЭФИ
|
1. Индукция ФЖ на фоне стандартизированного протокола стимуляции желудочков |
|
|
Да |
Нет |
|
Обсуждать ИКД |
см. пункт 2 |
|
2. Индукция полиморфной ЖТ на фоне стандартной программированной стимуляции |
|
|
Да |
Нет |
|
Обсуждать ИКД |
см. пункт 3 |
|
3. Индукция мономорфной высокочастотной гемодинамически значимой ЖТ на фоне стандартной программированной стимуляции |
|
|
Да |
Нет |
|
Обсуждать РЧА/ИКД |
Обсуждать РЧА/ААТ |
Таблица 4
Данные ЭКГ и холтеровского мониторирования
|
1. Стабильные пароксизмы ЖТ |
|
|
Да |
Нет |
|
Обсуждать ЭФИ, РЧА (при неэффективности—ИКД) |
см. пункт 4 |
|
2. Длительность цикла ЖТ менее 360 мс |
|
|
Да |
Нет |
|
Обсуждать ЭФИ на предмет индукции ФЖ (за исключением ФТ). Если ФЖ не индуцируется —см. п.1 |
см. пункт 1 |
|
3. Ширина эктопического комплекса QRS при ЖТ более 160 мс |
|
|
Да |
Нет |
|
Обсуждать ЭФИ на предмет индукции полиморфной ЖТ/ФЖ (за исключением ЖТ из проекции правого/некоронарного синусов Вальсальвы аорты из ВТЛЖ) |
см. пункт 1 |
|
4. Градация ЖА по Lown 11b и выше |
|
|
Да |
Нет |
|
Подбор ААТ, обсуждать ЭФИ, РЧА |
см. пункт 5 |
|
5. Выявление поздних потенциалов желудочков |
|
|
Да |
Нет |
|
Обсуждать проведение нагрузочных проб, ЭФИ |
см. пункт 6 |
|
6. Транзиторное изменение длительности QTC за пределы нормативных значений по данным ХМ |
|
|
Да |
Нет |
|
Анализ принимаемых ААП; генетическое консультирование |
см. пункт 7 |
|
7. Дисперсия интервала QT более 100 мс |
|
|
Да |
Нет |
|
Обсуждать проведение нагрузочных проб, ЭФИ |
см. пункт 8 |
Таблица 4 (продолжение)
Данные ЭКГ и холтеровского мониторирования
|
8. Наличие е-волны на ЭКГ, в т.ч. транзиторной, по данным ХМ |
|
|
Да |
Нет |
|
Генетическое консультирование на предмет дебюта АДПЖ |
см. пункт 9 |
|
9. Наличие j-волны на ЭКГ, в т.ч. транзиторной, по данным ХМ |
|
|
Да |
Нет |
|
Генетическое консультирование |
см. пункт 10 |
|
10. Наличие «зазубрин» на R-зубце эктопического QRS |
|
|
Да |
Нет |
|
Обсуждать проведение нагрузочных проб, ЭФИ (при аритмии выше ПЬградации по Lown) |
см. пункт 11 |
|
11. Выявление микровольтной альтернации зубца Т по данным ХМ |
|
|
Да |
Нет |
|
Обсуждать проведение нагрузочных проб, ЭФИ |
см. пункт 12 |
|
12. Преходящие нарушения проводимости (АВ, ВЖ) |
|
|
Да |
Нет |
|
Обсуждать проведение нагрузочных проб, ЭФИ; иммунологическое исследование на латентный миокардит |
см. пункт 13 |
|
13. Полигонные ЖА градации ПЬ и выше по Lown |
|
|
Да |
Нет |
|
Обсуждать проведение нагрузочных проб, ЭФИ; иммунологическое исследование на латентный миокардит |
см. пункт 14 |
|
14. Сочетание предсердных и желудочковых аритмий |
|
|
Да |
Нет |
|
Иммунологическое исследование на латентный миокардит |
Динамическое наблюдение кардиологом |
Таблица 5
Данные инструментальных методов исследования
|
1. MPT: зоны фиброза/истончения в миокарде желудочков сердца |
|
|
Да |
Нет |
|
Дифф, диагноз между дебютом АДПЖ и латентным миокардитом |
см. пункт 2 |
|
2. МРТ: зоны жировых включений интрамиокардиально |
|
|
Да |
Нет |
|
Генетическое исследование для исключения/верификации АДПЖ |
см. пункт 3 |
|
3. МРТ: зоны жировых включений эпикардиально |
|
|
Да |
Нет |
|
Иммунологическое исследование на латентный миокардит |
см. пункт 4 |
|
4. МРТ: накопление контраста интрамиокардиально в раннюю фазу |
|
|
Да |
Нет |
|
Иммунологическое исследование на латентный миокардит |
см. пункт 5 |
|
5. МТР: накопление контраста интрамиокардиально в отсроченную фазу |
|
|
Да |
Нет |
|
Дифф, диагноз между дебютом АДПЖ и латентным миокардитом |
см. пункт 6 |
|
6. МРТ: расширение ВТПЖ/ ВТЛЖ |
|
|
Да |
Нет |
|
Дифф, диагноз между дебютом АДПЖ и латентным миокардитом |
см. пункт 7 |
|
7. Сцинтиграфия: зоны мозаичной гипоперфузии миокарда ЛЖ |
|
|
Да |
Нет |
|
Иммунологическое исследование на латентный миокардит |
Динамическое наблюдение кардиологом |
Список литературы Желудочковые аритмии структурно нормального сердца
- Александрова C.А. Магнитнорезонансная томография с отсроченным контрастированием у пациентов с желудочковыми аритмиями. Бюллетень НЦССХ им. А.Н. Бакулева РАМН. 2011, т.12, №6,с. 223.
- Александрова С.А., Юрпольская Л.А., Макаренко В.Н. МР-диагностика некоронарогенной патологии миокарда у детей. Сердечно-сосудистые заболевания. 2011. №: 3. С.81-88.
- Благова О.В., Недоступ А.В., Коган Е.А. и соавт. "Идиопатические" аритмии как симптом латентной болезни сердца: опыт постановки нозологического диагноза с помощью эндомиокардиальной биопсии. Кардиология и сердечно-сосудистая хирургия, 2010, № 1, стр. 24-32.
- Бокерия Л.А., Ревишвили А.Ш., Неминущий Н.М. Внезапная сердечная смерть. М.:"Гэотар-Мед", 2011 г.
- Клиническая аритмология. Под ред. проф. Ардашева А.В. М.: ИД «Медпрактика-М», 2009.
- Клинические рекомендации по проведению электрофизиологических исследований, катетерной абляции и применению имплантируемых антиаритмических устройств. ВНОА, 2013.
- Лебедев Д.С., Татарский Р.Б. Аритмогенная дисплазия правого желудочка и роль вирусной инфекции: возможное сочетание и роль в патогенезe желудочковых аритмий. Вестник Аритмологии, № 58, 2010, стр. 15-20.
- Лебедев Д.С., Татарский Р. Б. и соавт. К вопросу об этиологии идиопатических желудочковых тахиаритмий -роль кардиотропных вирусов. Тезисы доклада на IV Всероссийском съезде аримологов, 2011 г., стр. 68.
- Носкова М.В. Этиология, топическая диагностика и результаты радиочастотной аблации некоронарогенных желудочковых аритмий. Дисс.. канд. мед. наук, 2004.
- Ревишвили А.Ш., Джорджикия Т.Р., Сопов О.В., Симонян Г.Ю., Носкова М.В. и соавт. Интервенционное лечение желудочковой аритмии с использованием неинвазивного электрофизиологического картирования у пациента с аритмогенной дисплазией правого желудочка (клиническое наблюдение), Анналы аритмологии №4, 2010, с. 71-75.
- Татарский Р.Б., Лебедев Д.С. Желудочковые аритмии из базальных отделов правого желудочка Тезисы доклада на IV Всероссийском съезде аримологов, 2011 г., стр. 76.
- ACC/AHA/ESC 2006 Guidelines for Management of Patients With Ventricular Arrhythmias and the Prevention of Sudden Death.
- Cardiac Arrhythmias. Practical Notes on Interpretation and Treatment. David H Bennett, 2006.
- Locati ET. Can non-invasive parameters of sympatho-vagal modulation derived from Holter monitoring contribute to risk stratification for primary implantable cardiac-defibrillator implantation? Europace 2011; 13: 776-9.
- Sobue Y, Watanabe E, Yamamoto M, Sano K, et al. Beat-to-beat variability of T-wave amplitude for the risk assessment of ventricular tachyarrhythmia in patients without structural heart disease. Europace 2011; 13:16128.
- Tomaske M1, Keller DI, Bauersfeld U. Sudden cardiac death: clinical evaluation of pediatric family members. Europace 2011;13:421-6.
- Kong MH, Fonarow GC, Peterson ED, Curtis AB, Hernandez AF. Systematic Review of the Incidence of Sudden Cardiac Death in the United States. J Am Coll Cardiol. 2011;57(7):794-801.
- Derval N, Simpson CS, Birnie DH, Healey JS, Chauhan V. Prevalence and characteristics of early repolarization in the CASPER registry: cardiac arrest survivors with preserved ejection fraction registry. J Am Coll Cardiol. 2011;57; 722-8.
- Noseworthy PA, Tikkanen JT, Porthan K, et al. The early repolarization pattern in the general population: clinical correlates and heritability. J Am Coll Cardiol. 2011;57;2284-9.
- Lambiase PD. Cardiogenetic screening of first-degree relatives after sudden cardiac death in the young: a population-based approach. Europace. 2011; 13: 608-9.
- Verrier RL, Klingenheben T, Malik M, et al. Microvolt t-wave alternans physiological basis, methods of measurement, and clinical utility-consensus guideline by international society for holter and noninvasive electrocardiology. J Am Coll Cardiol. 2011;58; 1309-24.
- Tuomas Kentta, Mari Karsikas, M. Juhani Junttila. QRS-T morphology measured from exercise electrocardiogram as a predictor of cardiac mortality. Europace. 2011; 11: 701-7.
- Ventricular Tachycardia/Fibrillation Ablation. The state of the art based on the VeniceChart International Consensus Document. Ed by Andrea Natale and Antonio Raviele. WILLEY BLACKWELL. 2009.
- Wojciech Zareba, Frank I. Marcus, and Melvin M. Scheinman, Gregory M. Marcus, Yanfei Yang. Electrocardiographic comparison of ventricular arrhythmias in patients with arrhythmogenic right ventricular cardiomyopathy and right ventricular outflow tract tachycardia. J Am Coll Cardiol. 2011;58;831-8.
- Yamashina Y, Yagi T, Namekawa A, Ishida A, et al. Prevalence and characteristics of idiopathic right ventricular outflow tract arrhythmias associated with J-waves. Europace. 2011; 13: 1774-80.
- Яковлева М.В. Желудочковые аритмии структурно нормального сердца. Национальные рекомендации по стратификации риска и профилактике внезапной сердечной смерти. М.: ГЭОТАР Медиа. 2013 г.


