Коморбидная патология у пациентов с фибрилляцией предсердий
Автор: Рубаненко Олеся Анатольевна
Рубрика: Клиническая медицина
Статья в выпуске: 2-2 т.17, 2015 года.
Бесплатный доступ
В работе проводится оценка коморбидной патологии среди пациентов с фибрилляцией предсердий (ФП). Показано, что с возрастом увеличивается число пациентов с ФП, однако после 80 лет наблюдается резкий спад количества больных. Постоянная форма аритмии встречалась чаще других форм. У большинства больных с ФП наблюдалась коморбидная патология, включая артериальную гипертонию, перенесенный инфаркт миокарда, сахарный диабет, поражение органов дыхания, мочевыделения. Перенесенное нарушение мозгового кровообращения и высокий функциональный класс хронической сердечной недостаточности чаще отмечались в группе пациентов с постоянной формой ФП.
Фибрилляция предсердий, коморбидная патология
Короткий адрес: https://sciup.org/148102278
IDR: 148102278 | УДК: 616.1:616.12-008.313.2
Comorbidity among patients with atrial fibrillation
The paper assesses the comorbidity among patients with atrial fibrillation (AF). It is shown that with age the number of patients with AF increases, but after 80 years there has been a sharp decline in the number of patients. Permanent form of arrhythmia is more common than other forms. The majority of patients with AF showed comorbid conditions, including hypertension, myocardial infarction, diabetes, respiratory disorders and abnormalities of urinary excretion. Cerebral circulation disorder and high NYHA functional class of chronic heart failure are often observed in patients with persistent AF.
Текст научной статьи Коморбидная патология у пациентов с фибрилляцией предсердий
Фибрилляции предсердий (ФП) – одно из распространенных нарушений ритма сердца, частота которого составляет 1–2% в общей популяции и увеличивается с возрастом по мере прогрессирования кардиоваскулярной патологии [1].
ФП неклапанной этиологии является актуальной проблемой в клинической медицине, так как связана с увеличением частоты летальных исходов и госпитализации, снижением толерантности к физической нагрузке, появлением тромбоза артерий головного мозга, нарушением систолической функции желудочков. Опасным осложнением является прогрессирование или возникновение сердечной недостаточности у больных с органическим поражением сердца. Смертность у больных с ФП увеличивается вдвое независимо от наличия других известных факторов риска [2; 3; 4].
По сведениям литературы, индекс коморбид-ности пациентов составляет 1,4, по сердечно-сосудистым заболеваниям – 3,4. Помимо основного заболевания, большая часть пациентов с ФП имеет коморбидные заболевания: хроническую обструктивную болезнь легких, сахарный диабет, артериальную гипертензию и другие. При этом среднее количество коморбидных заболеваний у пациента с ФП составляет 3–4.
ФП увеличивает риск инсульта в 5 раз и обусловливает развитие каждого пятого инсульта. Ишемический инсульт у больных с ФП чаще заканчивается смертью по сравнению с инсультом другой природы и приводит к выраженной инвалидизации [5].
Цель исследования: провести изучение распространенности коморбидной патологии среди больных с фибрилляцией предсердий в рамках терапевтического и кардиологического стационаров.
МАТЕРИАЛЫ И МЕТОДЫ
Обследовано 768 больных с ФП, находящихся на стационарном лечении в терапевтическом отделении Клиник СамГМУ (226 пациентов, 44%М, средний возраст 67,3±6,5 лет) и кардиологическом отделении ГБУЗ СОККД (542 пациента, 56% М, средний возраст 64,4±5,8 лет) в 2014 г.
Выполнялись общеклинические исследования, включающие общий и биохимический анализ крови, общий анализ мочи. В числе инструментальных методов всем пациентам проводились электрокардиография в 12 стандартных отведениях, эхокардиография, ультразвуковое триплексное сканирование артерий брахиоцефального ствола. Исследования осуществлялись на ультразвуковых сканерах Logiq – 5;7 (США) мультичастотным линейным датчиком 4-10 МГц и мультичастотным конвексным датчиком 2,5-5 МГц.
Для верификации ишемической болезни сердца использовали тест с физической нагрузкой (велоэргометрия) или коронарографию. Для подтверждения тромбоэмболии легочной артерии (ТЭЛА) и миоперкардита применялась компьютерная томография легких или магнитно-резонансная томография сердца соответственно.
Больные распределены на группы в зависимости от формы ФП: впервые возникшая (1 группа), пароксизмальная (2 группа), персистирующая (3 группа), постоянная (4 группа).
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ
Клиническая характеристика пациентов терапевтического профиля представлена в табл. 1.
Распределение пациентов по количеству баллов шкалы CHA2DS2Vasc (рис. 1) проводилось в соответствии с баллами. В группе с впервые возникшей ФП 0 баллов не встречалось, 1 балл – в 20%, ≥2 балла – в 80% случаев. Среди больных с пароксизмальной формой 0 баллов не отмечалось ни у одного пациента, 1 балл – у 18%, ≥2 балла – у 82%. Персистирующая форма 0 баллов встреча- лась в 9%, 1 балл – в 6%, ≥2 балла – в 85% случаев. Постоянная форма наблюдалась у 3,5% больных с 1 баллом и 96,5% с ≥ 2 баллами.
В нашей работе проводилась оценка антикоагулянтной терапии среди пациенов с ФП терапевтического профиля (табл. 2). В качестве антикоагулянтов назначались антагонист витамина К (вар-фарин), прямой ингибитор тромбина (дабигатрана этексилат), прямой ингибитор Ха (ривароксабан).
Клиническая характеристика пациентов кардиологического профиля с ФП представлена в табл. 3.
Таблица 1. Клиническая характеристика пациентов терапевтического профиля с ФП (М±m)
|
№ пациентов(%) |
1 группа |
2 группа |
3 группа |
4 группа |
|
№ пациентов (м/ж) |
10 (67%/33%) |
28 (41%/59%) |
7 (47%/53%) |
114 (40%/60%) |
|
Средний возраст (лет) |
62,1±5,5 |
66,4±10,6 |
69,5±8,9 |
72±10,7 |
|
Перенесенное нарушение мозгового кровообращения |
1 |
6 (22,2%) |
14(21,2%) |
31 (24,8%) |
|
Стенокардия |
3 (25%) |
20 (71%) |
35 (51%) |
81 (69%) |
|
Перенесенный инфаркт миокарда (ПИМ) |
^— |
7 (25%) |
16 (25%) |
37 (32%) |
|
Артериальная гипертония |
11 (92%) |
26 (90%) |
57 (84%) |
101 (87%) |
|
Хроническая ревматическая болезнь сердца (ХРБС) |
^— |
^— |
^— |
2(5%) |
|
Средний ф. кл. ХСН |
1,45±0,2 |
1,9±0,4 |
2,4±0,2 |
2,6±0,3 |
|
Сахарный диабет или нарушенная толерантность к глюкозе |
5 (50%) |
9 (32%) |
12 (18%) |
32 (28%) |
|
Заболевания щитовидной железы* |
1 (10%) |
5 (19%) |
8 (12%) |
5 (5%) |
|
Заболевания органов дыхания** |
3 (30%) |
8 (29%) |
19 (28%) |
60 (51%) |
|
Заболевания органов мочевыделения*** |
7 (70%) |
8 (29%) |
21 (31,8%) |
51 (44%) |
* - Диффузно-узловой зоб, гипотиреоз, тиреотоксикоз, эутиреоз, хронический аутоиммунный тиреоидит
** - хроническая обструктивная болезнь легких, бронхиальная астма, пневмония
*** - диффузные изменения почек, пиелонефрит
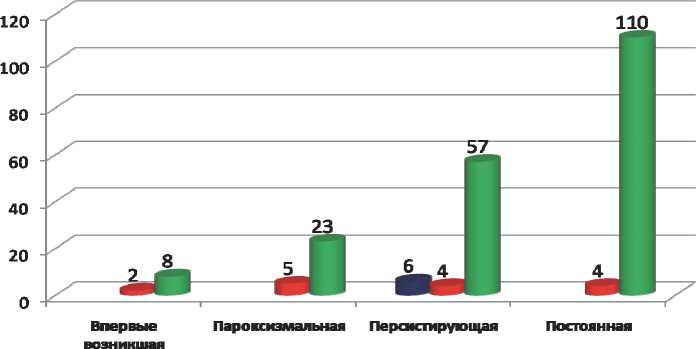
■ 0 баллов
■ 1балл
■ 22 балла
Рис. 1. Распределение пациентов терапевтического профиля с ФП по количеству баллов шкалы CHA2DS2Vasc
Таблица 2. Антикоагулянтная терапия у больных терапевтического профиля с ФП
|
Впервые возникшая |
Пароксизмальная |
Персистирующая |
Постоянная |
|
|
Варфарин |
2 (20%) |
5 (18%) |
11 (16%) |
19 (17%) |
|
Ривароксабан |
1 (1,5%) |
|||
|
Дабигатран |
1 (0,8%) |
Таблица 3. Клиническая характеристика пациентов кардиологического профиля с ФП (М±m)
|
№ пациентов |
1 группа |
2 группа |
3 группа |
4 группа |
|
№ пациентов (м/ж) |
5 (100%/0%) |
180 (53%/47%) |
159 (60%/40%) |
195 (54%/46%) |
|
Средний возраст (лет) |
63,6±15,9 |
63,1±10,1 |
63,9±10,8 |
66,2±9,8 |
|
Перенесенное нарушение мозгового кровообращения |
28 (16%) |
18 (11%) |
38 (20%) |
|
|
Стенокардия |
1 (20%) |
52 (29%) |
36 (23%) |
68 (35%) |
|
Острый инфаркт миокарда |
2 (40%) |
49 (27%) |
25 (15,7%) |
36 (18,5%) |
|
ПИМ |
1 |
27 (15%) |
31 (19%) |
58 (30%) |
|
Артериальная гипертония |
4 (80%) |
145 (81%) |
134 (84%) |
165 (85%) |
|
ХРБС |
^— |
4 (2%) |
6 (3,8%) |
20 (10%) |
|
Средний ф. кл. ХСН |
2,4±0,3 |
2,7±0,8 |
2,5±0,6 |
2,8±0,8 |
|
Сахарный диабет |
3 (60%) |
33 (18%) |
32 (20%) |
45 (23%) |
|
Заболевания щитовидной железы |
^— |
20 (11%) |
36 (22,6%) |
31 (16%) |
|
Заболевания органов дыхания |
^— |
16 (9%) |
10 (6,3%) |
28 (14%) |
|
Заболевания органов мочевыделения |
2 (40%) |
42 (23%) |
41 (26%) |
52 (27%) |
Распределение пациентов по количеству баллов шкалы CHA2DS2Vasc (рис. 2) проводилось в соответствии с баллами. В группе с впервые возникшей ФП 0 баллов не встречалось, 1 балл – в 40%, ≥2 балла – в 60% случаев. Среди больных с пароксизмальной формой 0 баллов отмечалось у 4,4% пациентов, 1 балл – у 13,3%, ≥2 балла – у 75,6%.
Персистирующая форма 0 баллов встречалась в 6,2%, 1 балл – в 16,4%, ≥2 балла – в 68% случаев. Постоянная форма наблюдалась у 3 % больных с 0 баллов, 8,2% – с 1 баллом и 83,65% – с ≥ 2 баллами.
В нашем исследовании проводилась оценка антикоагулянтной терапии среди пациентов с ФП терапевтического профиля (табл. 4).
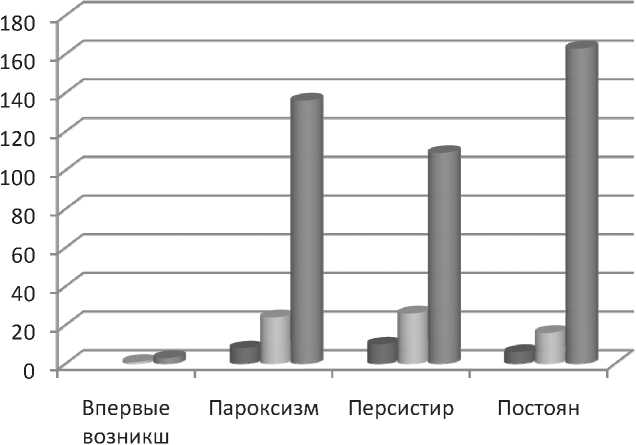
-
■ 0 баллов
1 балл
-
■ >2 балла
Рис. 2. Распределение пациентов кардиологического профиля с ФП по количеству баллов шкалы CHA2DS2Vasc
Таблица 4. Антикоагулянтная терапия у больных кардиологического профиля с ФП
|
Впервые возникшая |
Пароксизмальная |
Персистирующая |
Постоянная |
|
|
Варфарин |
2 (40%) |
45 (25%) |
80 (50,3%) |
111 (57%) |
|
Ривароксабан |
10 (5,5%) |
17 (10,7%) |
13 (6,7%) |
|
|
Дабигатран |
2 (1%) |
4 (2,5%) |
3 (1,5%) |
ОБСУЖДЕНИЕ ПОЛУЧЕННЫХ РЕЗУЛЬТАТОВ
В нашей работе показано, что с возрастом увеличивается число пациентов с ФП, что отражено в современных работах [6]. Однако после 80 лет наблюдается резкий спад, что, возможно, обусловлено средней продолжительностью жизни в России (в среднем 69,8 лет у мужчин 64 года, у женщин 75,6 лет). Постоянная форма аритмии встречалась чаще других форм, что отличает нашу работу от данных литературы [6]. У большинства больных с ФП наблюдалась коморбидная патология, включая артериальную гипертонию, перенесенный инфаркт миокарда, сахарный диабет, поражение органов дыхания, мочевыделения. Перенесенное нарушение мозгового кровообращения и высокий функциональный класс хронической сердечной недостаточности чаще отмечался в группе пациентов с постоянной формой ФП, что подтверждает Jones J.D. et al. (2013) [7].
Частота назначения антикоагулянтной терапии оставалась низкой среди больных терапевтического профиля (до 20%) и чуть более 50% в группе пациентов кардиологического профиля. В качестве антикоагулянтов чаще других применялся варфарин, в то время как новые пероральные антикоагулянты использовались значительно реже. Среди больных терапевтического профиля с ФП распространенность антикоагулянтов оказалась сравнима для всех групп. Cullen M.W. (2013) показал, что варфарин получали 71% пациентов, в то время как дабигатран назначен только 5% пациентам, при этом частота назначения антикоагулянтов значительно увеличилась среди пациентов с наличием более двух баллов по шкале CHADS2 (от 53% для CHADS2=0 до 80% для CHADS2≥2 (р<0,001)) [8], что согласовывалось также с нашими данными для группы кардиологического профиля.
Выводы. Отмечается рост численности боль- ных с ФП от лиц молодого до старческого возраста. Данная аритмия коррелирует с сердечнососудистыми заболеваниями и заболеваниями органов дыхания, при этом чаще преобладают пациенты с постоянной формой. Частота назначения антикоагулянтной терапии составляет порядка 50%, что диктует необходимость мониторинга данной группы пациентов.
Список литературы Коморбидная патология у пациентов с фибрилляцией предсердий
- Сулимов В.А. Диагностика и лечение фибрилляции предсердий: Рекомендации РКО, ВНОА и АССХ/В.А. Сулимов, С.П. Голицын, Е.П. Панченко с соавт. М.; 2012. 100 с.
- Щукин Ю.В. Факторы риска развития ишемического инсульта у больных с постоянной формой фибрилляции предсердий/Ю.В. Щукин, А.О. Рубаненко, А.В. Германов, О.В. Терешина. Вестник аритмологии. 2012. 67. С. 20-25.
- Koster R.W. A randomized trial comparing monophasic and biphasic waveform shocks for external cardioversion of atrial fibrillation/R.W. Koster, P. Dorian, F.W. Chapman//Am. Heart J. 2004. 147. P. 121-136.
- McMurray J.J. Left ventricular systolic dysfunction, heart failure, and the risk of stroke and systemic embolism in patients with atrial fibrillation: insights from the ARISTOTLE trial/J.J. McMurray, J.A. Ezekowitz, B.S. Lewis et al.//Circ Heart Fail. 2013. № 6 (3). Р. 451-60.
- McGrath E.R. Association of atrial fibrillation with mortality and disability after ischemic stroke/E.R. McGrath, M.K. Kapral, J. Fang et al.//Neurology. 2013. № 81 (9). Р. 825-32.
- Go A. S. Prevalence of diagnosed atrial fibrillation in adults: national implications for rhythm management and stroke prevention: the AnTicoagulation and Risk Factors in Atrial Fibrillation (ATRIA) Study/A.S. Go, E.M. Hylek, K.A. Phillips et al.//JAMA. 2001. Vol. 285. P. 2370-2375.
- Jones J.D. The intersection of atrial fibrillation and heart failure in a hospitalised population/J.D. Jones, A.U. Khand, H. Douglas//Acta Cardiol. 2013. № 68 (4). Р. 395-402.
- Cullen M.W. Risks and Benefits of Anticoagulation in Atrial Fibrillation: Insights From the Outcomes Registry for Better Informed Treatment of Atrial Fibrillation (ORBIT-AF) Registry/M.W. Cullen, S. Kim, J.P. Sr Piccini et al.//Circ Cardiovasc Qual Outcomes. 2013. 6 (4).461-9.


